Фарестон или тамоксифен что лучше мнение
хирург-онколог, маммолог, кандидат медицинских наук
Ленинградская область, Всеволожский район, пос.Кузьмоловский, Заозерная ул., 2
Врач в третьем поколении. Закончил в 1998 году с отличием Санкт-Петербургскую государственную медицинскую академию им. И.И. Мечникова, после чего сразу же поступил в клиническую ординатуру по хирургии этой же академии. Во время обучения в клинической ординатуре, которую с отличием закончил в 2000 году, получил специализацию по онкологии (1999). Начиная с 1999 года, обучение проводилось на базе Ленинградского областного онкологического диспансера (отделение общей онкологии). С 2000 по 2004 год проходил обучение в аспирантуре и в 2004 году защитил кандидатскую диссертацию на тему «Хирургическое и адъювантное лечение ранних форм рака молочной железы». Имею действительные сертификаты по хирургии (2021) и онкологии (2018), реконструктивной и пластической хирургии (2019). Являюсь лучшим маммологом Санкт-Петербурга 2016 года по версии сайта НаПоправку, лучшим маммологом Санкт-Петербурга в 2020 и 2021 годах по версии Prodoctorov.Ru
Лечу рак молочной железы по федеральным квотам в Клинической больнице Российской академии наук, принимаю и лечу пациентов в клинике онкологических решений ЛУЧ
С 2004 года являюсь главным исследователем и координатором международных клинических исследований по раку молочной железы в Ленинградском областном клиническом онкологическом диспансере, клинике онкологических решений ЛУЧ.
Имею более 10 печатных работ, в том числе в центральной зарубежной печати.
Рабочий телефон +7921 945 33 18
Мобильный телефон +7 921 945 33 18
Телефон администратора +7 981 710 40 41
ФАРЕСТОН® (ТОРЕМИФЕН): МНОГОГРАННОСТЬ ЭФФЕКТА ПРИ ПРЕДОПУХОЛЕВОЙ И ОПУХОЛЕВОЙ ПАТОЛОГИИ
Проанализированы данные научной литературы и результаты собственных исследований эффективности и безопасности использования торемифена (Фарестона) при предопухолевой и опухолевой патологии молочных желез. Торемифен эффективен в различных схемах и режимах использования у больных раком молочной железы (как при рецепторположительном, так и при рецепторотрицательном статусе опухолевых клеток), а также при дисгормональных гиперплазиях молочных желез. У данного препарата отсутствуют генотоксический и канцерогенный эффекты. Совокупность данных позволяет рекомендовать Фарестон в качестве стандарта лечения при раке молочной железы, в том числе в схемах полигормонотерапии.
Эра применения блокаторов рецепторов эстрогенов (РЭ) была открыта препаратом тамоксифен в 70-е годы ХХ ст.: первые данные о его положительном эффекте при раке молочной железы (РМЖ) представлены H. Leis (1977). Но уже в 1980 г.
T. Palshof и соавторы сообщили, что у женщин в пременопаузальный период тамоксифен не улучшает результаты лечения независимо от статуса рецепторов. Дальнейшие исследования показали, что тамоксифен проявляет эстрогенную активность (соотношение его агонистической и антагонистической активности — 45/55). Поэтому у больных с сохраненной менструальной функцией применение тамоксифена может стимулировать пролиферативные изменения в органах женской половой сферы, развитие рака эндометрия, а также рак печени. Вопросы онкогенного эффекта тамоксифена привлекли внимание врачей с 1986 г., когда впервые были описаны 3 случая рака эндометрия на фоне приема этого препарата. В Royal Marsden Hospital было проведено плацебо-контролируемое исследование тамоксифена у пациентов с прогрессирующим РМЖ, в котором принимали участие 2350 пациенток; у 16% развивалась атипичная гиперплазия эндометрия, у 8% — полипы, а у 3 женщин развился рак эндометрия [36]. Повышение риска развития рака эндометрия в 2–7 раз отмечали многие авторы; группа EBCTCG определила, что частота рака эндометрия удваивается после 1–2-летнего приема тамоксифена и увеличивается в 4 раза при 5-летнем его приеме, особенно выражен этот эффект у больных репродуктивного периода [25–28, 32]. В связи с выявлением рака эндометрия у больных, получавших тамоксифен, рекомендован более частый осмотр гинекологом женщин при приеме этого препарата [33].
В ряде исследований продемонстрировано, что
тамоксифен генотоксичен и инициирует развитие рака печени [24, 30, 35, 42]. В частности, тамоксифен в дозе 22,6 мг/кг массы тела в сутки индуцировал
100% развития рака печени у крыс в течение 12 мес [43]. Генотоксичность и онкогенность тамоксифена обусловлены гидрооксидацией, появлением супероксидных радикалов, повреждением хромосом [8, 39]. При гепатоканцерогенезе, вызванном тамоксифеном, выявлены мутации гена р53 [41]; повышение частоты мутации этого гена наблюдали и в клетках рака эндометрия человека, вызванного приемом тамоксифена [8]. Показано также, что выраженная гепатоканцерогенность тамоксифена реализуется и через эпигенетические изменения: не кодирующую белок экспрессию РНК (микро-РНК), метилирование ДНК, модификацию гистонов [35].
Выявлено также повышение риска опухолей желудочно-кишечного тракта, особенно рака прямой кишки и желудка при приеме тамоксифена [37]. Проведен анализ 5-летних результатов лечения 2000 пациенток Стокгольма, получавших адъювантно тамоксифен. Отмечено уменьшение развития контрлатерального РМЖ, но достоверно нарастает количество случаев рака эндометрия. Метаанализ Стокгольмского и Датского исследований, а также Северошведского и NSABP В-14 (>7000 пациенток) показал, что длительная тамоксифенотерапия повышает не только частоту рака эндометрия, но и рака желудочно-кишечного тракта. Риск развития вторичного рака разных локализаций зависит от общей дозы тамоксифена и повышается как по мере продолжительности терапии, так и на протяжении многих лет после окончания лечения [6].
В дополнение к изложенному о недостатках на-
значения тамоксифена с «ориентировкой» только на рецепторный статус свидетельствуют такие данные: в 20% случаев при РЭ(–)-статусе имеется положительный эффект тамоксифена, а в 30% — при РЭ(+)-статусе такой эффект отсутствует, то есть около 50% пациенток не получают адекватную патогенетическую терапию; определяют рецепторный статус удаляемой опухоли, а в метастазах он может
быть иным; рецепторный статус опухоли мозаичен, не всегда данные пункции, взятой из одного места, соответствуют характеристике иных участков опухоли; рецепторный статус не стабилен, меняется в зависимости от многих факторов, имеется первичная резистентность к тамоксифену при рецепторположительных опухолях [22].
Как видно, применение тамоксифена имеет много отрицательных аспектов, которые перевешивают возможный положительный эффект. После публикаций результатов международных многоцентровых исследований АТАС, МА 17, IES адъювантное лечение тамоксифеном как золотой стандарт подверглось большому сомнению клиницистов. А Международное агентство по изучению рака пришло к заключению, что «…имеется достаточно оснований считать тамоксифен канцерогеном, повышающим риск возникновения рака эндометрия у человека» [44].
«укреплению» формулы тамоксифена, присоединением атома хлора достигается большая устойчивость молекулярной структуры препарата к метаболическим перестройкам (в том числе оксидации) в организме. Многие работы посвящены, в первую очередь, доказательству лучшей переносимости Фарестона по сравнению с тамоксифеном и сопоставлению их канцерогенной опасности.
Показано, что использование торемифена (60 мг/сут) и тамоксифена (20 мг/сут) определяло практически одинаковое время до прогрессирования — 5,6–5,8 мес, при лучшей переносимости торемифена [11]. При распространенном РМЖ у женщин в постменопаузальный период назначение торемифена (60 мг/сут) позволило достичь большей медианы общей выживаемости по сравнению с тамоксифеном (40 мг/сут): 25,4 против 23,4 мес. При этом отмечалось и меньшее количество побочных эффектов — потливости, головокружений, вагинальных кровотечений и др [4]. Торемифен прошел испытания преимущественно в качестве средства терапии при распространенном РМЖ. Анализ, проведенный при медиане сроков наблюдения 18 мес, дал сходные результаты по частоте рецидивов и побочных явлений в группах торемифена и тамоксифена. В то же время было показано, что торемифен обладает более выраженным благоприятным действием на липидный обмен, чем тамоксифен: в частности, повышение содержания липопротеинов высокой плотности (ЛПВП) холестерина у пациенток, при-
нимавших торемифен, было более выраженным, чем у принимавших тамоксифен [21].
В исследовании [29] оценивали активность, токсичность, побочные эффекты применения тамоксифена и торемифена у больных в постменопаузальный период с прогрессирующим РМЖ. При приеме тамоксифена общий и частичный эффект был в 19% случаев, торемифена в дозе 60 мг — в 21%, в дозе 200 мг — 23%. Торемифен явился не менее эффективным, чем тамоксифен при меньшем количестве побочных эффектов и отсутствии генотоксичности. Хотя и отмечали подъем щелочной фосфатазы, аспартат трансаминазы при приеме торемифена, все остальные побочные эффекты аналогичны таковым при приеме тамоксифена, достоверных различий не выявлено. Авторы отметили канцерогенный эффект тамоксифена и отсутствие такового при приеме торемифена и заключили, что торемифен может быть альтернативой тамоксифену при лечении больных с прогрессирующим РМЖ. Результаты 3 сравнительных клинических испытаниях тамоксифена и торемифена ІІІ фазы, проведенных в Северной Америке и Европе, легли в основу заявки, поданной в Администрацию по пищевым продуктам и лекарствам США (FDA) на получение одобрения препарата Фарестон. FDA было отмечено, что торемифен в дозе 60 мг/сут является безопасным и эффективным средством терапии при РМЖ у женщин в постменопаузальный период; по противоопухолевому действию и безопасности торемифен по меньшей мере эквивалентен тамоксифену и может иметь определенные долгосрочные преимущества [9].
Показано, что торемифен может индуцировать апоптоз in vitro (в MCF-7-клетках) и in vivo (при DMBA-индуцированном раке печени); не гепатоканцерогенен, снижает уровень холестерина и LDL-холестерола, действует на эстрогеннегативную саркому, при его метаболизме не образуются (в отличие от тамоксифена) эпоксидные элементы. В то время как тамоксифен действует как сильный канцероген в печени крыс, вызывает образование аддуктов ДНК у крыс и человека, торемифен не повреждает ДНК и не проявляет канцерогенного действия на крысах [6, 31]. Различие в канцерогенности торемифена и тамоксифена четко продемонстировано при испытании разных дозировок препаратов на двух линиях крыс — F344 и S-D (доза торемифена — 42,4 мг/кг массы тела в сутки; тамоксифен — 40 мг/кг массы тела в сутки) [43]. При сравнении риска развития рака печени и рака почек при назначении тамоксифена и торемифена в разных дозах отмечено, что только очень высокие дозы торемифена (750 мг/кг массы тела животных) могут вызвать рак печени или гипернефрому, тамоксифен значительно более часто и в существенно более низких дозах индуцирует данную патологию [24]. В то время как тамоксифен вызывает рак эндометрия у крыс, Фарестон не обладает таким свойством [8].
В настоящее время нет данных о том, что Фарестон в применяемых в клинике дозах способен вызывать вторичный рак [8].
Проведен анализ антиатерогенного эффекта торемифена в сравнении с тамоксифеном у 49 женщин в постменопаузальный период с метастазами в лимфатических узлах при РМЖ. Выявлены более благоприятные антиатерогенные изменения, снижающие риск кардиальных осложнений при приеме торемифена: повышение уровня ЛПВП на 14%, в то время как при назначении тамоксифена ЛПВП уменьшаются на 5%. Кроме того, отмечено через 12 мес приема препарата большее снижение уровня фолликулостимулирующего гормона (ФСГ) при лечении торемифеном, что патогенетически значимо [38]. Заключение о благоприятном влиянии торемифена на липидный метаболизм при адъювантном лечении больных РМЖ сделаны и в исследовании [20], автор которого указал, что Фарестон обладает уникальным «профилем безопасности», снижает уровень холестерин-ЛПВП, оказывает положительное влияние на плотность костной ткани; таким образом, является идеальным препаратом для продолжительной адъювантной терапии при РМЖ. Результаты исследований, полученных в последние годы, подтвердили это заключение. В 2004 г. оценены данные 48 институтов Японии о липидном метаболизме при 5-летнем применении торемифена. Сравнение с тамоксифеном проведено у пациенток с РЭ(+)- или с неизвестным статусом. Тамоксифен назначали по 20 мг/сут; торемифен — 40 мг/сут. Изучали общий холестерин, низкой и высокой плотности липопротеиновый холестерол, триглицериды на протяжении 6 мес. Общий холестерол уменьшался в обеих группах, так же как и липопротеины низкой плотности, но происходило увеличение ЛПВП. Отмечалась тенденция к уменьшению триглицеридов при приеме торемифена, но они увеличивались от приема тамоксифена [40].
Таким образом, результаты многочисленных исследований позволили заключить, что Фарестон (60 мг/сут per os) является не менее эффективным, чем тамоксифен, и безопасным средством лечения пациентов с местно-распространенным и диссеминированным РМЖ в постменопаузальный период, при положительном и неизвестном эстрогенорецепторном статусе.
Длительный период сопоставления эффектов тамоксифена и торемифена привел к тому, что среди антиэстрогенов этой группы наибольшего внимания достоин Фарестон. Его выгодно выделяет среди других подобных средств способность проявлять эффект как при рецепторположительном статусе опухоли, так и при рецепторотрицательном статусе, особенно при применении в высоких дозах, когда он проявляет самостоятельный цитотоксический эффект. При применении Фарестона не отмечен онкогенный и гепатотоксический эффект. Выявлена многогранность эффектов этого препа-
рата, в частности антиатерогенный эффект [20, 38, 40], а также возможна эффективность при лечении местно-распространенного и метастатического рака почки [7].
Положительные качества торемифена позволили использовать его и при предопухолевой патологии молочных желез (МЖ), о чем впервые нами доложено на Конгрессе в Иерусалиме в 1999 г. [18]. Была проведена не только клиническая оценка Фарестона, но и осуществлен ряд гормональных исследований (определение ФСГ, эстрадиола, прогестерона и пролактина) для выяснения, чем же объясняется эффективность препарата не только у больных РМЖ, но и у пациенток с дисгормональными гиперплазиями МЖ. Показано, что при приеме Фарестона нарастает уровень прогестерона в плазме крови, имеется тенденция к снижению пролактина, что оказывает благоприятный эффект при лечении [18]. На этом же Конгрессе был представлен и другими исследователями положительный опыт лечения Фарестоном при фиброзно-кистозной мастопатии 24 больных. У 12 из них полностью прошли все симптомы, только в 1 больной не было эффекта. Эти данные были представлены без изучения гормонального гомеостаза [23]. В последующем были опубликованы [2] результаты исследования, проведенного у 20 больных в возрасте 37–48 лет с диффузно-фиброзными мастопатиями с сохраненными менструальными циклами (МЦ), которые были распределены на 2 группы в зависимости от вида терапии: 1-я — 11 женщин, получавших Фарестон в дозе 20 мг/сут с 5-го по 25-й день МЦ; 2-я — 9 женщин, получавших Фарестон в дозе 30 мг/сут, начиная с 5-го дня МЦ в течение 6 мес постоянно, а также линестренол в дозе 5 мг/сут с 16-го по 24-й день МЦ на протяжении 6 циклов. До начала лечения уровень гипофизарных и половых гормонов, по мнению авторов, существенно не отличался от соответствующих возрастных показателей нормы, за исключением сниженного уровня прогестерона, что свидетельствует о значительном дефиците этого гормона у пациенток с фиброзно-кистозной мастопатией на фоне сохраненной функции яичников. С таким мнением нельзя полностью согласиться, так как из их данных видна резкая диспропорция в соотношении уровня эстрадиола и прогестерона — эстрадиол у пациенток (0,82 ± 0,02 ммоль/л) хотя и не намного, но выше верхнего уровня нормы (0,2–0,8 ммоль/л), в то время, как уровень прогестерона (21,7 ± 4,6 ммоль/л) более чем в 2 раза ниже нижней границы нормального уровня (58,0–78,0 ммоль/л на 21-й день МЦ). При предложенном авторами режиме приема Фарестона в течение 6 мес в 1-й группе выявлено увеличение размеров яичников, возникновением кисты яичника. В группе женщин, получавших Фарестон в постоянном режиме на фоне линестренола во 2-ю фазу цикла (2-я группа), размеры яичников не изменялись, менструации были регулярными необильными и безболезненными. Авторы делают заключе-
ние, что Фарестон активно блокирует РЭ в тканях МЖ, благодаря чему за короткий срок (6 мес) удается ликвидировать болезненное нагрубание МЖ, предотвратить появление новых кистозных и/или фиброзных образований, достичь уменьшения или рассасывания уже имеющихся. В то же время отмечают, что высокая эффективность Фарестона сочетается с хорошей переносимостью и отсутствием побочных реакций. Предлагаемая схема дает возможность физиологично скорректировать опасное влияние эстрогенов на МЖ и восполнить «гестагенную брешь», обеспечивая таким образом профилактику гиперпластических изменений в эндометрии и индуцируя регулярные необильные безболезненные менструации, но на фоне приема прогестинов.
Проведено комплексное лечение с использованием Фарестона у 30 женщин в возрасте 41–50 лет с дисгормональными гиперплазиями МЖ [1]. Отмечена высокая эффективность препарата у пациенток с пролиферативными формами дисгормональных гиперплазий МЖ по сравнению с традиционной фитотерапией: констатированы более выраженные уменьшения болевого и предменструального синдромов, плотности МЖ и размеров пальпируемых уплотнений, что подтверждено данными маммографии и ультразвукового исследования.
Авторы исследования [34] использовали торемифен во время фазы лютеинизации, при этом нежелательные эффекты были минимальными и не отличались от нежелательных эффектов при приеме плацебо; выявлено достоверно более существенное ослабление предменструальной масталгии при приеме торемифена (Фарестона) в сравнении с плацебо при небольшом количестве слабых нежелательных эффектов.
При исследовании эффективности Фарестона у больных РМЖ нами перед началом использования препарата проведено изучение его влияния на гормональный гомеостаз [12, 19]. Сопоставление с изменениями гормонального гомеостаза при приеме тамоксифена показало, что при его приеме отмечается стабильная тенденция к повышению уровня эстрадиола через 3 и 6 мес при практически неизменяемых уровнях прогестерона, тенденция к снижению уровня пролактина и нарастанию содержания ФСГ через 3 мес со снижением его уровня через 6 мес. При приеме же Фарестона отмечается аналогичная направленность сдвигов уровня гормонов в сыворотке крови больных, но колебания выражены в меньшей степени, кроме существенного уменьшения уровня ФСГ (почти в 4 раза). Индивидуальный анализ показал, что при приеме тамоксифена уровень эстрогенов в сыворотке крови 77% больных повышался в 3–4 раза, а тенденция к снижению уровня прогестерона и пролактина была только у половины больных. При приеме Фарестона также повышался уровень эстрадиола, но это сопровождалось повышением содержания прогестерона в сыворотке крови 70% больных. К тому же отмечалась
тенденция к снижению уровня пролактина. Таким образом, прием тамоксифена и Фарестона в адъювантном режиме больными РМЖ в течение 6 мес без перерыва вызывает заметные сдвиги в гормональном балансе, но при приеме Фарестона эти сдвиги патогенетически более благоприятны: наблюдается тенденция к снижению уровня пролактина, повышению содержания прогестерона у большего количества пациенток (70%) и, что особенно важно, к большему снижению уровня ФСГ в плазме крови (р 70%) к повышению выживаемости по сравнению с группой контроля. Таким образом, сочетание гормонои иммунотерапии может быть эффективно использовано в лечении больных РМЖ, которым по разным причинам не показана ПХТ или резистентным к ней.
Таблица Выживаемость больных старше 65 лет (период 2000–2004 гг.), не получавших ПХТ, которым проводили аутовакцинотерапию
Торемифен – эффективная и безопасная альтернатива тамоксифену в адъювантной эндокринной терапии рака молочной железы
В отличие от тамоксифена, эффективность и побочные эффекты торемифена в адъювантной терапии рака молочной железы (РМЖ) не были изучены в полной мере. С целью более точной оценки эффективности и вероятности возникновения серьезных побочных эффектов торемифена в сравнении с тамоксифеном был проведен метаанализ, объединивший результаты четырех рандомизированных исследований. Было показано, что торемифен является убедительной и безопасной альтернативой тамоксифену в адъювантной эндокринной терапии.
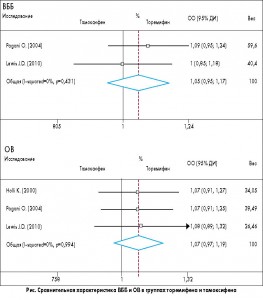
В метаанализ были включены в общей сложности данные 1890 пациенток с РМЖ, получавших терапию торемифеном, и 1857 пациенток, принимавших тамоксифен. По сравнению с пациентками, принимающими тамоксифен, в группе торемифена не было статистически значимой разницы в общей выживаемости – ОВ (относительный риск – ОР – 1,07; 95% доверительный интервал – ДИ – 0,97-1,19; р=0,994) или выживаемости без болезни – ВББ (ОР 1,05; 95% ДИ 0,95-1,17; р=0,431). Показатели количества тромбоэмболических событий в группе торемифена, включающих тромбоз глубоких вен (ОР 0,68; 95% ДИ 0,40-1,17; р=0,926), нарушения мозгового кровообращения (ОР 0,59; 95% ДИ 0,32-1,09; р=0,438) и эмболию легочной артерии (ОР 0,91; 95% ДИ 0,42-2,01; р=0,618), незначительно отличались от таковых в группе тамоксифена. Количество осложнений в виде полипов и рака эндометрия в двух группах было почти одинаковым. Результаты данного метаанализа позволили авторам утверждать, что торемифен столь же эффективен в адъювантной терапии пери- и постменопаузального РМЖ, как тамоксифен, и имеет аналогичный профиль серьезных осложнений.
Тамоксифен, антиэстрогенный препарат, который используется в адъювантной эндокринной терапии РМЖ, может значительно улучшить показатели ВББ и ОВ (C.K. Osborne, 1998; EBCTCG, 2005). Торемифен, другой нестероидный селективный модулятор рецептора эстрогена, показал равноценные эстроген-рецептор-связывающий и противоопухолевый эффекты в доклинических исследованиях (S. Kallio et al., 1986). Торемифен оказывает эстрогенные или антиэстрогенные эффекты в зависимости от органа-мишени, дозы препарата и длительности лечения. Этот препарат в основном используется у больных с прогрессирующим РМЖ. По данным предшествующего метаанализа, торемифен и тамоксифен в равной степени эффективны и хорошо переносятся при лечении прогрессирующего РМЖ у женщин в постменопаузе. Однако эффективность торемифена в адъювантной эндокринной терапии не была достаточно изучена. До сих пор лишь немногие рандомизированные клинические исследования (K. Holli et al., 2000; O. Pagani et al., 2004; J.D. Lewis et al., 2010) сообщали об эффективности торемифена в адъювантной терапии по сравнению с тамоксифеном. В то же время тамоксифен способен вызывать серьезные побочные эффекты, такие как тромбоэмболические события, гинекологические осложнения и осложнения со стороны органов зрения, которые могут представлять угрозу жизни пациенток. Важно отметить, что торемифен, хлорированное производное тамоксифена, может иметь другую фармакокинетику и более благоприятный профиль переносимости (J.D. Lewis et al., 2010; P. Hirsimaki et al., 2002). Данные о побочных эффектах, представленные в предыдущих исследованиях, были противоречивыми. По результатам исследований Международной группы по изучению рака молочной железы (IBCSG), большее количество нарушений мозгового кровообращения и гинекологических осложнений были зарегистрированы у пациенток, получавших терапию торемифеном, но в двух других исследованиях продемонстрированы прямо противоположные результаты.
Данный метаанализ был проведен с целью более точного определения эффективности торемифена в качестве адъювантной терапии по сравнению с тамоксифеном. Более серьезные побочные эффекты от приема торемифена по сравнению с тамоксифеном также были оценены в данном исследовании. Установлено, что торемифен был эффективной и безопасной альтернативой тамоксифену в адъювантной гормонотерапии РМЖ.
В метаанализ были включены результаты четырех рандомизированных мультицентровых исследований, описанные в трех публикациях (K. Holli et al., 2000; O. Pagani et al., 2004; J.D. Lewis et al., 2010). Это исследования, проведенные Финской исследовательской группой по изучению РМЖ, Международной группой по изучению РМЖ, а также Североамериканское исследование сравнительной эффективности тамоксифена и торемифена (North American Fareston versus Tamoxifen Adjuvant – NAFTA) соответственно. Для оценки эффективности препаратов в метаанализ были включены 1890 случаев использования торемифена и 1857 случаев лечения тамоксифеном. Кроме того, были оценены побочные эффекты путем сопоставления 1864 случаев в группе торемифена и 1845 случаев в группе тамоксифена.
По сравнению с группой тамоксифена, у пациенток в группе торемифена не было существенной разницы в ОВ за период наблюдения (ОР 1,07; 95% ДИ 0,97-1,19; р=0,994 для гетерогенности) (рис.). Данные о ВББ были приведены только в двух исследованиях. По аналогии, показатели ВББ существенно не отличались в обеих группах (ОР 1,05; 95% ДИ 0,95-1,17; р=0,431 для гетерогенности) (рис.).
Торемифен и тамоксифен могут вызывать такие побочные явления, как потливость, приливы, слабость, а также тромбоэмболические и гинекологические осложнения. Тяжелые неблагоприятные осложнения, в том числе тромбоэмболии, полипы и рак эндометрия, оказывают серьезное влияние на качество жизни пациенток. Показатели уровня тромбоза глубоких вен в группе торемифена существенно не отличались от таковых в группе тамоксифена (ОР 0,68; 95% ДИ 0,40-1,17; р=0,926). Также не было значительных отличий между показателями возникновения острых нарушений мозгового кровообращения в группе торемифена по сравнению с группой тамоксифена (ОР 0,59; 95% ДИ 0,32-1,09; р=0,438 для гетерогенности). Кроме того, показатели эмболии легочной артерии в обеих группах не отличались (ОР 0,91; 95% ДИ 0,42-2,01; р=0,618 для гетерогенности). В целом у пациенток, получавших торемифен, не было зафиксировано существенной разницы в количестве тромбоэмболических событий по сравнению с группой тамоксифена (ОР 0,81; 95% ДИ 0,66-1,01; р=0,799 для гетерогенности). Показатели возникновения полипов эндометрия в двух группах были почти такими же (ОР 1,03; 95% ДИ 0,61-1,73; р=0,831 для гетерогенности). Кроме того, не было значительной разницы в заболеваемости раком эндометрия (ОР 0,99; 95% ДИ 0,36-2,73; р=0,297 для гетерогенности). Стоит отметить, что осложнения со стороны органов зрения были освещены только в исследовании NAFTA.
Проведенный метаанализ, который объединил результаты четырех рандомизированных исследований, позволяет дать более точную оценку эффективности и серьезных побочных эффектов торемифена в качестве адъювантной терапии по сравнению с тамоксифеном. Доказано, что пациентки в группе приема торемифена имели сходные показатели ОВ и ВББ с таковыми в группе приема тамоксифена. Кроме того, не было продемонстрировано значительной разницы в количестве тромбоэмболических событий у пациенток групп торемифена и тамоксифена. Гинекологические осложнения возникали почти в равной степени в обеих группах. Результаты исследования позволяют предположить, что торемифен является эффективной и безопасной альтернативой тамоксифену в адъювантной эндокринной терапии РМЖ у пациенток в пери- и постменопаузе. И торемифен и тамоксифен, связываясь с рецептором эстрогена, оказывают эстрогенные или антиэстрогенные эффекты (S. Kallio et al., 1986). Данные препараты достаточно эффективны в эндокринной терапии РМЖ, но в то же время имеют множество побочных эффектов (S. Pyrhonen et аl., 1999). Данный метаанализ показал, что торемифен является таким же эффективным антиэстрогенным препаратом, как и тамоксифен. Несмотря на то что существенных различий в выживаемости выявлено не было, в обеих группах зафиксированы различные показатели ОВ и ВББ. Необходимы дальнейшие широкие клинические испытания, чтобы подтвердить этот предварительный вывод.
Тамоксифен до настоящего времени используется в качестве адъювантной эндокринной терапии, особенно у пациенток в пременопаузе и пожилых пациенток с низким риском рецидива (J.D. Lewis et al., 2010). К сожалению, не у всех пациенток с гормон-рецептор-положительными опухолями отмечается позитивный эффект после терапии тамоксифеном. В некоторых исследованиях (M.P. Goetz et. al., 2007; M. Ingelman-Sundberg, 2005; R. Carpenter, 2008) сообщается, что полиморфизм гена CYP2D6 цитохрома Р450 оказывает влияние на метаболизм тамоксифена, что может ухудшить результаты. Хотя метаболизм торемифена не изучен в достаточной степени, торемифен может потенциально быть альтернативой тамоксифену в этой ситуации.
Тромбоэмболические и гинекологические осложнения серьезно влияют на качество жизни больных. Обнаружено, что частота тромбоэмболических осложнений у пациенток, получавших торемифен, не отличалась от таковой у пациенток, получавших тамоксифен. В соответствии с данными предыдущего метаанализа (S. Pyrhonen, 1999), частота тромбоэмболических событий была одинаковой в двух группах. Тем не менее по-прежнему является необходимым проведение больших клинических испытаний с фокусом на тромбоэмболических событиях, вызванных применением торемифена и тамоксифена. Два гинекологических осложнения, рассмотренных в метаанализе, возникали почти в равной степени в обеих группах. Предыдущие исследования (O. Pagani et al., 2004; J.D. Lewis et al., 2010; T. Saarto et al., 1996) показали, что серьезная окулотоксичность возникала очень редко в обеих группах. Более низкая генотоксичность (S. Shibutani et al., 2001) может быть потенциальным преимуществом для торемифена по сравнению с тамоксифеном (S. Shibutani et al., 2000). Следовательно, торемифен является достойной заменой тамоксифену. Некоторые исследования сообщают о более низком эстрогенно-антиэстрогенном соотношении у торемифена, чем у тамоксифена, что могло бы объяснить различия в количестве тромбоэмболических событий, вызванных двумя препаратами. В случае возникновения тяжелых побочных эффектов при использовании тамоксифена в качестве альтернативного варианта может быть рассмотрен торемифен. Однако проведение дальнейших клинических исследований с целью систематизации побочных эффектов этих двух препаратов является крайне необходимым.
С другой стороны, данный метаанализ имеет некоторые недочеты. Во-первых, доза торемифена 40 мг/сут, которую принимали пациентки в течение 3 лет в Финской исследовательской группе (K. Holli et al., 2000), отличалась от таковой в остальных трех рандомизированных исследованиях. Во-вторых, многие пациентки не завершили лечение или проверку исполнения в исследовании NAFTA. В-третьих, в то время когда было начато исследование NAFTA, химиотерапия не входила в стандарты лечения больных с гормон-рецептор-положительными опухолями молочной железы, и, следовательно, часть пациенток не получали лечения цитостатиками. В-четвертых, результаты исследования были основаны на нескорректированных статистических показателях, и более точная оценка может быть дана с учетом таких факторов, как во зраст пациенток, индекс массы тела и менопаузальный статус.
Результаты представленного метаанализа подтверждают, что торемифен столь же эффективен, как и тамоксифен, в адъювантной терапии пациенток в пери- или в постменопаузе и характеризуется сходным уровнем побочных эффектов. Таким образом, торемифен представляет собой действенную и безопасную альтернативу тамоксифену в адъювантной эндокринной терапии РМЖ. Дальнейшие рандомизированные клинические исследования с большим размером выборки крайне необходимы для более точной оценки эффективности и побочных эффектов торемифена по сравнению с тамоксифеном.
Статья печатается в сокращении.
Zhou W.-B., Ding Q., Chen L., Liu X.-A., Wang S. Toremifene is an effective and safe alternative to tamoxifen in adjuvant endocrine therapy for breast cancer: results of four randomized trials. Breast Cancer Res Treat (2011), 128: 625-631.
Перевела с англ. Мария Стафейчук
СТАТТІ ЗА ТЕМОЮ Онкологія та гематологія
Роль вірусу папіломи людини (ВПЛ) у розвитку раку шийки матки (РШМ) та інших захворювань аногенітальної ділянки доведена та загальновідома. Незважаючи на це, щорічно відзначається зростання показників захворюваності на РШМ. Специфічні методи противірусного лікування ВПЛ не розроблені, єдиним дієвим способом попередження розвитку РШМ та інших асоційованих із ним захворювань є вакцинація. Глобальна пандемія коронавірусної хвороби загрожує зірвати вакцинацію проти ВПЛ у країнах із низьким та середнім рівнем доходу, що негативно впливає на стратегію зупинення поширення захворюваності на РШМ.
Із розвитком імуноцитологічних, імуногістохімічних та інших методів молекулярної діагностики значно розширилися терапевтичні можливості лікування онкологічної та онкогематологічної патології, у тому числі хронічної лімфоцитарної лейкемії (ХЛЛ). Визначення деяких факторів ризику дозволяє оптимізувати терапію та обрати ту терапевтичну опцію, яка матиме найбільшу користь для конкретного пацієнта.
Уже вдруге щорічний конгрес Європейського товариства медичної онкології (ESMO) відбувається у віртуальному просторі (формальним його господарем 21-25 вересня був Париж). Звичайно ж, через такий формат ці дуже важливі зустрічі онкологів багато втрачають, але всупереч складним умовам на конгресі ESMO-2021 оприлюднено результати низки важливих досліджень, які невдовзі змінять стандарти лікування. Традиційно про найголовніші досягнення повідомляється на президентських симпозіумах (їх було кілька). Особливо виділимо три повідомлення: про роль імунотерапії при занедбаному раку шийки матки, а також при ранній стадії меланоми і недрібноклітинного раку легені (НДРЛ).