Фамотидин при ковиде для чего
В рамках упоминаемого клинического испытания фамотидин вводится парентерально в дозах, семикратно превышающих используемую для лечения гастропатий. В исследование не включаются пациенты с почечной недостаточностью, поскольку у них высокие дозы фамотидина могут вызывать побочные эффекты со стороны сердечно-сосудистой системы. Исходно планировалось оценивать изолированый эффект фамотидина, однако с тех пор в США применение гидроксихлорохина вошло в протоколы лечения пациентов с COVID-19, так что фактически сравнивается монотерапия гидроксихлорохином против комбинации фамотидина и гидроксихлорохина. На 25 апреля в исследование было включено 187 пациентов с COVID-19 в критическом состоянии (всего запланировано включить 1174 пациента). Промежуточный анализ результатов запланирован после включения 391 пациента.
Возвратившись с США, Callahan обратился к специалистам по «компьютерной фармакологии», использующим компьютерные симуляции и методы искусственного интеллекта для быстрой идентификации разрешенных к использованию препаратов, которые могут быть «перепрофилированы» для лечения новой коронавирусной инфекции.
В качестве мишени исследователи выбрали вирусный фермент «папаино-подобная протеаза», который используется вирусом для репликации. Для того, чтоб понять, какие лекарства могли бы на него воздействовать, требовалось идентифицировать его трехмерную структуру (которая к тому моменту не была известна). С помощью компьютерного моделирования эту структуру предсказали, основываясь на структуре этого белка у вируса SARS и сравнения последовательностей РНК вирусов SARS-COV2 и SARS.
Затем был проведен анализ взаимодействия 2600 препаратов с этой структурой, на основании которого было выявлено всего три препарата, которые теоретически способны ингибировать эту протеазу. Одним из этих трех препаратов оказался фамотидин.
Клиническое исследование фамотидина в ходу, однако есть отдельные сообщения об успешном применении больших доз пероральных форм фамотидина в лечении отдельных пациентов с COVID-19 (в основном, это персонал больниц). После распространения данной информации исследователями гастроэнтерологической клиники Columbia University Medical Center было выполнено ретроспективное исследование с включением 1620 пациентов, госпитализированных в связи с COVID-19, продемонстрировавшее эффективность фамотидина (публикация запланирована в Annals of Internal Medicine).
Фамотидин таблетки : инструкция по применению
Описание
Состав
Фармакотерапевтическая группа
Н2-гистаминовых рецепторов блокатор. Код ATX: А02ВА03.
Блокатор Н2-гистаминовых рецепторов III поколения. Подавляет базальную и стимулированную гистамином, гастрином и ацетилхолином продукцию соляной кислоты. Одновременно со снижением продукции соляной кислоты и увеличением pH снижается и активность пепсина.
Повышает резистентность слизистой оболочки желудка за счет увеличения образования желудочной слизи, секреции гидрокарбоната, синтеза гликопротеинов и простагландинов, способствует заживлению ее повреждений (в т.ч. рубцеванию стрессовых язв). Практически не влияет на активность цитохрома Р450 в печени.
После приема внутрь действие начинается через 1 ч, достигает максимума в течение 3 ч и продолжается от 12 ч до 24 ч. Однократная доза (10 мг и 20 мг) подавляет секрецию на 10-12 ч.
Всасывание: фамотидин абсорбируется быстро. Системная биодоступность около 40-45 % от принятой пероральной дозы. Степень абсорбции повышается при приеме пищи и снижается на фоне антацидных средств.
Максимальная концентрация фамотидина в плазме пропорциональна дозе и достигается в течение 1-3,5 ч после приема внутрь.
Распределение: связывание с белками плазмы приблизительно 16 %. Объем распределения составляет 1,2 л/кг. Фамотидин проникает через гематоэнцефалический и плацентарный барьеры.
Метаболизм: метаболизируется в печени с образованием сульфоксида.
Элиминация: время полувыведения 2,5-3,5 ч. Выделение из организма осуществляется через почки посредством канальной экскреции. 25-30 % дозы, принятой внутрь, выводится с мочой в неизменном виде. При наличии тяжелой почечной недостаточности время полувыведения может увеличиваться на 20 ч.
Показания к применению
язвенные заболевания желудка и двенадцатиперстной кишки (доброкачественные);
профилактика язвенной болезни 12-перстной кишки;
гастроэзофагеальная рефлюксная болезнь (рефлюкс-эзофагит);
Противопоказания
Гиперчувствительность к фамотидину или любому компоненту препарата.
Повышенная чувствительность к другим блокаторам Н2-гистаминовых рецепторов в анамнезе (в связи с наличием перекрестной чувствительности к данному классу соединений).
Беременность, период лактации, печеночная недостаточность, детский возраст.
Способ применения и дозы
Язвенная болезнь желудка и двенадцатиперстной кишки: однократно 40 мг вечером перед сном в течение 4-8 недель.
Профилактическое лечение с целью предотвращения рецидивов язвы: по 20 мг один раз в сутки перед сном в течение 4-6 недель.
Синдром Золлингера-Элиссона: по 20 мг каждые 6 часов. Некоторым пациентам может потребоваться более высокая стартовая доза. Дозы должны быть приспособлены к индивидуальной переносимости, и лечение должно продолжаться до тех пор, пока существует клиническая необходимость.
Некоторым взрослым пациентам с тяжелым синдромом Золлингера-Эллисона могут потребоваться дозы до 160 мг каждые 6 часов. Продолжительность курса определяется лечащим врачом.
При гастроэзофагеальной рефлюксной болезни, связанной с наличием эрозии пищевода или язвы рекомендуемая доза составляет 40 мг 2 раза в день в течение 6-12 недель.
Больные с почечной недостаточностью: у пациентов с тяжелой почечной недостаточностью (клиренс креатинина
Побочное действие
Препарат переносится хорошо и редко дает побочные реакции.
Взаимодействие с другими лекарственными средствами
Нет данных о нежелательных и других взаимодействиях. Не влияет на энзиматическую систему цитохрома Р450, поэтому не влияет на эффект лекарственных средств (варфарин, теофилин, фенитоин, диазепам, аминопирин, антипирин и др.), которые метаболизируются посредством этой системы.
При одновременном применении вместе с кетоконазолом возможно уменьшение степени резобции последнего, так как она определяется величиной желудочного pH. Кетоконазол следует применять за 2 ч до приема фамотидина.
Совместный прием с высокими дозами антацидных лекарственных средств уменьшает абсорбцию фамотидина и других Н2-гистаминоблокаторов на 10-33 %. AUC и максимальная плазменная концентрация уменьшаются приблизительно на 20 %, что приводит к уменьшению эффективности фамотидина. В этой связи рекомендуется принимать антацидные лекарственные средства по истечении 1-2 ч после приема фамотидина.
Изменение pH желудочного содержимого может влиять на биодоступность некоторых лекарственных средств, например: приводит к уменьшению поглощения атазанавира.
Совместное применение с теофиллином повышает плазменные концентрации теофиллина, что может вызвать развитие побочных реакций (тошнота, рвота, сердцебиение, судороги).
Совместное применение с пробенецидом повышает AUC и максимальные плазменные концентрации фамотидина вследствие механизма подавления почечной активной тубулярной секреции. Следует избегать совместного применения пробенецида и фамотидина.
Передозировка
Симптомы: рвота, двигательное возбуждение, тремор, снижение артериального давления, тахикардия, коллапс.
Упаковка
10 таблеток в контурную ячейковую упаковку из пленки поливинилхлоридной и фольги алюминиевой. 2 контурные ячейковые упаковки вместе с инструкцией по применению помещают в пачку из картона (№ 10×2).
Условия хранения
В защищенном от света и влаги месте, при температуре не выше 25 °C.
Хранить в недоступном для детей месте.
Срок годности
Не использовать после окончания срока годности, указанного на упаковке.
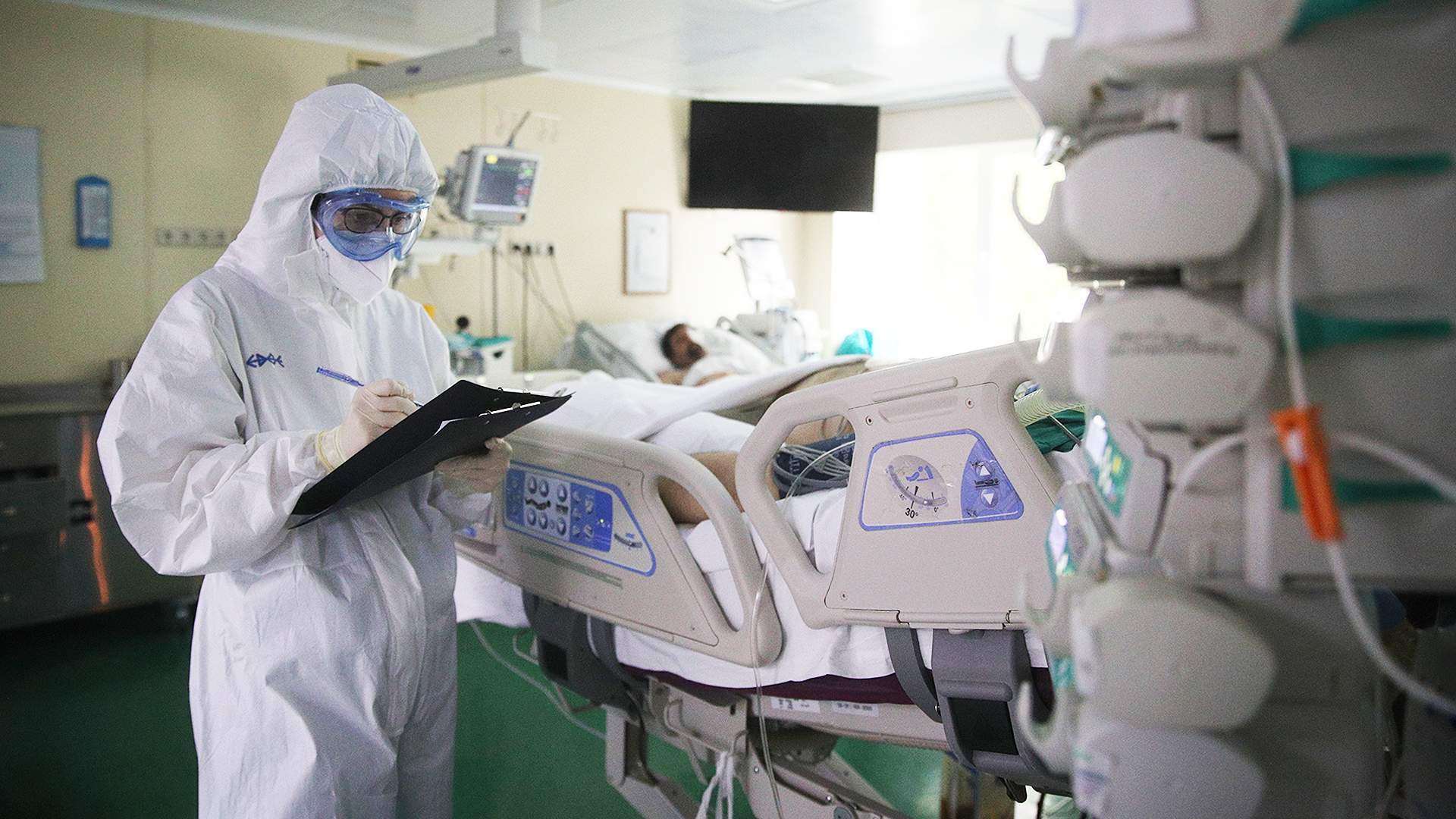
«У нас нет пациентов на ИВЛ». Врачи Киришской больницы снижают тяжесть пневмонии «древним» препаратом
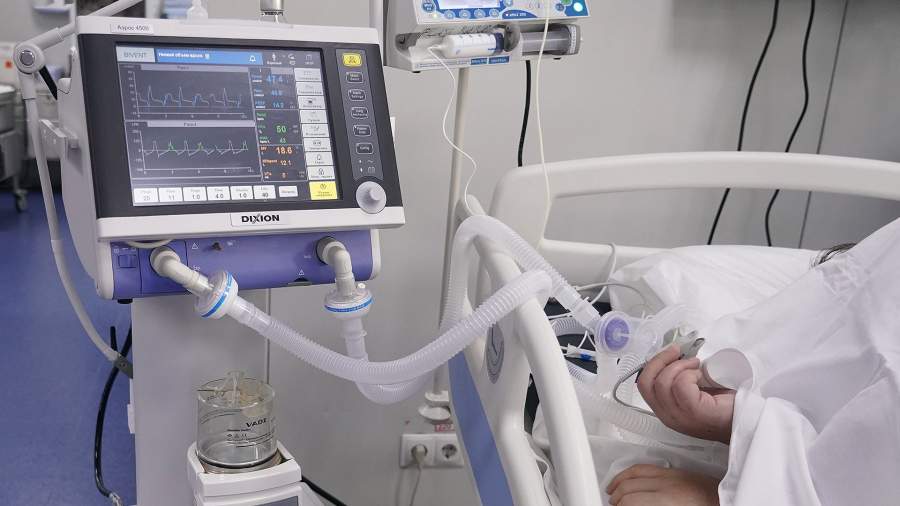
В Киришской районной больнице в отделении интенсивной терапии 100 коек. Их занимают тяжелые и средне-тяжелые пациенты с вирусной пневмонией. Болезнь развивается непредсказуемо, и ежедневно 5-6 из них становятся претендентами на перевод в реанимацию. Однако за последнюю неделю на ИВЛ не перевели ни одного человека.
Как говорит главный врач Киришской больницы Станислав Серафимов, из отделений, в том числе интенсивной терапии, за неделю ни один пациент не переведен на ИВЛ, нет ни одной смерти. «Доктор Питер» обратился к нему с просьбой рассказать о лечении, которое так обнадеживают теперь и врачей, и их пациентов.
— В чем заключается компенсация?
— Компенсация определяется по потребности в кислороде. Как известно, при инфицировании новым коронавирусом, в легких образуются так называемые мертвые зоны, которые не воспринимают кислород, из-за этого и развивается дыхательная недостаточность – человек задыхается. В обычном состоянии отягощение пациента выглядит так: сегодня ему требуется 3 литра кислорода в минуту, завтра – 5 литров, потом 10 и эта потребность может доходить до 15 литров кислорода в минуту. Чем она больше, тем выше вероятность попадания пациента в реанимацию и в необходимости ИВЛ. Этой потребности не возникает в течение последней недели. Ежедневно мы госпитализируем 15-20 человек и всех лечим по новому протоколу. Опыт у нас маленький, но мы уже видим, что на 2-3 сутки исчезает потребность в увеличении объемов кислорода, более того, она даже уменьшается.
— В чем отличие вашего нового протокола лечения от того, что использовался прежде?
— Мы исходили из того, что бороться надо с механизмом, который запускается вирусом, – повреждение эндотелия, которое он провоцирует, приводит к массивному тромбозу, от которого люди и погибают. В первые дни заболевания есть надежда на то, что сработают противовирусные препараты. Но проблема в том, что у них есть серьезные побочные эффекты и многим пациентам они противопоказаны. Кроме того, когда мы начинаем эту терапию, еще не знаем, поможет ли она конкретному пациенту или нет. В итоге приоритетом в лечении мы выбрали два направления: предупреждение развития «цитокинового шторма» и борьба с коагулопатией.
Читайте также
— Как вы объясняете себе этот результат?
— Его пока никто не может объяснить. «Фамотидин» – препарат из прошлого века, давно уже не используется в клинической практике. Его механизм действия при патологии, развивающейся под воздействием коронавируса, не изучен. А обнаружился он случайно. Дело в том, что для профилактики развития стрессорной язвенной болезни желудка в стационарных условиях применяются ингибиторы протонной помпы. Американский доктор, который работал в Ухане в разгар эпидемии, обнаружил, что богатые китайцы, применявшие дорогие препараты для профилактики язвенной болезни (медицинская помощь в Китае платная), болели тяжелее, чем бедные, которые использовали копеечный «Фамотидин». Он посчитал, что этот препарат действует на вирус, и предложил использовать гипердозы «Фамотидина», в 9 раз превышающие стандартную терапевтическую дозу, для его подавления. Но он, скорее всего, ошибся.
Ученый понял, что на фоне приема этого препарата снижается потребность в интубации и смертность. Но он борется не с вирусом, а с последствиями воздействия вируса на эндотелий – не позволяет образоваться тромбам. Его коллеги в Америке начали применять этот препарат, как и мы, увеличив лишь в два раза терапевтическую дозировку. В комбинации с так называемым сухим гепарином («Ксарелто») увидели, что эффект есть. Сегодня наши коллеги из Нью-Йорка говорят, что у них реанимации пустые. То есть пациенты поступают, лечатся, но не переходят «реанимационную грань». Возможно, это связано с тем, что препарат вошел в стандарт лечения.
— Вы говорите, что препарат, предназначенный для лечения язвенной болезни желудка, борется с последствиями воздействия вируса на организм. Но как вы это определяете?
— При повреждении эндотелия вирусом высвобождается в большом количестве протромбин, который и способствует массивному внутрисосудистому свертыванию крови. Мы сейчас видим, что «Фамотидин» блокирует выработку протромбина – его уровень в крови уменьшается, из-за этого блокируется переход фибриногена в фибрин – клейкий белок крови, который формирует тромбы. Это четко видно в лабораторных исследованиях, потому что происходит и снижение количественного показателя D-димера, который показывает распад белка фибрина. Параллельно в крови увеличивается плазмин, который растворяет внутрисосудистые тромбы. Таким образом, происходит эндогенный тромболизис.
Поразительно, но при этом обнаружено и значительное снижение уровня IL-6 –интерлейкина, ответственного за «цитокиновый шторм».
На прошлой неделе на фоне низкомолекулярного гепарина мы начали применять «Фамотидин» по нашему протоколу тяжелым пациентам, зависимым от кислорода, с низкой сатурацией, состояние которых уже говорило о возможной потребности в искусственной вентиляции легких, – внутривенные инъекции. И они не попали ни в реанимацию, ни на ИВЛ.
На больной желудок: средство от язвы повышает риск смерти при СOVID-19
Популярные препараты, помогающие при язве, гастрите и изжоге, могут ухудшить состояние пациентов с коронавирусной инфекцией. К такому выводу пришли ученые из США. В их исследовании 15,6% госпитализированных с COVID-19 принимали лекарства «Омепрозол», «Омез», «Доксилак» и т.д. Смертность среди них оказалась в 2,3 раза выше, чем у тех, кто не получал подобную терапию. Также в 2,5 раза возрастал риск оказаться на искусственной вентиляции легких. Сниженный уровень соляной кислоты, вызванный приемом определенных лекарств, снижает барьерную функцию желудка и изменяет микробиоту кишечника, сообщили российские гастроэнтерологи. Это способствует повышенному проникновению вирусных частиц через слизистые оболочки и усугубляет заболевание. Поэтому медики рекомендуют отказаться от приема данных средств во время развития в организме инфекции.
Опасность в желудке
Ученые из Бруклинского университета опубликовали препринт статьи, в котором сообщили, что популярные препараты против язвы, гастрита и изжоги — ингибиторы протонной помпы (ИПП) — потенциально могут усугублять течение коронавирусной инфекции. В исследовании 15,6% пациентов с COVID-19 принимали данные лекарства (к которым относятся «Омепрозол», «Доксилак», «Пантопрозол» и т.д.). Смертность среди этой группы была в 2,3 раза выше, чем среди тех, кто их не принимал. К тому же, в 2,5 раза возрастал риск попадания на ИВЛ.
«Существует гипотеза, что SARS-CoV-2 может избежать нейтрализации желудочной кислотой из-за гипохлоргидрии (повышенное содержание соляной кислоты в желудочном соке. — «Известия»), вызванной применением блокаторов протонной помпы (это фермент, выполняющий важнейшую роль при секреции соляной кислоты в желудке. — «Известия») и могут предрасполагать к тяжелой форме COVID-19, а также к искусственной вентиляции легких», — сказано в тексте препринта.
Блокаторы протонной помпы относятся к антисекреторным препаратам, снижающим продукцию соляной кислоты в клетках слизистой оболочки желудка, пояснил в разговоре с «Известиями» профессор кафедры госпитальной терапии Медицинского института РУДН (вуз — участник проекта повышения конкурентоспособности «5-100») Николай Кислый.
— Они применяются при лечении широкого круга заболеваний желудочно-кишечного тракта, в основе развития которых лежит повышенная выработка соляной кислоты: диспепсии (затрудненное и болезненное пищеварение. — «Известия»), язвенной болезни желудка и двенадцатиперстной кишки, гастроэзофагеальной рефлюксной болезни (воспаление стенок нижнего отдела пищевода), хронического гастрита и некоторых других, — сообщил эксперт. — Соляная кислота, помимо участия в переваривании пищи, может разрушать микрофлору. Сниженный уровень этого вещества, вызванный приемом ИПП, ослабляет барьерную функцию желудка, изменяет микробиоту ЖКТ и способствует массивному проникновению вирусов через слизистую оболочку.
Это, вероятно, и вызывает более тяжелое течение COVID-19, отметил Николай Кислый.
Повышает риски
Ученые подчеркивают, что это первое сообщение о повышенной смертности и более частой потребности в применении ИВЛ у больных COVID-19, основанное на анализе 46 случаев. Однако, так как исследование пока не прошло обязательную процедуру рецензирования и не опубликовано, опираться на него в клинической практике нельзя.
Статья другой американской научной группы, опубликованная неделю назад, косвенно подтвердила полученные данные, пояснил «Известиям» руководитель курса прикладной фармакологии и фармакотерапии факультета наук о здоровье университета OsloMet (Норвегия) Юрий Киселев.
— Они использовали другой метод — онлайн-анкетирование 53 130 человек, 3386 из которых были позитивны на коронавирус. Оказалось, что риск инфекции повышен у лиц, принимавших ингибиторы протонной помпы, причем этот риск был дозозависимым, — рассказал фармаколог. — Еще одна важная находка состоит в том, что прием другой группы препаратов, подавляющих кислотопродукцию в желудке — блокаторов гистаминовых рецепторов (фамотидин и подобные), не был связан с повышенным риском инфекции.
По словам специалиста, в целом ИПП нередко связывают с угрозой заражения теми инфекциями, при которых оно происходит через органы ЖКТ.
— Авторы предполагают, что если заражение COVID-19 через желудочно-кишечный эпителий действительно частый феномен, то приведенный выше механизм может объяснять связь между ИПП и коронавирусом. Подчеркну, что результаты обоих исследований требуют подтверждения, а пациентам, принимающим ИПП по назначению врача, не следует самостоятельно прекращать терапию, — отметил Юрий Киселев.
Применять с осторожностью
Авторы перечисленных работ напоминают о необходимости применять минимально эффективную дозу этих лекарств, используя их только по утвержденным показаниям. Профессор кафедры поликлинической терапии Сеченовского университета, гастроэнтеролог Алексей Буеверов сообщил «Известиям», что в случае инфицирования данные препараты действительно лучше не пить.
— Если у пациента идет активный инфекционный процесс, то от ИПП на этот период лучше отказаться. Еще в XIX веке в холерных лабораториях висела надпись «На пустой желудок не входить». Потому что пища — это стимулятор секреции кислоты. Если она подавлена, то через рот могут попасть различные патогены. Также это может повлиять на течение уже имеющегося заболевания, — подчеркнул эксперт.
Место кваматела (фамотидина) в терапии эрозивно-язвенных поражений верхнего отдела желудочно-кишечного тракта
Три основные группы антисекреторных препаратов: антихолинергические средства (атропин, метацин, платифиллин), к которым относится и селективный М-холинолитик гастроцепин, блокаторы Н2-рецепторов гистамина (циметидин, ранитидин, фамотидин, роксати
 |
Три основные группы антисекреторных препаратов: антихолинергические средства (атропин, метацин, платифиллин), к которым относится и селективный М-холинолитик гастроцепин, блокаторы Н2-рецепторов гистамина (циметидин, ранитидин, фамотидин, роксатидин, низатидин) и ингибиторы К+ — Na + — АТФ-азы (oмeпpaзoл)
Эрозивно-язвенные изменения слизистой оболочки могут служить проявлением широкого круга заболеваний и состояний, связанных с поражением верхнего отдела желудочно-кишечного тракта. К ним относятся язвенная болезнь желудка и двенадцатиперстной кишки, лекарственные и симптоматические язвы, возникшие при приеме нестероидных противовоспалительных препаратов, глюкокортикоидов или вследствие травматического, ожогового или послеоперационного шока.
Как известно, в реализации патологического процесса, приводящего к возникновению эрозий и язв верхнего отдела желудочно-кишечного тракта, важнейшее значение имеет нарушение равновесия между постоянно существующими факторами агрессии, прямо или опосредованно воздействующими на слизистую оболочку пищевода, желудка и двенадцатиперстной кишки, и факторами защиты, способствующими предотвращению развития указанных поражений или их эффективной регенерации. На сегодняшний день однозначно доказано, что в развитии эрозивно-язвенных поражений слизистой оболочки необходимым является наличие соляной кислоты. Речь может идти о ее избыточном выделении, имеющем место при язвенной болезни двенадцатиперстной кишки, некоторых формах язвенной болезни желудка и синдроме Золлингер — Эллисона, парциальной гиперсекреции в сочетании с относительной недостаточностью факторов защиты и, наконец, присутствие ее в нормальных и пониженных концентрациях в качестве необходимого агента в случаях возникновения симптоматических или лекарственных язв.
Как известно, существуют три основные группы антисекреторных препаратов: антихолинергические средства (атропин, метацин, платифиллин), к которым относится и селективный М-холинолитик гастроцепин, блокаторы Н2-рецепторов гистамина (циметидин, ранитидин, фамотидин, роксатидин, низатидин) и ингибиторы К+ — Na + — АТФ-азы (oмeпpaзoл) [2]. Фaмoтидин (химическим заводом «Гедеон Рихтер», Венгрия, производится под названием «Квамател») относится к третьему поколению препаратов группы блокаторов Н2-рецепторов. Ряд фармакологических свойств сделали его на сегодняшний день одним из наиболее эффективных лекарственных средств, используемых в лечении кислотозависимых поражений желудочно-кишечного тракта. Фамотидин хорошо всасывается и его концентрация в сыворотке крови обнаруживает четкую корреляцию с дозой. Пища и прием антацидных препаратов не оказывают существенного влияния на его усвоение. Обнаружена высокая степень селективности действия фамотидина, зависящая от дозы, благодаря чему прием 40 мг фамотидина ингибирует секрецию соляной кислоты на 70 —80%, эффект достигает максимума через 3 — 4 часа после приема препарата внутрь и сохраняется на достаточно высоком уровне на протяжении 10 —12 часов и дольше. От 30 до 60% фамотидина в зависимости от способа введения выделяется с мочой в неизменном виде. У больных с умеренной почечной недостаточностью выделение фамотидина уменьшено незначительно. Суточная лечебная доза в 40 мг фамотидина соответствует по антисекреторному эффекту 300 мг ранитидина или 1200 мг циметидина. Отмечено, что специфическое действие этого препарата при его однократном приеме сохраняется гораздо дольше, чем у других Н2-блокаторов. К главным достоинствам фамотидина, в сравнении с препаратом первого поколения циметидином, относится отсутствие его взаимодействия с системой цитохрома P-450 печени. Благодаря чему он не оказывает влияния на метаболизм ряда лекарственных препаратов и не вызывает их кумуляции. Фамотидин также не усиливает секреции пролактина и не вызывает антиандрогенного эффекта, не взаимодействует с алкогольной дегидрогеназой печени. Побочные действия фамотидина в выборке из свыше 6000 наблюдений отмечены в 0,43% случаев в форме желудочно-кишечных расстройств, головной боли, кожной сыпи. Возникшие нарушения исчезли самостоятельно после отмены препарата или уменьшения его дозы. Клиническая эффективность фамотидина была оценена в исследованиях зарубежных и отечественных авторов на основании изучения ряда основных параметров, характеризующих течение патологического процесса. Установлено, что при использовании терапевтической дозы 40 мг в сутки, назначаемой однократно или дважды в день по 20 мг, клинические проявления язвенной болезни в виде болей и диспептических симптомов к концу второй недели частично или полностью исчезали у 52 — 70% пациентов. По нашим данным, на фоне приема кваматела 48 больными с дуоденальной язвой боли исчезли через 2 недели в 82% случаев. Через 4 недели констатировано рубцевание дуоденальных язв у 75 — 85% больных, в наших наблюдениях количество составило 86%, причем у половины пациентов квамател использовался как средство монотерапии [3]. К завершению восьмой недели, по данным японских авторов, достигнуто заживление дуоденальных, желудочных язв, язв анастомоза в среднем в 92% случаев.
| Фамотидин является эффективным антисекреторным препаратом, обладающим высокой избирательностью, не обладает побочными действиями, свойственными цимитидину, не влияет на метаболизм других лекарственных средств |
В лечении желудочных кровотечений используется лекарственная форма кваматела для парентерального введения. По данным зарубежных исследователей, положительный результат в лечении желудочных кровотечений, вызванных пептической, стрессорной или медикаментозной язвой, а также эрозивными поражениями, после семидневной терапии был достигнут в 68 — 75% случаев. Растворимая форма кваматела с успехом применялась и отечественными авторами [3]. Данные по применению препарата при желудочном кровотечении у 22 больных в дозе 40— 80 мг в сутки свидетельствуют, что его остановка и (или ) отсутствие рецидива достигнуто в 82% случаев. Следует отметить, что применение кваматела сочеталось с использованием всех современных средств гемостаза, включая и эндоскопические методы. Последующее лечение включало в себя прием кваматела внутрь. Мы с успехом применяли инъекционную форму в тех случаях, когда прием препарата внутрь был невозможен. У 8 больных с острым панкреатитом или обострением хронического панкреатита внутривенное капельное введение позволило в первые сутки быстро купировать боли и многократную рвоту. Кроме того, квамател назначался больным с пищеводно-плевральным свищем и язвой желудка, рефлюкс-эзофагитом, осложненным стриктурой пищевода и петической язвой, больным с многократной рвотой и множественными язвами желудка на фоне приема нестероидных противовоспалительных препаратов (НПВП), а также пациентам с множественными язвами желудка на фоне хронической почечной недостаточности. Во всех этих случаях удалось введением кваматела парентерально купировать острые проявления, связанные, в частности, с избыточной секрецией соляной кислоты, и в последующем в плановом порядке продолжить лечебные мероприятия. Данные литературы свидетельствуют об успешном применении фамотидина при лечении язв, вызванных приемом НПВП [1]. Демонстративной моделью эффективности фамотидина является синдром Золлингер — Эллисона. Применение допустимой суточной дозы в 120 — 160 мг существенно снижает дебит соляной кислоты и пепсина, причем кратность введения оказывается меньшей, по сравнению с циметидином и ранитидином. Фамотидин с успехом используется в терапии рефлюкс-эзофагита: 4 — 6-недельная терапия в терапевтических (40 мг) или вдвое ее превышающих дозах в 70% случаев позволила купировать воспалительные изменения и клинические проявления заболевания. Помимо рассмотренных выше заболеваний, необходимо помнить о существовании больных с симптомами гиперацидизма, которые могут сопровождаться эрозивным гастродуоденитом — в этих случаях назначение фамотидина также может быть оправданным. И наконец, его использование в качестве средства для профилактики рецидивов в дозе 20 мг, по данным многоцентровых исследований, позволило уменьшить вероятность повторного обострения до 23%.
Таким образом, фамотидин (квамател), является эффективным антисекреторным препаратом, обладающим высокой избирательностью и способным при существенно меньшей дозе, по сравнению с другими блокаторами Н2-рецепторов, оказывать ингибирующее влияние на секрецию соляной кислоты. Препарат хорошо всасывается после приема внутрь, сохраняя высокую концентрацию в крови и терапевтическую активность на протяжении длительного времени, что позволяет принимать его один раз в сутки. Имеющаяся форма для парентерального введения дает возможность использовать его в ситуациях, когда необходимо в короткое время создать высокую его концентрацию в крови, включая случаи, когда прием препарата внутрь невозможен. Фамотидин не обладает побочными действиями, свойственными циметидину, не влияет на метаболизм других лекарственных средств. Диапазон заболеваний, при котором квамател может использоваться в качестве основного терапевтического средства или в целях профилактики поражений, связанных с избыточной секрецией соляной кислоты, остается достаточно широким, несмотря на появление более мощных ингибиторов секреции. Все сказанное выше позволяет рекомендовать широкое использование кваматела в клинической практике.
1. Артишевская Н. И., Буглова А. Е. Защитная роль кваматела R при применении нестероидных противовоспалительных препаратов. Медикал Маркет, 1996, v 24 (4). С. 31-32.
2. Белоусов Ю. Б., Асецкая И. Л. Фармакотерапия язвенной болезни. Клиническая фармакология и терапия, 1993, v2. С. 54-57
З. Никифоров П. А., Белоусова Е. А., Златкина А. Р. и др. Опыт использования препарата «Квамател» в терапии пептических поражений верхнего отдела желудочно-кишечного тракта. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. Материалы 2-й Гастроэнтерологической недели, 1996, v 4. С. 96