Истмико-цервикальная недостаточность
ГЛАВНЫЙ ВРАЧ ЦЕНТРА МЕДИЦИНЫ ПЛОДА В МОСКВЕ, СПЕЦИАЛИСТ ПО ПРЕНАТАЛЬНОЙ ДИАГНОСТИКЕ (МЕДИЦИНЕ ПЛОДА), ВРАЧ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ, КАНДИДАТ МЕДИЦИНСКИХ НАУК.
Содержание
Невынашивание беременности является серьезной проблемой в современном акушерстве. Около 10-20 % беременностей заканчиваются самопроизвольными выкидышами или преждевременными родами. Возможных причин невынашивания беременности множество. Это и гормональные расстройства, и заболевания матери, и генетические нарушения, и воздействие факторов внешней среды. Одной из серьезных проблем, приводящих к невынашиванию беременности, является так называемая истмико-цервикальная недостаточность.
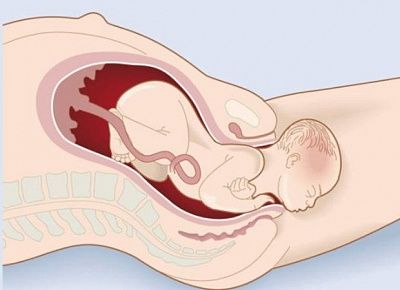
Матка по форме напоминает грушу. В ее строении выделяют тело и шейку. Во время беременности плод находится внутри тела матки, а благодаря наличию мышечных клеток, тело матки значительно увеличивается в течение беременности. Шейка матки имеет форму цилиндра. Со стороны тела матки она ограничена внутренним зевом, в области которого кроме мышечных клеток находится большое количество соединительной ткани, и формируется кольцо, способствующее удержанию плода в матке (сфинктер). Участок перехода тела матки в шейку называется перешейком (истмус). Во влагалище шейка матки открывается наружным зевом. Во время родов происходит сглаживание шейки матки, расслабление мышечных клеток и открытие шейки матки, которая формирует родовой канал.
При нарушении целостности или функции сфинктера и внутреннего зева шейки матки, недостаточной замыкательной функции истмуса, развивается так называемая истмико-цервикальная недостаточность.
При истмико-цервикальной недостаточности во время беременности происходит самопроизвольное сглаживание и раскрытие шейки матки, не связанное с сократительной активностью матки. Плодное яйцо при этом лишается необходимой опоры в нижнем маточном сегменте. При увеличении давления внутри матки плодные оболочки начинают выпячиваться в расширенный канал шейки матки, что приводит к преждевременным родам. Обычно роды начинаются с преждевременного излития околоплодных вод. Это происходит потому, что выбухающие в канал шейки матки плодные оболочки могут инфицироваться бактериями, находящимися в составе микрофлоры влагалища. Вследствие этого оболочки теряют эластичность, происходит их самопроизвольный разрыв, излитие околоплодных вод и инфицирование малыша внутриутробно бактериями, находящимися во влагалище беременной женщины.
Причины истмико-цервикальной недостаточности
Предшествующие травмы
Прежде всего, это предшествующие травмы. Они приводят к так называемой травматической или органической ИЦН. Чаще всего это травматичные роды, при которых происходит разрыв шейки матки, предшествующие аборты или диагностические выскабливания полости матки, во время которых производится инструментальное расширение шейки матки. При этом возможно нарушение целостности истмического кольца шейки и формирование в месте травмы грубой рубцовой ткани.
Гормональные нарушения
Функциональная истмико-цервикальная недостаточность формируется в результате гормональных нарушений в организме беременной женщины. Это могут быть выраженное недоразвитие внутренних половых органов, дефицит половых гормонов, снижение нормальной функции яичников, иногда ИЦН формируется при повышенном уровне мужских половых гормонов в крови. Все перечисленные причины приводят к нарушению соотношения мышечной и соединительной ткани в перешейке и шейке матки, изменяется реакция мышечных клеток шейки матки на нервные импульсы.
Врожденная истмико-цервикальная недостаточность
В редких случаях, при пороках развития матки может встречаться врожденная истмико-цервикальная недостаточность.
Симптомы и диагностика ИЦН
Специфических симптомов истмико-цервикальной недостаточности нет. Беременную женщину могут беспокоить тяжесть внизу живота или в поясничной области, могут участиться позывы к мочеиспусканию за счет давления плода на мочевой пузырь. Однако чаще всего будущую маму ничего не беспокоит.
Постановка диагноза истмико-цервикальной недостаточности производится преимущественно во время беременности, поскольку только во время беременности имеются объективные условия оценки функции шейки матки и ее истмического отдела. Вне беременности врачи предпринимают ряд специальных проб для выявления ИЦН. Проводится рентгенологическое исследование матки на 18-20 день цикла, производится оценка степени расширения канала шейки матки во вторую фазу менструального цикла с помощью специальных инструментов.
Во время беременности в качестве мониторинга состояния шейки матки используется трансвагинальное ультразвуковое исследование. При этом измеряется длина шейки матки. Длина шейки матки менее 3 см при сроке беременности менее 20 недель требует отнесения женщины в группу высокого риска по ИЦН и тщательного наблюдения за такой пациенткой.
У женщин, вынашивающих двойню или тройню до 28 недель беременности нормальной считается длина шейки матки более 37 мм у первобеременных и более 45 мм у повторнобеременных пацеинток. У многорожавших женщин длина шейки матки в сроке 17-20 недель беременности должна быть более 29 мм.
Абсолютным признаком наличия истмико-цервикальной недостаточности является укорочение шейки матки до 2 см и менее. На измерение длины шейки матки влияют различные факторы – к примеру, тонус матки и высота расположения плаценты. Кроме того, важно каким способом врач ультразвуковой диагностики оценивает длину шейки матки. Наиболее правильные результаты получаются при трансвагинальном (то есть осмотре датчиком, введенным во влагалище пациентки) доступе. Этот способ осмотра шейки матки абсолютно безопасен для дальнейшего течения беременности и не может вызывать угрозу прерывания или другие осложнения.
При осмотре шейки матки через брюшную стенку, то есть трансабдоминально, измерения длины шейки примерно на полсантиметра превышают таковые при трансвагинальном осмотре, кроме того, на изменение ее длины влияет степень наполнения мочевого пузыря. Кроме длины шейки матки, при проведении ультразвукового исследования оценивается состояние внутреннего зева, имеется ли открытие зева и выбухание в канал шейки матки плодного пузыря.
Однако ставить диагноз истмико-цервикальной недостаточности только по результатам ультразвукового исследования не правильно. Более точную информацию дает осмотр шейки матки врачом-гинекологом. Осмотр производится в гинекологическом кресле. При этом врач оценивает длину влагалищной части шейки матки, ее плотность, степень открытия канала шейки матки.
Способы лечения ИЦН
С целью профилактики преждевременных родов при истмико-цервикальной недостаточности с 20 по 34 недели беременности назначаются препараты прогестерона (ДЮФАСТОН, УТРОЖЕСТАН) – гормона, вырабатывающегося в плаценте и поддерживающего беременность.
Существуют два способа лечения истмико-цервикальной недостаточности. Это нехирургические методы и хирургические.
Нехирургические методы
К нехирургическим методам относят введение во влагалище специальных акушерских пессариев – колец, которые надеваются на шейку матки и препятствуют ее дальнейшему раскрытию, поддерживая предлежащую часть плода. Нехирургические методы имеют ряд преимуществ – они не требую госпитализации в стационар, введения наркоза и просты в использовании. Применяют пессарии обычно после 28 недель беременности. Перед введением кольца обязательно берут мазок на флору для выявления и лечения возможного воспалительного процесса. После введения акушерского пессария необходимо каждые 2-3 недели проводить обработку влагалища и кольца антисептическими растворами для профилактики развития инфекции. Однако не всегда этот метод может быть применим.
Хирургические методы
При выраженной истмико-цервикальной недостаточности применение колец неэффективно. Не используют их также при выбухании плодного пузыря в канал шейки матки. В этих случаях лечение осуществляется путем зашивания шейки матки.
Показания к хирургической коррекции ИЦН:
Противопоказания к хирургическому лечению:
Наложение швов на шейку матки обычно проводится с 13 до 27 недели беременности. Сроки проведения операции определяются индивидуально лечащим врачом. Наиболее благоприятны для оперативного лечения срок с 15 по 19 неделю беременности, когда открытие шейки матки не очень выражено и плодный пузырь не выбухает в канал.
Наложение швов на шейку матки производят под общим наркозом. В ряде случаев, например при выбухании нижнего полюса плодного яйца в канал шейки матки, после операции, в целях профилактики возможного инфицирования плодных оболочек, назначаются курс антибиотиков. При неосложненном течении послеоперационного периода беременная выписывается домой через 5-7 дней после операции. Однако каждые 2 недели врач женской консультации должен осматривать шейку матки и брать мазки на флору.
Самым частым осложнением после хирургической коррекции истмико-цервикальной недостаточности является прорезывание тканей шейки матки нитью. Это может наступить, если шейка поражена воспалительным процессом или если начинаются сокращения матки, то есть родовая деятельность. Чтобы избежать сокращений матки после наложения швов многим пациенткам назначаются токолитики – препараты снимающие тонус матки.
Швы с шейки матки снимают в 37 – 38 недель беременности. Это производят при осмотре шейки матки в гинекологическом кресле. Процедура снятия швов обычно совершенно безболезненна.
Прогноз лечения ИЦН
Своевременная диагностика истмико-цервикальной недостаточности и своевременная хирургическая или нехирургическая коррекция данного состояния способствуют пролонгированию беременности и прогноз для вынашивания плода благоприятный.
Профилактика истмико-цервикальной недостаточности
Профилактика ИЦН включает ведение здорового образа жизни, отказ от абортов, профилактику воспалительных заболеваний влагалища и шейки матки.
Цервикометрия во время беременности
| Услуга | Стоимость |
| Консультация гинеколога | 1350* ք |
| Консультация заведующего гинекологическим отделением Богданович И.Ф. | 1800* ք |
| Консультация заведующего отделением лазерной гинекологии Андросовой О.В. | 1800* ք |
| Допплерография сосудов МППК беременных | 1500 ք |
| УЗИ плода в сроке до 10 недель беременности | 1700 ք |
| УЗИ плода с 10 недель беременности с оценкой МППК | 2400 ք |
| УЗИ многоплодной беременности | 3500 ք |
| Эхосальпингография (Проходимость маточных труб) | 5500 ք |
| УЗИ органов малого таза у женщин (ТА, ТВ) | 1400 ք |
| УЗИ органов малого таза с допплерографией маточных артерий и миометрия | 2000 ք |
| Цервикометрия | 1000 ք |
| Фолликулометрия (за одно посещение) | 1300 ք |
| Эхокардиография (УЗИ сердца) плода | 2400 |

Цервикометрия как способ измерения шейки матки.
Цервикометрия под УЗИ проводится двумя способами. Независимо от выбора метода цервикометрии, результативными являются оба, поэтому метод проведения зависит от особенностей организма и показаний к применению каждого из них:
УЗИ обычно проводят с 18 по 22 неделю беременности. Зачастую цервикометрия проводится вместе с другими исследованиями. Если прерывание беременности уже происходило, то исследование проводят на более ранних сроках, начиная с 10 недель, делается это для предотвращения возможного прерывания беременности. Цервикометрия – достаточно удобный и действенный тип обследования, позволяющий сохранить беременность и выявить возможные патологические нарушения на ранних сроках вынашивания ребенка.
Для подготовки к цервикометрии трансвагинальнм методом необходимо опорожнить мочевой пузырь. Всё остальное сделает специалист проводящий исследование, а после обследования даст необходимые рекомендации.
Стоит заметить, что сама процедура цервикального исследования при помощи ультразвукового датчика абсолютно безвредна для будущего ребёнка. Женщина так же не ощущает на себе никаких действий во время цервикометрии. Нет причин для волнения по поводу проведения цервикометрии, так как назначение процедуры не несет вреда и не представляет сбой повода для беспокойства о побочных действиях после процедуры – их просто нет. Проведение цервикометрии полностью исключает риск появления осложнений и сводит вероятность срыва беременности к нулю.
Норма показателей длины шейки матки при Цервикометрии.
В нашей клинике в Пятигорске «УЗИ 4Д» цервикометрия проводится высококвалифицированными специалистами, которые владеют методологией исследования на высоком уровне. Специально обученные сотрудники быстро и качественно произведут процедуру цервикометрии, что позволит тут же установить нарушения, если они имеются, и поставить окончательный диагноз.
Норма длины шейки матки зависит от того, на каком сроке беременности находится пациентка:
Данные показатели считаются нормой, но возможны и отклонения от нее, принято считать нормой длину свыше 25 мм. Такие показатели не считаются нарушением и не указывают на наличие в организме патологии. Для более точных определений нужно прибегнуть к УЗИ и измерению шейки матки с помощью цервикометрии.
При показателях ниже возникает вероятность выкидыша. В таких ситуациях принимаются меры по предотвращения преждевременных родов, а после стабилизации состояния уУЗИ цервикометрии проводят каждые 2 недели.
Когда цервикометрия проводится регулярно
Если при беременностях ранее возникали проблемы с преждевременным прерывание беременности или была перенесена операция шейки матки, в обязательном порядке необходимо сообщить об этом врачу, который назначит цервикометрию и, изучив полученные результаты, предпримет все меры для сохранения беременности.
При многоплодной беременности назначается регулярная цервикометрия, которая проводится в «Клинике 4Д» в Пятигорске раз в четырнадцать дней, начиная с 16 недели.
Очень важно провести цервикометрию при первой беременности, так как данных о предыдущих беременностях ещё нет. Это необходимо для того, чтобы убедиться в отсутствии отклонений и проверить показатели внутренних органов и плода.
Когда необходимо проведение цервикометрии?
Проведение цервикометрии в период, когда женщина вынашивает плод, необходимо при таких симптомах:
Стоит отметить: если гинеколог, который ведет беременность пациентки, дает направление на цервикометрию, его нельзя оставить без внимания, обследование пройти необходимо.
Результаты цервикометрии
Трансвагинальная цервикометрия оценивает:

Если Вы не проведёте УЗИ цервикометрии — это может повлечь за собой угрозу жизни малыша и здоровья матери. По этой причине нельзя пропускать обследование цервикометрии и вовремя измерять длину шейки матки.
Истмико-цервикальная недостаточность (ИЦН) — укорочение шейки матки. Как не упустить время?
Вне беременности нет достоверных методов диагностики ИЦН!
УЗ-исследование шейки матки не информативно, так же как и лёгкость введения расширителей Гегара. Насторожить врача о возможном присоединении такого осложнения беременности, как ИЦН может лишь анамнез женщины:
— какие-либо хирургические манипуляции с шейкой матки;
— и, конечно, случаи потери беременности, особенно в поздние сроки.
Во время беременности:
— жалобы женщины на ощущение давления, распирания, «простреливающая» боль в промежности;
— так же могут быть тянущие боли внизу живота и в пояснице;
— обильные слизистые выделения.
Однако, в большинстве случаев укорочение шейки матки происходит бессимптомно. В связи с чем, согласно приказу МЗ РФ №572н, рекомендовано рутинное измерение длины шейки матки влагалищным датчиком у всех беременных в ходе II скрининга (19-21 неделя).
Что делать, если в анамнезе были преждевременные роды и поздний выкидыш?
— начать прием прогестерона в дозе 200 мг до 34 недель. При необходимости, доктор может увеличить дозировку до 600 мг в сутки;
— при первом посещении ЖК необходимо сдать посев мочи, анализ для исключения бактериального вагиноза, а также влагалищный мазок и посев из цервикального канала с определением чувствительности к антибиотикам, ПЦР на Chlamydia trachomatis;
— контроль длины шейки матки начинают с 15-16 недель до 24 недель гестации 1-2 раза в 14 дней.
Если вдруг, шейка матки продолжает укорачиваться несмотря на то, что женщина получает прогестерон. Тактика:
— Швы на шейку матки (циркляж). Применяется при прогрессирующем укорочении шейки матки менее 25 мм по данным как минимум двух последовательных измерений.
— срок 14-24 недели, возможно наложение швов до 26 недель. С 22 недель данная операция производится в учреждении, где может быть оказана реанимационная помощь новорожденному;
— исключить преждевременный разрыв плодных оболочек и их воспаление, дисбиоз и инфекции половых путей;
— отсутствие родовой деятельности.
— Акушерский пессарий. Применяется при наличии противопоказании к наложению швов или при отказе пациентки.
Условия: аналогичны при наложении циркляжа
*Если в анамнезе три и более потерь беременности (поздние выкидыши и преждевременные роды), то возможно вам предложат наложение швов в 12-14 недель с целью профилактики.
*Стоит выделить в отдельную группу пациенток с удаленной шейкой матки или при неудачах наложения швов влагалищным доступом и рекомендовать им наложение шва лапароскопически, желательно на этапе планирования беременности. Если беременность наступила незапланированно, в некоторых клиниках данную операцию могут выполнить до 16 недель.
Все вышеперечисленные рекомендации действуют при одноплодной беременности.
*При многоплодной беременности и укорочении шейки матки рекомендовано применение акушерского пессария в сочетании с вагинальным прогестероном. Наложение швов при многоплодной беременности только на основании укорочения шейки матки не рекомендовано.
Специалисты МОНИИАГ занимаются проблемами невынашивания беременности, в том числе коррекцией ИЦН. А в условиях отделения оперативной гинекологии с онкогинекологией возможно наложение абдоминального циркляжа.
Изменение размеров матки. Размер матки по неделям беременности
Автор:
Акушер-гинеколог, врач ультразвуковой диагностики
Увеличение матки. Размер матки по неделям беременности
Величину матки следует принимать во внимание, оценивая здоровье женщины. Матка больших или малых размеров сигнализирует об изменениях в женском организме – как физиологических, так и патологических. Поэтому размеры этого органа являются одним из важных критериев, которые оценивают гинекологи. Одновременно оцениваются размеры и других половых органов – увеличенная шейка матки и яичники дополнят диагностику гинекологичекой патологии.
Причины увеличения матки
Матка состоит из мышечных волокон, способных растягиваться. Это один из органов, размеры которого могут сильно варьировать в зависимости от его состояния. Увеличение матки встречается гораздо чаще, нежели ее уменьшение.
Задаваясь вопросом «матка увеличена – что это значит?», пациентки должны понимать не только причины, но и последствия этого процесса.
Причины увеличения матки бывают физиологические и патологические.
Самая приятная причина увеличения матки – это беременность. Но не всегда ожидания соответствуют реалиям. Посему причинами увеличения матки при отрицательном тесте на беременность также могут быть:
Характеристики наиболее частых причин увеличения матки
Размер матки по неделям беременности – не единственный критерий. Миомы являются одними из самых частых причин увеличения матки. Факторы, провоцирующие возникновение этой доброкачественной опухоли:
Увеличение размеров матки из-за увеличивающейся миомы должно вызвать настороженность, так как могут возникнуть неприятные осложнения:
По данным некоторых авторов, киста матки входит в десятку наиболее частых причин, провоцирующих увеличение матки. Нередко киста приводит к неравномерному, «однобокому», увеличению описываемого органа: сама матка – небольших размеров, но с огромной выпирающей кистой.
Быстрый рост матки может свидетельствовать о злокачественном поражении, что должно вызвать клиническую настороженность врачей. В группе риска – женщины:
Поэтому следует не только задаваться вопросом, каких размеров должна быть матка в норме и как она меняется при патологии, но при этом оценивать симптоматику и сопутствующие факторы.
Матка больших или малых размеров: симптомы
В ряде случаев матка не сигнализирует о своем увеличении или уменьшении никакой клинической симптоматикой, изменение ее размеров выявляется только при объективном осмотре (в частности, с применением дополнительных инструментальных методов диагностики, демонстрирующих, какого размера матка в норме у женщин и при патологии). Тем не менее, о заболевании этого органа, сопровождающемся его укрупнением в сравнении с нормой, могут свидетельствовать следующие признаки:
Это универсальные симптомы, которые могут сигнализировать о целом ряде заболеваний матки, провоцирующих ее увеличение. С другой стороны, следует учитывать, что описанные признаки не являются достоверными симптомами изменения размеров матки, и в ряде случаев нормальные размеры тела матки по результатам УЗИ могут не соответствовать клинической симптоматике. Хотя бывает и наоборот – матка может быть увеличена, а признаки заболевания еще не проявляются.
Беременность: какого размера матка в норме у женщин
Существенное изменение размеров беременной матки начинается с 4 недели беременности. Орган увеличивается за счет того, что волокна миометрия (мышечного слоя) способны увеличиваться по длине в 8-10 раз, а по толщине – в 4-5 раз. Если вне беременности по размерам матки и яичников в мм можно сделать только приблизительное предположение об их состоянии, то размеры беременной матки способны очень точно указать на срок «интересного положения»: 8-9 см – на 8-9 неделе; 12-13 см – на 14-15, 29-32 см – на 30-31, 34-35 см – на 40-41 неделе.
Более подробно о размерах матки в другие сроки беременности вы узнаете на нашем сайте Добробут.ком.
На 24 неделе определяют размеры шейки матки при беременности, чтобы оценить вероятность преждевременных родов. В норме ее длина на этом сроке равняется 3,5 см. Длина шейки матки менее 2,2 см свидетельствует о том, что риск преждевременного начала родов составляет 20%.
Шейка матки во время беременности: какие могут быть изменения?
После зачатия ребенка в организме женщины начинают происходить множественные изменения, цель которых – сделать его вынашивание и рождение наиболее вероятными. Они проявляются на всех уровнях, начиная от анатомии половых органов и заканчивая обменом веществ и гормональным фоном. Одним из важных аспектов являются изменения шейки матки во время беременности. Не знающая о них женщина часто может принять происходящие с ней нормальные процессы за патологические и наоборот.
Шейка матки: строение и функции
Этот орган представляет собой нижний сегмент матки, через который проходит узкий цервикальный канал, соединяющий маточную полость и влагалище. Длина шейки в норме составляет 3-4 см, ее внешняя часть вдается в вагину и в местах соединения с ее стенками образует вагинальные своды, служащие своеобразным резервуаром для спермы. Влагалищный сегмент имеет куполообразную форму и покрыт многослойным плоским эпителием розового цвета. Цервикальный канал, напротив, выстлан цилиндрическим эпителием, имеющим более яркий оттенок. Окраска влагалищного сегмента шейки матки является одним из критериев ее здоровья.
В репродуктивной системе женщины этот орган выполняет сразу несколько важных функций:
Состояние шейки матки – важный диагностический показатель, позволяющий определить наличие беременности или различных патологий женской репродуктивной системы. Для этого гинеколог оценивает такие ее характеристики, как цвет, размер и консистенция влагалищной части, диаметр цервикального канала, положение относительно других половых органов (самой матки, влагалища и т. д.).
Какая шейка матки во время беременности?
В течение всего периода вынашивания наблюдается множество изменений шейки матки. На это влияют такие факторы, как:
Рассмотрим, как изменяются характеристики шейки матки во время беременности при условии, что женщина абсолютно здорова:
Нормальные физиологические изменения шейки матки варьируются в зависимости от индивидуальных особенностей организма женщины. Например, у некоторых из них может наблюдаться пониженное выделение слизи цервикальными железами, у других – малое изменение длины в процессе вынашивания. Если какие-то изменения происходят в не слишком выраженной степени, это еще не означает наличия какой-либо патологии или высокого риска для самой матери и плода. Однако, по усмотрению врача он может назначить более частое наблюдение шейки матки, чтобы исключить такую возможность.
Патологические изменения шейки матки
Таковыми изменениями являются все, выходящие за рамки принятой физиологической нормы. К наиболее распространенным из них относятся:
Также к аномальным и патологическим изменениям относятся травмы шейки матки, ее воспаления, инфекции, образования кист в железах цервикального канала и т. д. Если они напрямую не угрожают самой матери и ее плоду, не осложняют течение беременности, то их лечение откладывается до родоразрешения. Выжидательная тактика используется потому, что в период вынашивания организм матери особенно восприимчив к различным воздействиям, в том числе хирургическим и медикаментозным.
Выявление заболеваний шейки матки
Для определения наличия или отсутствия патологических изменений врач проводит скрининговое исследование шейки матки, включающее:
Также в рамках скринингового исследования может назначаться гистроскопия – визуальный осмотр шейки матки с помощью тонкого и гибкого инструмента, оснащенного камерой или оптической системой (гистроскопа). Он вводится непосредственно во влагалище и цервикальный канал, позволяет оценить цвет и толщину их слизистых, установить наличие полипов и других новообразований, размер шеечного просвета и т. д.
Совокупность этих методов дает врачам возможность определить общее состояние организма женщины и ее репродуктивной системы, своевременно выявить возможные патологии и осложнения. Тем самым повышается вероятность их успешного лечения, в том числе щадящими консервативными методами.