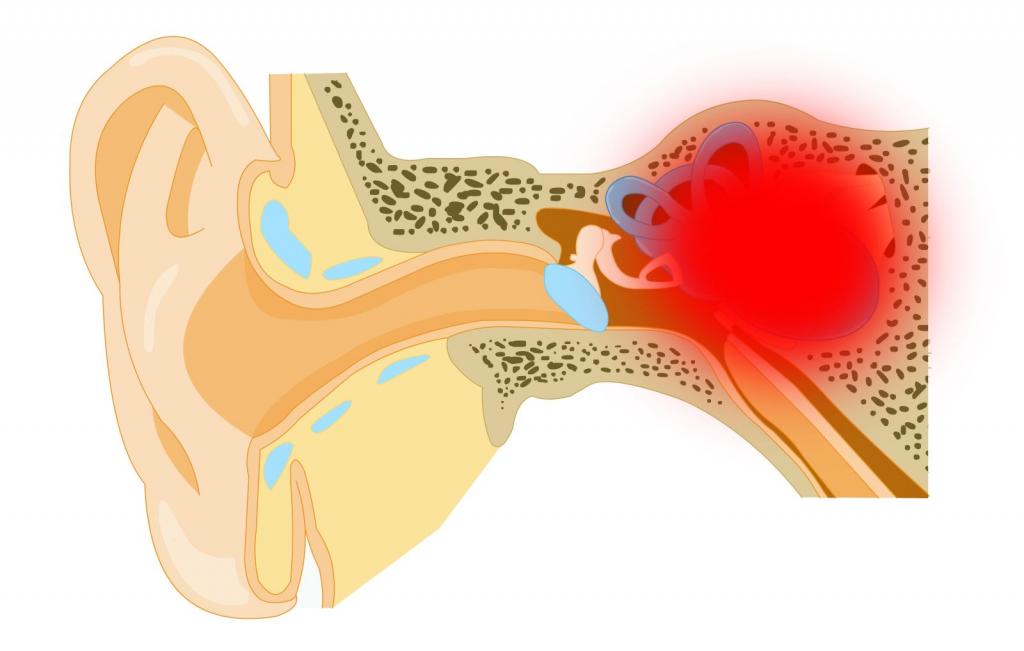
Как диагностировать и лечить болезнь Меньера
Причины возникновения и течение болезни
К местным причинам относятся:
К общим причинам относятся:
В основе болезни Меньера лежит спазм сосудов или их расширение, а также их слабые и проницаемые стенки. В результате внутреннее ухо отекает и начинает оказывать на стенки лабиринта давление. В свою очередь в лабиринтной жидкости происходят нарушения на биохимическом уровне.
В результате, все составляющие внутреннего уха расширяются и увеличиваются в размерах. Их-за повышения объема жидкости лабиринт растягивается, внутренние элементы уха смещаются, либо повреждаются. К этой проблеме также относится нарушение вегетатики сосудов, контролируемой центральной нервной системой.
Клиническая картина
Начальная стадия. Периодически у больного возникает шум в ушах и ощущение заложенности уха. Затем наступает ощущение отёка внутри уха, и, как следствие, больной ощущает постоянное давление на него. Если лечение так и не будет предпринято, то развивается картина сенсороневральной тугоухости, заболевании, при котором поражается слуховой нерв и происходит снижение слуха. Кроме того, в связи с повышением внутрилабиринтного давления начинают беспокоить головокружение и рвота, которые могут длиться по нескольку часов, с интенсивной потерей слуха. Но это самые начальные и слабые проявления болезни.
Вторая стадия. Головокружение и рвота становятся частыми, возникают в виде приступов, при которых постоянно происходит значительное снижение слуха. Но во второй стадии снижение слуха стойкое и после окончания приступа слух не восстанавливается до исходного уровня. То же самое касается шума и звона в ушах. Во второй стадии шум в ушах и ощущение заложенности возникают не периодически, а присутствуют постоянно.
Третья стадия: у тех, кто не предпринял никаких мер для лечения, болезнь Меньера становится необратимой. Головокружение и рвота наблюдаться уже не будут, а при осмотре жидкость внутри лабиринта обнаружить будет невозможно. Тем не менее, слух будет прогрессивно утрачиваться, а восстановить его уже не представляется возможным. Снижение слуха происходит по типу сенсо-невральной тугоухости. В результате необратимых изменений в лабиринте теряется устойчивость и твёрдость походки, которую уже невозможно восстановить.
Диагностика
Таким образом, отоларинголог проводит не только исследование уха, но и других органов и функций организма для того, чтобы исключить другие заболевания. Среди них может быть множество заболеваний нервной системы, которые также характеризуются головокружением и другими нарушениями вестибулярного аппарата. Это такие заболевания, как невринома слухового нерва, лептоменингит мосто-мозжечкового треугольника, специфический лабиринтит и другие формы лабиринтита.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Кроме того, при диагностике болезни Меньера врач оториноларинголог определяет стадию болезни и степень нарушения слуха.
Лечение
Профилактика
Конечно, одной из главных мер по предупреждению развития болезни Меньера и вступлении её в стадию необратимых изменений является своевременное обращение к лор-врачу, при первых симптомах снижения слуха и признаках развития головокружения.
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
В каких случаях делают УЗИ уха
Как проводится ультразвуковое исследование органа слуха
Пациент находится в положении лежа, на исследуемый участок предварительно наносится специальный раствор для того, чтобы обеспечить непосредственный контакт между датчиком и кожей.
Подготовительные мероприятия к осуществлению исследования не требуются. Если УЗИ будут делать ребенку, то желательно перед процедурой объяснить ему суть проведения, чтобы он не испугался.
Подготовка
Особой подготовки УЗИ уха не требует, но есть некоторые рекомендации. Раковина и слуховой проход должны быть чистыми. Перед исследованием следует снять все посторонние предметы с диагностируемого органа (бижутерию, украшения, слуховой аппарат).
Если в ушном проходе скопились гной и слизь, следует ухо очистить. Для этого в слуховой орган вводят несколько капель 3-процентной перекиси водорода. Через несколько минут аккуратными движениями с помощью ватной палочки ушной канал очищается.
Когда назначают УЗИ?
Метод используют, когда нужно проанализировать какое заболевание ушной раковины или снаружи расположенного уха. Обследуют и околоушное пространство. Особенно если врач подозревает рак либо регионарный лимфаденит. Отоларинголог должен определить доброкачественное у вас новообразование или злокачественное? Если второе, то насколько оно проросло в рядом рапсоложенные ткани?
Применение контраста
Для усиления видимых отличий между тканями и различными органами во время процедуры МРТ применяется контраст. Контрастное вещество вводится внутривенно с помощью инжекторного шприца. Протокол исследования предполагает выполнение серии снимков сначала до введения контраста, а затем в процессе наполнения сосудов вводимым препаратом.
МРТ с контрастом обычно занимает больше времени, чем без него. В среднем процедура может длиться от 15 до 45 минут.
Показани и противопоказания к УЗИ уха
Ультразвуковая диагностика проводится для наружного, среднего и внутреннего уха. Наружный слуховой орган врач осматривает без специальных приспособлений, визуально. В нем находятся ушная раковина и слуховой проход.
Среднее ухо располагается внутри, за височной костью. К нему относятся слуховые косточки и барабанная полость. Глубже всего находится внутренний слуховой орган, который имеет сложное строение из множества каналов.
Диагностика среднего и внутреннего уха проводится редко ультразвуковым методом, т.к. эти органы расположены глубоко за височной костью и получить достоверный результат трудно.
УЗИ уха делают для подтверждения или исключения подозрения на следующие заболевания и повреждения органа слуха:
Кроме этого, УЗИ делают для выявления наличия гноя и других субстанций внутри органа слуха. Методика позволяет выяснить характер отечности, измерить толщину слизистой оболочки. Исследование также проводится при наличии шума в ушах и снижении остроты слуха.
Противопоказаниями для применения УЗИ являются:
Симптомы заболевания уха
При острой боли, повышенной температуре и внезапной потере слуха рекомендуется безотлагательно обращаться к врачу.
Кроме того, симптомами заболеваний наружного уха и поводом для визита к ЛОР- врачу являются следующие показания:
Узи уха что показывает
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы
ГБУЗ «Московский научно-практический центр оториноларингологии» Департамента здравоохранения Москвы
ГБУЗ «Московский научно-практический центр оториноларингологии им. Л.И. Свержевского», Москва
Кафедра оториноларингологии лечебного факультета РНИМУ им. Н.И. Пирогова, Москва
Ультразвук в диагностике заболеваний внутреннего уха
Журнал: Вестник оториноларингологии. 2015;80(2): 12-15
Кунельская Н. Л., Гаров Е. В., Загорская Е. Е., Шеремет А. С., Байбакова Е. В., Кудеева Я. Ю. Ультразвук в диагностике заболеваний внутреннего уха. Вестник оториноларингологии. 2015;80(2):12-15.
Garov E V, Zagorskaia E E, Sheremet A S, Baybakova E V, Kudeeva Ia Iu, The application of ultrasound for diagnostics of middle ear pathologies. Vestnik Oto-Rino-Laringologii. 2015;80(2):12-15.
https://doi.org/10.17116/otorino201580212-15
Цель работы — обобщение результатов применения ультразвуковых тестов для дифференциальной диагностики различных заболеваний и поражений внутреннего уха. Проведено около 7000 пороговых и надпороговых исследований у больных с различными формами нейросенсорной тугоухости. Ультразвуковое исследование проводили на аппарате ЭХОТЕСТ-02 («Гиперион», Москва). Полученные результаты определения порогов слуховой чувствительности к ультразвуку и латерализации пороговых и надпороговых его значений показали их значимость для выявления даже минимального нарушения функции улитки — феномена ускоренного нарастания громкости и, следовательно, уровня поражения периферической сенсорной системы.
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы
Московский научно-практический центр оториноларингологии Департамента здравоохранения Москвы
ГБУЗ «Московский научно-практический центр оториноларингологии» Департамента здравоохранения Москвы
ГБУЗ «Московский научно-практический центр оториноларингологии им. Л.И. Свержевского», Москва
Кафедра оториноларингологии лечебного факультета РНИМУ им. Н.И. Пирогова, Москва
Для дифференциальной диагностики различных заболеваний и поражений внутреннего уха, таких как болезнь Меньера (БМ), кохлеарная форма отосклероза (КО), нейросенсорная тугоухость (НСТ), невринома кохлеовестибулярного нерва, синдром «сосудистой петли», помимо клинической симптоматики, которая при этом нередко бывает сходной, большое значение имеют результаты аудиологических и электрофизиологических исследований. Они проводятся для определения характера и степени выраженности слуховых нарушений и включают такие исследования, как пороговая тональная аудиометрия, речевая аудиометрия, надпороговые тесты (ДП по Люшеру, Si-Si-тест) для выявления феномена ускоренного нарастания громкости (ФУНГ), регистрация акустического рефлекса, регистрация задержанной вызванной отоакустической эмиссии и отоакустической эмиссии на частоте продукта искажения (ЗВОАЭ, ПИОАЭ), коротколатентных слуховых вызванных потенциалов (КСВП), проведение электрокохлеографии (ЭКоГ) [1]. Для уточнения уровня поражения слуховой системы используются данные отоневрологического, вестибулологического обследований, а также методов нейровизуализации [магнитно-резонансная томография (МРТ), компьютерная томография (КТ)].
Обычно анализ клинической картины заболеваний и поражений внутреннего уха с учетом данных вышеперечисленных исследований позволяют поставить правильный диагноз. Иногда их результаты не дают возможности достаточно убедительно провести дифференциальную диагностику этих заболеваний и поражений. В таких случаях существенный вклад может внести применение ультразвуковых (УЗВ) тестов, которые отличаются простотой, краткостью выполнения и сравнительной дешевизной.
Цель работы — обобщение результатов применения УЗВ-тестов для дифференциальной диагностики различных заболеваний внутреннего уха, протекающих с разной степенью выраженности нейросенсорного поражения, субъективным ушным шумом и вестибулярными расстройствами или без таковых.
УЗВ с частотой 60 кГц и более достаточно давно используется для диагностики различных заболеваний внутреннего уха [2]. При этом основными диагностическими тестами являются следующие: 1) определение порога слуховой чувствительности к УЗВ отдельно для каждого уха при установке датчика на соответствующий сосцевидный отросток; 2) определение его латерализации при помещении датчика в центре лба на границе с волосистой частью головы.
Вначале УЗВ-тесты применяли для дифференциальной диагностики так называемой «первичной» (истинной, пре- и постлингвальной, генетически обусловленной) и «вторичной» НСТ [3, 4]. Общепризнано, что «первичная» НСТ развивается у лиц преимущественно молодого возраста без всякой видимой причины; медленно, неуклонно прогрессирует и в конечном итоге становится настолько выраженной, что для социальной адаптации пациентов необходима электроакустическая коррекция слуха и кохлеарная имплантация (КИ). Результаты регистрации ЗВОАЭ, ПИОАЭ, КСВП отрицательны при высоких слуховых порогах. Показатели ЭКоГ в этом случае также не определяются.
По данным ряда авторов, от 22 до 50% случаев хронической CHT, возникающей в раннем детском возрасте, обусловлена генетическими причинами, а, например, рецессивные мутации только одного гена GJB2 выявляют генетический характер прелингвальной тугоухости в 70% наблюдений [4, 5]. Общепринятые схемы консервативного лечения пациентов при такой форме НСТ оказываются, как правило, неэффективными.
Проведенные научные исследования показали, что при «первичной» НСТ в отличие от «вторичной», которая развивается после перенесенных вирусных заболеваний (грипп, ОРВИ, эпидемический паротит, краснуха и др.), ототоксичного действия различных лекарственных препаратов (хинин, большие дозы салицилатов, антибиотики аминогликозидного ряда, петлевые диуретики и др.), пороги восприятия УЗВ значительно повышены (свыше 5 В, нередко до 7—10 В при нормальных значениях до 2 В), тогда как при «вторичной» НСТ пороги характеризуются нормальными или несколько повышенными показателями и равняются 2—5 В [3]. Таким образом, результаты теста в этих случаях могут быть значимыми для постановки правильного диагноза.
Определение порогов восприятия УЗВ имеет большое значение также для дифференциальной диагностики КО и первичной или вторичной НСТ.
Отосклероз представляет собой двустороннее очаговое поражение костной капсулы лабиринта, которое выражается в деструкции плотной кости капсулы с образованием очагов вначале мягкой, отоспонгиозной кости в активной стадии отосклероза, а затем — очень плотной склерозированной кости в неактивной стадии. Этот процесс обычно протекает волнообразно в течение всей жизни. Различают кохлеарную, тимпанальную и смешанную формы отосклероза. Согласно данным литературы, отосклеротическое поражение костной капсулы лабиринта (бессимптомный «гистологический» отосклероз) наблюдается в среднем у 9—10% населения в мире. При этом поражение стенок ниши окна преддверия с анкилозом основания стремени, сопровождающимся кондуктивной и смешанной тугоухостью, встречается лишь у 1% населения [6, 7].
При КО очаги отоспонгиоза в костной капсуле ушного лабиринта не распространяются на стенки ниши окна преддверия и основание стремени. Поэтому аудиологические характеристики КО сходны с таковыми при обеих формах НСТ — при той и другой патологии на тональной пороговой аудиограмме имеется, как правило, двустороннее, чаще всего симметричное снижение слуха по нейросенсорному типу. Речевая аудиометрия в зависимости от выраженности тугоухости выявляет 100% или недостаточную разборчивость речи [7]. Результаты регистрации ОАЭ показывают нарушение частотного спектра (ЗВОАЭ) и снижение амплитуды отоакустического ответа в зависимости от степени снижения слуха (ЗВОАЭ, ПИОАЭ). Амплитуда отоакустического ответа коррелирует со степенью снижения слуха [8].
Для лечения пациентов с вторичной НСТ применяется комплексный способ воздействия, включающий использование вазоактивных медикаментозных препаратов (пентоксифиллин, кавинтон, пирацетам и др.), витаминов группы В, антиоксидантов (аскорбиновая кислота, α-токоферол); физических средств воздействия (электрофорез с хлористым кальцием на воротниковую зону, гипербарическая оксигенация); флюктуирующих токов [3]; классической акупунктуры или лазеропунктуры [9—11]; гомеопатических средств [9, 10] и т. д.
Пороги восприятия УЗВ при КО обычно не превышают 0,6 В, тогда как при вторичной НСТ они равны 2—5 В, а при первичной — очень высокие (до 15 В и выше). Дополнительным методом дифференциальной диагностики этих форм патологии внутреннего уха является высокоразрешающая КТ височных костей. На К.Т. при КО часто видны очаги отоспонгиоза в костной капсуле лабиринта.
При БМ, особенно при ее кохлеарной форме, протекающей без приступов системного головокружения в начале заболевания и имеющей место примерно у половины больных [10, 12, 13], все аудиологические характеристики и результаты электрофизиологических исследований выявляются сходными с данными пациентов с НСТ и К.О. Поэтому очень большое, часто решающее значение для их дифференциальной диагностики имеет применение УЗВ-тестов. При Б.М. с односторонним поражением во всех случаях УЗВ латерализуется в хуже слышащее ухо [2, 10]. При НСТ и отосклерозе УЗВ в отличие от больных, страдающих БМ, латерализация происходит в лучше слышащее ухо при одностороннем или асимметричном двустороннем понижении слуха. ЭКоГ при БМ нередко выявляет увеличение соотношения амплитуд суммационного потенциала и потенциала действия (СП/ПД), а также разницы латентностей ПД, что считается специфичным для БМ (эндолимфатический гидропс) [10]. Однако, по мнению некоторых авторов, подобная картина изменений ЭКоГ выявляется и при синдроме «третьего окна» (дигисценция полукружного канала, расширенный водопровод преддверия, улитки). Решающее слово в этом случае принадлежит КТ височных костей, что оказывает влияние на выбор тактики ведения пациентов [14].
Невринома (шваннома) VIII пары черепных нервов аудиологически проявляется медленно прогрессирующей НСТ, хотя иногда первым ее симптомом может быть и острая НСТ. Аудиометрическая кривая имеет при этом нисходящий характер. Выявляется сокращение времени полураспада рефлекса по сравнению с нормой при проведении теста распада акустического рефлекса, а также выпадение ипси- и контралатеральных рефлексов на стороне поражения при вовлечении в процесс лицевого нерва [1]. Порог восприятия УЗВ у пациентов с акустической невриномой низкий (1—3 В), латерализуется он в здоровое ухо в связи с явлениями «переслушивания». Звук камертонов низкочастотного спектра в опыте Вебера, как правило, не латерализуется [15]. ОАЭ (ЗВОАЭ, ПИОАЭ) регистрируются независимо от степени снижения слуха, но на присутствие отоакустического ответа оказывает влияние длительность снижения слуха [8]. Вестибулологическое исследование выявляет у пациентов разной степени вестибулярную гипофункцию вплоть до арефлексии. Дополнительный метод дифференциальной диагностики невриномы VIII пары черепных нервов — проведение прицельной МРТ мостомозжечкового угла с контрастированием.
Еще одно поражение, которое необходимо дифференцировать от БМ и других заболеваний внутреннего уха — синдром «сосудистой петли», который был впервые описан P. Jannetta [16]. Этот синдром развивается как следствие механического сдавления ствола VIII черепного нерва петлей передней нижней мозжечковой артерии, которая в 89% случаев проходит в непосредственной близости от отверстия внутреннего слухового прохода [17]. При этом в некоторых случаях у пациентов развиваются НСТ, несистемное головокружение с вестибулярной гипорефлексией и появляется субъективный ушной шум. При этом синдроме порог слуховой чувствительности к УЗВ не отличается от такового при БМ, НСТ, но УЗВ латерализуется в отличие от БМ в противоположное лучше слышащее ухо. Помощь в диагностике этой патологии может оказать аксиллярная ангиография с контрастированием. Результаты ЭКоГ при этом соответствуют нормальным значениям.
Все вышесказанное совершенно справедливо для исследования пороговых значений ультразвука. Однако при проведении УЗВ-исследований нам пришлось столкнуться с изменением латерализации УЗВ от общепринятой при подаче звука большей интенсивности. Дело в том, что зачастую пациентам сложно было отделить подаваемый сигнал от собственного ушного шума, в связи с чем для демонстрации УЗВ мы увеличивали уровень сигнала на 5—7 дБ над пороговым значением.
В течение ряда лет (2005—2012 гг.) проведено около 7000 исследований у пациентов с различными формами НСТ, которые выявили определенную закономерность в латерализации УЗВ пороговых и надпороговых значений в зависимости от нозологической формы. Исследование проводили на аппарате ЭХОТЕСТ-02 («Гиперион», Москва). Частота УЗВ составила 100 кГц, порог УЗВ для нормально слышащих пациентов — не более 15 дБ.
Тест УЗВ-латерализации оказался более чувствительным для определения уровня поражения периферической сенсорной системы в отличие от традиционных надпороговых тестов [18, 19].
Как известно, для БМ характерно наличие выраженного гидропса лабиринта, сопровождающегося нарушением функции громкости улитки, а именно наличием выраженного ФУНГ. Все надпороговые тесты четко выявляют при этом присутствие последнего (рекрутмент при речевой аудиометрии, 100% результат SI-SI-теста, небольшие пороги ДП по Люшеру меньше нормы при норме –0,8—1,0 дБ). УЗВ пороговый и тем более надпороговый при одностороннем или асимметричном слухе латерализуется четко в «худшее» ухо.
При наличии другой патологии улитки (пресбиакузис, токсическое, вирусное или сосудистое поражение, акустическая травма и др.) явления ФУНГ выражены нерезко, результаты надпороговых тестов сомнительны, зато латерализацией УЗВ четко определяется его наличие: пороговая латерализация может быть в лучше слышащее ухо, надпороговая — выравнивается по центру или изменяется в сторону хуже слышащего уха.
При ретрокохлеарной патологии без ФУНГ надпороговые тесты подтверждают его отсутствие (малый процент дифференциации SI-SI — 30—55%, высокие пороги ДП по Люшеру выше нормы). УЗВ пороговый и надпороговый латерализуются в «лучшее» ухо.
На метод диагностики ФУНГ при односторонней и асимметричной НСТ с помощью УЗВ получены Патенты Р.Ф. (№ 2467687, № 2467688).
Таким образом, обобщая приведенные выше результаты применения УЗВ-тестов для дифференциальной диагностики различных заболеваний и поражений внутреннего уха, можно сделать заключение об их большом, а иногда решающем значении для постановки правильного диагноза.
В диагностике всех форм тугоухости целесообразно использовать все доступные методы с целью выработки оптимальной тактики реабилитации пациентов.
Узи уха что показывает
На сегодняшний день УЗД/УЗИ (ультразвуковая диагностика/ультразвуковое исследование) является одним из самых доступных, информативных и безопасных методов исследования. Отсутствие лучевой нагрузки позволяет проводить УЗИ беременным женщинам и детям.
Основная задача врача УЗД – дать наиболее полную информацию о состоянии исследуемой области (орган, сосуд и др.) в режиме реального времени.
Врач УЗД пишет заключение, где может указать врача-специалиста, к которому необходимо обратиться. Постановка диагноза и назначение лечения – приоритет врача-специалиста.
Запись
Прием ведется с 15:00 до 19:00 в понедельник и среду.
Кабинет УЗИ (812) 400-16-90 понедельник и среда с 15 до 19 часов.
УЗИ сосудов
У нас Вы можете обследовать сосуды (артерии, вены) с использованием основных режимов сканирования. Данные исследования не требуют специальной подготовки.
Доплеровский режим (D-mode/Д-режим) – позволяет регистрировать скорость и направление движения крови в сосудах; оценивать характер кровотока. При данном режиме воспроизводится звуковое сопровождение.
Дуплексное сканирование (Duplex) – сочетает возможности двух предыдущих режимов (B-mode и D-mode). Важное преимущество: возможность более точной идентификации сосуда и регистрации параметров кровотока на определенном участке сосуда или по всему его просвету. Проведение УЗИ, в данном режиме, позволяет получить более точные измерения скорости кровотока в исследуемых сосудах
Цветовое доплеровское картирование (ЦДК) – кодирует информацию о направлении и скорости кровотока различными цветами.
Цветовое дуплексное сканирование (ЦДС,Триплекс) – сочетает возможности дуплексного сканирования (B-mode, D-mode) и цветового доплеровского картирования (ЦДК).
УЗИ органов брюшной полости:
печень, поджелудочная железа, желчный пузырь, селезенка, желчные протоки, основные сосуды.
2.УЗИ в день исследования (обед, вечер)
При наличии проблем с кишечником: можно сделать клизму или принять слабительное.
УЗИ почек и надпочечников
Подготовка: не требуется.
УЗИ мочевого пузыря
Подготовка: за 2-2,5 часа до исследования не мочиться. Мочевой пузырь должен быть наполнен.
УЗИ щитовидной железы и регионарных лимфоузлов
Подготовка: не требуется.
УЗИ молочных желез и регионарных лимфоузлов
Подготовка: не требуется.
Проводят исследование в области шеи, на верхних и нижних конечностях, в области спины и передней брюшной стенки. Осматривают, как правило, область локальных повреждений (ушиб, травма); участок с выступающим над поверхностью кожи образованием, либо – послеоперационные рубцы.
Подготовка: не требуется.
УЗИ лимфатических узлов
Подготовка: не требуется.
УЗИ органов мошонки
Подготовка: не требуется.
УЗИ предстательной железы / простаты
УЗИ предстательной железы / простаты проводится с помощью абдоминального датчика (через живот) и/или трансректальным датчиком (через прямую кишку).
Подготовка: учитывая характер исследования – перед УЗИ опорожнить кишечник (естественным путем или сделать клизму). Кроме того, необходимо приходить с полным мочевым пузырем: не мочиться 2-2,5 часа до исследования.
УЗИ органов малого таза у женщин (матка, придатки)
проводится двумя датчиками (трансабдоминально – поверхностно, осмотр проводят через переднюю брюшную стенку и трансвагинально – специальный датчик вводится в полость вагины).
У каждого датчика есть свои преимущества и недостатки. В любом случае, лучше проводить осмотр обоими датчиками. Тогда Ваш врач-гинеколог получит более полную информацию.
Подготовка: за 2-2,5 часа до исследования не мочиться. Мочевой пузырь должен быть наполнен.
УЗИ в первом триместре (до 11 недель)
осмотр проводится двумя датчиками для более точной оценки изменений в матке и малом тазу. Плодное яйцо в полости матки можно увидеть уже в 2-3 недели беременности (лучше – вагинальным датчиком). Если визуализация затруднена, то врач УЗД назначает дополнительное исследование через неделю (7 дней).
Подготовка: за 2-2,5 часа до исследования не мочиться. Мочевой пузырь должен быть наполнен.
УЗИ околоносовых пазух носа (эхосинусоскопия)
процедура абсолютно безболезненная и не вызывает дискомфорта у пациентов.
Важно: данное УЗИ безопасно для детей и беременных женщин, что позволяет проводить его каждый раз, когда в нем возникает необходимость.
Подготовка: не требуется.
безопасное и безболезненное УЗИ структур головного мозга у маленьких детей (до 1,5 лет). Это обусловлено тем, что исследование проводят через большой родничок, который закрывается к 1,5 годам.