Отдел функциональных исследований
Отдел располагает большими диагностическими возможностями в области исследования сердечно – сосудистой системы, заболеваний бронхо – легочной системы, заболеваний нервной системы. В работе использует современную аппаратуру ведущих производителей медицинской техники.
У нас имеется возможность провести обследование пациентов на разных уровнях диагностики от скринингового до экспертного, применяя методы исследования от стандартных до высокотехнологичных – требующих высокой квалификации специалистов. Уровень профессиональной подготовки врачей и медсестер отделения очень высок, из общего состава врачей отделения – 70 % сотрудников имеют высшую квалификационную категорию. Все наши сотрудники, постоянно повышают квалификацию, чтобы выполнять свою работу на самом высоком уровне. Профессионализм, внимательное отношение и индивидуальный подход – основные принципы в построении работы отдела.
Новое исследование-3- часовой Видео-ЭЭГ-мониторин- это высокоинформативное исследование, в ходе которого регистрируется синхронная запись электроэнцефалограммы (ЭЭГ), видео и аудио. Метод видео-ЭЭГ-мониторинга не имеет возрастных ограничений и противопоказаний, безболезненный и безопасный. видео-ЭЭГ-мониторирование — это самый объективный метод дифференциальной диагностики между эпилептической и неэпилептической природой того или иного приступа, состояния, события. Исследование имеет важное значение для диагностики различных пароксизмальных состояний и нарушений в неврологии, в первую очередь в диагностике и дифференциальной диагностике эпилепсии. Исследование проводится в амбулаторных условиях. Мы готовы принять, помочь и провести высококвалифицированное обследование пациентам любого возраста и тяжести состояния.
УЗИ средостения
Цены на УЗИ
Комплекс органов, включающий сердце и сосуды, различные органы в области легких, принято называть средостением. Это пространство, которое условно разделяет разные части тела, расположенные между плевральными мешками. Обычно такое обследование, как УЗИ средостения включает изучение двух отделов: переднего и заднего. Профессионал должен внимательно оценить состояние всех органов и сделать соответствующие выводы.
Показания к проведению процедуры
Хотя УЗИ считается безопасным методом диагностики, в отличие от рентгена, проводить его следует только при определенных показаниях. Например, его часто назначают до или после оперативного вмешательства, для подтверждения тех или иных травм, контроля состояния органов в области грудной клетки.
Также поводом для проведения УЗИ средостения могут быть:
Что показывает УЗИ средостения
Исследование проводится на кушетке. На кожу пациента в исследуемой области тела наносится прозрачный гель. Затем врач начинает изучать состояние различных органов. С учетом того, что именно показывает УЗИ средостения, удается точно определить даже небольшие опухоли или другие аномалии.
Кроме того, обследование помогает выявить следующие заболевания:
Правильно проведенная процедура помогает врачу увидеть различные патологические процессы. Он может выявить также новообразования, которые доставляют дискомфорт пациенту. Для более подробного анализа обычно дополнительно назначается МРТ. Это исследование показывает практически все аномалии.
Подготовка и особенности проведения
Рекомендуют такое обследование узкие специалисты, например, кардиолог или хирург. Направление к ним можно получить у терапевта, если он сочтет необходимой такую консультацию. УЗИ средостения при этом можно сделать буквально сразу, так как особая подготовка не требуется. Нужно лишь не волноваться, расслабиться, настроиться на то, что вы можете отдохнуть.
Общие рекомендации к таким манипуляциям следующие:
Цена на УЗИ средостения
Стоимость услуги зависит от ряда факторов. Конечно, имеет значение качество аппарата. К примеру, Philips HD11xE Advanced показывает малейшие изменения. Качество снимков получается превосходным, поэтому врачи могут легко поставить диагноз. Цена на УЗИ средостения также зависит от таких нюансов:
В нашем ЛДЦ «Кутузовский» мы проводим исследование на высокоточном оборудовании фирмы Philips. Вы можете быть уверены в том, что все снимки получатся превосходного качества. Они в полной мере отразят состояние органов и сосудов. Проводится исследование в максимально комфортной обстановке, время назначается таким образом, чтобы вам было удобно посетить клинику.
Автор текста: Голозубова Маргарита Аликперовна
Должность: Врач ультразвуковой диагностики высшей квалификационной категории, к.м.н.
Опухоли средостения
Опухоли средостения, или по-другому медиастинальные опухоли — это новообразования, которые берут свое начало из органов средостения. Средостение – это область, ограниченная легкими по бокам, грудиной спереди и позвоночником сзади. К органам средостения относятся сердце, аорта, пищевод, тимус, трахея, лимфатические узлы, сосуды и нервы.
Кто находится в «зоне риска»?
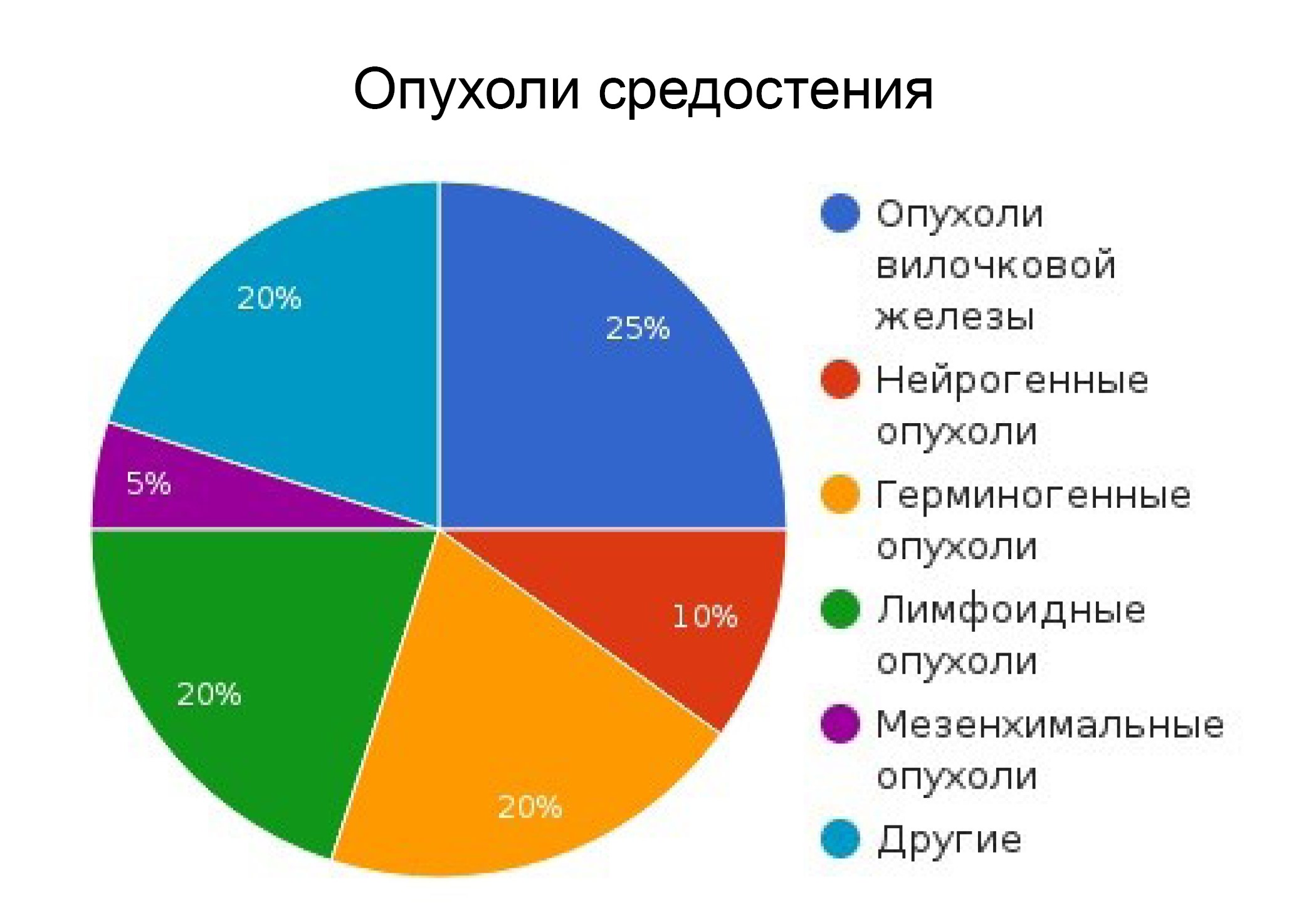
Медиастинальные опухоли встречаются достаточно редко. Они могут развиваться в любом возрасте и из любых органов и тканей, которые находятся в средостении, однако в большинстве случаев их диагностируют у пациентов от 30 до 50 лет. В детском возрасте чаще встречаются опухоли заднего средостения. Они обычно происходят из нервной ткани и, в большинстве случаев, не злокачественные. У взрослого населения преобладают опухоли переднего средостения – обычно там располагаются лимфомы и тимомы.
Классификация образований средостения
Средостение анатомически делится на 3 зоны. Соответственно этим зонам классифицируются и опухоли средостения.
Клиническая картина
Чаще всего опухоли средостения являются случайной находкой при рентгенологических исследованиях, так как до 40% опухолей клинически не проявляются. Клинические проявления опухоли средостения будут зависеть от следующих факторов:
В зависимости от вышеописанных факторов клиническая картина может быть различной. Самые частые симптомы можно разделить на две группы:
Диагностика
Рентгенологический метод является основным для визуализации новообразования средостения. Компьютерная томография позволяет оценить локализацию опухоли и спланировать дальнейшее обследование.
Без гистологической верификации поставить окончательный диагноз невозможно. При вовлечении в процесс пищевода или трахеи выполняют эндоскопическое исследование для взятия биопсии и визуализации изменений.
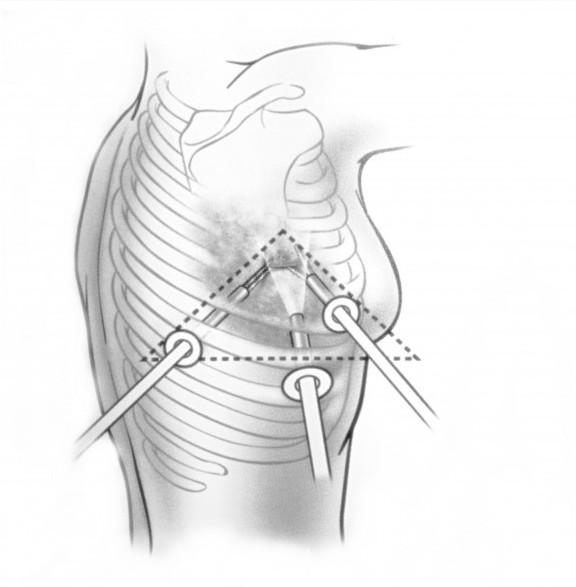
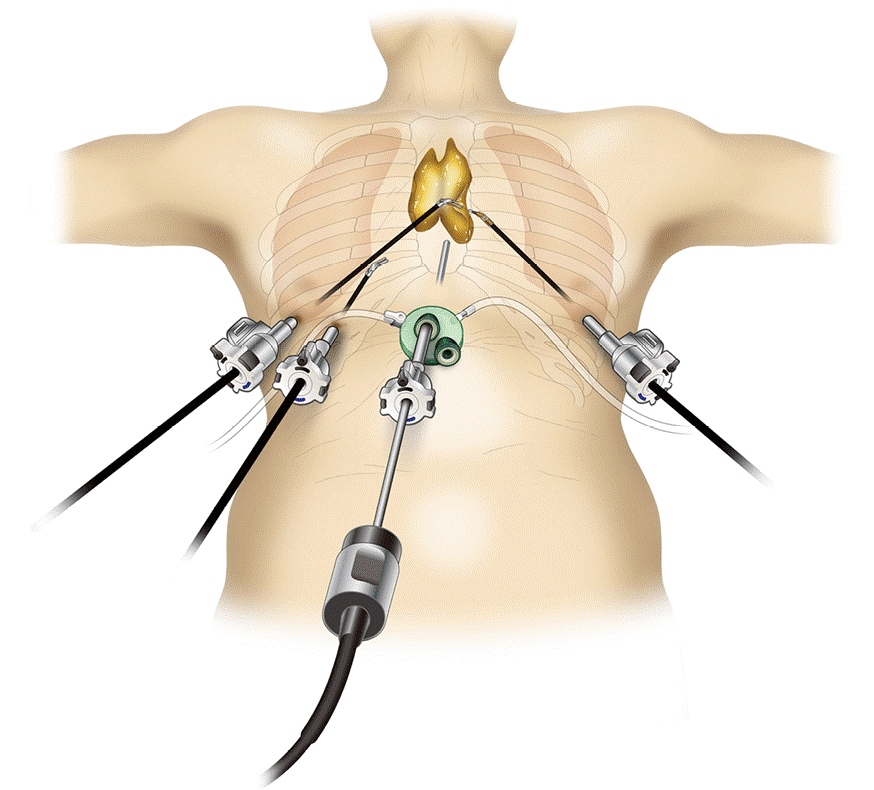
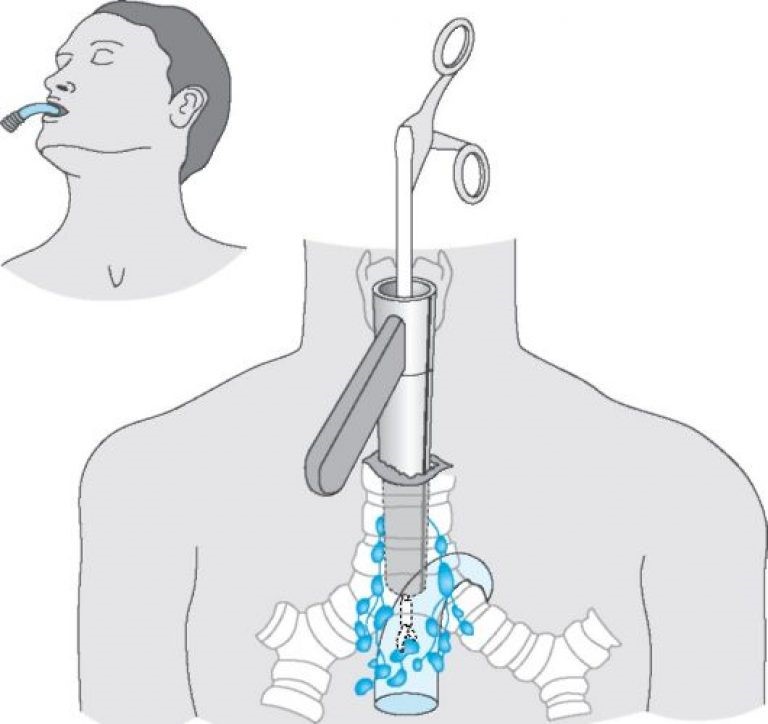
При невозможности получить образец ткани для исследования эндоскопически применяются инвазивные методы: трансторакальная биопсия, медиастиноскопия, видеоторакосокпия. Последние два метода — это серьезные операции, которые проводятся в специализированных медицинских учреждениях.
Лечение
В связи с разнообразием возможных причин медиастинальные опухоли лечатся в зависимости от типа опухоли:
Профилактика и прогнозы
К сожалению, достоверных методов профилактики для опухолей средостения не выявлено. Но результаты можно существенно улучшить, если выявить заболевание на ранней стадии. Если симптомы, описанные ранее не проходят в течение двух недель, возможно стоит обратиться за квалифицированной медицинской помощью. Прогнозы в данном случае трудно давать, они зависят, типа опухоли и ее злокачественности от проводимого лечения.
Список литературы:
1) Клинические рекомендации Ассоциации онкологов России (АОР, 2020)
2) Барболина Т. Д., Бычков М. Б., Аллахвердиев А. К., Борисова Т. Н., Владимирова Л. Ю., Герасимов С. С., Деньгина Н. В., Козлов Н. А., Лактионов К. К., Левченко Е. В., Малютина Д. В., Пикин О. В. Практические рекомендации по лекарственному лечению опухолей вилочковой железы (тимомы и рака тимуса). Злокачественные опухоли: Практические рекомендации RUSSCO #3s2, 2020 (том 10). С. 608-619.
3) Руководство по химиотерапии опухолевых заболеваний/ под ред. Н.И. Переводчиковой, В.А. Горбуновой. – 4-е изд., расширенное и дополненное. – М.: Практическая медицина, 2018.-688с.
4) Рациональная фармакотерапия в онкологии: руководство для практикующих врачей/под.ред. М.И. Давыдова, В.А. Горбуновой. – М.: Литтерра, 2017. – 880с. (Серия «Рациональная фармакотерапия»).
5) Под ред. А.Д. Каприна, В.В. Старинского, Г.В. Петровой. Злокачественные новообразования в России в 2018 году. (заболеваемость и смертность) — М.: МНИОИ им. П.А. Герцена филиал ФГБУ «НМИЦ радиологии» Минздрава России, — 2019. –илл.-250с.
6) Пикин О.В. et al. Опухоли средостения: сборник под ред. академика РАН, профессора А.Д. Каприна. М.: Молодая гвардия, 2019. 232 p.
Возможности ультразвукового исследования средостения при внутригрудном распространении опухоли щитовидной железы
УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Введение
При увеличении щитовидной железы различного генеза в 5-8% случаев часть ее располагается в грудной полости [1]. Среди опухолей средостения загрудинный зоб составляет до 19,5% [2]. Патологию средостения обычно выявляют при рутинном рентгенологическом исследовании. Дифференциальная диагностика внутригрудного компонента щитовидной железы с другими опухолями средостения, увеличенными лимфатическими узлами, аневризмой аорты, парамедиастинальными плевритами и другими патологическими изменениями средостения, сложна. Для дифференциальной и уточняющей диагностики опухолей средостения в настоящее время в основном применяют рентгеновскую компьютерную томографию (РКТ) и магнитно-резонансную томографию (МРТ), используют также малоинвазивные хирургические методы диагностики (медиастиноскопия, торакроскопия). При подозрении на внутригрудной компонент опухоли щитовидной железы информативно также радиоизотопное сканирование щитовидной железы. Однако процент ошибок в диагностике опухолей средостения до сих пор достаточно велик [3].
Ультразвуковое исследование (УЗИ) в настоящее время является ведущим методом первичной и уточняющей диагностики, а также динамического наблюдения при патологии щитовидной железы. Однако большинство авторов, описывая методику и возможности УЗИ при заболеваниях щитовидной железы, не рассматривают возможности применения метода для изучения внутригрудного распространения процесса. Распространено мнение о неэффективности метода в этой ситуации. Несмотря на детально разработанную К. Werneke и др. [4, 5] методику УЗИ средостения, публикации об ее использовании для диагностики внутригрудного компонента щитовидной железы единичны 7. Публикаций, посвященных УЗИ пораженных внутригрудных лимфатических узлов при раке щитовидной железы, в доступной литературе мы не нашли.
Материалы и методы
Всем больным в процессе комплексного обследования выполнено УЗИ щитовидной железы и областей регионарного лимфооттока (надключичных областей и на всем протяжении шеи) по стандартной методике, а также чрескожное УЗИ средостения по модифицированной нами методике, разработанной К. Werneke. УЗИ средостения с целью первичной дифференциальной и уточняющей диагностики проводили после клинического обследования независимо от данных рентгенологического исследования, РКТ, МРТ и других инструментальных методов.
Образования средостения – аспекты трансторакального УЗИ
Авторы: Romeo Ioan Chira, Alexandra Chira, Petru Adrian Mircea, Simona Valean
Введение
Трансторакальная ультрасонография (ТУЗИ) – это недостаточно используемый метод визуализации для диагностики новообразований средостения.
В случаях новообразований переднего (предваскулярного), верхнего, а иногда и заднего средостения (паравертебрального) ТУЗИ предоставляет полезную информацию и позволяет проводить чрескожную биопсию под контролем УЗИ.
Известно, что некоторые внутригрудные опухоли не могут быть доступны с помощью биопсии под контролем КТ из-за их верхнего положения и невозможности пациенту сохранять горизонтальное положение из-за одышки.
Доступность ТУЗИ к средостению ограничена костными частями грудной клетки, как правило, передним и верхним отделами. Большие образования, возникающие в среднем средостении (висцеральный отсек), иногда могут расти кпереди и становиться более видимыми. Когда образования из заднего средостения растут в направлении паравертебрального пространства, вытесняя легкое, они также становятся видимыми при УЗИ и доступны для биопсии. Поражение позвоночных отростков опухолями также можно оценить с помощью ТУЗИ. Новообразования в заднем и среднем средостении лучше исследовать с помощью эндоскопического ультразвукового исследования – трансбронхиального или чреспищеводного.
Липома
Как и в других местах, липома средостения на УЗИ представляет собой гипоэхогенную, небольшую неоднородную массу, гиповаскулярную на цветном допплере (рис. 1).

Рисунок 1 : A , правая парастернальная гипоэхогенная, легкая негомогенная опухоль (липома средостения). B , Гиповаскуляризованная липома в режиме цветного допплера.
Зоб и кисты щитовидной железы
Субстернальный зоб возникает в основном из-за нисходящего распространения из ткани щитовидной железы (3–6% всех новообразований средостения) (рис. 2A). Редкие случаи представлены первичным эктопическим зобом. Риск злокачественного новообразования от 3% до 15% и дифференциальный диагноз с другими первичными преваскулярными опухолями средостения.
Иногда большие кисты щитовидной железы могут опускаться загрудинно и имитировать первичную кисту средостения (рис. 2B). Связь между нормальной щитовидной железой и нисходящей тканью является основным критерием диагностики.

Рисунок 2 : A , Большое гипоэхогенное изображение яйцевидной формы с регулярными границами и неоднородной структурой – сагиттальный ретростернальный зоб, сканированный с помощью конвексного датчика. B , Неоднородное кистозное поражение верхних загрудинных органов – геморрагическая киста щитовидной железы.
Опухоли тимуса
Тимус может быть источником большого количества типов опухолей: эпителиальных (тимома, карцинома), лимфомы, карциноидов, опухолей половых клеток, сарком и т. д. Они составляют от 20% до 25% опухолей средостения и 50% опухолей переднего средостения.
Тимома
Тимома составляет около 20% опухолей, развивающихся в предсосудистом отделе, и дифференциальный диагноз с гиперплазией тимуса или злокачественными опухолями часто бывает затруднен. Обычно железа диффузно увеличена, с правильными границами, выпуклой поверхностью и может быть немного неоднородной (рис. 3A)
Архитектура сосудов нормальная. КТ обычно помогает определить и охарактеризовать структуру опухоли, но биопсия под визуальным контролем подтверждает диагноз.
Крупные исследования продемонстрировали более высокий уровень экстратимических опухолей в этой популяции – чаще всего лимфомы, лейкемии, рака пищевода и рака легких. Иногда может возникнуть кистозная тимома с небольшими твердыми компонентами, обычно васкуляризованная в режиме цветного допплера (рис. 3B и C), когда дифференциальный диагноз с лимфангиомой и зрелой тератомой сложнее.
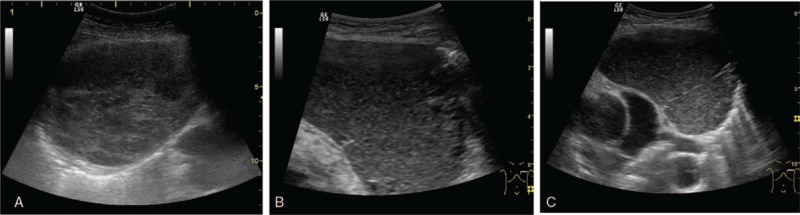
Рисунок 3 : A. Небольшая негомогенная гипоэхогенная опухоль яйцевидной формы, окруженная вентилируемым легким – правый парастернальный доступ тимомы. B и C – кистозное поражение с плавающими эхосигналами, тонкими стенками и небольшим гипоэхогенным твердым компонентом – кистозная тимома, прилегающая к легочному стволу и левой легочной артерии.
Карцинома тимуса
Злокачественные опухоли вилочковой железы имеют неправильную форму и анархическое распределение васкуляризации, кистозных областей или некротического компонента. Также при инвазивной тимоме может наблюдаться инфильтративное поведение и иногда внутригрудные метастазы. ТУЗИ выявляет эти признаки опухоли в преваскулярном отделе (рис. 4).
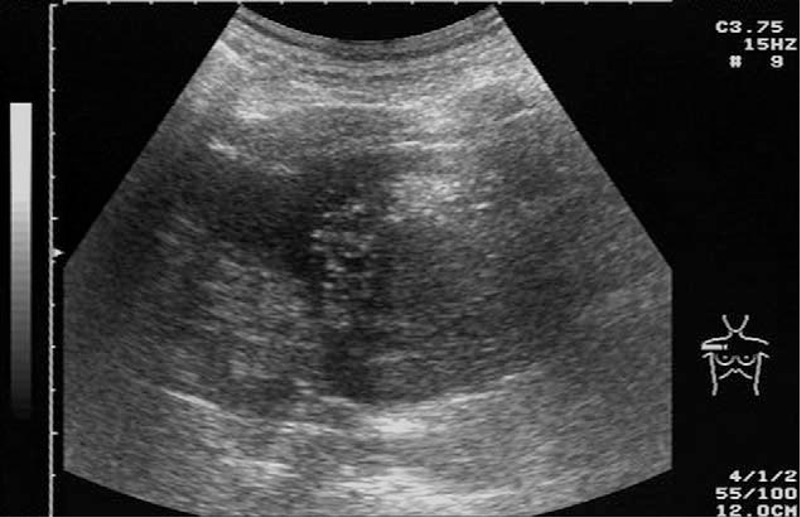
Рисунок 4 : Крупная негомогенная опухоль неправильной формы в преваскулярном отделе средостения с некротическими участками – инвазивная тимома.
Кисты средостения
Приобретенные или врожденные кисты средостения являются относительно редкими поражениями (12–20% новообразований средостения) и могут иметь различное происхождение – тимуса, поджелудочной железы, кистозные тератомы, плевроперикардиальные, бронхогенные или дупликационные кисты.
ТУЗИ позволяет визуализировать безэховые очаги, которые хорошо очерченные на поверхности, но гораздо менее глубокие из-за взаимного расположения вентилируемого легкого и костной части грудной клетки (рис. 5A).
Некоторые из них могут быть многослойными, с разной толщиной стенок или могут иметь гипоэхогенное содержимое (рис. 5В). В этом случае следует учитывать мультилокулярные кисты тимуса, кистозную тератому, лимфангиому и кистозную тимому, если они расположены в преваскулярном отделе средостения.
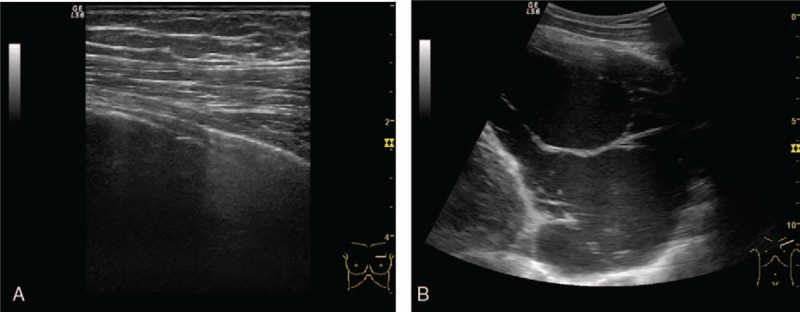
Рисунок 5 : A , Левое парастернальное поражение без эхо-сигнала с тонкой стенкой, смещающей латерально вентилируемое легкое – киста средостения. B . Большое левое парастернальное образование без эхо-сигнала с тонкими перегородками и стенками – киста средостения.
Лимфома
Лимфомы составляют около 20% опухолей средостения у взрослых (50% у детей). Лимфома Ходжкина встречается немного чаще (50–70%), чем лимфома неходжкинского типа. Увеличенные лимфатические узлы гипоэхогенны и сливаются в большие массы, смещая или поглощая структуры средостения (рис. 6A).
В некоторых случаях парастернальная инфильтрация грудной стенки, компрессия верхней полой вены, плевральный выпот, включая хилоторакс, могут быть связаны с большими опухолями (рис. 6В).
Чрескожная биопсия под контролем УЗИ имеет очень хорошую диагностическую точность и многие другие преимущества, без облучения, подразумеваемого методом КТ.
Метастатические лимфатические узлы
Увеличенные метастатические лимфатические узлы (MLN) видны, если они расположены в предваскулярном средостении, а также могут характеризоваться ТУЗИ. Может быть много первичных опухолей с MLN, которые не имеют специфического внешнего вида, и в этих случаях чрескожная биопсия лимфатических узлов под контролем УЗИ может дать диагноз (рис. 7A).
У пациентов с раком легкого первостепенное значение имеют оценка и гистологическая диагностика увеличенных нижних шейных и загрудинных лимфатических узлов, изменяющих стадию и лечение заболевания (рис. 7B). В некоторых случаях рак легких поражает средостение, что затрудняет дифференциальную диагностику с первичными опухолями средостения (рис. 7C).
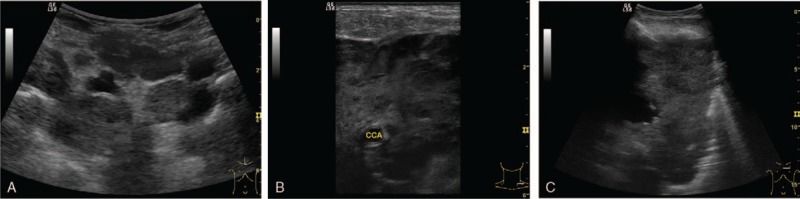
Рисунок 7 : A , Множественные гипоэхогенные увеличенные лимфатические узлы, яйцевидные или сферические, со злокачественным аспектом при сагиттальном надгрудинном доступе – метастатическая эмбриональная рабдомиосаркома. B – Большое гипоэхогенное образование вокруг левой общей сонной артерии у пациента с НМРЛ с метастазами в шейные лимфатические узлы. – C Большое гипоэхогенное средостенно-легочное образование у пациента с левым НМРЛ, вторгшимся в средостение.
Опухоли зародышевых клеток (GCT)
Аберрантная миграция примордиальных половых клеток в средостение приводит к развитию опухолей внегонадных зародышевых клеток, которые составляют 15% образований средостения у взрослых (наиболее распространены в переднем отделе в возрасте до 40 лет и у мужчин – более 90%).
Существует 3 категории опухолей половых клеток – тератомы (доброкачественные), семиноматозные (SGCT) и несеминоматозные опухоли половых клеток (NSGCT).
Последний включает тератокарциному, опухоль желточного мешка, хориокарциному и эмбриональную карциному. SGCT – это дольчатые, гомогенные, большие опухоли (рис. 8A), но NSGCT – гетерогенные, с большими некротическими участками, неправильной формы и инфильтратами (рис. 8B).
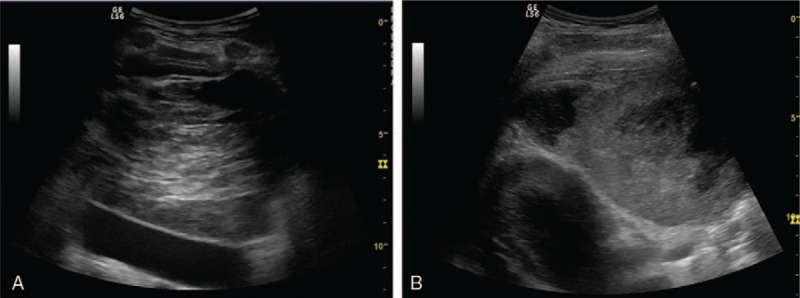
Рисунок 8 : A , Парастернальный сагиттальный доступ негомогенной опухоли (гипоэхогенной периферической и гиперэхогенной центрально), прилегающей к нисходящей грудной аорте – SGCT. B – Большая левосторонняя преваскулярная опухоль средостения со смешанной структурой – множественные гипоэхогенные некротические внутриопухолевые области – опухоль желточного мешка (NGCST).
Нейрогенные опухоли
Наиболее частыми новообразованиями паравертебрального компартмента являются нейрогенные новообразования, составляющие 20% опухолей средостения. Большинство из них доброкачественные (70–80%), представленные шванномой и нейрофибромой.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
Обычно они однородны (рис. 9), но могут представлять эхослабые области – кистозные изменения или кровоизлияния (чаще при шванноме). Следует учитывать злокачественную трансформацию, когда ранее стабильное доброкачественное новообразование быстро увеличивается в размерах, развивает структурную неоднородность или инфильтрирует другие ткани.
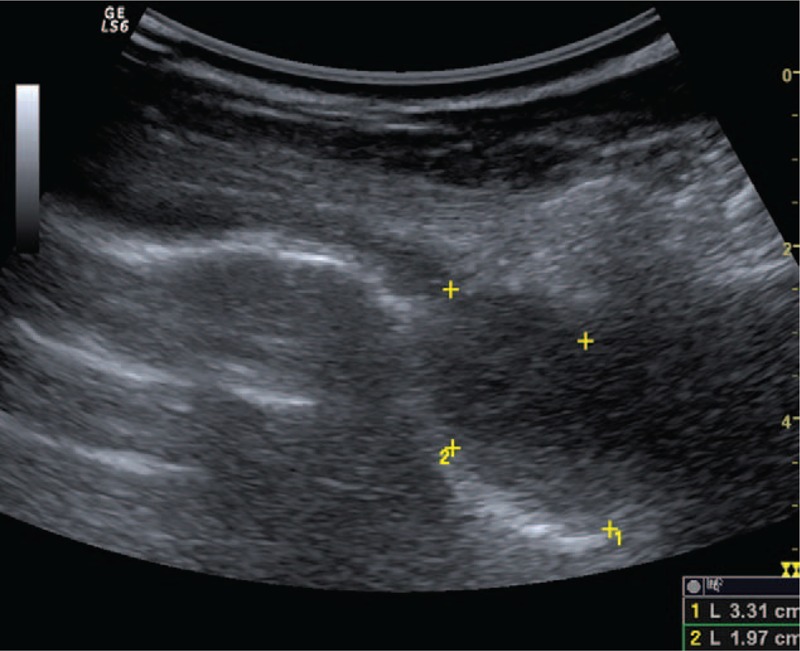
Рисунок 9 : Гипоэхогенная левая паравертебральная опухоль овоидной правильной формы – шваннома.
Опухоли позвонков
Позвонки могут быть поражены первичными опухолями или, чаще, метастатическим раком. Литические поражения можно увидеть при УЗИ, когда нарушается костная структура и распространяется на соседние мягкие ткани. При осмотре обычно учитывается сильная местная боль и выявляется гипоэхогенная ткань, смещающая поперечные или спинномозговые отростки или тело позвонка, прорастающая в паравертебральные структуры (рис. 10), иногда с костными фрагментами внутри.
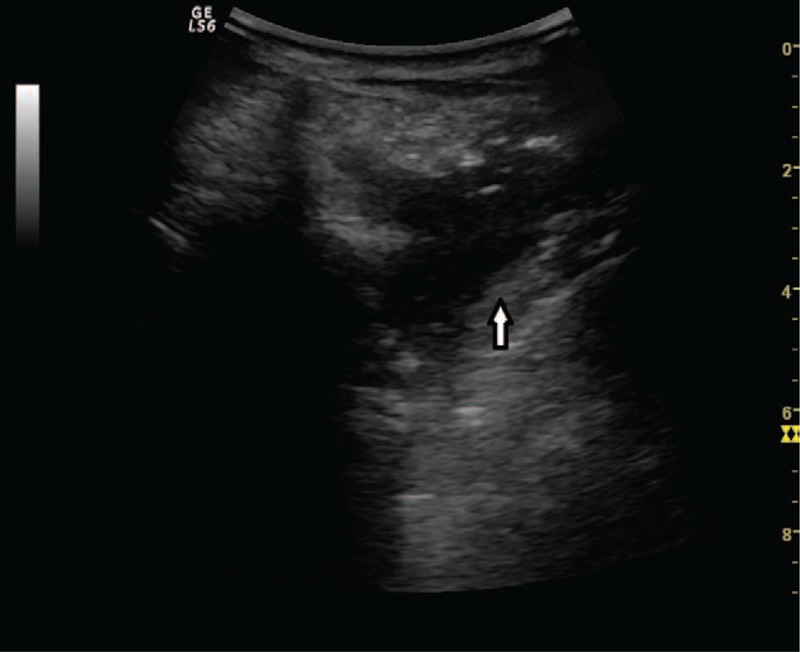
Рисунок 10 : Паравертебральный доступ – гипоэхогенное литическое поражение неправильной формы поперечного отростка позвонка (белая стрелка) – метастаз плоскоклеточного рака.
Выводы
Трансторакальное УЗИ может предоставить полезную информацию при комплексной оценке образований средостения, возникающих в переднем (предваскулярном) и заднем отделах средостения. Он также предлагает возможность ведения биопсии в этих клинических сценариях с множеством преимуществ по сравнению с контролем КТ.