Пренатальный скрининг
Поделиться:
— С малышом все в порядке? — спрашивают женщины, разглядывая на экране пятимиллиметровый эмбрион.
— Да, пока все хорошо. Размеры плодного яйца и эмбриона соответствует сроку, есть красивый желточный мешок, но более точную информацию мы получим несколько позже.
— На скрининге?
— Да, на скрининге.
Само слово «скрининг» во время беременности порождает некоторую путаницу. Скрининги во время беременности бывают разные. Мы уже обсуждали скрининг на гестационный сахарный диабет, скрининг на гестационный гипотиреоз, пришло время обсудить самый важный скрининг — на врожденные заболевания.
Какие нарушения покажет пренатальный скрининг
Некоторые заболевания отчетливо видны при проведении УЗ-диагностики на определенном сроке беременности, но часть генетических нарушений могут не иметь явных УЗ-признаков, особенно в первой половине беременности. Поэтому беременным назначают целый комплекс диагностических мероприятий, который надо провести до 22-й недели гестации.
В первую очередь выявляют самые распространенные трисомии:
Основная задача пренатального скрининга — вовремя заподозрить, что ребенок может родится больным, и предоставить женщине возможность принять решение: проводить уточняющие исследования или не проводить; продолжать вынашивать эту беременность или прервать.
Первый скрининг
Первый скрининг — самый главный. Проводится в сроке беременности от 11 недель 6 дней до 13 недель 6 дней. Скрининг включает УЗИ и биохимическое исследование двух показателей в сыворотке крови: свободной субъединицы β-ХГЧ и РАРР-А (Pregnancy-associated plasma protein-A — плазменный протеин А, ассоциированный с беременностью).
Врач УЗ-диагностики ищет аномалии развития плода и обязательно измеряет толщину воротникового пространства и наличие носовых костей (это важные маркеры, которые используют для расчета риска).
Затем все показатели загружают в компьютерную программу, указывая возраст, вес пациентки, расовую принадлежность, срок беременности, некоторые сопутствующие заболевания и особенности течения беременности, лекарственные препараты, применявшиеся во время гестации.
Компьютерная интегративная оценка этих показателей позволяет диагностировать до 90 % трисомий по 21-й хромосоме (синдром Дауна) и до 95 % трисомий по 18-й и 13-й хромосомам (синдром Эдвардса и синдром Патау). Результат представлен в виде графика и в цифрах. В РФ преимущественно используется компьютерная программа PRISCA.
Второй вариант компьютерной оценки результата — использование программы ASTRAIA, которая была разработана Институтом внутриутробной медицины (Fetal Medicine Foundation, FMF), Лондон, и всемирно известными экспертами в области гинекологии и предродовой диагностики. Для того чтобы использовать эту программу, врач должен получить сертификат FMF и купить лицензию.
Особенностью ASTRAIA является возможность добавить в программу несколько ультразвуковых параметров и данные кровотока в венозном протоке, что позволяет прогнозировать не только риск трисомий по 21-й, 13-й и 18-й паре хромосом, но и заранее предсказать вероятность развития преэклампсии — грозного осложнения беременности, которое возникает в третьем триместре.
Второй скрининг и УЗИ
Второй скрининг — это квадротест в сроке от 15 недель 6 дней до 18 недель 6 дней. Этот этап предполагает только биохимическое исследование крови: α-фетопротеин (АФП), неконъюгированный эстриол, β-ХГЧ, ингибин А. Кроме рисков трисомий квадротест позволяет заподозрить еще одну группу пороков — дефекты нервной трубки у плода.
Завершает рутинный диагностический этап ультразвуковое исследование на сроке 18–21 недель беременности.
Скрининги необходимо проводить в строго регламентированные сроки беременности. Неправильно выбранное время делает исследование совершенно неинформативным. Беременные, опоздавшие на первый скрининг, могут пройти второй. Делать и первый, и второй скрининг можно (если лечащий врач хочет получить более полную оценку ситуации), но результаты первого скрининга считаются более точными.
Обычно степень риска выражают в цифрах. Если на бланке написано, что риск Оксана Богдашевская
Скрининговое УЗИ 1-го триместра беременности
Об услуге
УЗИ в ходе скрининга 1-го триместра беременности позволяет оценить состояние плода, его размеры, характеристики развития частей тела, костей, кровеносной системы, которые дают возможность подтвердить соответствие развития плода по отношению к сроку гестации, а в сочетании с результатами анализа крови (биохимический скрининг), выявить риск генетической патологии (синдромов Дауна, Эдвардса или Патау). Возможны два варианта проведения процедуры: абдоминальный и трансвагинальный.
Сроки проведения УЗИ скрининга
Первое УЗИ беременные должны проходить на 11–14 неделе. Лучше всего, если УЗ скрининг при беременности будет проводиться в один день с забором крови из вены, перед ним. Обследование имеет ограниченный период проведения – начиная от 6 дня на 10 неделе гестации и до конца 13 недели. Хорошо, если женщина подберет один день в триместре, в середине этого диапазона (11–12 недель). Тогда вероятность ошибки и неверной интерпретации результатов будет минимальной.
Проведение УЗИ в этом триместре, возможно двумя способами:
Если противопоказаний нет, проводят трансвагинальное УЗИ: оно более информативное в этом триместре, но дороже относительно трансабдоминальной методики.
Какие болезни позволяет выявить скрининг 1 триместра?
Диагностика позволяет выявить ряд генетических заболеваний и пороков развития, таких как:
Первый скрининг для уточнения диагноза может дополняться другими исследованиями.
Преимущества исследования
К основным преимуществам генетического скрининга при беременности относятся:
Эти исследования не оплачиваются государством, поэтому женщине нужно быть готовой самостоятельной оплате обследования. Цена анализа крови на гормоны не самая низкая. Этих гормонов в крови очень мало, и они быстро разрушаются, поэтому для проведения реакций требуются качественные реактивы и особые условия хранения.
Показания к скринингу
Сейчас, после оплодотворения яйцеклетки, на ранних этапах развития эмбриона, можно проверить кариотип плода, присутствие в нем мутаций, которые приводят к развитию генетически обусловленных пороков, заболеваний. Но это возможно только во время протокола ЭКО с помощью ПГД. В остальных случаях обнаружит аномалии развития помогает первый скрининг. В начале беременности у плода формируются основные органы, и к концу триместра на УЗИ можно увидеть отклонения от нормы, признаки генетических патологий. Ультразвуковую диагностику проходят все без исключения женщины.
Первый скрининг может быть расширен, если пациентка или пара имеет такие факторы риска:
Всё необходимое в одной клинике
В «АльтраВита» ответственно подходят к ведению беременности. На каждом скрининге проводится полноценная оценка состояния здоровья малыша. Дополнительные консультации и исследования можно пройти так же в нашей клинике.
Наша клиника располагает собственным отделением ультразвуковой диагностики с сертифицированным оборудованием и современной лабораторией. Все необходимые процедуры скрининга можно провести в стенах нашей клиники в удобное время.
Динамический контроль — залог успешной беременности. Опытный акушер-гинеколог будет вести беременность от начала и до конца, при необходимости назначит обследования и лечение, ответит на все волнующие вопросы и будет консультировать вас в послеродовом периоде.
Стоимость услуг
Принимаются к оплате наличные и пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами Apple Pay, Google Pay и Android Pay.
Услуги
Специалисты по УЗИ скринингу
Луговцов Ярослав Витальевич
Шин Светлана Моисеевна
Титаренко Дарья Владимировна
Что показывает скрининг в 1 триместре?
Скрининг при беременности позволяет оценить следующие важные параметры развития эмбриона присущие этому триместру беременности:
КТР — показывает соответствие эмбриона сроку гестации. Показатель увеличивается на протяжении беременности. Определение КТР обязательно проводится в скрининг 1 триместра, чтобы соответственно ему интерпретировать другие показатели.
Отклонения копчико-теменного размера от установленных норм — не всегда причина для паники. Если значение выходит за рамки установленных в большую сторону, это говорит о весе ребенка, который, скорее всего, на момент рождения будет превышать средние показатели (3–3,5 кг). В таком случае родителей подготавливают к кесареву сечению. Если показатели значительно ниже установленных норм, это сигнал о патологическом развитии. В таком случае требуется дополнительное обследование, расширение скрининга.
Основные причины низкого показателя в этом триместре:
Бипариетальный размер головы плода (БПР) – расстояние между теменными костями. Этот показатель характеризует развитие плода, и позволяет уже на этом сроке спланировать родоразрешение. Однако, окончательное решение по этому вопросу принимается при скрининге 3 триместра. Если БПР превышает норму, плод может не пройти по родовым путям.
Сильное отклонение показателей бипариетального размера головы от установленных норм при УЗ скрининге бывает при:
Лобно-затылочный размер является вспомогательным. Как и бипариетальный, он помогает оценить размеры головы и спланировать предстоящие роды. Конечно, в ходе первого скрининга об этом думать рано, поэтому показатели больше используются для сравнения с данными скрининга второго триместра. К концу первого триместра сердце и желудок малыша уже занимают типичное положение. Неправильная локализация желудка говорит о врожденных пороках сердца. В спорных случаях проводят повторное УЗИ через определенный срок, установленный врачом.
Сердцебиение — основной параметр, с помощью которого оценивают жизнеспособность плода. В норме частота сердечных сокращений — 140 – 160 уд/мин. Эти показатели сохраняются до самых родов. Резкое снижение сердцебиения до 100 уд/мин, как и повышение до 200 уд/мин является неблагоприятным прогностическим фактором. Кроме сердцебиения в ходе первого скрининга уже можно увидеть камеры сердца и крупные сосуды, оценить их количество, расположение. Таким образом, врач исключают грубые отклонения в развитии ребенка.
Обхват живота рассчитывается на основании диаметра. Слишком высокие или низкие показатели свидетельствуют об аномалиях развития. В таких случаях женщины нуждаются в дополнительном, повторном исследовании, консультации генетика.
ТВП — размер складки на задней части шеи эмбриона. Она образуется из-за скопления жидкости в подкожной клетчатке. При синдроме Дауна количество жидкости увеличивается, то есть размер складки при первом скрининге больше. Так как жидкость есть и в норме – изолированное увеличение ТВП не является критерием для постановки диагноза, том более 85-90% детей с повышенным ТВП рождаются здоровыми.
Носовая кость на УЗИ становится видна на 10-11 неделе триместра. По данным исследований аплазия (отсутствие) или гиперплазия (маленькие размеры) носовой кости обнаруживаются у эмбрионов с генетическими нарушениями более чем в 40-60% случаев. Обычно это указывает на трисомии 21, 18, или 13 хромосомы.
Нормы УЗИ при скрининге
| Единица измерения мм | 10 неделя | 11 неделя | 12 неделя | 13 неделя |
| КТ | 33-49 | 42-58 | 51-73 | 63-75 |
| ТВП | 0,8-2,2 | 0,8-2,4 | 0,8-2,5 | 0,8-2,7 |
| НК | визуализируется | визуализируется | 2-4,2 | >3 |
| БПР | 12-14 | 13-21 | 18-24 | 20-28 |
Изменение одного показателя не является критерием патологии, только комплексная оценка данных скрининга может дать ответы на поставленные вопросы. При видимых, серьезных дефектах развития, замершей беременности, анэмбрионии, показано медицинское выскабливание. Если есть подозрения на формирование пороков, даже при отсутствии факторов риска, врачи рекомендуют расширить обследование. После него возможно паре придется принимать решение о целесообразности вынашивания.
Исследование крови
После УЗ скрининга желательно сдать кровь из вены для определения гормональных показателей. Важно соблюдать рекомендации врача перед анализом крови, если их не придерживаться – это может сказаться на результате.
Основные рекомендации таковы:
Обычно гормональные исследования в этом триместре проводят для определения бета-субъединицы ХГЧ и РАРР. Хорионический гонадотропин человека (ХГЧ) продуцируется в первые часы после зачатия, а к 10–12 неделе беременности он повышается даже не в десятки, а в тысячи раз. После достижения пика уровень хорионического гонадотропина начинает постепенно снижаться, достигая фазы плато. На этом уровне показатели сохраняются до конца периода вынашивания.
Хорионический гонадотропин — биологически активное вещество, способное связываться с рецепторами к фолликулостимулирующему и лютеинизирующему гормонам. То есть, ХГЧ способен проявлять эффекты и ФСГ, и ЛГ, но лютеинизирующая активность вещества значительно превалирует над фолликулостимулирующей. Кроме того, лютеинотропная активность хорионического гонадотропина значительно превосходит активность ЛГ, вырабатываемого гипоталамо-гипофизарной системой. Подтверждением этому служит желтое тело беременности, функционирующее первые 12 недель, тогда как желтое тело менструального цикла жизнеспособно только 2 недели. Под воздействием ХГЧ в организме беременных вырабатывается очень много гестагенов, что способствует вынашиванию ребенка, а в фолликулярном аппарате яичников продуцируются небольшие дозы эстрогенов и мужских половых гормонов.
Исследования показали, что хорионический гонадотропин обладает кортикотропным действием. Это подтверждается гиперплазией коры надпочечников у беременной. Возможно, это обеспечивает угнетение иммунной системы в первые недели и на протяжении всех триместров, что предупреждает негативную реакцию материнского организма на плод. Примечательно, что тропные гормоны половых желез, продуцируемые гипофизом, подобным действием не обладают.
Еще одно действие ХГЧ — плацентарное. Гормон улучшает питание плаценты, усиливает ее работу, способствует увеличению количества ворсинок хориона. Введение синтетического гормона женщине в середине цикла стимулирует овуляцию. Именно наличие ХГЧ в начале первого триместра окрашивает полоску теста при беременности. Показатель ХГЧ в анализе крови на протяжении всего периода вынашивания варьирует, но должен помещаться в нормативные рамки. Превышение ХГЧ указывает на многоплодную беременность, развитие эндокринной патологии у женщины (в частности – сахарного диабета), на токсикоз, синдром Дауна у плода. Низкий уровень ХГЧ при скрининге свидетельствует о плацентарной недостаточности, развитии синдрома Эдвардса, о риске самопроизвольного аборта.
Нормы бета ХГЧ
| Неделя беременности | Значение в нг/мл |
| 8 | 23,7 — 162,5 |
| 9 | 23,6 — 193,0 |
| 10 | 25,8 — 181,6 |
| 11 | 17,4 — 130,4 |
| 12 | 13,4 — 128,5 |
| 13 | 14,2 — 114,7 |
| 14 | 8,9 — 79,4 |
| 15 | 5,8 — 62,0 |
| 16 | 4,7 — 50,0 |
| 17 | 3,3 — 42,8 |
| 18 | 3,8 — 33,3 |
Для определения возможных генетических отклонений у плода в этом триместре исследуют концентрацию PAPP-А. Это гликопротеин с высокой молекулярной массой. Вещество продуцируется трофобластом и попадает в материнский кровоток. РАРР-А — фермент, который расщепляет белок, связанный с инсулиноподобным фактором роста — фактор, повышение биодоступности которого крайне важно для нормального развития плода. Кроме того, РАРР-А играет роль в регуляции иммунной реакции матери на плод. Определение уровня РАРР-А применяется как маркер скрининга хромосомных аномалий у плода в первые 12 недель внутриутробного развития.
При наличии синдрома Дауна и синдрома Эдвардса показатель к концу триместра значительно снижается. Кроме того, низкие показатели в первую очередь говорят об угрозе выкидыша или внутриутробной гибели плода.
Оценивая концентрацию РАРР-А в комплексе с проверкой уровня бета-субъединиц хорионического гонадотропина, врач делает выводы о вероятности рождения ребенка с аномалиями у конкретной пары. оптимальный срок для проведения скрининга – 11 – 13 недель. На 14 неделе информационная ценность анализа снижается.
Нормы РАРР-А
Низкие показатели РАРР-А указывают на хромосомные отклонения, регрессию беременности, существующий риск выкидыша.
Определение общего риска аномалий генетических аномалий
При оценке рисков первого скрининга и сопоставления их с общепопуляционными нужно учитывать возраст обоих родителей и данные ультразвукового осмотра и другие факторы.
Оценка производится с помощью компьютерных программ в которую вводят необходимые данные, среди них:
Вероятность точной постановки диагноза уже в этом триместре достигает 85 – 90%, ложноположительные результаты наблюдаются в 5% случаев.
Скрининг первого триместра в первую очередь нужен врачу, чтобы понять, как вести конкретную больную. При выявлении отклонений сразу паниковать не нужно. На УЗИ не всегда можно точно рассмотреть, измерить структуры. Хоть метод инструментальный, но плод может быть плохо виден, например, при ожирении, вздутии. Показатели бета-ХГЧ, РАРР-А могут отличаться при проверке в разных лабораториях, сильно зависят от подготовки. Поэтому их нужно рассматривать в комплексе.
Основываясь на результатах скрининга, врачи выделяют группу риска, чтобы понаблюдать, сделать через некоторое время повторное УЗИ. Беременной может понадобиться консультация генетика, чтобы выяснить нет ли предрасполагающих к генным мутациям факторов в анамнезе. Если при повторном обследовании остаются сомнения, для уточнения диагноза назначат генетический анализ (амниоцентез, биопсию ворсин хориона). Только после подтверждения диагноза, родителям предложат решить вопрос о сохранении беременности.
У вас есть вопросы? Проконсультируйтесь с нашими опытными врачами и эмбриологами.
Расшифровка результатов 1 скрининга при беременности
Комбинированный пренатальный скрининг проводится на 11-14 неделе беременности при размере эмбриона не менее 45 мм и не более 84 мм. Это комплексное обследование плода для оценки параметров его развития. Основная его задача – раннее выявление пороков развития плода, профилактика детской инвалидности, снижение младенческой и детской смертности.
Первый скрининг состоит из инструментальной части – проведение УЗИ и лабораторной – анализ крови на определение концентрации хорионического гонадотропина (βХГЧ) и ассоциированного с беременностью протеина А (РАРР-А). Совокупные результаты этих показателей позволяют спланировать тактику ведения беременности.
Почему обследование проводится на сроке 11-14 недель
Первый триместр – это период формирования всех органов и структур организма. К концу первого триместра заканчивается эмбриональный и начинается фетальный период развития плода. Именно в сроке от 11 недель 1 дня до 13 недель 6 дней беременности наиболее хорошо визуализируются эхографические маркеры хромосомных аномалий.
Кому нужно пройти обследование
По результатам исследования можно судить о риске рождения детей с хромосомными болезнями и врожденными пороками развития, поэтому рекомендуется внимательно отнестись к вопросу и обследоваться всем беременным. Показаниями к обязательному пренатальному скринингу первого триместра являются:
Как подготовиться
Подготовка к первому скринингу выражается в щадящей диете. Погрешности питания могут сказаться на общем состоянии женщины и снизить точность результатов. За неделю до обследования:
За сутки до скрининга:
Желательно соблюдать умеренную физическую активность, если для этого нет противопоказаний. Также важны прогулки, полноценный отдых.
Проведение обследования
Анализ крови и УЗИ выполняются в один день, чтобы избежать погрешностей из-за разницы срока.
Только по расшифровке результатов УЗИ и анализа на гормоны делается вывод о возможных рисках.
Что показывает УЗИ
На скрининге при беременности производится фетометрия плода – определение размеров частей тела и оцениваются все анатомические структуры.
Полученные результаты сравниваются со статистической таблицей, в которой указан процентиль попадания в выборку нормативных значений. При показателях менее 5 и более 95 назначаются дополнительные обследования.
Во время ультразвукового исследования в 1 триместре оценивают следующие параметры: кости свода черепа и головной мозг, позвоночник, передняя брюшная стенка, конечности плода, структуры лица, органы грудной клетки и брюшной полости, а также основные эхографические маркеры хромосомных аномалий.
Толщина воротникового пространства (ТВП)
Область между внутренней поверхностью кожи плода и наружной поверхностью мягких тканей, покрывающих шейный отдел позвоночника. ТВП считается наиболее важным маркером хромосомных аномалий.
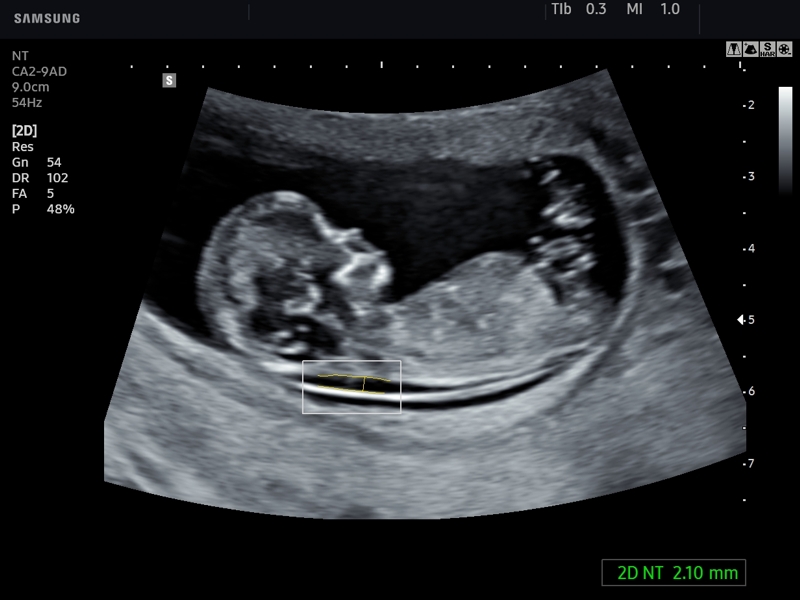
Это пространство после 13 недели начинает уменьшаться, поэтому возможность его оценить есть только на первом скрининге.
| Срок | Толщина воротниковой зоны в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 0,8 | 1,6 | 2,4 |
| 12 недель | 0,7 | 1,6 | 2,5 |
| 13 недель | 0,7 | 1,7 | 2,7 |
Несоответствие результатов нормативным значениям говорит о повышенном риске развития хромосомных патологий. В зависимости от сформировавшегося набора хромосом, это могут быть синдром Дауна, Патау, Эдвардса, Шерешевского-Тернера. Для уточнения диагноза в этом случае могут быть назначены биопсия хориона или плаценты, анализ пуповинной крови, околоплодных вод. Только после проведения дополнительных исследований можно поставить точный диагноз.
Копчико-теменной размер (КТР)
Показывает расстояние между копчиковой и теменной костями. По этому параметру на УЗИ определяют точный срок гестации, а также устанавливают соотношение массы плода к его КТР.
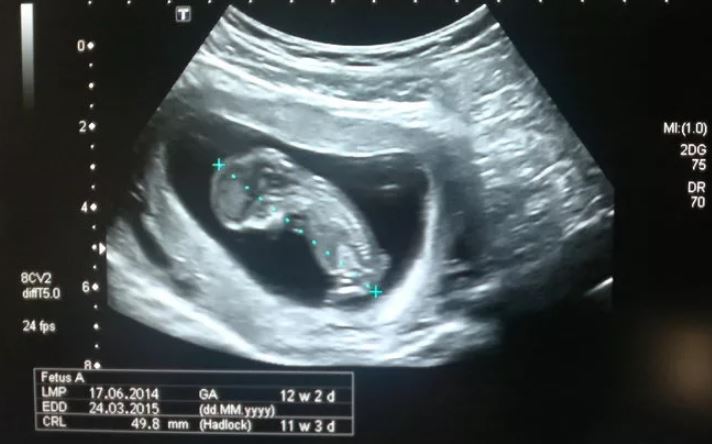
Незначительное отклонение от норм говорит об особенностях телосложения и не является поводом для беспокойства.
| Срок | Копчико-теменной размер в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 34 | 42 | 50 |
| 12 недель | 42 | 51 | 59 |
| 13 недель | 51 | 63 | 75 |
Если скрининг при беременности показал результаты, превышающие нормы, это указывает, что плод достаточно крупный. Показатель существенно меньше говорит либо о неправильно определенном сроке гестации (в этом случае проводится повторное обследование через 1-1,5 недели), либо о замедлении развития вследствие внутриутробной гибели, нарушенного гормонального фона или инфекционного заболевания матери, генетических отклонений.
Кости свода черепа и головной мозг
Уже с 11 недели при УЗ-исследовании можно обнаружить дефекты костей черепа, что говорит о тяжелых пороках развития плода, несовместимых с жизнью. Оценка головного мозга основана на изучении так называемой «бабочки» – сосудистых сплетений боковых желудочков. Четкая визуализация и ее симметричность говорит о нормальном развитии головного мозга.
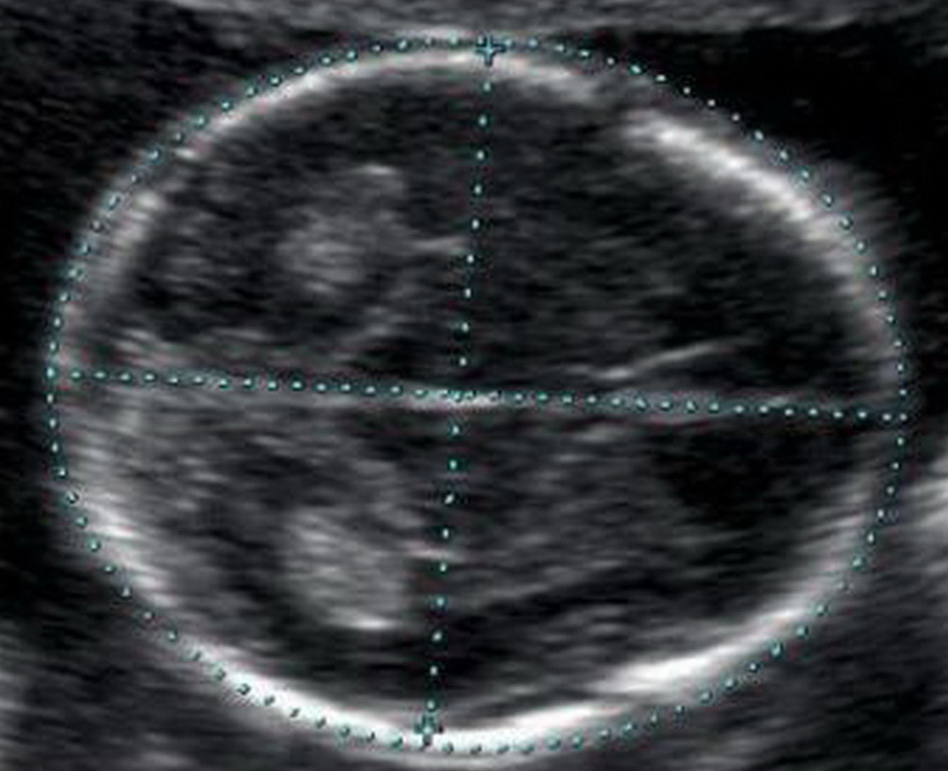
| Срок | БПР, ЛЗР в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 13, 19 | 17, 21 | 21, 23 |
| 12 недель | 18, 22 | 21, 24 | 24, 26 |
| 13 недель | 20, 26 | 24, 29 | 28, 32 |
Носовая кость
К концу триместра она должна быть сформирована, четко визуализироваться.
| Срок | Носовая кость в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | визуализируется, не измеряется | визуализируется, не измеряется | визуализируется, не измеряется |
| 12 недель | 2 | 3,1 | 4,2 |
| 13 недель | 2 | 3,1 | 4,2 |
Патологией носовой кости считается ее отсутствие, гипоплазия (очень маленькие размеры) и изменение ее эхогенности.
Диаметр грудной клетки, окружность головы и живота, длина бедренной кости также позволяют судить о пропорциональности развития.
Состояние сердца
При исследовании сердца оценивается его расположение, устанавливается наличие четырех камер сердца – два предсердия и два желудочка и оценивается их симметричность. Измеряется частота сердечных сокращений.
| Срок | Частота сердечных сокращений в ударах за минуту | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 153 | 165 | 177 |
| 12 недель | 150 | 162 | 174 |
| 13 недель | 147 | 159 | 171 |
Венозный проток (ВП) – прямая коммуникация между пупочной веной и центральной венозной системой. При нормально развивающейся беременности кровоток в ВП представляет собой трехфазную кривую. Появление реверсного кровотока может говорить о наличии патологии плода.
Что показывает анализ крови
Результаты УЗИ сопоставляются с показателями ассоциированного с беременностью протеина А из плазмы матери (PAPP-A) и хорионическим гонадотропином человека (ХГЧ). Значения приведены в таблице:
| Срок | ХГЧ в нг/мл | PAPP-A в мЕд/л |
| 11 недель | 17,4 – 130,4 | 0,46 – 3,73 |
| 12 недель | 13,4 – 128,5 | 0,79 – 4,76 |
| 13 недель | 14,2 – 114,7 | 1,03 – 6,01 |
Отличия от референсных значений может говорить о патологиях матери или плода.
Интерпретация обследования
Первое исследование оценивается только по совокупности всех показателей. Отдельно взятый параметр не может стать основанием для точного заключения. В протоколе фиксируются данные УЗИ, анализа на гормоны, отражаются риски вероятных заболеваний и комплексный медианный коэффициент MoM. Он указывает совокупное отклонение полученных результатов от средних значений. Коэффициент должен находиться в интервале от 0,5 до 2,5. Рассчитывается он специализированными программами.
Что может повлиять на результат
Современное диагностическое оборудование позволяет оценить более 15 параметров плода, построить его объемную реконструкцию для исследования органов на ранних периодах развития, рассчитать возможные риски с высокой точностью. Обращайтесь в хорошо оснащенные клиники и доверяйте специалистам с подтвержденной квалификацией.








