УЗДГ Подвздошных артерий сосудов
| Услуга | Стоимость |
| Консультация флеболога | 1350* ք |
| УЗИ (дуплексное) вен нижних (верхних) конечностей | 1900 ք |
| УЗДГ сосудов нижних (верхних) конечностей | 3800 ք |
| УЗИ (дуплексное) артерий нижних конечностей | 1900 ք |
| УЗИ (дуплексное) экстракраниальных брахиоцефальных артерий | 1900 ք |
| УЗИ (дуплексное) артерий верхних конечностей | 1900 ք |
УЗДГ подвздошных сосудов базируется на отражении ультразвука от движущихся объектов в кровотоке. Отражения фиксируется специальным датчиком, и далее подвергаются трансформации в электрические импульсы, которые можно увидеть на экранах как графики и фото, представляющие собой кровообращение в сосудах. УЗДГ дает возможность просканировать внутреннюю активность сосудов, позволяя определить отклонения течения крови вызванные сжатием, стенозом или закупоркой сосудов. Полагаясь на исследование, можно с определенной точностью определить размер, проходимость сосуда, присутствие внутри непроходимых участков, установить параметры кровоснабжения, определить различные патологии и отклонения. Если в сосуде присутствует тромб, можно выявить его величину, плотность, анализировать воздействие на него методов лечения.
Благодаря УЗДГ подвздошных сосудов и артерий возможно:
Также УЗДГ подвздошных сосудов может поводиться не только в целях определения состояния сосудов, но и в целях оценки результативности текущего лечения и чтобы установить необходимые для операции сведения.
Для УЗДГ сосудов брюшной полости существует определенная подготовка, следование которой крайне необходимо, так как например присутствие газов может вызвать осложнения в исследовании, и этот фактор негативно скажется на результатах проведенной допплерографии.

Возможны небольшие отклонения от правил, если пациенту необходимо принимать какие-либо лекарства на постоянной основе, и в случае с жесткой диетой (при сахарном диабете, например).
Самым лучшим временем для УЗДГ сосудов брюшной полости является утро, причем этим утром пациенту необходимо отказаться от приема пищи вообще. Если же процедуры проходят в послеобеденное время, то с утра допускается небольшой прием легкой пиши при условии, что до процедуры осталось более шести часов.
Узи подвздошно бедренного сегмента что это
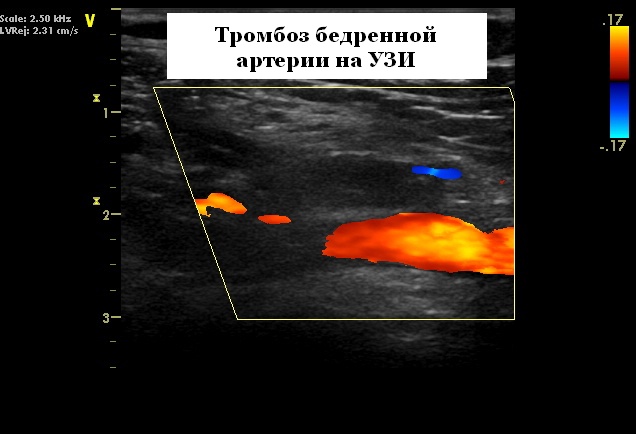
По современным представлениям тромбоз глубоких вен (ТГВ) и его осложнение – тромбоэмболия легочной артерии (ТЭЛА) являются проявлениями одного заболевания – венозной тромбоэмболии. Ежегодно в 25 странах Европы регистрируют более 680 000 случаев ТГВ, более 430 000 случаев ТЭЛА, более 540 000 человек погибают вследствие тромбоза глубоких вен. ТЭЛА является причиной примерно 10–12% всех смертей в стационарах. При этом у 70–80% этих больных клинический диагноз ТЭЛА не устанавливается, поскольку в большинстве случаев ТГВ протекает бессимптомно. Нередко массивная ТЭЛА возникает внезапно и является первым проявлением тромбоза глубоких вен. Таким образом, ТГВ и ТЭЛА безусловно относятся к широко распространенным и социально значимым заболеваниям.
Полезная информация
Причины тромбоза глубоких вен
Наиболее частыми факторами риска тромбоза, составляющими около 50% всех случаев, являются хирургические вмешательства, травма и иммобилизация. Примерно 20% случаев связано с онкологическими заболеваниями. Оставшиеся 30% составляют так называемые идиопатические тромбозы (с невыясненной причиной). Однако при систематическом поиске у больных с тромбозами у 25–50% из них могут определяться те или иные генетически обусловленные нарушения факторов свертывающей системы крови – тромбофилии. Больные с наследственными и приобретенными формами тромбофилий имеют чрезвычайно высокий риск тромбоэмболических осложнений. Однако до первого манифестирования тромботических осложнений тромбофилии обычно не диагностируются.
Инновационное оборудование для флебологии
Для консервативного лечения применяются тромболитические препараты и антикоагулянты. Хирургическими способами являются эмболэктомия или же фрагментация и удаление тромба с помощью зонда.
Наиболее реальной профилактикой угрожающей ТЭЛА является эффективное лечение острого венозного тромбоза. Лечение острого венозного тромбоза включает в себя немедленное назначение гепаринов с параллельным приемом антивитаминов К. При прогрессирующем росте тромба и угрозе эмболизации следует рассмотреть возможность установки съемного кава-фильтра с последующим удалением тромба хирургическим путем.
Очень важно своевременно и адекватно оценить риск тромбоза в каждом отдельном случае. Последствия отсутствия профилактики тромбозов приводят к гибели от ТЭЛА, увеличению риска повторных эпизодов венозных тромбоэмболий, развитию посттромботической болезни. В настоящее время имеются все возможности для проведения эффективных профилактических мероприятий по предупреждению тромбоэмболий. Предупреждение и лечение тромбоза глубоких вен должно рассматриваться в качестве профилактики ТЭЛА.
Ультразвуковое исследование артерий нижних конечностей (начало)
Атеросклеротические бляшки на ультразвуковом исследовании встречается в разной степени в разных частях сердечно-сосудистой системы человека, и артерии нижних конечностей особенно склонны к развитию атеросклероза. Приблизительно у 2% взрослых в позднем среднем возрасте в западных странах наблюдается перемежающаяся хромота, и каждый год в Красноярске около 2000 пациентов поступают в больницы с диагнозом заболевания периферических артерий; 200 из них потребуют ампутации. Существует множество факторов, которые могут влиять на развитие заболевания, и, в целом, распространенность заболеваний периферических сосудов, обнаруживаемых с помощью неинвазивных процедур, в том числе УЗИ ног, примерно в три раза выше, чем распространенность перемежающейся хромоты. В этой части блога основное внимание уделяется использованию ультразвукового сканирования для оценки заболеваний артерий нижних конечностей, поскольку именно в этой области проводится большая часть работы, но также обсуждается значение ультрасонографии в исследовании различных артериальных заболеваний верхних конечностей.
Показания к ультразвуковому исследованию артерий при заболеваниях периферических сосудов
Основные показания к проведению ультразвуковой допплерографии артерий верхних и нижних конечностей приведены ниже.
ПОКАЗАНИЯ ДЛЯ УЛЬТРАЗВУКОВОЙ ДОППЛЕРОГРАФИИ ПЕРИФЕРИЧЕСКИХ АРТЕРИЙ
Наиболее распространенным показанием является оценка пациентов с ишемическими симптомами нижней конечности, чтобы определить, могут ли они извлечь выгоду из ангиопластики или шунтирования. Результаты УЗИ дают информацию о степени и тяжести заболевания. Даже у пациентов с угрожающей ишемией конечности УЗИ является полезным исследованием первой линии, которое может предоставить хирургу всю информацию, необходимую для ведения пациента. Во многих случаях ультразвук предоставит достаточно информации для принятия решений по лечению. В других случаях, если требуется дополнительная информация, последующая магнитно-резонансная ангиография (MRA) / компьютерная томографическая ангиография (CTA) / артериограмма могут быть использованы соответствующим образом. УЗИ артерий ног обеспечивает точную оценку основных артерий, что позволяет проводить различие между пациентами со значительным заболеванием периферических артерий и без него. На другом конце спектра можно обследовать пациентов с нетипичными симптомами, которые могут быть связаны с ишемией, чтобы исключить наличие значительного артериального заболевания.
Обходные трансплантаты и ангиопластика на ультразвуковом исследовании артерий ног
Множество проблем может возникнуть с хирургически обходными шунтами, особенно в первый год после операции. УЗИ предоставляет точную информацию о любых проблемах, которые могут возникнуть в связи с этими шунтами. Аналогичным образом, пациенты, у которых была выполнена ангиопластика, могут пройти ультразвуковое исследование для подтверждения остаточной проходимости, выявления повторного стеноза и оценки улучшений кровотока после процедуры.
Ложные аневризмы и другие пульсирующие образования на УЗИ
Оценка пульсирующих образований по отношению к артериям верхних и нижних конечностей может быть выполнена быстро и легко с помощью ультразвуковой диагностики. Аневризмы можно отличить от несосудистых образований, которые лежат рядом с артерией. Осложнения процедур катетеризации, включая гематомы, артерио-венозные фистулы и ложные или псевдоаневризмы, могут быть оценены и дифференцированы; во многих случаях псевдоаневризмы можно лечить под контролем ультразвука, что устраняет необходимость хирургического вмешательства.
Гемодиализные фистулы на ультрасонографии
Артериовенозные фистулы, созданные для гемодиализа, можно исследовать с помощью УЗИ, что позволяет выявить осложнения, связанные со стенозом или окклюзией, а также оценить кровоток через шунт, особенно если он считается неадекватным или чрезмерным.
МЕТОД УЛЬТРАЗВУКОВОГО ИССЛЕДОВАНИЯ АРТЕРИЙ НИЖНЕЙ КОНЕЧНОСТИ
Полное сканирование артерий нижних конечностей может занять определенное временя. В некоторых случаях требуется полное сканирование от бифуркации аорты до голеностопного сустава или стопы, но в других случаях обследование может быть адаптировано к конкретным уровням в зависимости от требуемой диагностической информации. Поэтому полезно, если диагностический вопрос может быть четко определен, чтобы врачом было выполнено наиболее подходящее обследование.
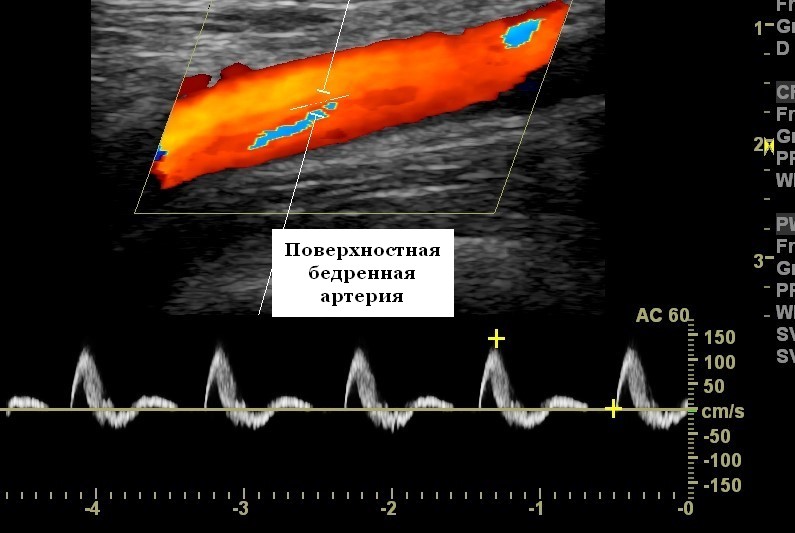
Бедренные артерии на УЗИ ног
Обследование начинается с того, что пациент лежит на спине. Используется линейный матричный преобразователь; обычно 5–12 МГц в зависимости от производительности ультразвуковой системы и телосложения пациента, более низкие частоты могут потребоваться для исследования артерий в Гюнтеровом канале или у крупных пациентов. Дистальная часть наружной подвздошной / общей бедренной артерии регистрируется с помощью цветного допплера, поскольку она покидает таз под паховой связкой сбоку от бедренной вены.
Даже если кровоток цветного допплера кажется нормальным и нет признаков локального заболевания, следует зафиксировать спектральный Допплер, так как изменения в нем могут указывать на наличие значительного заболевания в проксимальном направлении, что требует тщательного прямого обследования подвздошных сосудов. Бифуркация общей бедренной артерии, глубокие бедренные артерии и поверхностные бедренные артерии затем исследуется с помощью цветного и спектрального допплера. Глубокая бедренная артерия должна быть исследована на первых проксимальных 5 см, особенно у пациентов с тяжелым стенозом поверхностной бедренной артерии, чтобы оценить количество коллатерального кровотока или его потенциальную ценность в качестве источника трансплантата или точки анастомоза.
Поверхностная бедренная артерия затем исследуется вдоль бедра с помощью цветного допплера. Часто лучше перемещать датчик последовательными шагами, чем скользить по бедру, так как большинству машин требуется несколько кадров обработки в каждой позиции, чтобы получить устойчивое изображение. Кроме того, движущийся датчик генерирует цветной допплеровский шум на изображении, скрывая сосудистые детали. Допплеровские спектры получают по мере необходимости в точках возможного заболевания. Даже при отсутствии цветных доплеровских нарушений эффективная практика состоит в том, чтобы получать обычные спектральные характеристики кровотока поверхностной бедренной артерии в верхней, средней и нижней части бедра, чтобы подтвердить отсутствие изменений формы волны, которые могут указывать на стеноз. Иногда артерию трудно увидеть на цветном или энергетическом допплере, так как сигналы слабые или отсутствуют. В этих случаях артерия может быть видна благодаря кальцинированным бляшкам на стенке сосуда. Альтернативно, поверхностная бедренная вена, лежащая позади артерии, может использоваться в качестве ориентира для положения артерии и спектрального допплера, используемого для демонстрации наличия или отсутствия артериального кровотока. Сканирующий агент, усиливающий эхо-сигнал, следует использовать, если сохраняется неопределенность относительно проходимости артерии.
Существуют три косвенных признака значительного заболевания, которые могут проявиться во время обследования и которые должны побудить к тщательному анализу, если причина этих изменений не была выявлена.
Гюнтеров канал и подколенная ямка на ультразвуковом исследовании ног
Артерии голени на УЗИ
Сложность оценки артерий голени на УЗИ зависит от клинической ситуации. Если обследование предназначено для исключения значительного проксимального стеноза, которое может быть полезным при ангиопластике или шунтировании, то обычно достаточно оценить три артерии голени на верхнем и среднем уровне голени, регистрируя, являются ли они открытыми или нет, чтобы обеспечить некоторую оценку состояния дистального кровотока. В других случаях требуется более детальное обследование, чтобы уточнить изменения, наблюдаемые на MRA / артериографии, или если требуется поиск дистальной точки введения для шунта. Повышенная чувствительность энергетического допплера полезна при обнаружении слабых сигналов от маленьких или суженых, но всё еще проходимых сосудов.
Найти заднюю большеберцовую артерию обычно легче из двух ветвей большеберцового ствола. Часто его можно найти, поместив датчик в продольном положении на медиальной стороне области середины голени и позади голени, используя цветной или энергетический допплер, чтобы показать ход сосуда, который затем можно проследить вверх и вниз по голени. У тучных или отечных ног или при нарушении кровообращения на УЗИ бывает трудно обнаружить заднюю большеберцовую артерию и другие икроножные артерии. Сканирование с цветным допплером в поперечной плоскости с использованием некоторого угла к голове или ногам может показывать относительное положение задней большеберцовой и малоберцовой артерий. Альтернативно, связанные вены могут быть использованы для идентификации области соответствующей артерии. Компрессия стопы или нижней части голени увеличит поток в глубоких венах, позволяя идентифицировать их в плоскости продольного или поперечного сканирования. Задняя большеберцовая артерия также может быть расположена, когда она проходит позади медиальной лодыжки, где ее положение является постоянным, и затем следует назад вверх по ноге.
Малоберцовая артерия на УЗИ проходит более глубоко вниз по икре, чем задняя большеберцовая артерия, лежа ближе к задней стороне голени и межкостной мембране. Ее положение может быть рассмотрено с нескольких подходов: во-первых, с заднемедиального подхода, подобного тому, который используется для задней большеберцовой артерии; во-вторых, ее часто можно увидеть по переднелатеральному доступу, используемому для передней большеберцовой артерии, когда она проходит за межкостной мембраной; в-третьих, заднелатеральный подход может иметь значение в некоторых случаях.
Переднюю большеберцовую артерию исследуют через переднелатеральный доступ через мышцы-разгибатели, лежащие между большеберцовой костью и малоберцовой костью. Две кости могут быть идентифицированы при поперечном сканировании, а внутрикостная мембрана расположена между ними. Передняя большеберцовая артерия лежит на мембране и может быть распознана с помощью цветного допплера в продольной или поперечной плоскости. Обычно он лежит ближе к малоберцовой кости, чем к большеберцовой кости. Сосуды стопы обычно не исследуются, но артерия тыла стопы может быть исследована перед голеностопным суставом, прежде чем она пройдет глубоко в плюсневые кости.
Появление мощных доплеровских и эхогенных агентов расширило роль ультразвука в оценка сосудистых заболеваний. В проксимальных нижних конечностях и подвздошных сосудах расположение сосуда и подтверждение закупоренных сегментов было облегчено, а в дистальной части ноги они облегчают оценку более мелких сосудов голени и стопы. Однако для этого требуется больше работы, чтобы оценить их дальнейшую роль.
Подвздошные артерии на ультразвуковом исследовании
Обследование подвздошных сосудов проводится как часть общего обследования артерий нижних конечностей, или если клиническая картина предполагает необходимость подтвердить или исключить заболевание, поражающее эти сосуды, или если результаты допплерографии в паховой области указывают на вероятность значительного проксимальное заболевание. Легкость, с которой они могут быть визуализированы, зависит от телосложения пациента и количества присутствующего газа кишечника. Обычно необходимо использовать преобразователь 3–5 МГц для удовлетворительной визуализации. Некоторые эксперты будут готовить пациентов к подвздошному допплеровскому обследованию с использованием слабительных и низкокалорийных диет, если существует вероятность, что эти сосуды будут исследованы, хотя большинство центров не делают этого регулярно.
Наружную подвздошную артерию на УЗИ можно проследить из паха на различное расстоянии, а вену, лежащую позади артерии, можно использовать для определения вероятного местоположения артерии, если это не очевидно. Цветной или энергетический допплер может также помочь определить местонахождение и ход артерии, даже если оно не видно на изображении в реальном времени. В первую очередь, можно определить общую подвздошную артерию, возникающую от бифуркации аорты, а затем следовать дистально. Сильное давление с помощью датчика в значительной степени сместит промежуточные количества газа в кишечнике, хотя необходимо соблюдать осторожность, чтобы не сдавливать артерию и не создавать ложное впечатление о стенозе. Можно увидеть внутреннюю подвздошную артерию, возникающую из общей подвздошной артерии и проходящую глубоко в таз. Это полезный ориентир, поскольку визуализация устья внутренней подвздошной артерии при отслеживании как наружной подвздошной артерии вверх, так и общей подвздошной артерии вниз означает, что подвздошные артерии были исследованы полностью.
Ориентация подвздошных сосудов, когда они проходят вокруг таза, и использование секторных или ковексных датчиков могут привести к проблемам с геометрией луч-сосуд и получением удовлетворительных углов сканирования. Тем не менее, тщательное внимание к расположению датчика обычно позволяет получить соответствующий угол.
Синдром Лериша
Причины аорто-подвздошных окклюзионных заболеваний
Атеросклероз является наиболее распространенной причиной формирования окклюзионных атеросклеротических бляшек в брюшном отделе аорты и подвздошных артерий. Основными факторами риска, которые приводят к возникновению атеросклеротических бляшек, в аорто-подвздошном сегменте, являются: курение, гиперхолестеринемия и сахарный диабет.
Кроме того, причиной аорто-подвздошных окклюзионных заболеваний может быть болезнь Такаясу (неспецифический артериит), который может привести к обструкции брюшной аорты и ее ветвей. Этиология болезни Такаясу до настоящего времени не известна.
Атеросклероз является чрезвычайно сложным дегенеративным заболеванием. Сегодня ученые не знают основную причину возникновения атеросклероза, однако, известны многие составляющие, которые способствуют развитию атеросклеротических поражений. Одна из наиболее популярных теорий утверждает, что атеросклероз возникает как ответ на травму артериальной стенки. Факторы, которые, как известно, способствуют травме артериальной стенки, включают в себя механические факторы, такие как гипертония и низкая эластичность стенки, а также химические факторы, таких как никотин, гиперлипидемия, гипергликемия, и гомоцистеин.
Накопление липидов начинается в гладкомышечных клетках сосудистой стенки и макрофагах в результате воспалительной реакции на травму. Отложения липидов состоят из различных композиций: холестерина, эфиров холестерина и триглицеридов. Некоторые атеросклеротические бляшки являются нестабильными, что приводит к образованию на их поверхности микротрещин. Циркулирующие тромбоциты оседают на микротрещинах и связываются с внутренними элементами бляшки. Тромбоциты связываться с фибрином посредством активации гликопротеина (GP) IIb / IIIa рецепторов тромбоцитов, и свежий кровяной сгусток формируется в области микротрещины. Подобные нестабильные атеросклеротические бляшки во многих случаях приводят к эмболии и / или распространению сгустка, который в конечном итоге может закрыть просвет артерии.
Если атеросклеротическая бляшка увеличивается в размере настолько, что перекрывает более 50% от просвета артерии, объем кровотока к нижней конечности значительно уменьшается. В состоянии покоя потребность нижних конечностей в кислороде достаточно невелика, поэтому даже при умеренных проксимальных стенозах, у пациентов может не быть никаких симптомов. В то же время во время физической нагрузки потребность тканей в кислороде возрастает и у пациентов со значимыми стенозами появляются симптомы заболевания, основным из которых является перемежающая хромота. В более запущенных случаях, происходит критическая ишемия тканей, и нейропатической боли возникают даже в состоянии покоя.
1. Перемежающая хромота
2. Отсутствие пульсации на артериях нижних конечностей
3. Эректильная дисфункция (импотенция)
Синдром Лериша назван в честь хирурга, который впервые описал эту триаду симптомов в 1923 году. Синдром Лериша возникает при выраженном стенозе или полной окклюзии инфраренального отдела аорты обычно в результате тяжелого атеросклероза.
Синдрома Лериша может развиться в результате таких заболеваний как:
— врожденная гипоплазия или аплазия аорты;
Чаще синдром Лериша встречается при облитерирующем атеросклерозе (94%), облитерирующем эндартериите и неспецифическом аортоартериите.
Окклюзирующие поражения аорты и подвздошных артерий делят на стеноз и окклюзию. Причем могут наблюдаться не, только стеноз или окклюзия, но и их различная комбинация: стеноз брюшной аорты с односторонней окклюзией подвздошной артерии, стеноз бифуркации и обеих подвздошных артерий. Кроме того, при окклюзирующем поражении аорто-подвздошного сегмента следует оценивать состояние внутренних подвздошных, бедренных и берцовых артерий. Сочетанное поражение бедренно-подколенного сегмента встречается более чем у половины пациентов с синдромом Лериша.
Клинические проявления при синдроме Лериша зависят от степени стеноза и появляются уже при сужении артерий на 6О-7О%.
Основные симптомы синдрома Лериша
1. Боль в нижних конечностях, обусловленная хронической ишемией. При окклюзии аорты возникает, так называемая, высокая перемежающаяся хромота, которая проявляется болями в области ягодиц, пояснице и мышцах бедра. В зависимости от степени недостаточности артериального кровоснабжения условно выделяют четыре стадии ишемии (нарушения кровообращения).
Первая стадия (функциональной компенсации)
Пациенты отмечают зябкость, судороги и парестезии (ощущение покалывания, онемения, ползания мурашек) в ногах, в некоторых случаях повышенную утомляемость. При прохождении дистанции 500-1000 метров со скоростью 4-5 км/ч у пациентов возникает, так называемая «перемежающаяся хромота». Под этим термином подразумевается появление у больного болей в икроножных мышцах, которые заставляют его останавливаться для их исчезновения.
Вторая стадия (субкомпенсации)
При второй стадии перемежающаяся хромота возникает при прохождении дистанции в 200-250 метров. Кожа на стопах и голенях становится менее эластичной, сухой, шелушащейся. Нарушается рост волос на пораженной конечности, волосы выпадают, могут появиться участки облысения. В связи с нарушением кровообращения нарушается и рост ногтей, повышается ломкость, изменяется их цвет, становясь матовым, тусклым или бурым. На этой стадии начинает развиваться атрофия подкожной жировой клетчатки и мелких мышц стопы.
Третья стадия (декомпенсации)
Четвертая стадия (деструктивных изменений)
Болезненность в стопе и пальцах становятся постоянными и невыносимыми. Характерны плохо заживающие язвы, которые обычно располагаются в дистальных отделах конечностей (стопе, пальцах). Края и дно этих язв покрыты грязно-серым налетом, вокруг язв имеется воспалительная инфильтрация (покраснение). Нарастает отек стопы и голени пораженной конечности, что в конечном итоге при отсутствии медицинской помощи приводит к гангрене.
2. Вторым симптом характерным для синдрома Лериша, как уже указывалось выше, является импотенция, которая обусловлена не только ишемией тазовых органов, но и спинного мозга. Некоторые пациенты могут испытывать боль в животе сжимающего характера, возникающие при ходьбе.
3. И третий основной симптом при синдроме Лериша отсутствие пульса на бедренных артериях или его ослабление. В последнем случае врач выслушивает характерный систолический шум.