Узи гонад что это
Этиологические факторы первичной аменореи достаточно разнообразны. Как было сказано выше, к четырем основным причинам первичной аменореи относятся следующие:
• дисгенезия гонад (почти половина всех случаев);
• мюллерова агенезия (например, врожденное отсутствие матки и влагалища);
• гипоталамические расстройства, в том числе связанные с избыточной физической нагрузкой и нарушениями питания;
• конституциональная задержка полового созревания. К другим, более редким причинам первичной аменореи относятся анатомические особенности (неперфорированная девственная плева или поперечная перегородка влагалища), синдром тестикулярной феминизации, а также врожденные дефекты синтеза гонадотропинов или врожденная резистентность яичников к гонадотропинам. Некоторые из перечисленных нарушений рассмотрены в данной статье.
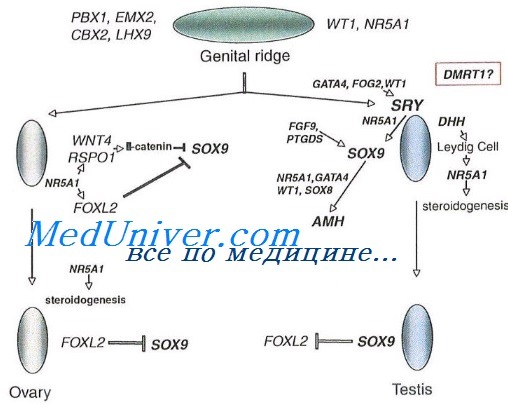
Дисгенезия гонад как причина первичной аменореи
Термин «дисгенезия гонад» в общем используют для описания всех форм нарушения развития гонад у пациентов с нормальным кариотипом (46ХХ; 46XY), а также ряда аномальных или мозаичных нарушений, наиболее частое из которых — синдром Тернера (45X0). Гонады в таких случаях представляют собой функционирующие фиброзные тяжи.
Чистая форма дисгенезии гонад. Для чистой формы дисгенезии гонад характерны: женский фенотип, наличие гонад в виде фиброзных тканей, наружные половые органы, развитые по женскому типу, нормально развитые мюллеровы структуры и кариотип 46XY (синдром Суайра) или 46ХХ. Это гетерогенное состояние может быть результатом структурных нарушений в Y-хромосоме, мутации гена SRY (мутации в участке Y-хромосомы, при которой происходит нарушение половой дифференцировки у мальчиков) или мутации аутосомного гена.
Смешанная дисгенезия гонад. Смешанная дисгенезия гонад развивается вследствие хромосомного мозаицизма. В кариотипе у таких больных отмечают частичную моносомию по половым хромосомам с отсутствием или аномалией второй половой хромосомы, причем кариотип чаще всего 45X0/46XY.
Фенотипически это могут быть и женщины, и мужчины, и псевдогермафродиты — в зависимости от отношения доли клеток с кариотипом 45X0 к клеткам с нормальным (46ХХ или 46XY) кариотипом в каждой из гонад. У этих пациентов обнаруживают нарушение половой дифференцировки.
Возможны варианты наличия фиброзированной половой железы с одной стороны и недостаточно развитой или нормальной — с другой в сочетании с ипсилатеральным развитием вольфова протока или мюллеровых структур. Большинство таких пациентов имеют низкий рост, а у одной трети выявляют признаки синдрома Тернера.
У большинства пациенток с дисгенезией гонад никогда не бывает менструаций. Эта группа больных составляет около 40% всех случаев первичной аменореи, и у 40% из них обнаруживают аномалии кариотипа. При нарушениях кариотипа синдром Тернера (46,Х0) диагностируют в 50% случаев, мозаичный кариотип X0/XY — в 25%.
Больных с дисгенезией гонад и нормальным кариотипом необходимо также обследовать для исключения нейросенсорной тугоухости и синдрома инактивированной Х-хромосомы. Поиск этих клинических связей особенно важен, если в семейном анамнезе есть случаи преждевременной яичниковой недостаточности (ПЯН).
Лечение дисгенезии гонад
Подростки с дисгенезией гонад нуждаются в гормональной терапии с целью стимуляции роста и своевременного полового развития. В течение первого года применяют эстрогены в низких дозах (0,25-0,3 мг/сут) иногда в сочетании с гормоном роста, чтобы индуцировать нормальное половое развитие, минимизировать эффекты раннего закрытия эпифизов костей и обеспечить нормальный рост. Приблизительно через год терапии эстрогенами подключают препараты прогестерона (например, медроксипрогестерон по 5 мг/сут или иную форму прогестерона), который используют во второй половине месяца.
Дозы эстрогенов постепенно увеличивают, чтобы за 2-3 года больные достигли половой зрелости.
Для поддерживающей терапии используют 2 мг/сут эстрадиола или 1,25 мг/сут конъюгированных эстрогенов. Если назначено лечение гормоном роста, эстрогены можно назначить раньше. Если же гормон роста не используется, начало лечения эстрогенами может быть отсрочено до 14-15 лет, но не позже. Применение этинилэстрадиола повышает риск артериальной гипертензии у больных с синдромом Тернера. Больным с Y-хромосомой с целью предотвращения малигнизации показана гонадэктомия.
Благодаря возможности использования донорской яйцеклетки у больных может наступать беременность. Однако повышенные требования, которые беременность предъявляет к сердечно-сосудистой системе (с учетом того, что распространенность ее аномалий у этих больных достигает 25-50%), становятся у таких больных существенным фактором риска. В докладе ASRM говорится, что риск развития расслаивающей аневризмы аорты и ее разрыва составляет 2% и выше, а риск смерти во время беременности повышается в 100 раз.
Выявление любых тяжелых аномалий сердечно-сосудистой системы необходимо рассматривать как противопоказание для донации ооцитов. Даже при отсутствии подобных аномалий сохраняется риск расслаивающей аневризмы аорты во время беременности.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Нарушения полового развития
Преждевременное половое развитие (ППР)
ППР называют появление вторичных половых признаков и менструаций у девочек в возрасте до 8 лет.
ППР клинически может проявляться в виде изосексуальной формы, т.е., когда у девочек появляются признаки полового развития свойственные ее полу, и в виде гетеросексуальной формы, т.е., когда у девочек возникают признаки, свойственные мужскому половому развитию.
Изосексуальное преждевременное половое развитие может быть истинным и ложным.
Церебральная патология у девочек с ППР может иметь органический и функциональный характер.
Причинами органического поражения центральной нервной системы (ЦНС) являются:
К редким формам органического поражения нервной ткани относятся опухоли мозга. При органическом поражении мозга ППР, как правило, развивается после появления или на фоне церебральной и неврологической симптоматики.
Церебральное ППР протекает в виде полной или неполной формы. Для полной формы характерно развитие вторичных половых признаков и менструации. При этом последовательность появления, развития вторичных половых признаков и наступления менструации не отличается от таковых при физиологическом половом созревании (сначала увеличиваются молочные железы, затем появляется оволосение на лобке и в подмышечных впадинах, и только после этого появляются менструации).
Конституциональная форма истинного преждевременного полового развития. При этой форме ППР не удается выявить неврологической, церебральной патологии. Преждевременным является только возраст, в котором начинается процесс полового созревания. Темп и последовательность этого процесса не нарушаются. Отмечается наследственный характер конституционального ППР.
Яичникова форма (ложная) ППР.
Яичниковая форма ППР обусловлена секрецией половых гормонов опухолевой тканью яичников. При этом гипоталамус и гипофиз остаются незрелыми. Поэтому эта форма ППР называется ложной.
Диагностика преждевременного полового развития не представляет затруднений. Обычно диагноз ставят при объективном осмотре ребенка. Причину, вызвавшую ППР, установить сложнее. Тщательное обследование девочек включает: гинекологическое исследование с подробной регистрацией состояния вульвы, шейки матки, симптома «зрачка», натяжения шеечной слизи, кольпоцитологии. Важное значение для диагностики имеют данные о динамике полового развития.
Девочкам с клиническими проявлениями ППР показано пристальное наблюдение у детских гинекологов для своевременного выявления причин, вызвавших эту патологию развития. К числу обязательных методов обследования относятся:
1. ультразвуковое исследование органов малого таза;
2. лапароскопия при сомнительных данных ультразвукового исследования;
3. неврологическое исследование с применением ЭЭГ и РЭГ;
4. определение уровня половых гормонов в плазме крови;
5. изучение тестов функциональной диагностики в динамике обследования;
6. определение костного возраста (рентгенограмма кистей рук и черепа).
Вопросы терапии ППР имеют два аспекта: лечение патологии, вызвавшей ППР, и торможение процесса ППР.
При церебральной форме ППР, обусловленной последствиями нейроинфекции, родовой травмы, асфиксии, лечение представляет чрезвычайно сложную задачу. Большая роль отводится профилактике асфиксии и родовой травмы. Правильное ведение беременности и родов предотвращает нарушения ЦНС.
Вопрос о торможении процесса ППР возникает в связи с тем, что дети могут быть травмированы своим необычным для данного возраста видом и особым отношением сверстников и взрослых. В подобной ситуации целесообразнее избрать путь немедикаментозного воздействия и постараться отвлечь девочек от сознания своей исключительности беседой, разъяснением, даже временной изоляцией от детского коллектива.
Все вышесказанное относится только к конституциональной и церебральным формам ППР. Опухоли яичников подлежат удалению с последующим тщательным гистологическим исследованием.
Фолликулярную кисту яичников, вызвавшую симптомы ППР, по современным представлениям, удалять не рекомендуется, т.к. они самостоятельно подвергаются обратному развитию.
Обследование и лечение девочек с ППР необходимо проводить в условиях крупных стационаров, оснащенных соответствующим оборудованием и имеющих квалифицированных специалистов.
Гетеросксуальное преждевременное половое развитие.
Гетеросексуальным ППР называют появление признаков полового созревания противоположного (мужского) пола у девочек в первом десятилетии жизни. Наиболее частой клинической формой гетеросексуального ППР является патология, получившая название «адреногенитальный синдром» (АГС), который известен как врожденная гиперплазия надпочечников, ложный женский гермафродитизм или ППР девочек по гетеросексуальному типу.
АГС явуляется следствием врожденного дефицита ферментных систем, участвующих в синтезе стероидных гормонов надпочечников. Этот генетический дефект имеет рецесивный путь наследования, носителями дефектного гена могут быть и мужщины и женщины.
В зависимости от характера дефицита ферментных систем АГС делится на 3 формы, общим симптомом которых является вирилизация.
В первом десятилетии жизни у девочек с врожденной формой АГС развивается картина преждевременного полового развития по гетеросексуальному типу.
Задержка полового развития (ЗПР)
Церебральная форма задержки полового развития.
Клиническая картина. В настоящем разделе описаны церебральные формы ЗПР, при которой основной и порой единственной жалобой является нарушение полового развития. Девушки с ЗПР отличаются от сверстниц не только недостаточным развитием вторичных половых признаков и аменореей, но и отсутствием «феминизации фигуры», т. е. распределением жировой и мышечной ткани по женскому типу и изменений в строении таза. У девушек с ЗПР антропометрическими исследованиями установлено евнухоидное телосложение: удлинение рук и ног, относительно короткое туловище, уменьшение поперечных размеров таза. Рост их обычно выше, чем у сверстниц. Хронологический возраст обычно опережает биологический (костный). Дефицит эстрогенов, играющих важную роль в процессах окостенения, является причиной затягивания у таких девушек периода роста в длину.
Исключение составляют девушки с гиперпролактинемией (пролактинома гипофиза или функциональная гиперпролактинемия). У этих пациенток обычно признаком ЗПР является первичная аменорея в сочетании с нерезко выраженной гипоплазией матки. Телосложение, длина тела соответствует у них соответствуют возрастным нормативам, а молочные железы равиты правильно или слегка гиперплазированы вследсткие гиперпролактинемии.
Яичниковая форма задержки полового развития.
Эта форма наименее изучена, очевдно, в связи с ее редкостью. При ней не установлено хромосомной патологии и изменения содержания полового хроматина. В строении яичников кроме уменьшения фолликулярного аппарата, изменений не выявлено. Подобные яичники являются гипопластическими. Возможно, в патогенезе данной патологии играют определеннную роль детские инфекционные заболевания (коревая краснуха, паротит и др.) или токсические влияния, вызывающие нарушения фолликулярного аппарата или инервации яичников, что приводит к изменению их чувствительности к стимулирующим гормонам гипофиза.
Клиническая картина. Для клинической картины ЗПР при гипопластических яичниках характерны интерсексуальные черты телосложения; несмотря на задержку процессов окостенения эпифизов трубчатых костей, длина тела девочек не превышает обычные возрастные нормативы. Вторичные половые признаки недоразвиты, отмечается также гипоплазия наружных и внутренних половых органов. Характерна первичная аменорея, однако могут быть редкие и скудные менструации.
У больных с ЗПР при подозрении на церебральные формы патологии необходимо неврологическое обследование:
Лечение центральных форм ЗПР является сложной задачей. В разработке комплексного лечения должен участвовать невропатолог. Кроме назначений невропатолога применяется циклическая витаминотерапия, а также, заместительная гормональная терапия, при гипопластических яичниках.
Лечение ЗПР на фоне потере массы тела основано на полноценном питании, в сочетании с психотерапевтическим воздействием, разъяснением вреда «косметической» диеты.
Отсутствие полового развития
СТЕРТАЯ ФОРМА ДИСГЕНЕЗИИ ГОНАД.
В литературе описаны около 60 женщин с мозаичным кариотипом 45,Х/ 46,ХХ, у которых была сохранена репродуктивная функция, однако у 70% из них наступившая беременность закончилась или самопроизвольными выкидышами на разных сроках или рождением детей с пороками развития и хромосомными синдромами.
ЧИСТАЯ ФОРМА ДИСГЕНЕЗИИ ГОНАД.
При этом клиническом варианте дисгенезии гонад соматических уродств и задержки роста нет. Харктерны нормальный рост, отсутствие соматических пороков развития, недоразвитые вторичные половые признаки и выраженный половой инфантилизм. Телосложение варьирует от евнухоидного до интерсексуального. Кариотип больных чаще всего 46,ХХ или 46,ХУ (синдром Свайера). Гонады представляеют собой фиброзные тяжи, в которых иногда имеются элементы стромы.
Причины возникновения чистой формы дисгенезии гонад с кариотипом 46,ХХ не ясны до сих пор.
Диагноз ставят на основании клинической картины заболевания, эхоскопии органов малого таза, определении кариотипа и полового хроматина, лапароскопии.
СМЕШАННАЯ ФОРМА ДИСГЕНЕЗИИ ГОНАД.
Как и при двух описанных выше формах дисгенезии гонад, в диагностике большое значение имеют анамнестические данные и осмотр больных. Обязательными являются определение кариотипа, ультразвуковое исследование половых органов и лапароскопия с биопсией гонад.
Лечение дисгенезии гонад.
Роль УЗИ в диагностике состояния органов мошонки
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Введение
В современных условиях наилучшим способом визуализации органов мошонки является УЗИ, позволяющее оценить структурные и функциональные изменения в них. Неинвазивность, быстрота и безболезненность получения информации разрешают врачу проводить исследования так часто, как это только потребуется.
Внедрение методов неинвазивной визуализации решительно изменило скорость и точность расшифровки патологических изменений мошонки и ее органов. Остается незыблемым правило проводить любые исследования после сбора анамнеза, оценки общей клинической картины, осмотра и пальпации мошонки. Для исследования целесообразно применять датчики с частотой излучения не ниже 5-10 МГц. При резко болезненной мошонке (эпидидимит, орхит) может понадобиться местная поверхностная анестезия. Чтобы избежать кремастерного рефлекса с втягиванием яичка в паховый канал, для исследования надо использовать теплый гель. Этот же рефлекс провоцируется грубыми манипуляциями. Ретракция яичек усиливается страхом, испугом, наблюдается у запуганных детей, подвергающихся жестокому обращению («моральная кастрация»), при половом возбуждении (утренние эрекции у детей, мастурбация), отправлениях кишечника, при занятиях спортом [5].
Если исследователь обнаружил этот феномен, то важно отвлечь ребенка, дать ему успокоиться, после чего яичко самостоятельно спускается в мошонку. В случае «упорной» ретракции возможна пальцевая фиксация яичка ниже пахового кольца.
Сосудистые исследования целесообразны с применением цветного допплеровского картирования. Для заключения о состоянии паренхимы яичка может понадобиться энергетический допплер [4, 7].
Эхография мошонки показана при ее травмах, любом увеличении размеров и изменении формы, местной температуры, окраски, а также при болевом синдроме, наличии атипичных пальпируемых образований, увеличении или уменьшении размеров гонад или их отсутствии, общей диспластичности строения ребенка и его стигмированности, синдромах «маленького Геркулеса», задержке умственного или моторного развития, гипотрофии или ожирении, высокорослости, карликовости, алопеции, гипотрихозе, гипертрихозе, сращениях бровей (синофрис), стенозах аорты или легочной артерии, факоматозах, хромосомных болезнях и поликистозе.
УЗИ потока крови по сосудам яичка и по его паренхиме показано при подозрении на перекрут яичка, варикоцеле, воспаление, травму, опухоль, при «скользящем» и неопущенном яичке.
Зрелые здоровые яички имеют гладкую округлую поверхность, совершенно однородную мелкозернистую структуру средней степени эхоплотности. У детей в возрасте до 9-10 лет эхоплотность яичка ниже, чем у взрослых. Эхоплотность яичка достигает характеристик взрослого у подростков 15-17 лет. С момента половой зрелости достаточно четко визуализируется и средостение как высокоэхогенная линия в сагиттальной плоскости. Появление этой структуры на экране рассматривается как один из ориентиров, показывающих, что гонада правильно расположена по отношению к датчику.
Придаток яичка, точно так же, как и его изменения, легче устанавливаются при продольном сканировании. Придаток яичка располагается по его заднему краю и имеет булавовидную форму. В нем выделяют головку, тело и хвост. Однако четких анатомических границ эти участки не имеют. Тело придатка очень плоское, не шире 2-4 мм. Хвост придатка переходит в семявыносящий проток [7]. У маленьких детей тело эпидидимиса может не дифференцироваться от окружающих тканей. Хвост придатка прикреплен к нижнему полюсу яичка. Ультразвуковая дифференциация придатка от яичка облегчается выпуклой поверхностью яичка с плотной белочной оболочкой.
Исследование придатка позволяет выявить его опухоли (встречаются в 10 раз реже, чем опухоли яичка), воспаление или дифференцировать другие скротальные массы.
Аппендикс эпидидимиса представляет собой остаток Вольфовского протока и обнаруживается у 20-30% мужчин. Привесок или аппендикс яичка представляет собой редуцированный мочевой (мюллеровский) проток. При УЗИ определяется в виде выступа или бугорка размером 2-3 мм, чаще у верхнего полюса яичка или в борозде между яичком и головкой эпидидимиса. Таких образований может быть несколько, но они иногда не опознаются эхографически, так как их нежная структура не всегда дифференцируется от окружающих тканей. Наилучшим образом они визуализируются при гидроцеле и обнаруживаются у 80-95% мужчин.
В норме яичко и эпидидимис окружены белочной, а затем серозной оболочкой. Белочная оболочка представляется в виде тонкой непрерывной полоски с высокой интенсивностью отраженных эхосигналов. Физиологический объем жидкости (1-2 мл) в мошонке выглядит как тоненькая эхонегативная скоба шириной 1-3 мм в области верхнего полюса яичка.
Семенной канатик представляет собой образование, состоящее из семявыносящего протока, артерии яичка, венозного сплетения, лимфатических сосудов и нервов. Семенной канатик покрыт оболочками и имеет форму шнура, проходящего между яичком и внутренним отверстием пахового канала. Собственно мошонка видна как эхогенная структура, имеющая несколько слоев. Толщина покровных тканей составляет 2-9 мм, но их визуализация зависит от выбора трансдюсера и от степени давления на ткани. В случае асимметричного поражения все исследования необходимо начинать со здоровой стороны. Обязателен осмотр органов мошонки по ее передней и задней поверхности.
Частные проблемы
В любом случае неопущенное яичко остается однородным. Появление неоднородности внутри паренхимы заставляет исключать опухоль. Риск ее возникновения в неопущенном яичке в 40-50 раз выше, чем при естественном расположении. Так как отсутствие яичка в мошонке может быть объяснено его эктопией (нахождение яичка в бедренном канале, у корня полового члена и т.д.), то необходимо УЗИ соответствующих областей. При невозможности эхографического обнаружения яичка, необходимо определить кариотип и уровень мужских половых гормонов.
Опухоли яичка. Отношение к обнаруженным образованиям в мошонке определяется следующим правилом: подавляющее большинство образований вне яичка доброкачественны. Тестикулярные опухоли у лиц старше 15 лет представлены в основном раком яичка и составляют около 1-3% всех случаев злокачественных неоплазм у мужчин. Обнаруживаются преимущественно в возрасте 25-35 лет, являясь одной из наиболее частых причин смертей в этом возрасте [7, 13]. Неоплазмы развиваются прежде всего (95% случаев) из зародышевых клеток (семинома). В яичках могут быть и метастазы опухолей. У детей опухоли яичек, как правило, метастатические и наблюдаются при лейкозах и лимфомах. Опухоли яичка чаще возникают в случае их неопущения, после травм, при синдроме гинекомастии, хотя последняя, по данным Siegenthaler [13], может быть следствием секреции гонадотропина опухолью яичка (10-15% всех больных). Из генетически детерминированных опухолей яичка известен синдром Карнея [11]. Определяется как редкое состояние, развивающееся преимущественно у юношей, наследуемое аутосомно-доминантно. Характеризуется ассоциацией с мукокутанным лентигенезом, невусами, кардиальными миксомами и кушингоидным фенотипом.
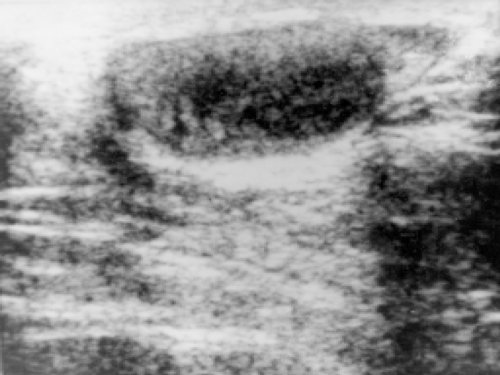
Длительное время опухоли яичка и семенного канатика протекают безболезненно. Непальпируемые образования в мошонке обнаруживаются при эхографии с частотой приблизительно 9 случаев на 1600 исследований. Но 8 (!) из них оказываются злокачественными. Это объясняет, почему более 1/2 больных с опухолями яичек поступают в стационар уже с наличием забрюшинных и другой локализации метастазов [7]. Возможны припухлость яичка, появление пальпируемого образования или каменистого уплотнения в паренхиме, неоднородность консистенции (рис. 1). Яичко может быть бугристым; боль в мошонке, тупая или острая, возникает поздно. Она может симулировать перекрут яичка или эпидидимит. Боль становится сильной и нестерпимой при инфаркте опухоли и прорастании серозной оболочки.
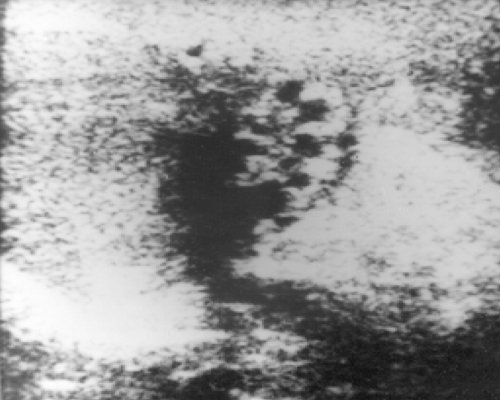
Рис. 1. Поражение яичка при тестикулярном рецидиве острого лимфобластного лейкоза у ребенка. Паренхима неоднородная.
УЗИ яичек при подозрении на опухоль проводится для исключения опухоли или ее подтверждения как при наличии, так и при отсутствии пальпируемых изменений, при увеличении размеров яичка, при наличии эпидидимита или гидроцеле, при лейкемиях, наличии забрюшинных опухолей, забрюшинных метастазов неизвестной опухоли, для контроля химио- или лучевой терапии опухоли яичка, для динамического наблюдения за пациентами с ранее леченными опухолями яичка, при наличии конкрементов в яичке для ранней диагностики опухоли.
При любом изменении эхоструктуры яичка прежде всего необходимо исключить опухоль. Первоначально опухоль обычно локализуется по задней части яичка, длительное время объем и форма яичка могут не изменяться. В большинстве случаев опухоль гипоэхогенна с мелкими беспорядочными внутренними эхосигналами (семинома, лимфома), но возможны гиперэхогенные (тератомы, эмбриональная карцинома, хорионэпителиома) и смешанные структуры. Наличие жидкости в пределах опухоли свидетельствует о ее распаде, кровоизлиянии или внутренней кисте [3]. Последняя встречается при тератомах. Опухоль может выглядеть как локальное поражение с четкими ровными контурами и как массивное, разрушающее паренхиму, с неправильными очертаниями.
Эхографическое исследование позволяет рано обнаружить даже не пальпируемые опухоли, оценить их распространенность, одно- или двухсторонность поражения.
Проводя дифференциальный диагноз, следует помнить, что эпидермальная киста напоминает опухолевое поражение, но является доброкачественной, содержит внутри себя ороговевающие ткани, поэтому выглядит неоднородной. Плотность внутренних эхоструктур достаточно высока. Окончательная дифференциальная диагностика возможна только по данным гистологических исследований, но вероятный диагноз тератомы важен для хирурга, так как позволяет изменить тактику операции и, при подтверждении наличия тератомы, воздержаться от орхэктомии, ограничившись органосохраняющим вмешательством. Следует помнить, что пункционная биопсия опасна возникновением «тракционных» опухолей (занос клеток неоплазмы в пункционный канал).
Нельзя говорить о стадии опухоли (Т1, Т2) по данным УЗИ яичка, так как часто не видно прорастания опухоли в белочную оболочку (Т1) или эпидидимис (Т2). Невозможно эхографически разграничить лейкемическую инфильтрацию и лимфому яичка, интерстициальную опухоль и опухоль, происходящую из герминативного эпителия. По данным ЭХОГ нельзя абсолютно уверенно говорить о доброкачественности или злокачественности образования, кровоизлиянии в опухоль или о кисте внутри нее.
Кисты яичек. Истинные кисты яичек встречаются крайне редко. Большинство кист, описываемых до внедрения в клиническую практику эхографии мошонки, оказались ложными. Истинная врожденная киста, как правило, односторонняя и одиночная. Выглядит как мелкая эхонегативная структура, может располагаться внутри яичка или быть связанной с белочной оболочкой и тогда пальпируется как плотная мелкая структура диаметром 3-4 мм. При нахождении внутри яичка она обычно располагается ближе к его середине. Гистологически истинная киста берет начало у корня яичка. Приобретенная семенная киста может достигать больших размеров, симулируя водянку оболочки. Однако в случае семенной кисты яичко оттеснено ею и не окружено жидкостью со всех сторон. При УЗИ внутреннее содержимое кисты, как правило, однородно, но по данным эхографии различить кисту яичка от его опухоли практически невозможно.
Эхографически орхит выглядит как увеличение размеров яичка с сохранением однородности внутренней структуры (важнейший дифференциально-диагностический признак с опухолями) или как смазанность, нечеткость рисунка паренхимы при нормальных очертаниях органа. При значительном воспалении вследствие отека паренхима яичка может быть гомогенно сниженной эхоплотности или неоднородной плотности. При остром орхите допплерографически регистрируется повышение кровоснабжения. В динамике на фоне лечения эхоплотность яичка при орхите возвращается к норме, но при поствоспалительных атрофических процессах может оставаться пониженной. Атрофия яичка возможна при хроническом воспалении, тогда же допплерографически регистрируется обеднение кровотока. Орхит может привести к формированию абсцесса. Абсцесс при проведении эхографии выглядит как ограниченное круглое образование без внутренних эхоструктур в поле орхита. Прогрессирование абсцесса устанавливается на основании его распространения и появления неоднородности в очаге [2].
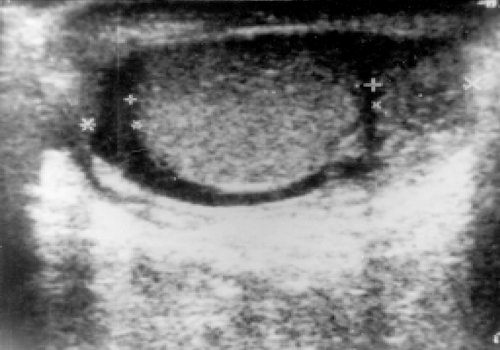
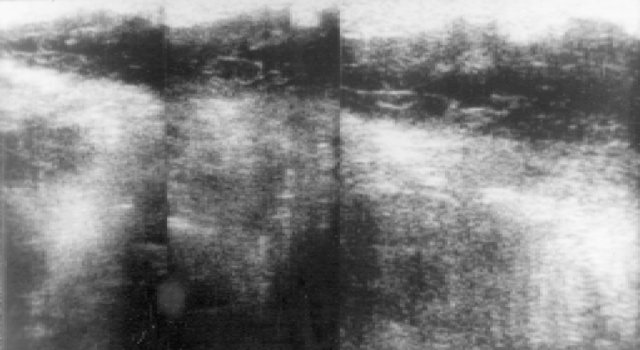
Рис. 2. Орхиэпидидимит. Головка придатка резко увеличена. Структура неоднородна. Реактивное гидроцеле.
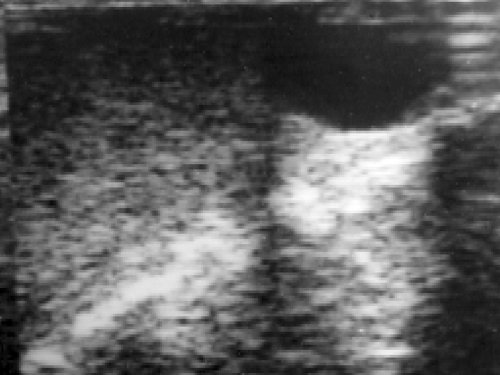
Рис. 3. Киста семенного канатика (сперматоцеле).
При сканировании в серой шкале расширенные вены выявляются при увеличении их размера на 2-3 мм как тяж кзади от яичка (рис. 4).
Рис. 4. Извитые расширенные вены при варикоцеле.
Травма мошонки. При травмах, требующих неотложного хирургического вмешательства (разрыв яичка, обширная гематома), ранний диагноз предотвращает необратимые последствия инфекционных осложнений и ишемической атрофии. Травма мошонки эхографически проявляется как гематоцеле, посттравматический эпидидимит, эпидидимическая гематома, гематома яичка или инфаркт, гиперемия яичка, его опухание и разрыв. При разрыве яичка видна линия разлома, фрагментация яичка, изменение контуров его и эхоплотности. В случае обширной гематомы необходимо применение цветного допплеровского картирования для оценки состояния сосудов и прогнозирования тактики хирургического вмешательства. Эхографически при гематоцеле жидкость неоднородна, в просвете определяется множество мелких перемещающихся эхоструктур.
Эхография при травме мошонки показана для уточнения ущерба (подтверждение или исключение разрыва яичка определяют прогноз), дифференциации гематомы мягких тканей от гематоцеле, динамического наблюдения за пациентом после хирургического вмешательства или для выработки показаний к проведению консервативной терапии.
Минимальный размер гематомы, при которой необходимо хирургическое вмешательство, неизвестен. Однако принято считать, что если размер субкапсулярной или внутрияичковой гематомы менее 1/3 диаметра яичка, то возможна выжидательная консервативная тактика. Точно так же маленькое гематоцеле без признаков разрыва яичка говорит против выбора хирургического метода лечения. Комбинация гематоцеле любого размера с интратестикулярной гематомой должна быть расценена как признак разрыва яичка даже при отсутствии эхографических признаков разрыва. В то же время есть сведения, что эхография может оказаться недостаточно информативной. Так, при разрыве яичка точность ультразвуковой диагностики составила 50%, поэтому рекомендуется раннее оперативное вмешательство при подозрении на разрыв яичка.
Рис. 5. Распространение гематомы из забрюшинного пространства (справа) в мошонку.
Эхографически перекрут яичка характеризуется негомогенностью изображения паренхимы с беспорядочным чередованием гипер- и гипоэхогенных участков, утолщением покровных тканей мошонки, отечным гиперэхогенным придатком, очень небольшим по объему гидроцеле. На ранней стадии эхографически при сканировании в режиме серой шкалы изменений можно и не обнаружить или они неспецифичны (изменение эхоплотности). Позднее регистрируется изменение структуры яичка (инфаркт и кровотечение). При сопоставительных исследованиях показано, что при неизмененной эхоплотности яичко при операции оказывается жизнеспособным, при гипоэхогенных или неоднородных по эхогенности яичек они нежизнеспособны [12]. Все остальные эхографические признаки (размеры яичка, кровоснабжение и толщина кожи мошонки, наличие реактивного гидроцеле) прогностически незначимы.
Необходимо применение тканевого (энергетического) допплера. Исследование необходимо проводить симметрично, чтобы выявить минимальные изменения, как например при неполном перекруте или самопроизвольном разрешении. В пораженном яичке кровоток обедняется и даже полностью не определяется (при воспалении кровоток усиливается). Самопроизвольное устранение перекрута приводит к реактивному усилению кровотока, что четко видно по сравнению с предыдущими исследованиями.
Эхографическое исследование обязательно и с точки зрения дифференциальной диагностики перекрута яичка с целым рядом состояний («острая мошонка»): ущемленная грыжа, ущемленное яичко, идиопатическое кровоизлияние в яичко, отек при болезни Шенляйн-Геноха или панкреатите и т.д.
Выводы
Таким образом, УЗИ мошонки показано при болях в ней, травмах, лейкемиях и лимфомах, забрюшинных опухолях, увеличении размеров мошонки или наличии необычных пальпируемых образований, отсутствии яичек при пальпации, уменьшении или увеличении их размеров, синдромах долихостеномелии, гипогонадизма, хромосомной патологии, гинекомастии и при многих других гормональных нарушениях.
Комплексные клинико-эхографические исследования с цветным картированием потока крови позволяют на ранних стадиях уточнить и расширить клиническую трактовку диагностического случая и своевременно провести правильное лечение, осуществить адекватное динамическое наблюдение.
Литература
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.