Стандартная электрокардиография в педиатрической практике
Электрокардиография (ЭКГ) остается одним из самых распространенных методов обследования сердечно-сосудистой системы и продолжает развиваться и совершенствоваться. На основе стандартной электрокардиограммы предложены и широко используются различные модифи
Электрокардиография (ЭКГ) остается одним из самых распространенных методов обследования сердечно-сосудистой системы и продолжает развиваться и совершенствоваться. На основе стандартной электрокардиограммы предложены и широко используются различные модификации ЭКГ: холтеровское мониторирование, ЭКГ высокого разрешения, пробы с дозированной физической нагрузкой, лекарственные пробы [2, 5].
Отведения в электрокардиографии
Однополюсные грудные отведения обозначают латинской буквой V (потенциал, напряжение) с добавлением номера позиции активного положительного электрода, обозначенного арабскими цифрами:
С помощью грудных отведений можно судить о состоянии (величине) камер сердца. Если обычная программа регистрации 12 общепринятых отведений не позволяет достаточно надежно диагностировать ту или иную электрокардиографическую патологию либо требуется уточнение некоторых количественных параметров, используют дополнительные отведения. Это могут быть отведения
Техника регистрации электрокардиограммы
ЭКГ регистрируют в специальном помещении, удаленном от возможных источников электрических помех. Исследование проводится после 15-минутного отдыха натощак или не ранее чем через 2 ч после приема пищи. Пациент должен быть раздет до пояса, голени следует освободить от одежды. Необходимо использовать электродную пасту для обеспечения хорошего контакта кожи с электродами. Плохой контакт или появление мышечной дрожи в прохладном помещении может исказить электрокардиограмму. Исследование, как правило, проводится в горизонтальном положении, хотя в настоящее время стали также осуществлять обследование в вертикальном положении, так как при этом изменение вегетативного обеспечения приводит к изменению некоторых электрокардиографических параметров [7].
Нормальная электрокардиограмма
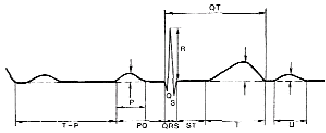 |
| Рисунок 1. Нормальная электрокардиограмма |
Анализ электрокардиограммы
Общая схема анализа ЭКГ включает несколько составляющих.
Анализ сердечного ритма и проводимости
Определение источника возбуждения производится по определению полярности зубца Р и по его положению относительно комплекса QRS. Синусовый ритм характеризуется наличием во II стандартном отведении положительных зубцов Р, предшествующих каждому комплексу QRS. При отсутствии этих признаков диагностируется несинусовый ритм: предсердный, ритм из АВ-соединения, желудочковые ритмы (идиовентрикулярные), мерцательная аритмия.
ЧСС = 60 R-R,
При неправильном ритме можно ограничиться определением минимальной и максимальной ЧСС, указав этот разброс в «Заключении».
Регулярность сердечных сокращений оценивается при сравнении продолжительности интервалов R-R между последовательно зарегистрированными сердечными циклами. Интервал R-R обычно измеряется между вершинами зубцов R (или S). Разброс полученных величин не должен превышать 10% от средней продолжительности интервала R-R. Показано, что синусовая аритмия той или иной степени выраженности наблюдается у 94% детей. Условно выделены V степеней выраженности синусовой аритмии:
Кроме физиологически наблюдаемой синусовой аритмии, неправильный (нерегулярный) ритм сердца может наблюдаться при различных вариантах аритмий: экстрасистолии, мерцательной аритмии и других.
Оценка функции проводимости требует измерения продолжительности зубца Р, которая характеризует скорость проведения электрического импульса по предсердиям, продолжительности интервала P-Q (P-R) (скорость проведения по предсердиям, АВ-узлу и системе Гиса) и общую длительность желудочкового комплекса QRS (проведение возбуждения по желудочкам). Увеличение длительности интервалов и зубцов указывает на замедление проведения в соответствующем отделе проводящей системы сердца.
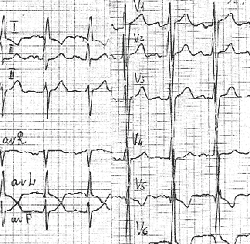
Интервал P-R может быть укороченным (менее 0,10 с) в результате ускоренного проведения импульса, нарушений иннервации, из-за наличия дополнительного пути быстрого проведения между предсердиями и желудочками. На рисунке 3 представлен один из вариантов укорочения интервала P-R.
На данной электрокардиограмме (см. рис. 2) определяются признаки феномена Вольффа-Паркинсона-Уайта, включающего: укорочение интервала P-R менее 0,10 с, появление дельта-волны на восходящем колене комплекса QRS, отклонение электрической оси сердца влево. Кроме того, могут наблюдаться вторичные ST-T-изменения. Клиническое значение представленного феномена заключается в возможности формирования наджелудочковой пароксизмальной тахикардии по механизму re-entry (повторного входа импульса), так как дополнительные проводящие пути обладают укороченным рефрактерным периодом и восстанавливаются для проведения импульса быстрее, чем основной путь [8].
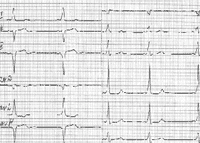 |
| Рисунок 2. ЭКГ ребенка В. Г., 14 лет. Диагноз: феномен Вольффа-Паркинсона-Уайта |
Определение положения электрической оси сердца
Повороты сердца вокруг переднезадней оси. Принято различать три условные оси сердца, как органа, находящегося в трехмерном пространстве (в грудной клетке).
Поперечная ось проходит через середину основания желудочков перпендикулярно продольной оси. При повороте вокруг этой оси наблюдается смещение сердца верхушкой вперед или верхушкой назад.
Основное направление электродвижущей силы сердца представляет собой электрическую ось сердца (ЭОС). Повороты сердца вокруг условной переднезадней (сагиттальной) оси сопровождаются отклонением ЭОС и существенным изменением конфигурации комплекса QRS в стандартных и усиленных однополюсных отведениях от конечностей.
Повороты сердца вокруг поперечной или продольной осей относятся к так называемым позиционным изменениям.
Определение ЭОС проводится по таблицам. Для этого сопоставляют алгебраическую сумму зубцов R и S в I и III стандартных отведениях.
Различают следующие варианты положения электрической оси сердца:
Анализ предсердного зубца Р
Анализ зубца Р включает: изменение амплитуды зубца Р; измерение длительности зубца Р; определение полярности зубца Р; определение формы зубца Р.
При более горизонтальном положении сердца в грудной клетке, например у гиперстеников, зубец Р увеличивается в отведениях I и aVL и уменьшается в отведениях III и aVF, а в III стандартном отведении зубец Р может стать отрицательным.
Анализ желудочкового комплекса QRST
Комплекс QRST соответствует электрической систоле желудочков и рассчитывается от начала зубца Q до конца зубца Т.
Составляющие электрической систолы желудочков: собственно комплекс QRS, сегмент ST, зубец Т.
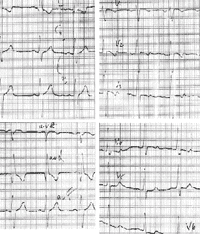 |
| Рисунок 3. ЭКГ ребенка Р. Б., 4 года. Диагноз: аномальное отхождение левой коронарной артерии от легочной артерии |
В то же время у детей грудного возраста глубокий зубец Q может быть в отведении III, aVF, а в отведении aVR весь желудочковый комплекс может иметь вид QS.
За зубцом Т следует горизонтальный интервал Т-Р, соответствующий периоду, когда сердце находится в состоянии покоя (период диастолы).
Зубец U появляется через 0,01-0,04 с после зубца Т, имеет ту же полярность и составляет от 5 до 50% высоты зубца Т. До настоящего времени четко не определено клиническое значение зубца U.
Интервал Q-T. Продолжительность электрической систолы желудочков имеет важное клиническое значение, поскольку патологическое увеличение электрической систолы желудочков может быть одним из маркеров появления угрожающих жизни аритмий.
Электро кардиограф ические признаки гипертрофии и перегрузок полостей сердца
Электрокардиографические изменения при этом обусловлены: увеличением электрической активности гипертрофированного отдела сердца; замедлением проведения по нему электрического импульса; ишемическими, дистрофическими и склеротическими изменениями в измененной мышце сердца.
Однако следует отметить, что широко используемый в литературе термин «гипертрофия» не всегда строго отражает морфологическую сущность изменений. Нередко дилатация камер сердца имеет те же электрокардиографические признаки, что и гипертрофия, при морфологической верификации изменений.
При анализе ЭКГ следует учитывать переходную зону (рис. 4) в грудных отведениях.
 |
| Рисунок 4. Состояние основных зубцов лектрокардиограммы в грудных отведениях. Переходная зона |
Признаки перегрузок предсердий
Электрокардиографические признаки перегрузки левого предсердия формируют электрокардиографический комплекс признаков, называемый в литературе Р-mitrale. Увеличение левого предсердия является следствием митральной регургитации при врожденной, приобретенной (вследствие ревмокардита или инфекционного эндокардита), относительной митральной недостаточности или митрального стеноза. Признаки перегрузки левого предсердия представлены на рисунке 5.
Увеличение левого предсердия (см. рис. 5) характеризуется:
Поскольку удлинение зубца Р может быть обусловлено не только увеличением левого предсердия, но и внутрипредсердной блокадой, то наличие выраженной отрицательной фазы зубца Р в отведении V1 более важно при оценке перегрузки (гипертрофии) левого предсердия. В то же время выраженность отрицательной фазы зубца Р в отведении V1 зависит от частоты сердечных сокращений и от общих характеристик вольтажа зубцов.
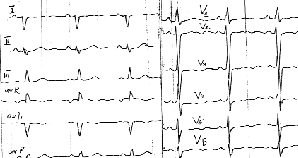 |
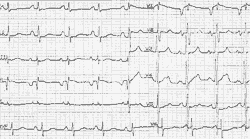
| Рисунок 6. ЭКГ ребенка В. С., 13 лет. Первичная легочная гипертензия |
Признаки увеличения правого предсердия представлены на рисунке 6.
Увеличение правого предсердия (см. рис. 6) характеризуется:
На рисунке 6 кроме признаков перегрузки правого предсердия отмечаются также признаки перегрузки правого желудочка.
Признаки перегрузок(гипертрофии) желудочков
Поскольку в норме ЭКГ отражает активность только левого желудочка, электрокардиографические признаки перегрузки левого желудочка подчеркивают (утрируют) норму. Там, где в норме высокий зубец R (в отведении V4, положение которого совпадает с левой границей сердца), он становится еще выше; где в норме глубокий зубец S (в отведении V2), он становится еще глубже.
Преобладающая дилатация левого желудочка имеет следующие признаки: R в V6 больше, чем R в V5, больше, чем R в V4 и больше 25 мм; внезапный переход от глубоких зубцов S к высоким зубцам R в грудных отведениях; смещение переходной зоны влево (к V4) (рис. 7).
 |
| Рисунок 7. ЭКГ ребенка Г. Ш., 3 года. Диагноз: врожденная недостаточность митрального клапана |
Признаками преоблающей гипертрофии миокарда левого желудочка является депрессия (смещение ниже изолинии) сегмента S-T в отведении V6, возможно, и в V5 (рис. 8) [4, 7].
 |
| Рисунок 8. ЭКГ ребенка Г. Ш., 3 года. Диагноз: врожденная недостаточность митрального клапана |
Дополнительными признаками являются вторичные изменения в виде смещения сегмента S-T и изменения зубца Т. При некоторых патологических состояниях, в частности при дефекте межпредсердной перегородки, гипертрофия правого желудочка демонстрируется также неполной блокадой правой ножки пучка Гиса в виде rsR в отведении V1 (рис. 9) [7].
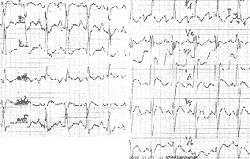 |
| Рисунок 9. ЭКГ ребенка М. К., 8 лет. Диагноз: дефект межпредсердной перегородки |
По вопросам литературы обращайтесь в редакцию.
Редакция приносит свои извинения за опечатки
В выходных данных статьи «Ящур», № 8 2004, следует читать:
А. Е. Кудрявцев, кандидат медицинских наук, доцент,
Т. Е. Лисукова, кандидат медицинских наук, доцент,
Г. К. Аликеева, кандидат медицинских наук
ЦНИИ эпидемиологии МЗ РФ, Москва
В статье И. Ю. Фофановой «Некоторые вопросы патогенеза внутриутробных инфекций», № 10.2004. На странице 33 во 2-й колонке слева направо следует читать: «Во II триместре (после уточнения диагноза) показано применение антибактериальной терапии с учетом чувствительности антибиотиков (пенициллинового ряда или макролидов). Назначение амоксиклава, аугментина, ранклава, азитрокса, сумамеда при беременности возможно, только когда предполагаемая польза для матери превышает потенциальный риск для плода или ребенка. Несмотря на то, что в экспериментальных исследованиях тератогенного действия этих препаратов выявлено не было, применения их во время беременности следует избегать».
Е. В. Мурашко, кандидат медицинских наук, доцент РГМУ, Москва
ЭКГ: как определяется болезнь на ЭКГ, расшифровка результатов
Оглавление
Сегодня сердечно-сосудистые заболевания являются самой распространенной причиной смерти людей. Сократить смертность позволяют современные методы диагностики различных патологий. Одним из таких методов является ЭКГ (электрокардиограмма) – определение показателей сердечного ритма. Данное обследование является очень простым, неинвазивным (не травмирующим ткани) и информативным. В рамках диагностики регистрируется активность сердечной мышцы. Результаты исследования фиксируются на бумажной ленте и могут тут же оцениваться врачом.
Когда назначается диагностика?
Также исследование проводится при высоких показателях артериального давления (постоянных или периодически возникающих), нарушениях сердечного ритма, ревматизме, сахарном диабете. ЭКГ проводят при передозировке некоторыми медицинскими препаратами.
Частью обязательного обследования электрокардиограмма является при:
Существуют и другие показания к проведению ЭКГ. Вы можете получить направление на электрокардиограмму у своего врача или самостоятельно записаться на диагностику.
Как расшифровать диаграмму работы сердца?
Работа сердечной мышцы на кардиограмме представлена в виде непрерывной линии с цифро-буквенными обозначениями и различными отметками. План расшифровки ЭКГ включает анализ всего полученного графика, который может быть выполнен только специалистом. Правильно «прочесть» результаты способны не только кардиологи, но и терапевты и фельдшеры. Зачастую от своевременной расшифровки всех данных зависит не только здоровье, но и жизнь пациента.
При анализе данных специалисты обращают внимание на такие важные показатели, как:
Важно! Существуют достаточно строгие показатели нормы ЭКГ, в некоторых случаях даже малейшие отклонения могут свидетельствовать о нарушениях работы сердечной мышцы. Но исключить или подтвердить патологию может только врач.
Это связано с рядом факторов:
Определить, что значат конкретные результаты ЭКГ, может лишь специалист! Не пытайтесь сравнивать разные исследования между собой и не делайте выводы на основе отдельных данных. Поручите эту работу профессионалам! Так вы гарантированно получите правильный диагноз и не будете бояться патологий, которых у вас на самом деле нет.
Нормы ЭКГ
Нормальная электрокардиограмма здорового человека выглядит следующим образом:
Обратите внимание! Нормы указаны для взрослого человека! У детей они являются другими.
Патологии
Во время снятия электрокардиограммы можно выявить следующие нарушения:
Выделяют и другие патологические состояния. Все они требуют наблюдения у кардиолога и регулярного полного обследования, которое включает не только ЭКГ, но и проведение иных исследований. Нередко точный диагноз пациенту можно поставить только после оценки целого ряда показателей, полученных после лабораторной и инструментальной диагностики.
Как записаться к кардиологу?
Если вы планируете сделать ЭКГ и получить консультацию специалиста, вам нужно записаться на прием в нашу клинику. Для этого достаточно позвонить по Наш специалист ответит на все ваши вопросы, озвучит стоимость диагностики и особенности подготовки к ней.
Преимущества проведения ЭКГ в МЕДСИ
Не откладывайте обследование на потом даже при небольших признаках заболеваний сердечно-сосудистой системы!
О каких заболеваниях может рассказать электрокардиография (ЭКГ)?
Электрокардиограмма (ЭКГ) считается основным диагностическим методом для выявления различных заболеваний сердечно-сосудистой системы. Наше сердце работает в организме под контролем собственного водителя ритма, вырабатывающего электрические импульсы и направляющего их в проводящую систему, именно они и регистрируются на ЭКГ. Получается, что по средствам электрокардиограммы, мы можем записать своеобразный язык нашего миокарда. По отклонениям основных зубцов: P, Q, R, S и T возможно определить какое именно заболевание лежит в основе сердечно-сосудистой патологии.
Гипертрофия отделов сердца
Гипертрофия отделов сердца возникает в результате нарушений гемодинамики в кровяном русле, которые провоцируют перегрузку желудочков или предсердий. На ЭКГ можно увидеть семь основных признаков гипертрофии сердечной мышцы:
Стенокардия
Заболевание характеризуется приступами ангинозной боли, длящимися от нескольких секунд до двадцати минут. Данная болезнь является одной из формишемической болезни сердца. При классической форме стенокардии напряжения электрокардиографические признаки проявляются изменением конечной части желудочкового комплекса QRS:
В периоды между приступами зачастую на ЭКГ вообще отсутствуют какие-либо патологические изменения. Кроме того, вышеописанные отклонения возможны при многих других болезнях сердца и патологических состояниях. Именно поэтому в ряде случаев диагностика стенокардии бывает затруднена.
Аритмия
Патология сердечно-сосудистой системы, связанная с нарушением образования импульса возбуждения или его распространением по миокарду. В большинстве случаев проявляется сбоем ритма сердечных сокращений, отмечаются периоды учащения и постепенного замедления. Обычно частота сердечных сокращений возрастает при вдохе и снижается при выдохе. Особенности ЭКГ следующие:
Самым достоверным электрокардиографическим признаком синусовой аритмии считается постепенное периодическое укорочение участка R – R на фоне учащения ритма и наоборот удлинение R – R интервалов при замедлении ритма.
Тахикардия
Повышение частоты сердечных сокращений называется тахикардией. При этом ритм сердца ускоряется до 100-150 ударов в минуту. Подобноенарушение может развиваться вследствие повышения автоматизма синусового узла. Патология присуща и здоровым лицам при физических нагрузках или эмоциональных стрессах. Причиной часто бывают ишемия, дистрофические изменения, разнообразные инфекции и токсические воздействия. Основные ЭКГ-признаки:
Брадикардия
Отклонение, которое проявляется пониженной частотой сердечных сокращений (менее 60 в одну минуту). Возникает при сниженном автоматизме синусового узла, может встречаться даже у здоровых людей, например у спортсменов, при воздействии различных факторов. Частой причиной считается возрастание тонуса блуждающего нерва. Электрокардиографическая картинав принципе, мало отличается от нормы, только ритм замедлен. Отмечаются следующие изменения на ЭКГ:
Аневризма сердца
Аневризма сердца – это увеличение полости миокарда вследствие патологических изменений мышечных слоев или аномалии развития органа на стадии эмбриогенеза. К основным признакам аневризмы сердца можно отнести выпячивания в ее области из-за истончения стенки, которые могут разорваться. Именно это может привести к непоправимым последствиям, предотвратить которые помогает ЭКГисследование. Существуют два ведущих признака, которые позволяют диагностировать аневризму:
Экстрасистолия
Экстрасистолия является наиболее частым нарушением сердечного ритма. Патология развивается из-за появления активного гетеротопного очага, способного генерировать электрический импульс перебивающий работу синусового узла. Проявляется внеочередным возбуждением и последующим сокращением отделов сердца или его целиком:
Тахикардии с широкими комплексами QRS (дифференциальный диагноз, лечебная тактика)
Тахикардии с широкими комплексами QRS нередко встречаются в практике кардиологов, реаниматологов, врачей скорой помощи и требуют точного дифференциального диагноза для правильного определения лечебной тактики [8,11]. Трудности дифференциальной диагностики тахикардий с широкими комплексами обусловлены недостаточной чувствительностью многочисленных критериев.
Тахикардией с широкими комплексами QRS считают тахикардию с частотой сердечных сокращений (ЧСС) более чем 150 уд/мин и длительностью комплекса QRS более 120 мс в одном из однополюсных грудных отведений (V1-V6) или тахикардию с продолжительностью QRS от 110 до 120 мс. с морфологией, характерной для блокады одной или обеих ножек пучка Гиса.
К числу тахикардий с широкими комплексами QRS относятся:
Различные варианты тахикардий с широкими комплексами QRS имеют разное клиническое значение и требуют определенного комплекса неотложных мероприятий. Поэтому важно быстро определять варианты тахикардий с широкими комплексами QRS.
Для дифференциальной диагностики тахикардий с широкими комплексами QRS могут быть использова ны: стандартная ЭКГ, чреспищеводная электрокардиог рафия (ЧП ЭКГ), поверхностное картирование ЭКГ, динамическая ЭКГ (ДЭКГ), программированная чреспищеводная электрокардиостимуляция (ПЧП ЭКС), эндокардиальная электрограмма и внутрисердечное электрофизиологическое исследование (ВС ЭФИ).
Очевидно, что перечисленные методы различают ся по оперативности их использования, степени трудно
сти интерпретации результатов, сложности аппаратуры. Различны также чувствительность и специфичность перечисленных методов при разных вариантах тахикардий с широкими комплексами QRS.
Среди разных вариантов тахикардий с широкими комплексами QRS желудочковая тахикардия (ЖТ) имеет особое значение при определении лечебной тактики. Поэтому важна клиническая картина во время пароксизма тахикардии. Нарушения гемодинамики, коллапс, острая сердечная и/или коронарная недостаточность, выраженная электрическая нестабильность миокарда не оставляют врачу времени для тщательного обследова ния перечисленными методами и требуют срочного проведения неотложных мер.
Полный комплекс обследования возможен лишь в тех случаях, когда отсутствует угроза жизни и состояние больного достаточно стабильно. Оказалось, что в этих случаях клиническая картина для определения механизма тахикардии не имеет большого значения в дифференциальной диагностике тахикардий с широкими комплексами QRS. Однако, в ряде случаев изучение клинической картины во время приступа ЖТ может иметь даже большее значение, чем тщательное изучение стандартной ЭКГ в этот момент.
Так, большое значение имеет наличие в анамнезе предшествующего или текущего инфаркта миокарда (ИМ), что может свидетельствовать в пользу ЖТ [13, 28]. Возраст больного, врожденные аномалии развития клапанов и крупных сосудов, сведения о предсуществу ющей блокаде ножки/ножек пучка Гиса, манифестиру ющего синдрома WPW также может облегчить диагноз [18, 22]. В данном сообщении особое внимание обращено на изменения стандартной ЭКГ в диагностике тахикардий с широкими комплексами QRS.
Электрокардиографические критерии тахикардий с широкими комплексами QRS.
В данных литературы последних лет можно встретить много исследований, посвященных разработке критериев дифференциальной диагностики тахикардий с широкими комплексами QRS [9,36,37]. H.J.Welens в 1978 [48] предложил четыре критерия дифференциаль ной диагностики ЖТ: АВ-диссоциация, отклонение электрической оси сердца, увеличение продолжительности комплекса QRS и конфигурация комплекса QRS в однополюсных грудных отведениях V1 и V6.
Использование этих критериев авторами [49, 50] позволило правильно диагностировать ЖТ в 82-92% наблюдений. В работах P.Brugada [15] и M.J.Griffith [27] применение дополнительных ЭКГ-критериев позволило увеличить чувствительность метода ЭКГ до 96% и 98,7%, при специфичности 64% и 96,5% соответствен но. В известных нам работах отсутствует сравнение ошибок пропуска и ложной тревоги при использовании перечисленных ранее методов и оценке всех синдромов, которые обладают двумя основными признаками: тахикардия и широкий комплекс QRS.
Поэтому предположение о том, что с использова нием современных ЭКГ-критериев дифференциальной диагностики возможно правильное определение механизма тахикардии в 90% случаев по данным поверхностной ЭКГ вызывает определенные сомнения.
Продолжительность комплекса QRS определяется временем деполяризации миокарда желудочков. При этом следует учитывать, что существуют значительные методические трудность при определении окончания комплекса QRS. Нормальная последовательность проведения возбуждения через АВ-узел и систему Гиса-Пуркинье (СГП) приводит к упорядоченной деполяризации межжелудочковой перегородки, правого и левого желудочков в результате чего формируется комплекс QRS, продолжительность которого в норме в стандартных отведениях колеблется от 80 до 110 мс., а в грудных отведениях до 120 мс.
По данным [44] ЖТ является причиной тахикардии с широкими комплексами в 80% от общего числа случаев и у 95% больных, требующих неотложной помощи. Эти данные вызывают сомнение, так как в число обследованных не включались случаи арборизационной блокады, органических предсуществующих блокад ножек пучка Гиса и антидромных реципрокных тахикардий.
При аберрантном проведении возбуждения задержка его происходит ниже АВ-узла ( в ножках или ветвях пучка Гиса, волокнах Пуркинье). Причиной аберрантного проведения являются:
При большой ЧСС данное явление свойственно и нормальной СГП. В отличие от функциональной аберрации проводимости, при частотнозависимой блокаде нормальное проведение возбуждения может восстановиться при урежении ритма ниже критического уровня [46].
Предсуществующая блокада ножки пучка Гиса определяется при нормальном синусовом ритме (СР). На фоне тахикардии возможно изменение степени блокады (чаще ее увеличение вплоть до перехода от неполной к полной блокаде ножки). До 15% пациентов с тахикардией с широкими комплексами QRS имеет предсуществующую блокаду ножки пучка Гиса [51].
Проведение возбуждения по пучку Кента характеризуется укорочением интервала PQ (до 100-120 мс), дельта-волной, собственно и являющейся причиной уширения комплекса QRS, и вторичными нарушениями реполяризации, степень которых может меняться в зависимости от того, какая часть миокарда желудочков возбуждается по дополнительным аномальным путям (ДПП). Как правило (до 90%), при синдроме WPW возникает ортодромные реципрокные тахикардии (ПРОАВТ), реже ПМА или сочетание ПРОАВТ с ПМА. По нашим данным, ПМА наблюдалась у 20% больных с ДПП.
Электрокардиографические критерии дифференциальной диагностики тахикардий с широкими комплексами QRS.
Существует ряд критериев, позволяющих с различной степенью достоверности провести дифференциаль ный диагноз ЖТ и других вариантов тахикардий с широкими комплексами QRS. Наиболее достоверными критериями ЖТ является наличие АВ-диссоциации с независимым ритмом предсердий и желудочков, захваты желудочков, которые на ЭКГ характеризуются нормальными комплексами QRS, прерывающими цепь желудочковых комплексов QRS, а также сливных комплексов, за счет частичного захвата миокарда желудочков проведением синусовых импульсов по АВ-соединению и частичного захвата миокарда эктопическим импульсом из системы Гиса-Пуркинье.
Некоторые авторы считают, что продолжительность комплекса QRS более 160 мс. характерна для ЖТ [19]. Чувствительность этого критерия достигает 65%, а специфичность составляет 97%. Специфичность критерия повышается при таком расширении комплекса более чем в 2 отведениях [19]. При продолжительности комплекса QRS до 140 мс. специфичность критерия длительности комплекса при диагностике ЖТ снижается до 69%.
При оценке этого критерия необходимо учитывать наличие предсуществующей блокады ножки пучка Гиса, перенесенного ИМ или других рубцовых изменениях, вызванных другими органическими заболеваниями миокарда, а также прием антиаритмических препаратов (ААП), которые могут приводить к увеличению продолжительности QRS и снижать диагностическую значимость этого критерия. Использование его также ограничено при тахикардиях с частотой более 190 уд/мин, когда трудно определить начало и окончание желудочкового комплекса.
Таблица 1. Значимость критерия электрической оси в диагностике ЖТ (по Drew, Scheinman [3]).
Квадрант электрической оси
морфология блокады правой ножки пучка Гиса
морфология блокады левой ножки пучка Гиса
Если в одном из этих отведений присутствует комплекс типа RS, то в пользу ЖТ свидетельствует интервал от начала зубца R до вершины зубца S, так называемое время внутреннего отклонения, превышающее 100 мс. Этот критерий сложно использовать при большой ЧСС и наложении комплексов QRS друг на друга. Использование критерия может также привести к диагностической ошибке при фасцикулярной ЖТ [12,16].
При морфологии комплекса QRS в отведении V1 и тахикардии с формой блокады правой ножки пучка Гиса, критериями диагностики ЖТ являются расщепленные комплексы типа Rr’ и QRr’ с более высоким и тонким первым пиком, а также двухфазные RS и QR. В то же время для наджелудочковой тахикардии с аберрантным проведением возбуждения свойственны трехфазные rsR’ или двухфазные rR’ (табл. 2).

Критериями для ЖТ с морфологией блокады левой ножки пучка Гиса является любой из следующих признаков:
А о наджелудочковой тахикардии с аберрацией комплекса QRS свидетельствует отсутствие этих критериев (табл. 3) [6, 19, 40]. Морфология комплекса QRS в отведении V6 представлена одним из трех типов:
В литературе можно встретить описание и таких критериев, как частота тахикардии, дискордантность зубца Т по отношению к комплексу QRS. Однако эти критерии не имеют существенного значения. Впрочем, ЧСС свыше 180 уд/мин характерна для ПМА, ПРОАВТ с тахизависимой блокадой СГП и антидромной тахикардии. Высокая ЧСС используется для дифференциа ции Р’ при ПРОАВТ и ретрограднопроведенных Р при желудочковой тахикардии.
Пищеводная электрокардиограмма
Динамическая электрокардиография
Суточное мониторирование ЭКГ имеет большое значение при дифференциальной диагностике желудочковых аритмий. Прежде всего она позволяет выявить ЭСж высоких градаций, которые зачастую предшеству ют ЖТ. ДЭКГ позволяет также обнаружить короткие пароксизмы неустойчивой ЖТ, облегчает выявление сливных комплексов QRS и «захватов» в цепи комплексов желудочкового происхождения. Помимо этого ДЭКГ позволяет определить начало приступа тахикардии и тем самым облегчить выявление предшествующей блокады ножек пучка Гиса и тахизависимых функциональных блокад, так как нередко первые комплексы QRS при возникшей тахикардии имеют нормальную продолжитель ность. Наличие перед приступом манифестирующего синдрома WPW делает надежным и распознавание антидромной тахикардии.
Чреспищеводное электрофизиологическое исследование.
Чреспищеводное электрофизиологическое исследование существенно облегчает дифференциальную диагностику тахикардий с широкими комплексами QRS прежде всего потому, что как и ЧП ЭКГ позволяет распознавать АВ-диссоциацию за счет надежного определения зубца Р. На основании оценки интервалов R-P’и P’-R позволяет установить узловую реципрокную тахикардию, а за счет соответствия P’и R определить ретрограднопроведенные предсердные зубцы при ЖТ.
ЧП ЭФИ позволяет при программированной ЭКС предсердий купировать до 98% приступов реципрокных АВ-тахикардий. Следовательно существенно облегчает ся диагностика антидромной тахикардии, ПРАВТ с тахизависмыми блокадами и предшествующими блокадами ножек пучка Гиса. Облегчается также проведение проб с АТФ или аденозином. Указанные преимущества ЧП ЭФИ позволяют проводить меры неотложной тера
пии, в частности купирование ПРАВТ и перевод регулярной формы трепетания предсердий с помощью частой и сверхчастой стимуляции в фибрилляцию предсердий.
Эндокардиальное электрофизиологическое исследование.
Эффективность катетерной аблации при синдроме WPW, узловых АВ-тахикардиях, идиопатических ЖТ, трепетании предсердий составляет 90-95% [20, 33, 34, 51]. В соответствии с Директивами Американской Коллегии Кардиологов эндо-ЭФИ у больных с тахикардия ми с широкими комплексами должно выполняться во всех случаях устойчивой клинически значимой тахиаритмии, когда «диагноз не ясен после анализа имеющихся в наличии ЭКГ, а знание точного диагноза необходимо для выбора правильной тактики лечения» [31].
Таким образом, очевидна целесообразность выполнения этой процедуры у больных с тахикардиями с широкими комплексами QRS, как с диагностической, так и лечебной целью.
Определение правильной лечебной тактики является главной задачей дифференциальной диагностики тахикардий с широкими комплексами QRS. В случае установленного механизма тахикардии тактика врача вызывает меньшие затруднения. Однако, в значитель ной части случаев, особенно, в экстренных ситуациях, механизм тахикардии остается неясным или для его уточнения требуется слишком много времени [45].
При определении лечебной тактики перед врачeм встает ряд вопросов, причем время, которым располагает врач для их решения, определяется тяжестью клинической картины и прогнозом. Среди вопросов можно выделить следующие:
О важности определения алгоритма оказания помощи свидетельствуют хотя бы исследования, посвященные тяжелым осложнениям, наблюдающимся при введении изоптина на фоне тахикардии: учащение ЧСС, коллапс, трансформация в фибрилляцию желудочков при ЖТ и антидромных тахикардиях [6, 23, 32, 46].
В последнее время, значительное число работ посвящено использованию АТФ или аденозина в диагностике и купировании тахикардий с широкими комплексами QRS [17, 24, 27, 42]. Использование адениновых нуклеозидов помогает в диагностике механизма тахикардий в связи с их высоким купирующим эффектом при реципрокных АВ-тахикардиях, за счет способнос ти вызывать кратковременные нарушения АВ-проведе ния возбуждения.
В то же время активность аденозина и АТФ в отношении ЖТ и антидромных тахикардий мала. Только при идиопатической ЖТ выходного тракта правого желудочка можно рассчитывать на купирующий эффект при использовании адениновых нуклеозидов. В то же время аденозин и АТФ хорошо переносятся как больными с ЖТ, даже в случае тяжелого повреждения миокарда, так и больными с тахикардиями на фоне синдрома WPW.
Вообще при диагностике тахикардий с широкими комплексами QRS предлагается один из двух подходов. При первом считается целесообразным построение диагностических алгоритмов путем исключения диагноза ЖТ по специальным критериям [1, 3, 4]. Однако, в последних публикациях большинство авторов считают необходимым другой подход, когда применяется использование диагноза ЖТ в качестве «диагноза по умолчанию» и постепенное шаг за шагом исключение суправентрикулярных тахикардий [29, 38]. В этом случае при затруднениях в диагностике наджелудочковых тахикардий в качестве «рабочего» диагноза остается диагноз ЖТ. При этом подходе существует некоторая возможная гипердиагностика ЖТ, которая считается вполне оправданной [25, 41].
Основной целью дифференциальной диагностики тахикардий с широкими комплексами QRS является правильное определение лечебной тактики у данного пациента. Поскольку отсутствуют абсолютные критерии диагностики, а выполнение диагностических алгоритмов занимает довольно много времени, существует мнение о нецелесообразности выполнения сложных алгоритмов при нестабильной гемодинамике, острой сердечной недостаточности и других неотложных состояниях [19].
Так, в американском руководстве по оказанию реанимационной помощи [30] содержатся рекомендации не использовать электрокардиографические критерии для дифференцирования ЖТ с тахикардией с аберрантным проведением и «лечить больного, а не кривые ЭКГ», а при наличии показаний, выполнение (ЭИТ) не должно быть отсрочено.
Повидимому следует различать диагностические усилия в экстренных ситуациях, когда состояние больного требует быстрой эффективной помощи, и в плановых ситуациях, когда отсутствуют показания к экстренной помощи или после купирования тахиаритмий. Использование диагноза желудочковой тахикардии в диагностически неясных случаях позволяет предпринимать более активные лечебные мероприятия для стабилиза ции гемодинамики у этих пациентов. Попыткой реализации подобного подхода является табл. 6.
Оправдан минимум обследований, включающий регистрацию ЧП ЭКГ, применение ЭКС и в/в введение АТФ или аденозина как с дифференциально-диагнос тической целью, так и для купирования пароксизма тахикардии. В плановом порядке необходимо решать вопрос о показаниях к эндокардиальному ЭФИ, добиваться точного установления диагноза и решение вопроса о профилактическом медикаментозном лечении или катетерной абляции у больных с клинически выраженной желудочковой тахикардией.











