Увеличение поджелудочной железы чем лечить
По тяжести заболевания воспаление поджелудочной железы, которое врачи называют «панкреатит», занимает третье место среди болезней органов пищеварения. Опаснее панкреатита только острый аппендицит и острый холецистит.
При развитии воспаления в поджелудочной железе происходят дегенеративные изменения. Вначале патологический процесс протекает только в головке, средней части или хвосте поджелудочной железы, а затем происходит поражение всего органа. Смертность среди больных, страдающих хроническим панкреатитом, составляет около 11%.
Чтобы понять всю серьезность воспаления поджелудочной железы, надо знать строение и функцию этого органа, а также то, что человек, заболевший один раз панкреатитом, чаще всего всю жизнь страдает хроническим типом этого заболевания. Дело в том, что ни один врач в случае с панкреатитом не может гарантировать полное излечение, так как для этого требуется приложить множество усилий. Грамотно подобранная терапия, правильное питание и профилактика нарушений ЖКТ позволяют избавить пациента от его проявлений даже после острой тяжелой стадии, но не дают гарантий того, что приступы болезни опять не повторятся.
Такой уязвимой делает поджелудочную железу ее сложная анатомия. В течение суток она вырабатывает около 0,8 кг панкреатического сока, который обладает колоссальной переваривающей способностью. В составе этого сока присутствуют ферменты липаза, амилаза и трипсин, соответственно расщепляющие жиры, белки и углеводы. Кроме того, поджелудочная железа производит специальные вещества, подавляющие активность этих ферментов, чтобы не допустить их негативного действия на собственные стенки. В норме липаза, амилаза и трипсин должны начать действовать только после того, как попадают в кишечник и смешаются с пищей.
Протоки, по которым панкреатический сок попадает в двенадцатиперстную кишку из поджелудочной железы и желчь из желчного пузыря, при впадении в нее сливаются в единую ампулу. Если по каким-то причинам, например, при наклонах на полный желудок, давление в двенадцатиперстной кишке резко повышается, то желчь может попасть в поджелудочную железу, активизировать ее ферменты и запустить процесс саморазрушения.
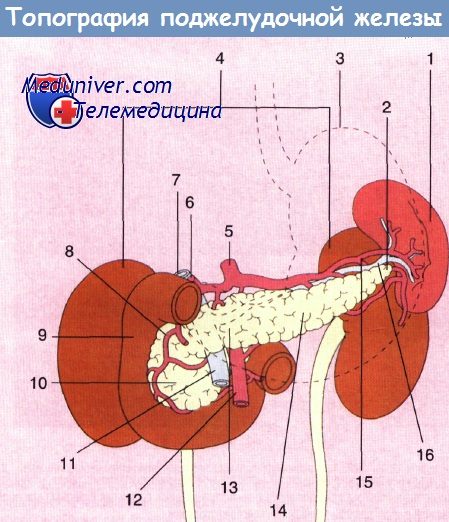
1 — селезенка; 2 — хвост поджелудочной железы; 3 — желудок; 4 — почки;
5 — чревный ствол; 6 — печеночная артерия; 7 — воротная вена; 8 — гастродуоденальная артерия;
9 — двенадцатиперстная кишка; 10 — головка поджелудочной железы; 11 — верхняя брыжеечная вена; 12 — верхняя брыжеечная артерия;
13 — поджелудочная железа; 14 — тело поджелудочной железы; 15 — селезеночная артерия; 16 — селезеночная вена.
Причин, которые приводит к активизации ферментов поджелудочной железы и развитию воспаления может быть множество, но самые распространенные среди них травмы живота, простудные и вирусные заболевания, гепатит, аппендицит, гастрит, холецистит, пищевая аллергия, вредные привычки и переедание.
Чаще всего развитию панкреатита способствуют патологии двенадцатиперстной кишки, желудка и желчных путей. Как самостоятельное заболевание панкреатит, как правило, встречается только у хронических алкоголиков и людей, страдающих ожирением. Воспалиться поджелудочная железа может в любом возрасте, но в большинстве случаях оно проявляется у людей в 40-60 лет.
Основным симптомом острого панкреатита является сильная боль в верхней части живота, носящая опоясывающий характер. Часто больной, кроме боли, жалуется на тошноту, может появляться рвота, но она не приносит облегчения. Температура тела может не повышаться совсем или быть не более 37,4 градусов. При панкреатите также могут появиться и такие симптомы, как вздутие живота, запор, понос, общая слабость и быстрая утомляемость. Острый панкреатит обычно длится двое суток, а далее при отсутствии лечения переходит в тяжелую форму.
В стационаре, чтобы срочно вывести из организма продукты воспалительного процесса и токсины, часто производят внутривенное введение заменителей плазмы и, по показаниям, кровезаменителей. Также могут ввести препараты, увеличивающие общий объем крови, за счет чего происходит резкое снижение концентрации вредных веществ в плазме. Дополнительно врач назначает мочегонные препараты для ускорения очищения организма от токсинов и продуктов распада через почки.
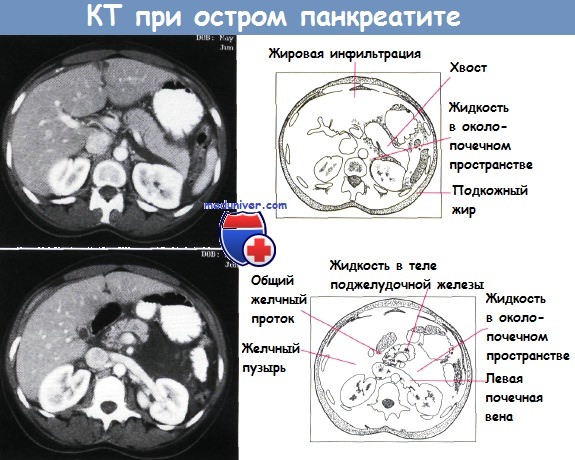
Видны следы жидкости в переднем околопочечном пространстве. Обнаружены различия в уменьшении жидкости в левом переднем околопочечном пространстве и подкожном жире.
Найдено крошечное скопление жидкости в теле поджелудочной железы. Жидкость инфильтрирует клетчатку левого переднего околопочечного пространства.
Избежать обострений хронического панкреатита просто. Для этого нужно соблюдать диету, не переедать, принимать препараты, улучшающие пищеварение, не курить и не злоупотреблять алкоголем. Существует множество средств народной медицины, которые помогают отсрочить приступы панкреатита. Вот самые эффективные среди них:
1. Овсяной кисель. Купите неочищенные зерна овца, залейте их водой и оставьте на несколько суток в теплом месте. Когда зерна дадут небольшие ростки, слейте лишнюю воду и высушите проросший овес. Затем измельчите зерна в ступе или блендере в муку и приготовьте из нее кисель, как из обычного порошка. Пить кисель лучше по утрам на голодный желудок, только при этом надо учесть, что он всегда должен быть свежим, то есть заваривать его нужно каждый день.
2. Смесь из лимона, чеснока и петрушки. Купите 1 кг лимона, пучок свежей петрушки и 3 головки чеснока. Почистите головки чеснока, тщательно помойте. Лимон с кожурой, чеснок и петрушку пропустите через мясорубку или перемешайте в блендере так, чтобы получить однородную смесь. Оставьте смесь настояться на 2 недели. Затем принимайте ее перед едой по одной чайной ложке 3-4 раза в день.
3. Отвар корней. Соберите корни лопуха, одуванчика, цикория и девясила, помойте их и возьмите в равных количествах. Измельчите корни, залейте кипятком из расчета одна чайная ложка на стакан воды, оставьте настояться на 30 минут. Пить настой кореньев нужно перед едой 3-4 раза в день.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Болезни поджелудочной железы: причины, симптомы, диагностика, лечение
Воспаление поджелудочной железы сопровождается постоянными или периодическими болями разного характера. Это основной симптом панкреатита, который может развиваться в острой и хронической форме. При первом проявлении опоясывающих болей вокруг живота необходимо обратиться к врачу для прохождения обследования. В большинстве случаев показано лечение медикаментами и длительным соблюдением диеты.
Основные заболевания поджелудочной железы
Большинство патологий поджелудочной железы начинают развиваться с панкреатита. Он может иметь 2 формы – острая и хроническая. В свою очередь, острый панкреатит бывает 3 видов:
Отечный – сопровождается сильным отеком железы, который походит за 5-10 дней.
Стерильный панкреонекроз – часть клеток железы отмирает, что не связано с инфекцией.
Инфицированный панкреонекроз – в этом случае клетки отмирают из-за инфицирования. Это самое опасное состояние, которое приводит к смерти в 80% случаев.
Хронический панкреатит развивается в течение длительного времени и не сопровождается острыми болями. Это заболевание чаще всего встречается в возрастной группе 35-50 лет. Боли могут иметь как постоянными, так и приступообразными (вокруг живота). Именно этот симптом является наиболее характерным.
Увеличена поджелудочная железа: причины
При поражении панкреатитом поджелудочная железа увеличивается в размерах, что хорошо заметно даже на рентгеновских снимках. К развитию патологии приводят такие причины:
Поражение, разрушение поджелудочной железы или ее удаление после операции.
Наследственные проблемы с выработкой пищеварительных ферментов.
Осложнения после удаления желудка.
Ферменты синтезируются железой, но не могут пройти через протоки из-за скопления камней или опухоли.
Пища и ферменты поступают в кишечник в разное время.
Панкреатит появляется на фоне неправильного питания (избыток жиров), вредных привычек (злоупотребление алкоголем, курением), инфекционных поражений, отравлений, приема отдельных лекарственных препаратов (в том числе антибиотиков).
Симптомы панкреатита у мужчин и женщин
У мужчин и женщин панкреатит проявляет себя сходными симптомами. Основным является резкая боль, которая опоясывает живот и может отдавать в спину, лопатки. При этом ощущения не усиливаются во время кашля, чихания или глубокого вдоха, что характерно для холецистита, аппендицита. Иногда болевые ощущения сопровождаются рвотой и тошнотой, которые, однако не приводят к ослаблению симптомов. Для заболевания характерны и другие проявления:
побледнение или посинение кожи;
резкое снижение, поднятие температуры;
колики в кишечнике;
Панкреатит в острой форме может повлечь внутреннее кровотечение, что часто приводит к летальным исходам. Поэтому при первом возникновении болезненных ощущений хронического характера необходимо пройти диагностику.
Диагностика заболевания
Диагностика проводится только в клинических условиях – первоначально пациент обращается к терапевту. В ходе обследования врач уточняет жалобы, назначает ряд процедур:
анализ крови (общий и биохимический);
анализ кала с определением содержания жира;
забор секрета поджелудочной железы через зонд (вводится непосредственно через пищевод);
метод Лунда исключает введение зонда, но является не таким эффективным, поэтому применяется заметно реже.
Поджелудочная железа: лечение, где купить препараты
В большинстве случаев лечение поджелудочной железы консервативное, т.е. без хирургического вмешательства. Курс лечения подразумевает прием препаратов и соблюдение диеты. Зачастую пациенты с панкреатитом полагают, что им необходимо исключить прием жирной пищи. На самом деле организм должен регулярно получать жиры, поскольку они помогают быстрее восстановить потерянный вес, а также способствуют усвоению жирорастворимых витаминов.
Поэтому в рационе на постоянной основе должны присутствовать такие продукты:
сыры мягкие, твердые;
десерты на сливках, В том числе мороженое;
молоко и молочные продукты с нормальной жирностью.
Пищу лучше разделить на 6-7 приемов, поскольку чем меньше объем еды, тем меньше нагрузки на поджелудочную железу.
Наряду с корректировкой питания необходимо применять ферментные препараты, которые назначает врач. Дозировка, кратность и длительность приема определяются индивидуально – самолечение опасно. К тому же многие лекарства можно купить только при наличии рецепта.
Спустя 6 месяцев после начала терапии врач снова оценивает состояние пациента, назначает необходимые анализы. Далее при необходимости может быть назначен прием препаратов, являющихся ингибиторами протонной помпы, или другие лекарства:
аналоги соматостатина и другие.
К основным ферментным препаратам относятся:
Хронический панкреатит
Хронический панкреатит – это воспаление тканей поджелудочной железы, которое сопровождается нарушением внутренней структуры органа, болью в животе и проблемами с пищеварением.
Хронический панкреатит – коварная болезнь, во многом из-за своего рецидивирующего характера. Пациентов часто беспокоят периоды обострения, сопровождающиеся сильной болью, тошнотой, рвотой.
Откуда берется хронический панкреатит? Что вызывает болезнь и можно ли с ним бороться? Давайте попробуем разобраться.
Симптомы хронического панкреатита
Симптомы хронического панкреатита могут различаться в зависимости от стадии (ремиссия или обострение), формы течения и физического состояния пациента. Основные признаки болезни следующие:
Причины хронического панкреатита
Одна из самых распространенных причин хронического панкреатита – неправильное питание и нездоровый образ жизни. Постоянные переедания, злоупотребление жирной пищей и алкоголем вызывают закупорку выводных протоков поджелудочной железы.
Кроме того, к хроническому панкреатиту могут привести следующие факторы 3 :
Диагностика хронического панкреатита
Выявить хронический панкреатит бывает непросто из-за неспецифичной клинической картины. Тошнота, боль в животе, проблемы с пищеварением – эти симптомы присущи многим заболеваниям, например, язве желудка или хроническому холециститу. Поэтому для выявления болезни может потребоваться целый комплекс исследований. Диагностика хронического панкреатита может включать 2,3 :
Обострение хронического панкреатита
Хронический панкреатит может почти не проявлять себя буквально до периода обострения. Рецидив болезни, как правило, связан с двумя основными причинами 3 :
Обострение болезни проявляется такими симптомами 3 :
Обострение хронического панкреатита у взрослых может затянуться на одну-две недели. Самостоятельно бороться с болезнью в этот период нельзя: лучшим решением является госпитализация и постоянное наблюдение специалистов.
Лечение хронического панкреатита
Ответ на вопрос «как вылечить хронический панкреатит» даже для современных врачей остается открытым. Схема лечения определяется врачом для каждого отдельного случая. Главное – терапия должна быть комплексной, воздействующей на главную причину болезни.
Лечение хронического панкреатита включает 2,3,4 :
Препарат Креон ® 25000 при хроническом панкреатите
Что еще важно знать о ферментных препаратах?
Панкреатит: симптомы и лечение
Панкреатит – воспалительный процесс в области поджелудочной железы (ПЖ). Может иметь острое и хроническое течение. Острый форма болезни возникает молниеносно и исчезает при своевременном и эффективном лечении. Хронический панкреатит – это длительное воспаление, протекающее с периодическими обострениями.
Заболевание является довольно распространенным.
В России хроническим панкреатитом страдают от 27 до 50 человек на 100 тыс. населения, а острая форма диагностируется примерно у 390 человек из 1 млн.
Воспаление ПЖ диагностируется у людей всех возрастов и полов. Чаще всего обе формы возникают у мужчин. Большая часть пациентов на момент первичной диагностики находятся в возрасте от 30 до 40 лет. Удалось выяснить, что предрасположенность передается по наследству.
Строение и функции поджелудочной железы
Поджелудочная железа представляет собой небольшой орган, весом около 80 г, длиной от 14 до 18 см. Находится в верхней части живота между селезенкой и тонкой кишкой. Располагается не внутри брюшной полости, а далеко сзади, прямо перед позвоночником.
Делится на три основные части: голова, тело и хвост. Большое тело ПЖ проходит через верхнюю часть живота, пересекая позвоночный столб в области второго поясничного позвонка. Хвост поджелудочной железы находится в левой верхней части живота, входя в соседство с селезенкой и левой почкой.
Экзокринная функция ПЖ
Через специальный, продольный проток, вырабатываемые ферменты попадают в тонкий кишечник, где начинают действовать. Поскольку образующиеся ферменты являются достаточно агрессивными веществами, поджелудочная железа обладает эффективными механизмами защиты от самопереваривания: белковые расщепляющие ферменты (пептидазы), такие как трипсин и химотрипсин, образуются в виде неактивных предшественников.
Превращение в «биологически активные ножницы» происходит в тонком кишечнике (с помощью фермента, называемого энтерокиназой). Он отсекает небольшие фрагменты от предшественника трипсина трипсиногена, создавая функциональный трипсин. Это в то же время активатор для других гормонов. Кроме того, поджелудочная железа образует ферменты, расщепляющие крахмал (амилазы), жир (липазы) и нуклеиновую кислоту (нуклеазы).
Все упомянутые ферменты будут оптимально функционировать только в том случае, если в их среде не слишком высокая кислотность (= pH 8). Но поскольку пища поступает из желудка, предварительно переваривающего ее, желудочная кислота должна быть предварительно обезврежена (нейтрализована). Для этого ферменты выпускаются в тонкую кишку с 1-2 л нейтрализующей (богатой бикарбонатом) жидкости. Это и есть экзокринная функция, за которую отвечает наибольшая доля поджелудочной железы.
Под экзокринной функцией понимается выработка ферментов для пищеварительной системы. Вся ткань поджелудочной железы разделена на доли, которые отделены друг от друга с помощью соединительной ткани. Внутри соединительнотканных путей находятся нервные окончания и сосуды, которые снабжают поджелудочную железу кровью.
Эндокринная функция
С другой стороны, гормональная (эндокринная) доля ПЖ невелика. Ее еще называют островной: расположение этих клеток в группах, диффузно разбросанных по всей железе, под микроскопом напоминает островки. Чаще всего около 1 млн островков встречаются в задней части (так называемом хвосте).
Самым важным гормоном является инсулин. Его задача заключается в расщеплении сахара (глюкозы). Функция – снижение уровня сахара в крови. При отсутствии или недостатке этого гормона возникает сахарный диабет.
Клетки, продуцирующие инсулин, называются B-клетками. A-клетки, с другой стороны, производят гормон противоположного действия, глюкагон. Он обеспечивает доставку сахара из запасов печени, если прием пищи был пропущен. Таким образом, в любое время обеспечивается достаточный запас внутренних органов (в частности, мозга). Благодаря этому сложному взаимодействию различных механизмов регуляции все пищеварение и сахарный баланс организма регулируются.
Виды панкреатита
Таблица – Классификация воспалительного процесса в ПЖ
Чрезмерное употребление спиртных напитков
Ярко выраженная клиническая картина.
Неправильный отток желчи на фоне холецистита, холангита и отклонений со стороны сократительной активности желчного пузыря
Имеет длительный период (более 6 месяцев), развивается в результате движения камней, провоцирующих закупорку.
Глистные инвазии, травмирование брюшной полости, интоксикация инфекционного или медицинского генеза
Разрушает и нарушает функции поджелудочной железы.
Нарушение процессов выработки и оттока ферментов поджелудочной железы
Имеет медленно прогрессирующее течение и отличается частыми рецидивами.
Разрастание соединительной ткани, появление кальцинатов и кист между протоками, которые препятствуют оттоку поджелудочного сока
Сопровождается увеличением головки железы. Характеризуется нарушением кишечных функций в 30-40% случаев.
Прием медикаментозных препаратов
Имеет только острую форму заболевания. Не исключен летальный исход.
Другое заболевание желудочно-кишечного тракта (гастрит и пр.)
Проявляется внезапной болью жгучего характера выше пупка, которая имеет опоясывающий характер.
Особенности течения
У 20% пациентов с хроническим панкреатитом и от 10 до 25% случаев с острой формой заболевания очевидной причины развития болезни не обнаружено.
Роль генетики в развитии панкреатита становится все более очевидной. Если есть родственники, которым поставлен данный диагноз, то шансы возрастают – особенно в сочетании с перечисленными ниже факторами риска.
Если признаки присутствуют длительно, или за периодами покоя идут периоды обострения (рецидивы), то речь идет о переходе заболевания в хроническую форму течения. Ремиссия панкреатита – это состояние, для которого характерно отсутствие симптомов болезни на протяжении длительного времени.
Полные ремиссии бывают стойкими (около 6 месяцев или нескольких лет) и нестойкими – обострение и ремиссия сменяют друг друга.
Особенности острой и хронической формы
Воспаления ПЖ характеризуются постоянными или рецидивирующими болями в животе, которые могут сопровождаться функциональной недостаточностью органа.
Таблица – Степени тяжести острой формы воспаления ПЖ
Боль в надчревной области, желтуха, напряжение мышц живота
Наличие в крови ПРФ (+), С-реактивного белка (+).
2-я (ограниченная панкреонекрозная)
Диффузные боли в надчревной области, метеоризм, напряжение мышц живота, кишечная непроходимость, повышение температуры до 38 градусов, тахикардия (от 100 уд/мин)
Нерезко выраженная гипергликемия, азотемия, наличие ПРФ в крови (++), С-реактивного белка (++), снижение концентрации агмакроглобулина.
3-я (диффузная панкреатонекрозная)
Присоединяется шоковое состояние, дыхательная недостаточность, олигурия, желудочно-кишечное кровотечение, тахикардия (140 уд/мин). Ухудшения прогрессируют, несмотря на лечение
Выраженная гипергликемия и гипокальциемия, гипоксия, метаболический ацидоз.
4-я (тотальная панкреатонекрозная)
Жалобы исчезают, нарастает интоксикация организма
Увеличивается ацидоз, уменьшается ферментемия.
Затяжная форма острого панкреатита имеет хронические осложнения. В основу патологического процесса входят остатки воспаления или некроза (секвестр, инфильтрат, флегмона или киста).
Симптомы панкреатита
К счастью, панкреатит – это заболевание, которое генерирует ряд специфических симптомов. Благодаря этому удается установить диагноз после их изучения. Тем не менее, клинические признаки могут варьироваться в зависимости от типа панкреатита и общего состояния здоровья пострадавшего.
Вышеуказанные симптомы способны проявляться как при острой, так и при хронической форме. Хроническая сопровождается непреднамеренной потерей веса. При этом изменяется запах и консистенция каловых масс (они могут оказаться маслянистыми).
Осложнения воспаления ПЖ
При одном типе симптомов боль в верхней части живота продолжается, но варьируется по интенсивности, и возникают такие осложнения, как абсцесс, киста или рак поджелудочной железы. С другой симптоматической картиной, признаки панкреатита приходят и уходят «вспышками» и похожи на те, которые наблюдаются в легких и умеренных случаях острого панкреатита. Например, сильная боль может внезапно развиться, но она длится всего несколько дней.
Независимо от характера клинических признаков, по мере прогрессирования хронического заболевания, клетки, ответственные за выработку пищеварительных ферментов, в конечном счете, разрушаются и боль утихает. Отсутствие пищеварительных ферментов означает, что пища больше не расщепляется должным образом, что называется недостаточностью поджелудочной железы. Это приводит к образованию неприятно пахнущего, жирного, бледного стула, а плохое усвоение пищи приводит к тому, что пациент теряет вес.
В конце концов, клетки ПЖ, ответственные за секрецию инсулина, также разрушаются, и у пациента развивается диабет 1-го типа. Воспаление, наблюдаемое при хроническом панкреатите, также является фактором риска развития рака поджелудочной железы.
Диагностика панкреатита
Как только симптомы, о которых упоминалось ранее, будут приняты во внимание, необходимо проконсультироваться с врачом. Специалист изучит историю болезни пациента, а затем приступить к выполнению некоторых обязательных тестов, которые помогут диагностировать заболевание, вызывающее дискомфорт.
Врач назначит одно исследование или целый комплекс диагностических процедур, что зависит от симптомов и состояния пациента. Чаще всего достаточно проведения анализа крови и стула, а также УЗИ.
Лечение панкреатита
Терапия направлена на уменьшение воспаления этого органа и предотвращение осложнений. Острый панкреатит является самоограниченным заболеванием, т. е. состояние ухудшается внезапно. При этом рекомендуется использовать препараты для облегчения боли в животе, вводить внутривенно сыворотку для контроля гидратации и организовать правильное питание для уменьшения воспаления и предотвращения серьезных осложнений.
Лечение не отличается у мужчин и женщин, и может проводиться с восполнением основных ферментов, уменьшающих диарею и плохое пищеварение. Также врач прописывает обезболивающие средства для устранения дискомфорта. Хронический панкреатит, вызванный аутоиммунным заболеванием или алкоголизмом, как правило, не излечивается.
Лечение острой формы заболевания
Острый панкреатит сопровождается интенсивным воспалением в поджелудочной железе и характеризуется быстрым развитием, поэтому лечение должно быть начато как можно раньше.
Операция подразумевает удаление мертвой ткани или дренирование выделений. Хирургическое вмешательство назначается пациентам с инфицированным некрозом ПЖ и другими осложнениями (абсцессы, кровотечения, перфорация или обструкция внутренних органов). Операция также может быть показана для удаления желчного пузыря в ситуациях, когда есть крупные конкременты.
Терапия при хроническом панкреатите
При хронической форме болезни возникает воспаление поджелудочной железы, которое может привести к образованию рубцов и разрушению ткани поджелудочной железы. Это может привести к частичной или полной дисфункции внутреннего органа.
Обезболивающие необходимы для облегчения боли в животе. Также может потребоваться использование инсулина у пациентов, страдающих диабетом в результате этого заболевания. Кортикостероиды назначаются для уменьшения воспаления у людей с аутоиммунными нарушениями.
Операция обычно проводится, когда необходимо удалить закупорки или сужение протоков ПЖ или удалить поврежденную ткань, ухудшающую воспаление. Хирургическое вмешательство направлено на снятие давления или обструкции протока поджелудочной железы или удаление поврежденной или инфицированной части органа. Если состояние пациента не улучшается, то показано удаление всей поджелудочной железы с последующей аутотрансплантацией островков.
Оказание первой помощи
Обязательно нужно обратиться к врачу. Специалист назначит лечение для устранения признаков интоксикации организма и повышения уровня ферментов до оптимальных показателей. Также будут назначены антибактериальные препараты и проведена восстановительная терапия.











