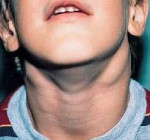
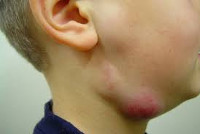
Увеличение лимфоузла у ребенка на шее что
а) Анатомия шеи. Нижней границей шеи являются ключицы. Сверху и спереди область шеи ограничена нижней челюстью, сверху и сзади — основанием черепа. На шее выделяют различные треугольники и фасциальные пространства.
Каждую половину шеи можно разделить на два больших треугольника, передний и задний, которые разделяет грудинно-ключично-сосцевидная мышца. Далее передний треугольник шеи подразделяется на четыре более мелких треугольника: двубрюшный, сонный, мышечный и подподбородочный. Задний треугольник подразделяется на два меньших треугольника: затылочный и подключичный.
Кости, хрящи и мышцы отделяют треугольники друг от друга. Знание содержимого каждого из треугольников помогает в диагностике и планировании лечения при самых различных патологических состояниях шеи, от опухолей до проникающих травм и инфекций.
При рассмотрении шеи в поперечном сечении можно выделить несколько клетчаточных пространств, разделенных фасциями. Выделяют две основные фасции шеи: поверхностную и глубокую. Поверхностная фасция шеи окутывает платизму и мимические мышцы. Глубокая шейная фасция разделяется на три листка: поверхностный, средний и глубокий. Поверхностный листок глубокой шейной фасции покрывает трапециевидную, грудинно-ключично-сосцевидную и мышцы, крепящиеся к подъязычной кости.
Средний листок глубокой шейной фасции окутывает глотку, гортань, трахею, пищевод, щитовидную и паращитовидные железы, а также глубокие мышцы шеи. Глубокий листок глубокой шейной фасции (предпозвоночная фасция) окутывает позвоночный столб и окружающие его мышцы. Фасциальные влагалища ограничивают распространение инфекционных процессов (например, абсцессов) вдоль шеи. Знание организации клетчаточных пространств шеи позволяет определить этиологию, интерпретировать симптомы и прогнозировать осложнения инфекций глубоких фасциальных пространств шеи.
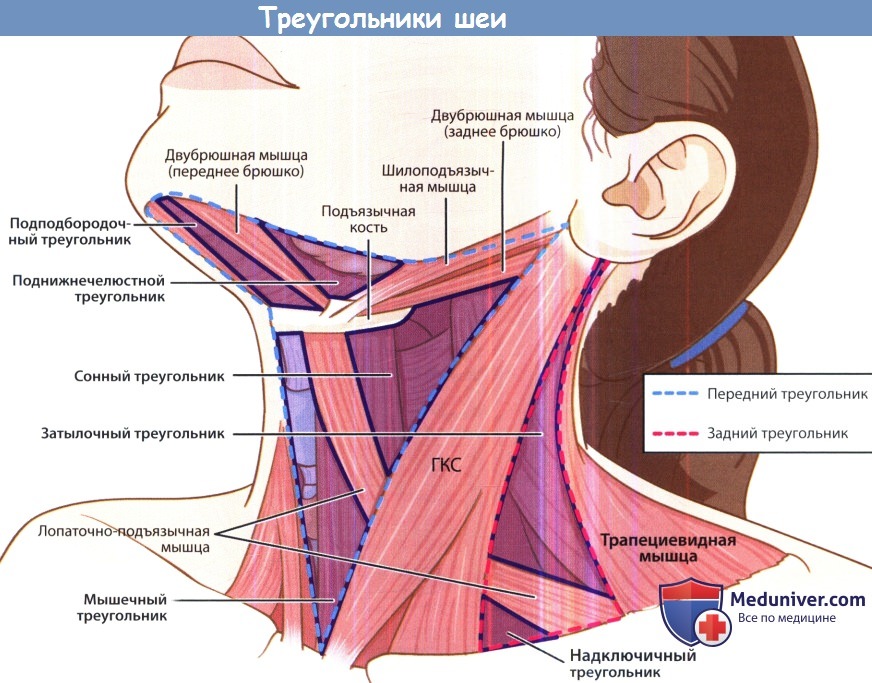
ГКС — грудино-ключично-сосцевидная мышца. 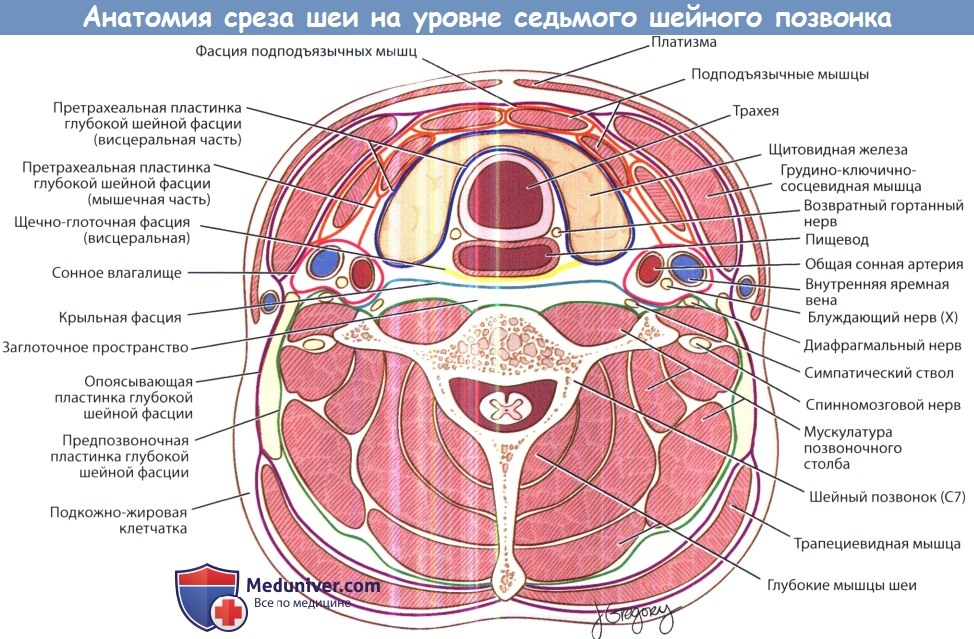
Фасциальные пространства шеи.
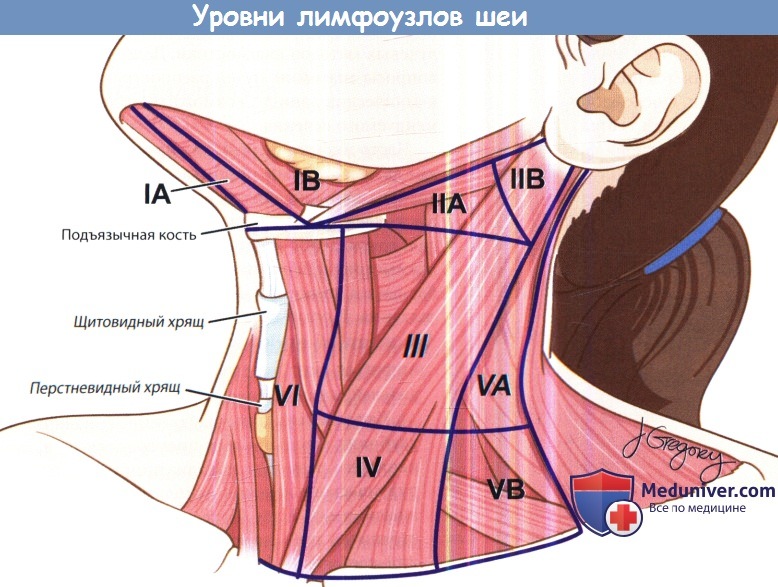
б) Причины увеличения лимфоузлов шеи у детей. Шейные лимфоузлы принято группировать по уровням. Всего на шее выделяют шесть уровней лимфоузлов. Уровень I ограничен сверху нижней челюстью, снизу подъязычной костью, латеральными границами его являются передние края грудинно-ключично-сосцевидных мышц. Уровни II, III и IV располагаются приблизительно вдоль грудинно-ключично-сосцевидной мышцы. Уровень II сверху ограничен сосцевидным отростком, снизу — подъязычной костью.
Уровень III расположен между подъязычной костью и перстневидным хрящом, уровень IV между перстневидным хрящом и ключицей. Уровень V расположен позади грудинно-ключично-сосцевидной мышцы. Уровень VI располагается медиальнее грудинно-ключично-сосцевидных мышц и ниже подъязычной кости.
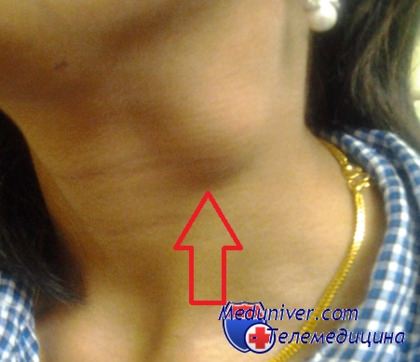
Внимательное обследование шеи является ключевым моментом осмотра любого ребенка. Шею следует тщательно осмотреть и пропальпировать. Лимфоузлы могут пальпироваться и в норме. Нормальные лимфоузлы обычно имеют следующие характеристики: безболезненны, смещаются по отношению к коже и глубжележащим тканям, имеют сферическую или овальную форму, не больше 10 мм в диаметре.
Обнаружение болезненного лимфоузла или лимфоузла больше 10 мм у ребенка, перенесшего недавно респираторную инфекцию или инфекцию головы и шеи, является нормой. Изолированная шейная лимфаденопатия должна насторожить врача. Тщательный сбор анамнеза и внимательный осмотр часто позволяют найти причинную инфекцию, протекающую субклинически. Насторожить врача должны следующие признаки: если в течение 4-6 недель после разрешения инфекционного заболевания сохраняются узлы больше 10 мм в диаметре и/или болезненные лимфоузлы; узлы, спаянные с окружающими тканями; узлы больше 20 мм вне зависимости от наличия или отсутствия острого заболевания, а также флюктуация, которая может быть признаком некроза или формирования абсцесса.
Иногда для постановки диагноза достаточно лишь одного осмотра, но в некоторых случаях показано использование дополнительных методов диагностики. К примеру, лимфоузлы, расположенные глубже грудинно-ключично-сосцевидной мышцы, достаточно сложно пропалъпировать и дифференцировать от других образований шеи. Соответственно, если полностью пропальпировать узел невозможно, то невозможно оценить и его размер. Кроме того, использование лучевых методов диагностики позволяет определить соотношение лимфоузла с другими органами и крупными сосудами, что может быть крайне полезно при планировании хирургического лечения.
При наличии показаний методом выбора является КТ с контрастом. Воздействие ионизирующего излучения всегда должно сводиться к минимуму, особенно для пациентов детского возраста. Разумное использование лучевых методов позволяет снизить риск повреждения хромосом и формирования онкологических заболеваний.
Оториноларингологов часто вызывают на консультацию к пациентам с целью определить причину лимфаденопатии или отличить нормальные лимфоузлы от патологических. Пользуясь информацией, приведенной выше, а также данными клиники, необходимо принять решение: наблюдать за пациентом или начинать лечение. Более того, оториноларинголог должен суметь объяснить пациенту, его родителям и педиатру, почему именно он принял то или иное решение.
Лечение шейной лимфаденопатии зависит от ее причины. Иногда поначалу этиологию лимфаденопатии установить не удается, поэтому внимание уделяется самим лимфоузлам. В соответствующих случаях можно прибегнуть к выжидательной тактике, например, в случае здорового ребенка с увеличением лимфоузлов не более 20 мм после перенесенной вирусной инфекции. Пациента и членов его семьи нужно убедить в том, что лимфоузлы сами по себе не представляют какой-либо опасности требуют не срочного лечения, а лишь наблюдения до самопроизвольного разрешения.
Если лимфаденопатия является вторичной по отношению к какому-либо инфекционному процессу, возможно назначение антибиотиков. Назначается 10-14-дневный курс амоксициллина с клавулановой кислотой (при аллергии на пенициллины антибиотиком выбора является клиндамицин). Если случай является диагностически неясным, возможно выполнение тонкоигольной биопсии узла с цитологическим исследованием биоптата (и/или с выполнением посева). В зависимости от возраста, уровня развития и готовности ребенка сотрудничать, биопсия выполняется либо под местной, либо под общей анестезией.
Если тонкоигольной биопсии для постановки диагноза оказалось недостаточно, а у врача все еще сохраняется высокая степень клинической настороженности, выполняется эксцизионная биопсия лимфоузла. В большинстве случаев она выполняется под общей анестезией в условиях операционной. После забора материала хирург может сразу же отправить его на определение грибкового и бактериального состава (аэробные, анаэробные, кислотоустойчивые бактерии). Кроме того, если материал был отправлен в свежем виде, возможно его исследование методом проточной цитометрии (этот метод позволяет патологу диагностировать лимфому).
Видео техники пальпации лимфатических узлов
Редактор: Искандер Милевски. Дата обновления публикации: 19.7.2021
Увеличение лимфоузла у ребенка на шее что
Эти периферические органы иммунитета могут увеличиваться местно. В таком случае речь идет об увеличении одного или двух узелков, находящихся недалеко от места воспаления. Например, увеличенные миндалины при ангине. Однако увеличение лимфоузлов может быть системным, во всем организме, в том числе и вокруг внутренних органов, например, около легких или селезенки. Разумеется, прощупать многие из внутренних узлов невозможно, тогда на помощь приходят рентгенография, УЗИ, компьютерная томография.
У детей увеличение лимфоузлов не всегда является патологией. Например, в норме у них прощупываются шейные, подмышечные, паховые узлы, в два года могут несколько увеличиваться миндалины во рту. Все это связано с перестройками в детской иммунной системе, когда большое количество клеток иммунитета мигрируют в узлы для своего дальнейшего развития.
При разных инфекциях характер измененных лимфатических узлов бывает специфическим, и это является ценным диагностическим признаком. Задача родителей сводится к регулярной проверке лимфатических узелков ребенка, ощупыванию и определению их характера, а также своевременному обращению к специалисту с подозрением на ту или иную инфекционную болезнь. Кстати, часто увеличенные узлы сочетаются с определенным типом лихорадки и многими другими симптомами, позволяющими врачу определить заболевание почти наверняка.
В норме узлы, которые прощупываются, похожи на просяное зернышко, то есть они довольна маленькие (до 50 мм), при этом подвижны, как говорят врачи «не спаяны с окружающими тканями». При мононуклеозе они могут увеличиваться до размеров горошины или даже куриного яйца. При касании они лишь слегка болезненны, сохраняют подвижность, на ощупь плотноваты, а кожа над ними выглядит обычно. В некотрых случаях шея видимо утолщается, за счет воспаления клетчатки вокруг лимфоузлов, так называемая «бычья шея». Иногда спустя 2-4 недели лимфоузлы несколько уменьшаются, но в целом остаются увеличенными длительное время: от нескольких месяцев до года.
Также возникает длительное повышение температуры до 38-39 градусов, покраснение и отек слизистой оболочки горла, увеличение миндалин, болезненная ангина и затрудненное дыхание через нос. Таким образом, инфекционный мононуклеоз «маскируется» под обычную ОРВИ. Поэтому установить факт наличия именно мононуклеоза можно только при помощи лабораторного анализа.
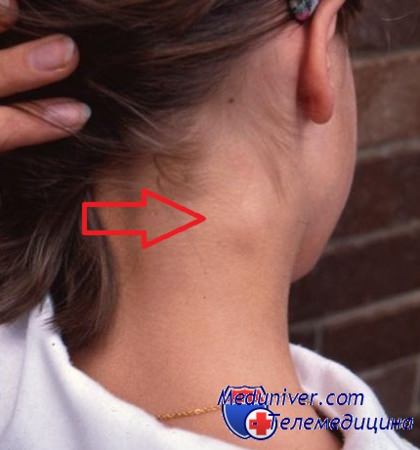
Краснуха также характеризуется увеличением лимфатических узлов. В этом случае увеличение узлов системное, особенно сильно меняются в размерах затылочные и задние ушные лимофузлы. Они становятся плотными, и при их ощупывании ребенок испытывает боль. При этом повышается температура, затем на лице появляется сыпь, которая со временем «спускается» на туловище и конечности.
При инфекционных заболеваниях дыхательных путей степень увеличения узлов зависит от того, насколько выражен и длителен воспалительный процесс. При этом практически всегда увеличиваются миндалины, несильно увеличиваются шейные, затылочные лимфоузлы, они болезненны при ощупывании, немного уплотнены, и кожа над ними не изменена. При трахеитах, бронхитах, пневмониях могут быть увеличены внутригрудные лимфоузлы, прощупать их невозможно. Многое здесь зависит от самого возбудителя инфекции, в некоторых случаях увеличение лимфатических узлов может быть и системным.
Лимфоузлы при бруцеллезе, как и при инфекционном мононуклеозе, долгое время остаются увеличенными. Родителей при этом должен насторожить тот факт, что накануне ребенок употреблял недостаточно термически обработанное мясо скота или сырое молоко, именно так и передается возбудитель этой инфекции. Лимфоузлы при бруцеллезе увеличиваются системно, при этом можно сказать, что размер узлов зависит от количества бактерий, находящихся и размножающихся в них.
Заражение туляремией возможно несколькими путями. Например, при употреблении мяса больного животного. При укусе насекомых или контакте с животными (зайцами, мышами и т.д.) в месте внедрения возбудителя образуется язвочка, и увеличиваются близлежащие лимфатические узлы, возможно и системное их увеличение. Все это часто сочетается с лихорадкой, воспалением слизистой оболочки горла и конъюнктивы глаз.
Родителям важно понимать, что лимфатическая система распространена по всему организму, и в лимфу сбрасываются яды, токсины и возбудители инфекции из всех органов и тканей. За каждый участок организма отвечают свои группы лимфатических узлов. К примеру, заболевания зубов могут вызвать увеличение подбородочных, подчелюстных узлов. Заболевания дыхательных путей приводят к увеличению шейных, затылочных, околоушных лимфоузлов. Если инфекция локализовалась в руке или ноге, то увеличиваются чаще локтевые или подколенные узлы соответственно. Поэтому возбудителя чаще всего приходится искать рядом с воспалившимся узлом. Вторым важным моментом является то, что лимфатические узлы, увеличенные из-за инфекции, чаще всего мягкие на ощупь и подвижные. А вот как будто бы каменный узел, плотно спаянный с окружающими тканями может быть тревожным признаком развития опухоли. Узел, который остается увеличенным более двух недель, однозначно требует похода к врачу и сдачи дополнительных анализов.
Увеличенные лимфоузлы – иммунный ответ организма. О чем он говорит?
Ощутимое увеличение одного или нескольких лимфатических узлов, на медицинском языке называемое лимфоаденопатией, часто встречается в детском возрасте. Высокая частота обращения связана с тем, что лимфатическая система у ребенка до 12 лет еще формируется. Как правило, это происходит на фоне простудных заболеваний, ангины или воспаления уха. Однако, в некоторых случаях проблема может оказаться намного серьезнее и указывать на скрытые онкологические процессы в организме, например лейкемию или лимфому.
По этой причине калининградцам стоит отнестись к данной проблеме со всей серьезностью и не оставлять ситуацию без врачебного внимания. Осветим важные моменты, касающиеся работы лимфатической системы.
Что считать нормой, а что – патологией?
В состоянии нормы лимфатические узлы, как у взрослого, так и у ребенка, не заметны и практически не прощупываются. Их размеры варьируются от 5 до 10 мм. Однако, при проникновении болезнетворных бактерий в организм, внутри них начинает происходить активная работа по их уничтожению.
В этой связи мы можем сказать о том, что увеличение узла более, чем на 1см является веским основанием для обращения к врачу.
Заметим, что лимфоаденопатия может проявляться:
Только врач может определить истинную причину, то есть патологический процесс, на который среагировала лимфатическая система. И не всегда это может быть банальная инфекция. Об этом необходимо помнить родителям.
Сопровождающая симптоматика
Припухшие лимфатические узлы – не единственный неприятный симптом, который могут заметить внимательные родители. Общую картину могут дополнить и другие клинические проявления, такие как:
Вышеперечисленные симптомы указывают на скрытые заболевания, которые вызвали естественную реакцию лимфатической системы. Они могут проявиться резко, стремительно нарастая, в случае острой фазы заболевания, а могут быть малозаметными продолжительное время при хроническом течении патологического процесса.
Причины патологического механизма
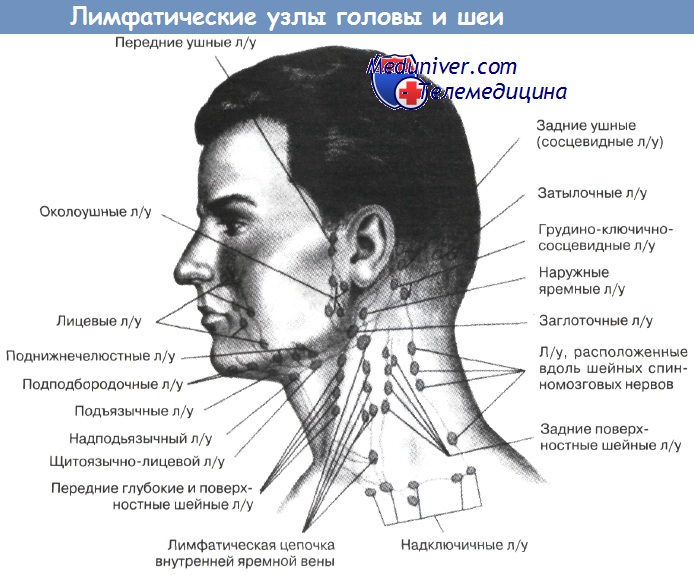
Начнем с того, что в области лица и шеи находится десять пар лимфоузлов, в которые «впадают» лимфатические сосуды. К лимфоузлам головы относят: околоушные и сосцевидные, затылочные и лицевые, подбородочные и нижнечелюстные. К шейным: передние и латеральные (поверхностные и глубокие). Поэтому возникновение болезненных ощущений рядом с ушами или под челюстью может говорить о воспалении лимфатических узлов.
Перечислим основные группы причин, которые приводят к реакции лимфатической системы, согласно частоте их распространения:
Заметим, что при инфекционной природе воспаления узлы, как правило, мягкие и не вызывают болевых ощущений. После того, как инфекция побеждена, лимфоузлы возвращаются к нормальным размерам.
О каких заболеваниях идет речь?
Переходя к перечню заболеваний, протекающих с вовлечением лимфоидной ткани, заметим, что существуют заболевания, связанные как с первичным поражением лимфоузлов (лимфаденит), так и вторичным, – как реакция на инфекционное заболевание. Чаще всего мы имеем дело со вторичным процессом. Причиной воспаления узлов в таких случаях могут быть:
Исходя из практики, можно сделать следующий вывод: первое место занимают инфекционные заболевания, затем идут системные заболевания соединительной ткани и крови, и третье место занимают патологии опухолевого характера.
Методы диагностики
Как мы уже выяснили лимфоаденопатия может быть опухолевой и неопухолевой природы. Поэтому цель всех диагностических мероприятий сводятся к тому, чтобы выявить очаг воспаления, который вызвал развитие инфекционного процесса в организме, либо опухоль и системные нарушения.
При осмотре ребенка отоларинголог оценивает лимфатические узлы по следующим признакам:
В зависимости от симптомов и подозрений ЛОР-врач может прибегнуть к биопсии увеличенного лимфоузла (пункции) с целью дальнейшего исследования полученного материала. Также во всех случаях пациенту необходимо сдать общий анализ крови и мочи.
При необходимости в процессе диагностики могут применяться аппаратные методики исследования, такие как компьютерная томография (КТ), магнитно-резонансная томография (МРТ) или ультразвуковое исследование (УЗИ).
В случае подозрения на онкологию, пациент будет направлен к врачу-онкологу. Также решение вопроса может находиться в компетенции врача инфекциониста, гематолога.
Лечение лимфаденопатии
Лечебная терапия зависит от причины, которая вызвала иммунный ответ организма. Если причиной воспаления стали инфекции ЛОР-органов, то решением проблемы занимается отоларинголог. Проблема успешно решается медикаментозно. Пациенту будет рекомендовано:
Схема лечения при онкологии предполагает проведение химиотерапии или лучевой терапии, после чего лимфатические узлы самостоятельно уменьшаться. Лечением занимается врач-онколог.
Системные заболевания – компетенция врача-ревматолога.
Обращаем внимание родителей на то, что греть лимфоузлы категорически нельзя. Также запрещается давить и массировать лимфоузлы. При обнаружении любых подозрительных шишек на шее следует незамедлительно обратиться к врачу, а не заниматься самолечением.
Лимфаденит у детей
Лимфаденит у детей – это воспалительная реакция лимфатических узлов в ответ на локальные или общие патологические процессы в организме. Серозный лимфаденит у детей протекает с увеличением, уплотнением, болезненностью лимфоузлов; гнойный лимфаденит сопровождается местными (гиперемией, отеком) и общими симптомами (резким ухудшением самочувствия, лихорадкой). Диагноз лимфаденита у детей устанавливается на основании клинического осмотра, общего анализа крови, УЗИ и пункции лимфоузлов. В лечении лимфаденита у детей применяется консервативная тактика (антибактериальная, десенсибилизирующая, дезинтоксикационная терапия, местные аппликации, УВЧ) или хирургическое вскрытие и дренирование гнойного очага с обязательной ликвидацией первичного источника инфекции.
МКБ-10
Общие сведения
Лимфаденит у детей – инфекционный или неинфекционный воспалительный процесс в периферических органах лимфатической системы – лимфоузлах. Лимфадениту принадлежит одно из ведущих мест по частоте встречаемости в педиатрической практике, что обусловлено морфофункциональной незрелостью лимфатической системы ребенка. Чаще всего лимфаденит наблюдается у детей в возрасте от 1 до 6 лет и имеет более бурное течение, чем у взрослых. Лимфаденит у детей развивается вторично, осложняя течение основных инфекционно-воспалительных заболеваний, поэтому увеличение лимфатических узлов у ребенка может обнаруживаться различными детскими специалистами: врачом-педиатром, детским отоларингологом, детским стоматологом, детским хирургом, детским иммунологом, детским ревматологом и др.
Причины
Рост и развитие лимфоидных образований у детей продолжается до 6-10 лет; этот период связан с повышенной восприимчивостью к различным инфекционным агентам и недостаточной барьерно-фильтрационной функцией. Лимфоузлы, как элементы иммунной защиты, вовлекаются во все патологические процессы, протекающие в организме: распознавая и захватывая чужеродные частицы (бактерии, токсины, продукты распада тканей), они препятствуют их распространению из местного очага и попаданию в кровь.
Лимфаденит у детей чаще всего имеет неспецифический генез, его основными возбудителями являются гноеродные микроорганизмы, в первую очередь, стафилококки и стрептококки. При лимфадените у детей обычно имеется первичный очаг острого или хронического гнойного воспаления, из которого инфекция попадает в лимфоузлы с током лимфы, крови или контактным путем.
В некоторых случаях лимфаденит у детей может быть связан с заболеваниями крови (острыми и хроническими лейкозами), опухолями лимфоидной ткани (лимфосаркомой, лимфогрануломатозом), а также травматическим повреждением самих лимфоузлов. Лимфаденит обычно наблюдается у детей с лимфатико-гипопластическим диатезом, часто болеющих ОРВИ, имеющих в анамнезе сопутствующие герпесвирусные инфекции (ЦМВ, вирус Эпштейна-Барра) и хронические заболевания ЖКТ.
Классификация
В зависимости от типа возбудителя выделяют неспецифический и специфический лимфаденит у детей, который может иметь острое (до 2-х недель), подострое (от 2-х до 4-х недель) или хроническое (более месяца) течение. По характеру воспалительных изменений лимфатических желез у детей различают серозные (инфильтрационные), гнойные, некротические (с расплавлением узлов) лимфадениты и аденофлегмоны.
Симптомы
Серозная стадия острого неспецифического лимфаденита у детей (1-3 сутки заболевания) проявляется болезненными, заметно увеличенными в размерах и плотно-эластичными на ощупь регионарными лимфоузлами, без потери их подвижности и развития местной кожной реакции. Общее состояние ребенка не нарушено, температура колеблется от нормальных до субфебрильных значений.
Переход острого лимфаденита в гнойную стадию (3-6 сутки заболевания) протекает с ярко выраженными местными признаками и резким ухудшением самочувствия детей. Наблюдаются признаки интоксикации: озноб, высокая температура (до 40ºС), головная боль, сильная слабость, отсутствие аппетита и нарушение сна. В области пораженных лимфоузлов возникают интенсивные тянущие или стреляющие боли, явления периаденита, местная гиперемия и отек кожи. Возможно развитие аденофлегмоны с появлением очагов флюктуации и выходом гнойного воспаления за пределы лимфоузла. Аденофлегмоны челюстно-лицевой области могут осложниться тромбозом кавернозного синуса, медиастинитом, сепсисом.
Хроническая форма лимфаденита у детей может развиться первично, если возбудителями являются слабовирулентные микроорганизмы, или стать продолжением острой формы заболевания. При хроническом течении вне обострения лимфоузлы увеличены, ограничены в подвижности, достаточно плотные, но безболезненные; самочувствие ребенка не нарушено; нагноение развивается редко. При наличии у ребенка очага хронической инфекции, длительно поддерживающего вялотекущий лимфаденит, лимфоузлы постепенно разрушаются и замещаются грануляционной тканью.
Туберкулезный лимфаденит у детей имеет продолжительное течение, ограничивается обычно шейной группой лимфоузлов, собранных в плотный, безболезненный, значительный пакет, похожий на ошейник. Туберкулезный лимфаденит у детей может осложняться казеозным распадом, образованием свищевых ходов, рубцовыми изменениями кожи.
Специфический лимфаденит, связанный с вакцинацией против туберкулеза («бецежеит»), может развиться у детей с низкой и измененной общей реактивностью, проявляясь хроническим кальцинирующим казеозным поражением подмышечных лимфоузлов. Генерализованный лимфаденит у детей отмечается при диссеминированном туберкулезе легких и хронической туберкулезной интоксикации; сопровождается характерным фиброзированием узлов («железы-камушки»).
Диагностика
Диагностика лимфаденита у детей включает тщательный физикальный осмотр, оценку клинической картины и анамнеза заболевания, исследование клинического анализа крови, УЗИ лимфатических узлов и ряд дополнительных дифференциально-диагностических исследований. Выявление лимфаденита у детей может потребовать обследования у врачей различных специальностей: педиатра, инфекциониста, детского отоларинголога, гематолога, хирурга, фтизиатра.
В ходе диагностики необходимо установить этиологию лимфаденита у детей, выявить первичный очаг гнойного воспаления. Вспомогательными методами выявления туберкулезного лимфаденита у детей служат туберкулиновые пробы, рентгенография грудной клетки, диагностическая пункция и бактериологический посев материала. При подозрении на онкологический процесс выполняется биопсия лимфатических узлов с цитологическим и гистологическим исследованием ткани.
Дифференциальная диагностика лимфаденитов различной локализации у детей проводится с опухолями слюнных желез, метастазами злокачественных новообразований, флегмоной, ущемленной паховой грыжей, остеомиелитом, системными заболеваниями (саркоидоз, лейкоз), диффузными заболеваниями соединительной ткани (ювенильный ревматоидный артрит, системная красная волчанка, дерматомиозит).
Лечение лимфаденита у детей
Лечение лимфаденита у детей определяется стадией, типом заболевания, степенью интоксикации и направлено на купирование инфекционно-воспалительных процессов в лимфоузлах и устранение первичного очага инфекции.
При остром серозном и хроническом неспецифическом лимфадените у детей применяют консервативную терапию, включающую антибиотики (цефалоспорины, полусинтетические пенициллины, макролиды), десенсибилизирующие средства, местное лечение (сухое тепло, компрессы с мазью Вишневского, УВЧ). Показаны общеукрепляющие препараты – кальция глюконат, аскорутин, витамины, иммуностимуляторы.
При отсутствии эффекта терапии или переходе лимфаденита в гнойную стадию, ребенка госпитализируют и проводят экстренное вскрытие, дренирование и санацию гнойного очага. В случае некротического лимфаденита у детей выполняют тщательный кюретаж полости, при необходимости производят удаление лимфоузла. В послеоперационном периоде показана комплексная противовоспалительная и дезинтоксикационная терапия. Лечение специфического туберкулезного лимфаденита у детей проводят в специализированных лечебных учреждениях.
Прогноз и профилактика
Прогноз лимфаденита у детей при своевременном адекватном лечении – благоприятный, при длительном хроническом течении возможно замещение лимфоидной ткани на соединительную; иногда в области пораженных лимфоузлов развивается нарушение лимфооттока (лимфостаз).
Предупреждение лимфаденита у детей заключается в устранении источников хронической инфекции, своевременном лечении зубов, травматических и гнойных поражений кожи и слизистых оболочек, повышении общей и местной сопротивляемости организма.