«Утро начинается с рассвета. » и повышения артериального давления
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Известно, что у здоровых лиц ночью в процессе сна происходит снижение, а утром, в результате физической активизации, повышение артериального давления. При бытовых нагрузках утреннее АД, как правило, не превышает более чем на 15–20% ночной уровень и практически не отличается от такового в дневные часы. У больных с артериальной гипертонией утреннее повышение АД может быть значительно большим как по величине, так и по продолжительности [2]. Именно с утренним повышением АД во многом связывается более чем трехкратный риск возникновения инфаркта миокарда, нарушения ритма сердца и внезапной смерти больных с сердечно–сосудистыми заболеваниями в первые часы после пробуждения и подъема с постели [8,9]. Утреннее повышение АД происходит в результате нейро–гуморальной дисрегуляции, в том числе гиперактивации ренин–ангиотензиновой системы [3]. В этой связи особую актуальность приобретает вопрос о возможности применения для эффективного контроля АД в утренние часы ингибиторов АПФ, выбор которых на практике является весьма широким.
Целью настоящего исследования явилось изучение эффективности применения иАПФ – эналаприла и лизиноприла для коррекции артериального давления в утренние часы.
Материалы и методы исследования
Было обследовано 62 пациента с АГ I–II степени со стойким повышением АД в утренние часы. Больным проводилось суточное мониторирование артериального давления (СМАД) с помощью аппаратов АВРМ–04 и Кардиотенз–01 (бифункциональный монитор АД и ЭКГ) фирмы Медитекс, Венгрия. При проведении СМАД применялись следующие временные интервалы измерения АД: утренний период (первые 90 минут после пробуждения от сна и подъема с постели) – через каждые 10 минут; дневной период – 15 минут; ночной период – 30 минут. Выделенный утренний период СМАД с более частым измерением показателей получил условное обозначение – «утреннее мониторирование АД», или сокращенно УМАД. При УМАД отдельно рассчитывались утренние средние показатели АД и ЧСС, их вариабельность, а также временной (% утреннего периода, когда отмечалось повышение АД > 140/90 мм рт.ст.) и гипертонический (величина площади под кривой, графически отражающей степень утреннего превышения АД >140/90 мм рт.ст.) индексы.
В первой группе у 32 больных было проведено курсовое (1 месяц) лечение эналаприлом по 5–10 мг 2 раза в сутки. Вторую группу составили 30 больных, которые на протяжении 1 месяца принимали лизиноприл (Диротон, фармацевтическая компания «Гедеон Рихтер», Венгрия), по 10–20 мг однократно в сутки. Титрование дозировок препаратов проводилось в течение первой недели лечения под казуальным контролем АД. СМАД проводили перед началом лечения и через месяц после применения иАПФ.
При анализе полученных результатов применялась стратификационная рандомизация больных и использовались парные критерии Стьюдента.
Результаты исследования
В процессе стратификационной рандомизации были сформированы сопоставимые группы больных (табл. 1).
При анализе результатов СМАД была выявлена в целом сопоставимая динамика показателей, характеризовавшаяся снижением систолического и диастолического АД за сутки, дневной и ночной периоды, а также уменьшением индексов времени и площади (табл. 2).
Существенные различия в группах обследованных больных были выявлены при оценке показателей утреннего мониторирования АД. Утренний антигипертензивный эффект лизионоприла был значительно более выражен по сравнению с таковым при применении эналаприла. О последнем свидетельствовало более чем двукратное различие в динамике практически всех показателей УМАД (табл. 3).
Утренний эффект эналаприла имел дозозависимый характер, он был достигнут у всех 6 больных, принимавших вечером 10 мг препарата, и только у 5 из 13 больных, принимавших на ночь 5 мг эналаприла. Возможности увеличения вечерней дозы эналаприла были ограничены ночным снижением АД у 10 больных и риском развития артериальной гипотензии.
Обсуждение результатов
В настоящее время организация эффективной профилактики, диагностики и лечения артериальной гипертензии осуществляется в соответствии с современными рекомендациями, учитывающими степень риска сердечно–сосудистых заболеваний, особенностей их течения и возможностей фармакотерапии [1,5,7]. Последние значительно расширились в связи с широким применением на практике ингибиторов АПФ. Результаты настоящего исследования свидетельствуют о том, что важным критерием при выборе ингибитора АПФ является его способность эффективно контролировать АД в утренние часы. Этот критерий приобретает особое значение в связи с риском развития в утренние часы инфаркта миокарда и внезапной смерти больных [8,9]. В ранее проведенных исследованиях было показано, что эналаприл и лизиноприл обладают сопоставимым антигипертензивным эффектом [4,6]. Оба препарата имеют комплексный механизм действия, включающий вазодилатацию, диуретический и симпатолитический эффекты. Обладая органопротективными свойствами, они наиболее часто применяются для лечения артериальной гипертонии и сердечной недостаточности. Вместе с тем у эналаприла и лизиноприла имеется ряд фармакологических особенностей, которые необходимо учитывать при лечении больных.
Эналаприл–малеат – липофильный пролекарственный препарат, активирующийся в процессе первичного печеночного метаболизма. Длительность действия образующегося активного метаболита – эналаприлата – колеблется от 12 до 24 часов. Лизиноприл является активным, не требующим первичной биотрансформации, нелипофильным препаратом с длительностью действия более 24 часов [6].
На практике при выборе иАПФ учитывается длительность действия препарата, состояние печени больного, наличие ожирения и сопутствующей патологии. Несомненно, важно оценить реальные возможности применения препарата для контроля артериального давления в утренние часы. Для этих целей необходимо проведение мониторирования АД [2].
В настоящем исследовании был применен простой и доступный для практического применения способ оценки изменения АД и ЧСС в утренние часы, заключавшийся в выделении при проведении СМАД отдельного утреннего периода, в течение которого АД измерялось с 10–минутными интервалами, с последующим расчетом средних утренних показателей АД, ЧСС, их вариабельности, а также индексов времени, площади гипертонии и гипотонии. Период утреннего мониторирования АД ограничивался первыми 90 минутами с момента подъема пациента с постели.
По данным УМАД у всех обследованных больных исходно было выявлено стойкое утреннее повышение АД. Последнее было связано с тем, что две трети больных лечились по поводу АГ нерегулярно и в основном препаратами короткой и средней (до 12 часов) продолжительности действия. Выявленный утренний антигипертензивный эффект у эналаприла и особенно у лизиноприла связан с более продолжительным и комплексным действием препаратов.
Полученные в исследовании данные еще раз подтвердили важную роль активации ренин–ангиотензиновой системы в утреннем повышении АД и позволили отнести иАПФ к средствам выбора для коррекции утренней гипертензии. Так, оба применявшихся ингибитора АПФ (эналаприл – при двукратном, а лизиноприл – при однократном приеме) эффективно контролировали АД на протяжении всех суток, в том числе и утром. При лечении эналаприлом утренний антигипертензивный эффект был достигнут во всех случаях, когда препарат назначался второй раз вечером в дозе 10 мг. Вместе с тем у дипперов, т.е. больных с низким ночным давлением, эта доза была слишком высокой, так как вызывала развитие ночной гипотензии, а 5 мг – были недостаточно эффективны для предотвращения утреннего повышения АД. Лишь у 5 из 13 (38%) дипперов вечерний прием 5 мг эналаприла сопровождался утренним антигипертензивным эффектом. У остальных больных последний был достигнут в результате альтернативного применения лизиноприла в дозе 10 мг 1 раз в сутки. В группе больных, изначально леченных лизиноприлом, антигипертензивный утренний эффект был достигнут в 80% случаев, при этом у дипперов не возникало проблем, связанных с развитием ночной гипотензии. Выявленные преимущества лизиноприла могут быть объяснены особенностями фармакокинетики препарата, обеспечивающими при его однократном приеме более плавное и стабильное на протяжении суток снижение АД. Эналаприл малеат также обладает способностью предотвращать повышение АД в утренние часы, однако для этого необходимо двукратное применение препарата в сутки с обязательным титрованием вечерней дозы, в том числе в целях предотвращения ночной гипотензии.
Выводы
1. Лизиноприл и эналаприл являются высокоэффективными антигипертензивными средствами, обладающими способностью снижать и предотвращать повышение АД в утренние часы. Утренний антигипертензивный эффект достигается при применении эналаприла два раза в сутки, лизиноприла – один раз в сутки.
2. По выраженности утреннего антигипертертензивного эффекта лизиноприл (Диротонв) обладает преимуществом перед эналаприлом.
3. Лечение больных с артериальной гипертензией целесообразно проводить под контролем суточного мониторирования АД с дополнительным анализом утреннего периода.
Что такое артериальная гипертензия (гипертония)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зафираки Виталия Константиновича, кардиолога со стажем в 24 года.
Определение болезни. Причины заболевания
Повышением артериального давления могут сопровождаться десятки различных хронических заболеваний, и гипертоническая болезнь — лишь одно из них, но самое частое: примерно 9 случаев из 10. Диагноз ГБ устанавливается в тех случаях, когда имеется стабильное повышение АД, но при этом никаких иных заболеваний, которые приводят к повышению АД, не обнаруживается.
Гипертоническая болезнь — это болезнь, для которой стабильное повышение АД служит основным ее проявлением. Факторы риска, увеличивающие вероятность ее развития, были установлены при наблюдениях за большими группами людей. Помимо имеющейся у некоторых людей генетической предрасположенности, среди таких факторов риска находятся:
Симптомы артериальной гипертензии
Повышенное артериальное давление само по себе у многих людей не проявляется какими-либо субъективными ощущениями. Если же повышенное АД сопровождается симптомами, это может быть ощущение тяжести в голове, головная боль, мелькание перед глазами, тошнота, головокружение, неустойчивость при ходьбе, а также ряд других симптомов, довольно неспецифичных для повышенного артериального давления. Перечисленные выше симптомы гораздо отчетливее проявляют себя при гипертоническом кризе — внезапном значительном подъеме АД, приводящем к явному ухудшению состояния и самочувствия.
Можно было бы и дальше перечислять через запятую возможные симптомы ГБ, но особой пользы в этом нет. Почему? Во-первых, все эти симптомы неспецифичны для гипертонической болезни (т.е. могут встречаться как по отдельности, так и в различных сочетаниях и при других болезнях), а во-вторых, для констатации наличия артериальной гипертонии важен сам факт стабильного повышения артериального давления. А выявляется это не оценкой субъективных симптомов, а только при измерениях АД, причем неоднократных. Имеется в виду, во-первых, что «за один присест» следует измерять АД дважды или трижды (с небольшим перерывом между измерениями) и принимать за истинное АД среднее арифметическое из двух или трех измеренных значений. Во-вторых, стабильность повышения АД (критерий диагностики гипертонической болезни как хронического заболевания) следует подтвердить при измерениях в разные дни, желательно с интервалом не менее недели.
В случае развития гипертонического криза симптомы будут обязательно, иначе это не гипертонический криз, а просто бессимптомное повышение АД. И симптомы эти могут быть как те, что перечислены выше, так и другие, более серьезные — о них говорится в разделе «Осложнения».
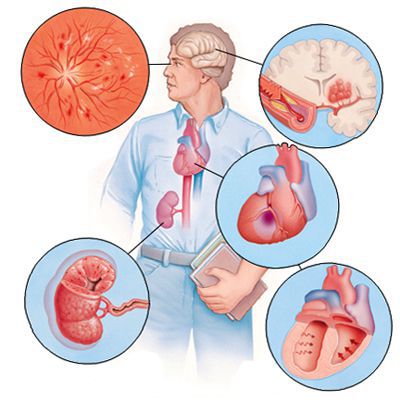
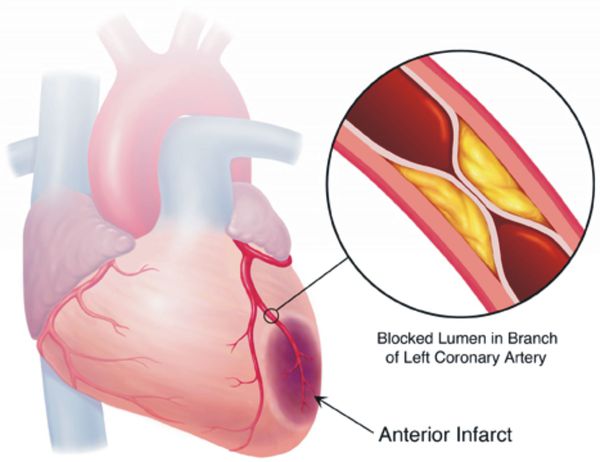
Если гипертоническая болезнь с течением времени — обычно многих лет — приводит к поражению различных органов (их в данном контексте называют «органы-мишени»), то это может проявиться снижением памяти и интеллекта, инсультом либо преходящим нарушением мозгового кровообращения, увеличением толщины стенок сердца, ускоренным развитием атеросклеротических бляшек в сосудах сердца и других органов, инфарктом миокарда или стенокардией, снижением скорости фильтрации крови в почках и т. д. Соответственно, клинические проявления будут обусловлены уже этими осложнениями, а не повышением АД как таковым.
Патогенез артериальной гипертензии
Классификация и стадии развития артериальной гипертензии
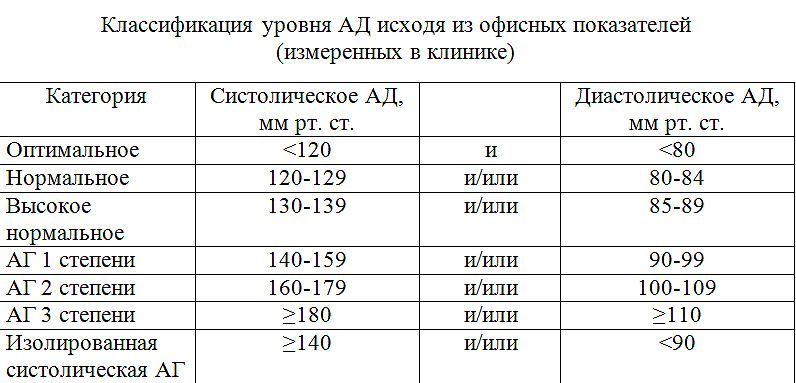
Если значения систолического и диастолического АД попадают в разные категории, то степень артериальной гипертонии оценивается по наивысшему из двух значений, причем неважно — систолическому или диастолическому. Степень повышения АД при диагностике гипертонической болезни устанавливают при неоднократных измерениях в разные дни.
Осложнения артериальной гипертензии
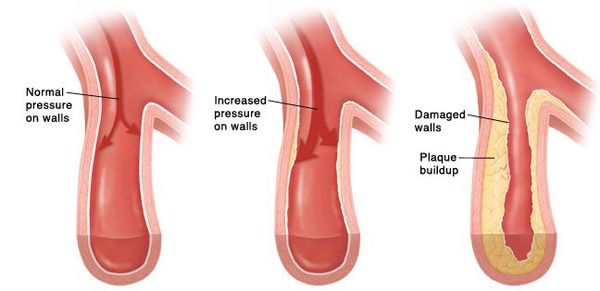
Цель лечения гипертонической болезни — не «сбивание» повышенного артериального давления, а максимальное снижение риска сердечно-сосудистых и других осложнений в долговременном аспекте, поскольку этот риск — опять-таки, при оценке в масштабе «годы-десятилетия» — увеличивается на каждые дополнительные 10 мм рт. ст. уже от уровня АД 115/75 мм рт. ст. Имеются в виду такие осложнения, как инсульт, ишемическая болезнь сердца, сосудистая деменция (слабоумие), хроническая почечная и хроническая сердечная недостаточность, атеросклеротическое поражение сосудов нижних конечностей.
Большинство больных гипертонической болезнью до поры до времени ничего не беспокоит, поэтому у них нет особой мотивации лечиться, регулярно принимая определенный минимум лекарственных препаратов и изменив образ жизни на более здоровый. Однако в лечении гипертонической болезни не существует каких-то одноразовых мероприятий, которые бы позволили навсегда забыть об этой болезни, ничего более не делая для ее лечения.
Диагностика артериальной гипертензии
С диагностикой артериальной гипертонии как таковой все обычно обстоит довольно просто: для этого требуется лишь неоднократно зарегистрированное АД на уровне 140/90 мм рт. ст. и выше. Но гипертоническая болезнь и артериальная гипертония — не одно и то же: как уже говорилось, повышением АД может проявляться целый ряд заболеваний, и гипертоническая болезнь — только одно из них, хотя и самое частое. Врач, проводя диагностику, с одной стороны, должен убедиться в стабильности повышения АД, а с другой — оценить вероятность того, не является ли повышение АД проявлением симптоматической (вторичной) артериальной гипертонии.
Для этого на первом этапе диагностического поиска врач выясняет, в каком возрасте впервые начало повышаться АД, нет ли таких симптомов, как, например, храп с остановками дыхания во сне, приступы мышечной слабости, необычные примеси в моче, приступы внезапного сердцебиения с потливостью и головной болью и т.д. Имеет смысл уточнить, какие лекарственные препараты и биодобавки принимает пациент, т.к. в некоторых случаях именно они могут привести к повышению АД или усугублению уже повышенного. Несколько рутинных (выполняемых практически всем пациентам с повышенным АД) диагностических тестов, наряду со сведениями, полученными в ходе беседы с врачом, помогают оценить вероятность некоторых форм вторичной гипертонии: общий анализ мочи, определение в крови концентрации креатинина и глюкозы, а иногда — калия и других электролитов. В целом же, с учетом невысокой распространенности вторичных форм артериальной гипертонии (около 10% от всех ее случаев) для дальнейшего поиска этих заболеваний как возможной причины повышенного АД надо иметь веские основания. Поэтому, если на первом этапе диагностического поиска не обнаруживается существенных данных в пользу вторичного характера артериальной гипертонии, то в дальнейшем считается, что АД повышено за счет гипертонической болезни. Это суждение может быть иногда впоследствии пересмотрено по мере появления новых данных о пациенте.
Помимо поиска данных за возможный вторичный характер повышения АД, врач устанавливает наличие факторов риска сердечно-сосудистых заболеваний (это нужно для оценки прогноза и более целенаправленного поиска поражения внутренних органов), а также, возможно, уже существующих болезней сердечно-сосудистой системы или их бессимптомного поражения — это влияет на оценку прогноза и стадии гипертонической болезни, выбор лечебных мероприятий. С этой целью, помимо беседы с пациентом и его осмотра, выполняется ряд диагностических исследований (например, электрокардиография, эхокардиография, ультразвуковое исследование сосудов шеи, при необходимости — некоторые другие исследования, характер которых определяется уже полученными о пациенте медицинскими данными).
Суточное мониторирование АД с помощью специальных компактных приборов позволяет оценить изменения АД в ходе привычного для пациента образа жизни. Данное исследование необходимо не во всех случаях — в основном, если измеренное на приеме у врача АД значительно отличается от измеренного дома, при необходимости оценить ночное АД, при подозрении на эпизоды гипотонии, иногда — для оценки эффективности проводимого лечения.
Таким образом, одни диагностические методы при обследовании пациента с повышенным АД применяются во всех случаях, к применению других методов подходят более избирательно, в зависимости от уже полученных о пациенте данных, для проверки предположений, возникших у врача в ходе предварительного обследования.
Лечение артериальной гипертензии
В отношении немедикаментозных мер, направленных на лечение гипертонической болезни, больше всего убедительных доказательств накоплено о положительной роли снижения потребления поваренной соли, уменьшения и удержания на этом уровне массы тела, регулярных физических тренировках (нагрузках), не более чем умеренном употреблении алкоголя, а также об увеличении содержания в рационе овощей и фруктов. Только все эти меры эффективны как часть долговременных изменений того нездорового образа жизни, который и привел к развитию гипертонической болезни. Так, например, снижение массы тела на 5 кг приводило к снижению АД в среднем на 4,4/3,6 мм рт. ст. [9] — вроде бы, немного, но в сочетании с другими вышеперечисленными мерами по оздоровлению образа жизни эффект может оказаться весьма значительным.
Оздоровление образа жизни обосновано практически для всех больных гипертонической болезнью, а вот медикаментозное лечение показано хотя и не всегда, но в большинстве случаев. Если больным с повышением АД 2 и 3 степеней, а также при гипертонической болезни любой степени с высоким рассчитанным сердечно-сосудистым риском медикаментозное лечение назначают обязательно (его долговременная польза продемонстрирована во многих клинических исследованиях), то при гипертонической болезни 1 степени с низким и средним рассчитанным сердечно-сосудистым риском польза такого лечения не была убедительно доказана в серьезных клинических испытаниях. В таких ситуациях возможную пользу от назначения медикаментозной терапии оценивают индивидуально, учитывая предпочтения пациента. Если, несмотря на оздоровление образа жизни, повышение АД у таких пациентов сохраняется на протяжении ряда месяцев при повторных визитах к врачу, необходимо вновь переоценить необходимость применения лекарств. Тем более, что величина расчетного риска часто зависит от полноты обследования пациента и может оказаться значительно выше, чем это представлялось вначале. Почти во всех случаях лечения гипертонической болезни стремятся добиться стабилизации АД ниже 140/90 мм рт. ст. Это не означает, что оно в 100% измерений будет находиться ниже этих значений, но чем реже АД при измерении в стандартных условиях (описанных в разделе «Диагностика») будет превышать этот порог, тем лучше. Благодаря такому лечению значительно уменьшается риск сердечно-сосудистых осложнений, а гипертонические кризы если и случаются, то гораздо реже, чем без лечения. Благодаря современным лекарственным препаратам те негативные процессы, которые при гипертонической болезни неизбежно и подспудно разрушают со временем внутренние органы (прежде всего, сердце, мозг и почки), эти процессы замедляются или приостанавливаются, а в ряде случаев их можно даже обернуть вспять.
Из лекарственных препаратов для лечения гипертонической болезни основными являются 5 классов лекарств [9] :
В последнее время особенно подчеркивается роль в лечении гипертонической болезни первых четыре классов лекарств. Бета-адреноблокаторы тоже используются, но в основном тогда, когда их применения требуют сопутствующие заболевания — в этих случаях бета-блокаторы выполняют двойное предназначение.
В наши дни предпочтение отдается комбинациям лекарственных препаратов, так как лечение каким-то одним из них редко приводит к достижению нужного уровня АД. Существуют также фиксированные комбинации лекарственных препаратов, которые делают лечение более удобным, так как пациент принимает лишь одну таблетку вместо двух или даже трех. Подбор нужных классов лекарственных препаратов для конкретного пациента, а также их доз и частоты приема проводится врачом с учетом таких данных о пациенте, как уровень АД, сопутствующие заболевания и др.
Благодаря многогранному положительному действию современных лекарств лечение гипертонической болезни подразумевает не только снижение АД как такового, но и защиту внутренних органов от негативного воздействия тех процессов, которые сопутствуют повышенному АД. Кроме того, поскольку главная цель лечения — максимально снизить риск ее осложнений и увеличить продолжительность жизни, то может потребоваться коррекция уровня холестерина в крови, прием средств, снижающих риск тромбообразования (которое приводит к инфаркту миокарда или инсульту), и т. д. Отказ от курения, как бы банально это ни звучало, позволяет многократно снизить имеющиеся при гипертонической болезни риски инсульта и инфаркта миокарда, затормозить рост атеросклеротических бляшек в сосудах. Таким образом, лечение гипертонической болезни подразумевает воздействие на болезнь по многим направлениям, и достижение нормального артериального давления — лишь одно из них.
Прогноз. Профилактика
Суммарный прогноз определяется не только и не столько фактом повышенного артериального давления, сколько количеством факторов риска сердечно-сосудистых заболеваний, степенью их выраженности и длительностью негативного воздействия.
Такими факторами риска являются:
При этом важны не только интенсивность воздействия факторов риска (например, курение 20 сигарет в день, несомненно, хуже, чем 5 сигарет, хотя и то, и другое связано с ухудшением прогноза), но и длительность их воздействия. Для людей, которые еще не имеют явных сердечно-сосудистых заболеваний, кроме гипертонической болезни, оценить прогноз можно с помощью специальных электронных калькуляторов, один из которых учитывает пол, возраст, уровень холестерина в крови, АД и курение. Электронный калькулятор SCORE пригоден для оценки риска смерти от сердечно-сосудистых заболеваний в ближайшие 10 лет от момента оценки риска. При этом получаемый в большинстве случаев невысокий в абсолютных числах риск может производить обманчивое впечатление, т.к. калькулятор позволяет рассчитать именно риск сердечно-сосудистой смерти. Риск же нефатальных осложнений (инфаркт миокарда, инсульт, стенокардия напряжения, и др.) в разы выше. Наличие сахарного диабета увеличивает риск по сравнению с рассчитанным с помощью калькулятора: для мужчин в 3 раза, а для женщин — даже в 5 раз.
В отношении профилактики гипертонической болезни можно сказать, что, поскольку известны факторы риска ее развития (малоподвижность, лишний вес, хронический стресс, регулярное недосыпание, злоупотребление алкоголем, повышенное потребление поваренной соли и другие), то все изменения образа жизни, уменьшающие воздействие этих факторов, снижают и риск развития гипертонической болезни. Однако снизить этот риск совсем до нуля вряд ли возможно — есть факторы, которые от нас не зависят совсем или зависят мало: генетические особенности, пол, возраст, социальное окружение, некоторые другие. Проблема состоит в том, что о профилактике гипертонической болезни люди начинают задумываться в основном тогда, когда они уже нездоровы, а АД уже в той или иной степени повышено. А это уже вопрос не столько профилактики, сколько лечения.
Гипертония: причины, степени, стадии, симптомы, лечение
Гипертония, или артериальная гипертензия – состояние, характеризующееся стабильным, то есть выявленным при неоднократных измерениях, повышением артериального давления. Сопровождая многие заболевания, она считается фактором риска развития опасных осложнений со стороны сердечно-сосудистой системы, включая инсульт и инфаркт миокарда. Гипертоническая болезнь, как основная причина рассматриваемой патологии, требует приема лекарственных препаратов, нормализации образа жизни пациента и питания.
Кровяное давление представляет собой силу, с которой циркулирующая кровь действует на стенки сосудов. Такое давление в момент сокращения сердца называется систолическим, а в период его расслабления – диастолическим. Диапазон нормальных значений для этих показателей достаточно широкий.
В ходе многочисленных наблюдений [1] ученые пришли к выводу, что риск сердечно-сосудистых осложнений возрастает при каждом дополнительном увеличении АД на 10 мм рт. ст. уже начиная с уровня 115/75 мм рт. ст. Однако целесообразным оказалось медикаментозное снижение давления лишь выше 140/90 мм. рт. ст., поэтому именно такое значение принимают за критерий определения артериальной гипертонии.
Причины
Классификация
Если удалось выявить заболевание, приводящее к повышению АД, артериальная гипертензия называется вторичной или симптоматической. В случае неустановленной причины гипертония считается первичной, вызванной гипертонической болезнью.
Симптомы
Часто повышение АД не сопровождается ухудшением самочувствия и может остаться незамеченным для пациента, поэтому так важно регулярно измерять артериальное давление, особенно лицам среднего и пожилого возраста.
Осложнения
Диагностика
Лечение
При умеренном и низком риске возникновения сердечно-сосудистых осложнений больному рекомендуется только изменение образа жизни, коррекция рациона, снижение веса, повышение физической активности и специальная гимнастика при гипертонии, отказ от вредных привычек на фоне регулярного измерения АД. Нередко этих мероприятий бывает достаточно для нормализации кровяного давления.
Диета при гипертонии предполагает ограничение поваренной соли, кофеина, острых, соленых, копченых и пряных блюд, продуктов с высоким содержанием жира, субпродуктов, кондитерских изделий с масляным кремом и алкогольных напитков. Допустимо употреблять вне обострения заболевания не более 5 г соли в день. Рекомендуемая суточная норма жидкости – 1-1,2 литра.
В случае безуспешного немедикаментозного лечения в течение нескольких месяцев, а также при высоком риске возникновения осложнений прибегают к гипотензивной терапии с применением лекарств от гипертонии, цель которой – снижение АД менее 140/90 мм. рт. ст. Для больных сахарным диабетом или лиц, уже страдающих патологиями сердечно-сосудистой системы, уровень целевого давления еще ниже – 130/80 мм. рт. ст.