Гипертрофия (утолщение) желтых связок позвоночника
Лечение в нашей клинике:
Позвоночный столб является важнейшей частью опорно-двигательного аппарата. Он играет роль своеобразной опоры для грудной клетки, черепной коробки, брюшной и тазовой полостей. В центре позвоночного столба располагается спинномозговой канал. В нем находится важнейшая часть вегетативной нервной системы, обеспечивающей жизнедеятельность всего тела человека. Это спинной мозг и ликвор.
Гипертрофия желтых связок – это довольно распространенное заключение по итогам проведенного МРТ обследования. С помощью рентгенографического снимка обнаружить, что желтые связки утолщены, невозможно, поскольку они не обладают плотной кальцинированной структурой. Никаких клинических симптомов, указывающих на данную патологию у пациента может не возникать.
Поэтому возникает закономерный вопрос о том, что это такое – гипертрофия желтой связки позвоночника, чем она опасна для здоровья человека и каким образом можно вернуть ей физиологическое строение. В предлагаемой статье на этот вопрос предоставлен исчерпывающий ответ.
Если у вас выявлено по результатам МРТ, что желтые связки позвоночника утолщены, но при этом отсутствуют клинические симптомы патологии, то не следует думать, что все пройдет само собой. Нет, данная патология требует правильного подхода к терапии на ранних стадиях, когда еще не оказывается существенного давления на оболочки спинного мозга. В последствии консервативное лечение будет мало эффективно, а порой и совсем невозможно.
Рано или поздно утолщение желтых связок позвоночника начнет оказывать негативное воздействие. Эти анатомические структуры располагаются внутри овальных отверстий тел позвонков. Любое изменение их толщины и массы автоматически сужает просвет спинномозгового канала. Если нет других сопутствующих патологий, таких как протрузия межпозвоночного диска, дорзальная грыжа фиброзного кольца, смещение позвонка и т.д., то существенного сужения спинномозгового канала наблюдаться не будет.
В случае развития задней грыжи при утолщении желтых связок может возникнуть серьезная компрессия спинного мозга. Это чревато развитием тотального паралича. При расположении данной патологии в области шейного и шейно-грудного отдела позвоночника высока вероятность внезапной остановки сердца или прекращения дыхательной деятельности.
Если у вас выявлена подобная патология, то мы приглашаем вас на первичную бесплатную консультацию к вертебрологу в нашу клинику мануальной терапии. Доктор проведет полный осмотр, ознакомиться с данными, полученными в ходе проведения обследования. Затем вам будут даны исчерпывающие индивидуальные рекомендации по проведению эффективного консервативного лечения данной патологии.
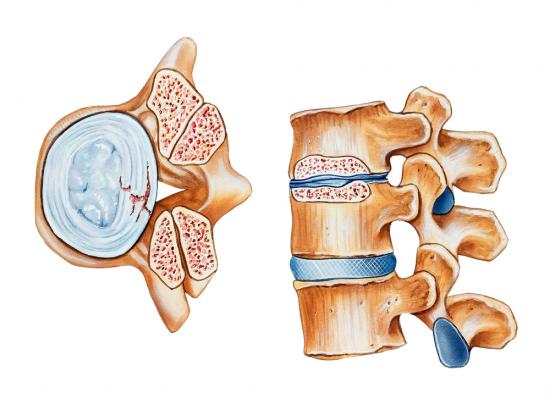
Гипертрофированные желтые связки позвоночника
Для того, чтобы понимать, что означает заключение врача о том, что гипертрофированная желтая связка, нужно иметь первичное представление о анатомическом расположении и функции данной структурной части позвоночного столба. Предлагаем совершить небольшой экскурс в анатомию:
В норме желтая связка позвоночника обладает достаточной прочностью и эластичностью. Её структура однородная и она обладает равномерной толщиной. Если желтые связки гипертрофированы, то это означает только одно – на определённых участках или по всей протяженности этой структурной части наблюдается усиление роста базовых клеток. также не исключено развитие рубцовых фиброзных волокон, что чаще всего бывает при длительном воспалительном процессе эндогенного характера.
Если желтые связки позвоночника гипертрофированы, необходимо устранять причину развития данного процесса и проводить комплексное восстановительное лечение. Негативные последствия для здоровья человека при подобной патологии могут быть довольно серьезными:
Чтобы не допустить развития подобных осложнений, необходимо своевременно обращаться за медицинской помощью. Опытный врач вертебролог сможет определить причину развития гипертрофии, затем будет назначено эффективное лечение.
Причины гипертрофии желтых связок
Потенциальные причины гипертрофии желтых связок позвоночника включают в себя множество сочетанных между собой факторов негативного влияния. Обычно у пациента при сборе анамнеза и при проведении осмотра выявляется сразу несколько потенциальных причин.
Среди самых распространенных аспектов стоит выявлять и исключать следующие:
К вероятным причинам развития гипертрофии желтых связок позвоночника можно безусловно отнести возраста старше 40-ка лет, многочисленные беременности у женщин, избыточную массу тела, курение, употребление алкогольных напитков и травмы области спины. Все эти факторы обладают непосредственным разрушительным воздействием на все ткани позвоночного столба.
В изолированном виде гипертрофия жёлтой связки позвоночника встречается очень редко. В целом это не самостоятельное заболевание, а скорее осложнение длительно протекающих патологий межпозвоночных дисков, дуральных оболочек спинномозгового канала и т.д.
Гипертрофия желтых связок пояснично-крестцового отдела позвоночника
Чаще других локализаций выявляется гипертрофия желтых связок пояснично-крестцового отдела позвоночника, что обусловлено повышенными физическими нагрузками на его структурные части. при подобной патологии всегда возникает вторичное сужение спинномозгового канала, что дает характерную клиническую картину. К сожалению, во многих случаях врачи начинают лечить последствия данного патологического процесса: нарушение работы желчного пузыря, тонкого и толстого кишечника, надпочечников (повышение уровня артериального давления), мочевого пузыря и т.д.
Важно понимать, что при внезапном ухудшении функции органов пищеварения или мочевыделения важно своевременно провести диагностику позвоночника. В большинстве случаев дискинезия желчевыводящих путей, частые запоры и диареи бывают связаны с гипертрофией желтой связки позвоночника в пояснично-крестцовом отделе.
Гипертрофия желтых связок пояснично-крестцового отдела может давать следующие клинические симптомы:
При появлении подобных клинических признаков рекомендуется в обязательном порядке провести МРТ обследование. КТ и рентгенографический снимок не показывают утолщения желтых связок позвоночника. Между тем, только начало лечения на ранней стадии заболевания способно предотвратить паралич нижних конечностей, развитие хронических патологий органов брюшной полости и малого таза. Стоит задуматься о том, что больше 70 % случаев развития аденомы простаты у мужчин врачи связывают именно с нарушениями иннервации данного органа репродуктивной системы. А нарушение иннервации – это всегда патологические изменения в позвоночном столбе.
Лечение желтой связки методами мануальной терапии
В настоящее время официальная медицина не обладает эффективными фармакологическими препаратами, позволяющими проводить лечение желтой связки без хирургического вмешательства. Уменьшить объем гипертрофированной ткани можно с помощью методов мануальной терапии. При правильно разработанном индивидуальном курсе полностью восстанавливается проходимость спинномозгового канала и устраняются все клинические симптомы.
Мы используем для лечения желтой связки позвоночника следующие методы:
Если вам требуется лечение желтой связки, то рекомендуем записаться на первичный прием к вертебрологу в нашей клинике мануальной терапии. Консультация врача проводится бесплатно. В ходе приема вы узнаете обо всех возможностях и перспективах проведения мануальной терапии в вашем индивидуальном случае.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Растяжение, гипертрофия и обызвествление связок позвоночника

Это двойственность становится возможной благодаря его сложному строению.
Строение и функции связочного аппарата позвоночника
Связки позвоночного столба состоят из соединительной ткани, а, значит, их может поразить как банальное воспаление, так и сложное аутоиммунное заболевание. Но все же чаще эти болезни связаны с избыточными физическими нагрузками, травмами, нарушением обмена веществ. Чаще всего встречаются такие патологии:
Растяжение связок.
С ним сталкиваются и пожилые люди, и молодые, часто дети. Растяжение может наблюдаться во всех отделах позвоночника.
Гипертрофия или утолщение желтых связок — это патологический процесс, при котором они значительно увеличиваются в объеме. Гипертрофия может развиваться в ответ на частые растяжения и наиболее часто поражает поясничный и грудной отделы позвоночника. А шейный отдел поражается реже.Обызвествление связочного аппарата спины — откладывание кальцинатов в толще соединительной ткани. Этот процесс еще носит название кальцификации связок.
Причины поражения связок позвоночника
Основных факторов, которые служат толчком для развития заболеваний в связочном аппарате, не так уж и много. Это механическая травма, физическое напряжение, воспаление и дистрофические процессы (нарушение обмена веществ).
Но проявления их будут различаться в зависимости от сопутствующих заболеваний и состояния связок на момент повреждения.
Растяжение
К основной причине растяжения спинальных связок относят механическое воздействие. Это могут быть небольшие травмы в области спины, постоянные, монотонные или избыточные физические нагрузки.
Провоцирующими факторами выступают нарушения осанки, ожирение, остеохондроз.
Вследствие травмы и растяжения развивается воспалительная реакция, сопровождающаяся болью.
Гипертрофия связки
Гипертрофические процессы в желтой, передней продольной и задней связках развиваются по многим причинам. Это и предшествующие травмы спины, растяжение, воспалительный процесс, возникший после повреждения или переохлаждения.
Иногда утолщение очень быстро прогрессирует. Причины этого явления недостаточно изучены, но считается, что пусковым фактором является длительное напряжение связок, вызывающее сложные биохимические нарушения.
При частичном разрушении межпозвонковых суставов и позвонков также развивается патологическая гипертрофия желтой, передней и задней продольных связок. Это защитная реакция организма на возникшую нестабильность в определенных сегментах позвоночного столба. Утолщенные связки берут на себя роль опорного каркаса.
Обызвествление
Обызвествление происходит как результат дегенеративных и дистрофических процессов, нарушения обмена веществ. Осложнением гипертрофических процессов и кальцификации в связочном аппарате является сужение позвоночного канала (спинальный стеноз).
Механизмы формирования спинального стеноза
При изолированной (без обызвествления) гипертрофии желтой, передней и задней продольной связок происходит увеличение их объема, которое частично заполняет изнутри позвоночный канал. Просвет его сужается — развивается спинальный стеноз. Такой вид стеноза относится к приобретенным заболеваниям и часто встречается в пожилом возрасте.
Следующим этапом утолщения связки становится ее обызвествление, что усугубляет степень тяжести заболевания и ухудшает его прогноз.
Клинические симптомы
В случае растяжения основным симптомом станет боль в области спины, которая чаще бывает резкой и интенсивной. Она развивается сразу или постепенно, в течение некоторого времени после травмы.
Локализация боли зависит от того отдела (сегментов), в котором произошло растяжение. Болевой синдром может сопровождаться выраженным мышечным спазмом, что лишь добавит неприятных ощущений.
Утолщение и обызвествление связочного аппарата спины сами по себе не вызовут клинических проявлений.
Но при сформированном позвоночном стенозе симптомы и жалобы пациентов будут разнообразными — нарушение чувствительности, затруднение при движениях, изменение рефлексов.
Если узкий позвоночный канал сочетается с патологией дисков (межпозвонковые грыжи, выпячивание, выпадение диска), то происходит их ущемление. Это будет проявлятся в виде сильной боли, отдающей в ногу, ягодицу или руку, ощущением ползания мурашек, онемением и покалыванием кожи, нарушением движений.
Диагностика
Растяжение — это диагноз, который устанавливается по жалобам и симптомам, на основании информации о травме.
Для подтверждения гипертрофии и кальцификации связочного аппарата используют компьютерную и магнитно-резонансную томографию.
Лечение
При растяжении связок спины главными методами лечения будут покой, холод и использование нестероидных противовоспалительных средств.
При гипертрофических процессах, особенно сопровождающихся кальцификацией передней и задней продольных связок и формированием стеноза позвоночного канала, возможны разные варианты лечения.
Симптоматическая терапия будет включать:
обезболивание (с использованием анальгетиков и антидепрессантов);
снятие мышечного спазма — миорелаксанты;
физиотерапию;
мануальную терапию.
Для устранения основной причины болезни применяют лечение с использованием хирургических и нехирургических методов.
К нехирургическому лечению относят хорошо себя зарекомендовавший метод сжатия-вытяжения позвоночника. В последние годы появилась альтернативная технология — метод транспозиции (перемещения) связочного аппарата.
Хирургическое лечение осуществляется методом резекции — частичного удаления дуг позвонков в пораженном сегменте, вследствие чего происходит декомпрессия (освобождение) спинальных структур. Во время операции сегмент обязательно стабилизируется при помощи фиксатора.
Метод резекции является мировым стандартом лечения спинальных стенозов.
Утолщение желтой связки позвоночника что это
а) Терминология:
1. Синонимы:
• Оссификация желтой связки (ОЖС), оссификация связок дуги позвонка (ОСДП), «псевдоподагра» желтой связки
2. Определения:
• Кальцификация/оссификация желтой связки
1. Общие характеристики оссификации желтой связки:
• Наиболее значимый диагностический признак:
о Линейное утолщение желтой связки с изменениями сигнала, характерными для оссификации костного мозга смежных участков позвонка
• Локализация:
о Желтая связка (вентромедиальная поверхность дугоотростчатых суставов и пластинок дуг, дорзальней дурального мешка)
о Нижнегрудной отдел позвоночника» шейный, верхнегрудной, поясничный отдел
• Размеры:
о Много- или одноуровневое поражение, незначительное или значительное утолщение связки
• Морфология:
о Линейная зона оссификации в толще желтой связки
о Симметричное поражение, двустороннее > одностороннее
2. Рентгенологические данные:
• Рентгенография:
о Тонкая неравномерная оссификация тканей вдоль вентральной поверхности пластинки дуги позвонка, на рентгенограммах видна плохо
3. КТ при оссификации желтой связки:
• Бесконтрастная КТ:
о Неравномерное гиперденсное утолщение желтой связки
о КТ хорошо визуализирует зоны оссификации, однако практически не позволяет оценить состояние спинного мозга
• Костная КТ:
о Гиперденсные узелки или линейные зоны оссификации в толще желтой связки
о V-образная форма на аксиальных изображениях
4. МРТ при оссификации желтой связки:
• Т1-ВИ:
о Гипо- или гиперинтенсивное линейное образование в толще желтой связки ± сдавление спинного мозга:
— V-образная форма на аксиальных изображениях
— Более тонкие образования обычно характеризуются гипоин-тенсивным сигналом, связанным с минимальным объемом костного мозга относительно кортикального костного компонента
— Более массивные оссификаты чаще характеризуются сигналом, соответствующим костному мозгу (изо- → гиперинтенсивный сигнал) соседних участков позвонков
• Т2-ВИ:
о Гипоинтенсивное линейное «образование» в толще желтой связки ± миеломаляция, усиление интенсивности сигнала вследствие компрессии
о Крупные оссификаты могут характеризоваться интенсивностью сигнала, соответствующей костному мозгу, однако обычно все же отличаются гипоинтенсивным сигналом
• T2*GRE:
о Гипоинтенсивное утолщение желтой связки
о GRE-режим всегда переоценивает выраженность стеноза спинномозгового канала вследствие наличия артефактов магнитной восприимчивости
5. Несосудистые рентгенологические исследования:
• Миелография:
о Тонкая неравномерная «кальцификация» вдоль вентральной поверхности пластинки дуги
о ± вдавление дорзального листка дурального мешка
— Обычно выражено минимально, выраженная компрессия наблюдается лишь в редких случаях → блокада ликворного пространства
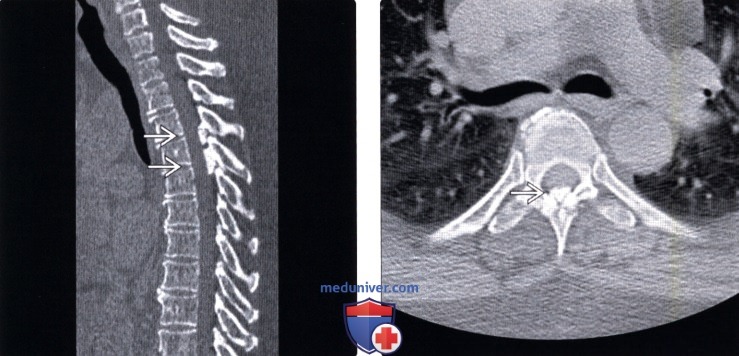
(Справа) КТ, аксиальный срез: фокальная срединная кальцификация желтой связки среднегрудного позвоночного сегмента. Эти изменения стали случайной находкой, поскольку клиники объемного воздействия на дуральный мешок или метаболических нарушений (например, пирофосфатной артропатии) у пациента не было.
в) Дифференциальная диагностика:
1. Дегенеративное поражение дугоотростчатых суставов:
• Встречается гораздо чаще ОЖС
• Характерные дегенеративные изменения суставных поверхностей:
о Ограничены в первую очередь суставными отростками, а не желтыми связками
• Нередко встречается в сочетании с ОЖС, однако с ней не связано
2. Менингиома:
• Бляшковидная кальцифицированная менингиома небольших размеров может напоминать ОЖС:
о Исходит со стороны поверхности твердой мозговой оболочки и располагается в спинномозговом канале, а не на поверхности желтой связки
о Практически всегда характеризуется контрастным усилением сигнала, наличия дурального «хвоста»
1. Общие характеристики:
• Этиология:
о У большинства пациентов (идиопатические случаи) механизм развития патологических изменений неясен:
— В некоторых случаях имеется четкая связь с метаболическими или эндокринными заболеваниями
о Патогенез заболевания возможно связан с накоплением гидроксиапатитов или пирофосфата кальция в толще связки → кальцификация, оссификация + генетическая предрасположенность
• Генетика:
о Полиморфизм одного нуклеотида в структуре гена COL6A1 обнаружен у пациентов с ОЖС в популяции китайцев хань
• Сочетанные изменения:
о Различные типы сочетаний с ДИСГ ОЗПС О Изредка сочетается с синдромом Барттера, гипомагниемией
• Болезнь накопления кристаллов дигидрата пирофосфата кальция характеризуется отложением этих солей в самых различных структурах позвоночника, а не только в желтой связке:
о Межпозвонковые диски, передняя продольная связка (ППС), задняя продольная связка (ЗПС), межостистые/надостистая связка, апофизарные и крестцово-подвздошные суставы
• Предметом дебатов остается вопрос отом, являются ли оссификация желтой связки и ее «кальцификация» следствием отложения кристаллов разными состояниями
2. Макроскопические и хирургические особенности:
• Эктопическое костеобразование в толще желтой связки
• Инфильтрация желтой связки фибробластическими мезенхимальными клетками
• Кальцификация может распространяться на соседнюю твердую мозговую оболочку
3. Микроскопия:
• Гиперплазия тканей, составляющих связку, клеточная пролиферация → энхондральная оссификация желтой связки
• Микроскопия в поляризованном свете: характерные стержневидные двоякопреломляющие кристаллы
д) Клинические особенности:
1. Клиническая картина оссификации желтой связки:
• Наиболее распространенные симптомы/признаки:
о Случайная находка в ходе обследования, назначаемого по каким-либо другим показаниям
о Хроническая миелопатия грудного отдела спинного мозга:
— Трудности передвижения, слабость мышц, боль в спине и парестезии в нижних конечностях
— Первой обычно развивается клиника поражения задних столбов спинного мозга, за которой следует прогрессирующий спастический парапарез
о Боль в спине + корешковая симптоматика
• Внешний вид пациента:
о Пациенты с клинически выраженной симптоматикой обычно выглядят также, как остальные пациенты с миелопатией любого другого происхождения
2. Демография:
• Возраст:
о 4-6-е десятилетие жизни
• Пол:
о М>Ж
• Этническая предрасположенность:
о Клинически выраженная симптоматика чаще отмечается в японской, северо-африканских популяциях >> белая раса > афроамериканцы
• Эпидемиология:
о Заболевание возможно встречается чаще, чем считается на сегодняшний день:
— Большинство случаев становится случайной находкой, протекает бессимптомно и не выявляется при лучевом обследовании
3. Течение заболевания и прогноз:
• У большинства пациентов заболевание так и не проявит себя на протяжении всей жизни
• У меньшего числа пациентов развивается прогрессирующая миелопатия:
о Клиника ее может регрессировать или стабилизироваться после операции
о Сохраняющаяся после операции клиника миелопатии свидетельствует о необратимых изменениях спинного мозга
• Продолжительность заболевания до операции является наиболее важным прогностическим фактором долговременного исхода заболевания в послеоперационном периоде
4. Лечение:
• При бессимптомном и легком течении показано консервативное наблюдение за пациентом
• В клинически выраженных случаях показана задняя декомпрессия (ляминэктомия или ляминопластика) и резекция желтой связки
е) Диагностическая памятка:
1. Следует учесть:
• У пациентов с симптомами прогрессирующей миелопатии, особенно представителей японской или северо-африканских популяций, в дифференциально-диагностический ряд заболевания всегда необходимо включать ОЖС
• Также у таких пациентов необходимо исключить ОЗПС, ДИСГ и другие состояния, которые могут приводить к развитию миелопатии
2. Советы по интерпретации изображений:
• Оссификацию желтой связки отличают от артропатии дугоотростчатых суставов по характерной локализации связки и оценке состояния дугоотростчатых суставов выше- и нижележащих сегментов позвоночника
Редактор: Искандер Милевски. Дата публикации: 14.8.2019
Диагностика и лечение дегенеративного стеноза позвоночного канала на пояснично-крестцовом уровне
Общая информация
Краткое описание
Ассоциация нейрохирургов России
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
ПО ДИАГНОСТИКЕ И ЛЕЧЕНИЮ ДЕНЕРАТИВНОГО СТЕНОЗА ПОЗВОНОЧНОГО КАНАЛА НА ПОЯСНО-КРЕСТЦОВОМ УРОВНЕ (Москва, 2015)
Клинические рекомендации обсуждены и утверждены на Пленуме Правления Ассоциации нейрохирургов России г. Казань, 02.06.2015 г
Определение
Стеноз позвоночного канала – патологическое сужение центрального позвоночного канала, латерального кармана или межпозвонкового отверстия за счет вторжения костных, хрящевых или мягкотканых структур в пространства, занимаемые нервными корешками, спинным мозгом или конским хвостом [20].
Этиология и патогенез
Этиология и эпидемиология
Частота встречаемости стеноза позвоночного канала пояснично-крестцового отдела позвоночника составляет от 1.8 до 8%. В США ежегодно каждые 90 из 100 000 человек старше 60 лет оперируются по поводу стеноза позвоночного канала пояснично-крестцового отдела позвоночника. В Швейцарии, в кантоне Цюрих, с населением около 1,3 млн. человек ежегодно хирургическое лечение проводится 300 пациентам, что свидетельствует о высокой распространенности данного заболевания в странах с высокой средней продолжительностью жизни [5,8,25].
Подавляющее большинство (90%) эпизодов боли в спине, связанных со стенозом поддаются консервативному лечению: комплексному лечению медикаментозными препаратами, эффективность которых доказана объективно и реабилитационными программами. Несмотря на это стеноз позвоночного канала наиболее частая причина хирургического лечения в старшей возрастной группе пациентов.
Стеноз позвоночного канала чаще всего классифицируется как первичный, вызванный врожденными аномалиями или расстройствами, развившимися в постнатальном периоде, или вторичный (приобретенный), являющийся следствием дегенеративных изменений или местной инфекции, травмы или хирургии.
Дегенеративный стеноз позвоночного канала — совокупность клинических синдромов, являющихся следствием дегенеративных изменений в пояснично-крестцовом отделе позвоночника. В качестве генератора развития клинической симптоматики в популяции в подавляющем большинстве случаев является дегенеративный стеноз, причинами которого могут быть все разновидности дегенеративной патологии позвоночника, включая патологию дисков, фасеточных суставов, гипертрофию связок, остеофиты, спондилолиз. Дегенеративный стеноз позвоночного канала может встречаться с другими проявлениями заболевания, включая дегенеративный спондилолистез или дегенеративный сколиоз. В добавлении к медленно прогрессирующим дегенеративным изменениям, стеноз позвоночного канала имеет значимый динамический компонент. Свободное пространство позвоночного канала уменьшается при нагрузке и разгибании и увеличивается при растяжении и сгибании.
Дегенеративный стеноз позвоночного канала анатомически может выражаться в сужении центрального канала, в области латеральных масс, фораменального отверстия или любой комбинации описанных локализаций.
Под центральным стенозом понимают вторжение позвоночных структур в канал непосредственно позади тел позвонков с их воздействием на отдельные нервные корешки или на весь «конский хвост». [23]. Он может быть результатом уменьшения позвоночного канала в передне-заднем направлении, поперечном или их сочетанием, связанным со снижением высоты межпозвонкового диска с или без пролабирования, и гипертрофией фасеточных суставов и желтой связки. Центральный стеноз чаще всего связан с костными выступами (диастематомиелия, гипертрофическая шпора, остеофиты задней части межпозвоночного диска), срединной протрузией или пролапсом межпозвонкового диска, дегенеративным спондилолистезом, гипертрофией желтой связки или верхнего края пластинки нижележащего позвонка.
При латеральном стенозе структуры позвоночника вторгаются в боковую часть канала, в место, где нервный корешок проходит в межпозвонковое отверстие [18]. Латеральный стеноз разделяют на стеноз латерального кармана (между верхнемедиальной кромкой гипертрофированного фасеточного сустава и задней поверхностью тела позвонка или диска) и фораменальный стеноз, обусловленный узким межпозвонковым отверстием вследствие снижения высоты диска или протрузией диска внутрь межпозвонкового отверстия, остеофитом края тела позвонка. Боковой карман может быть стенозирован не только гипертрофированной фасеткой и заднелатеральной протрузией диска, но и гипертрофированной желтой связкой, спондилолистезом, вторичной (после поясничного спондилодеза) костной гипертрофией, дегенеративной болезнью диска.
Компрессию нервного корешка при латеральном стенозе называют «недискогенной компрессионной радикулопатией» [16,26].
Патогенез и патофизиология
Поясничный отдел позвоночного канала на аксиальных срезах имеет форму, приближающуюся к треугольной (трилистника). Различные параметры позвоночного канала достаточно вариабельны. Средние размеры переднезаднего диаметра канала у взрослых, по данным анатомических и лучевых методов исследований, проведенных Epstein B.S. et al. (1964) и Weinstein P.R. (1993) составляют от 15 до 23 мм, а поперечного диаметра 26– 30 мм.
Клинические проявления стеноза могут развиться при сагиттальном диаметре от 10 до 15 мм. По мнению Epstein et al. (1962), граница сагиттального диаметра для постановки диагноза стеноза составляет менее 13 мм, а UdenA. et al. (1985) определили ее в 11 мм. Verbiest H. (1973, 1975, 1976) считает позвоночный стеноз при сагиттальном диаметре 10 мм и менее абсолютным, а от 10 до 12 мм – относительным. В последнем случае он служит предупреждением о возможном возникновении в будущем клинических проявлений, если присоединится спондилолиз или гипертрофия фасеточных суставов. При таких размерах канала, умеренная протрузия диска или минимальный вентральный остеофит могут привести к появлению симптомов, которые могли бы и не развиться при нормальных размерах позвоночного канала [28].
Гипертрофия или оссификация желтой связки приводит к дорзальной компрессии дурального мешка и корешков. Вентральную компрессию обусловливают: грыжи межпозвонковых дисков, остеофиты и реже гипертрофия задней продольной связки. [2,9,27].
Типично дегенеративный стеноз возникает на уровне L4-L5 и далее с убывающей частотой на уровнях: L3-L4, L2-L3, L5-S1 и L1-L2 [12].
К основным патофизиологическим механизмам развития симптомов дегенеративного стеноза и нейрогенной перемежающейся хромоты относят [2,24]:
1. компрессия корешков «конского хвоста»;
2. ишемия, нарушение венозного и лимфатического оттока в корешке;
3. повышение давления в субдуральном и эпидуральном пространстве.
Клиническая картина
Cимптомы, течение
Клиническая картина
В патофизиологии клинических проявлений стеноза позвоночного канала играют роль многие факторы. В первую очередь, это прямая компрессия отдельных нервных корешков и конского хвоста остеофитами и мягкотканными структурами [24]. Не менее важная роль отводится нарушению венозного и лимфатического оттока в нервном корешке и, особенно, его муфте, ишемии и демиелинизации нервных корешков, а также повышению давления в дуральном и эпидуральном пространствах, и внутрикостного давления.
Компрессия микрососудов поясничных нервных корешков, приводящая к их ишемии, является самым существенным фактором в развитии наиболее яркого синдрома стеноза позвоночного канала – синдрома нейрогенной перемежающей хромоты. Различают позиционную и ишемическую нейрогенную перемежающуюся хромоту. Первая возникает в ситуации, когда позвоночник в течение некоторого времени остается в разогнутом положении с подчеркнутым поясничным лордозом. В таком положении дегенеративно измененные межпозвонковые диски и гипертрофированная желтая связка еще более сужают позвоночный канал, приводят к преходящей компрессии конского хвоста. При второй форме, нарастающая ишемия обусловлена компрессией пояснично-крестцовых корешков во время ходьбы.
Заболевание протекает медленно, симптомы нарастают в течение месяцев и нескольких лет. Наиболее ранняя и частая жалоба – боль в пояснице и ногах. Она характерна для 85-90% пациентов со стенозом позвоночного канала. Боль в поясничном отделе, нередко двусторонняя, распространяется на ягодицы, бедра и далее к стопам. Вслед за этой болью пациенты отмечают присоединение утомляемости, слабости, боли и онемения в голенях и стопах. В ряде случаев они описывают свои ощущения со стороны нижних конечностей как жжение, судорожное сжатие, покалывание, «затекание», неопределенную усталость, скованность в бедрах и голенях. Физические нагрузки (ходьба, упражнения с участием ног, длительная вертикализация с гиперлордозом позвоночника) ведут к обострению заболевания. У некоторых пациентов боли появляются в пояснице и бедрах, а далее распространяются вниз к голеням и стопам. В других случаях, наоборот, возникают в стопах и голенях и поднимаются к бедрам и пояснице. В редких случаях боль в пояснице не наблюдается. Иногда, даже анатомически выраженный стеноз может быть обнаружен у бессимптомного пациента.
Нейрогенная (каудогенная) перемежающая хромота является наиболее характерным синдромом стеноза позвоночного канала. Ее отличают следующие клинические признаки [6, 10]:
· Боль в спине, возникающая при ходьбе и иррадиирующая в ноги по передней или задней поверхности бедер и голеней.
· Боль, парестезии и дизестезии в ногах связаны с положением позвоночника, которое механически сужает позвоночный и невральный каналы или межпозвонковое отверстие (разгибание позвоночника, ходьба, особенно, вниз по лестнице, длительное нахождение в вертикальном положении).
· Боль в спине, возникающая при ходьбе и иррадиирущая в ноги по передней или задней поверхности бедер и голеней
· боль, парестезии и дизестезии связаны с положением позвоночника и провоцируются разгибанием позвоночника, ходьбой
· Боль уменьшается или исчезает в положении сидя, при сгибании или в положении на корточках в большей степени, чем при прекращении ходьбы.
· В положении лежа боль может усиливаться.
· Неврологические расстройства (слабость мышц, выпадение или снижение рефлексов, чувствительные расстройства) обостряются на фоне физической нагрузки
· Симптом Ласега (или тест ПВН) чаще отрицательный.
· В отличие от дискогенной боли, сгибание или вертикализация не усиливает симптомы.
· Боль, парестезии и дизестезии связаны с положением позвоночника и провоцируются разгибанием позвоночника, ходьбой, особенно вниз по лестнице, длительным стоянием
Нейрогенную хромоту следует отличать от истинной (сосудистой) перемежающей хромоты, связанной с окклюзионной болезнью, которая характеризуется появлением боли и/или судорожных сокращений в ягодичных или икроножных мышцах при ходьбе, исчезающих или уменьшающихся после отдыха. Сосудистая хромота часто сочетается с другими проявлениями: бледностью и цианозом стоп, дистрофическими изменениями кожи (атрофия ногтей, выпадение волос), снижением или отсутствием пульса на артериях нижних конечностях, шумами при их аускультации, импотенцией у мужчин. В отличие от нейрогенной перемежающей хромоты, сосудистая хромота обычно не зависит от смены позы – облегчение наступает при прекращении движения, даже если пациент остается в вертикальном положении.
Среди других жалоб пациентов со стенозом позвоночного канала необходимо отметить расстройства функции тазовых органов: разной степени выраженности нарушения мочеиспускания, импотенция.
Неврологический осмотр может выявить минимальные отклонения или не обнаружить никаких расстройств при обычном осмотре.
В редких случаях стеноза позвоночного канала постепенно может развиться клиническая картина синдрома конского хвоста, сочетающая в себе боль в пояснице, слабость и чувствительные расстройства в ногах и аногенитальной зоне, дисфункцию прямой кишки и мочевого пузыря.
Диагностика
2. Обзорная спондилография с функциональными пробами (стандарт) (прямая проекция в положении стоя прямо, с наклоном вперед и назад, боковая проекция в положении стоя) – позволяет наиболее полно получить общую характеристику костного строения пояснично-крестцового отдела позвоночника, выявить спондилолистез и гипермобильность (нестабильность) позвоночного сегмента, которая может не выявляться при МРТ, выполняемом в горизонтальном положении, определить высоту межтеловых пространств, артроз межпозвонковых суставов, образование межтеловых остеофитов,
выявить аномалию развития позвонков, люмбализацию, сакрализацию.
3. СКТ (рекомендация) показана в случае невозможности проведения МРТ (стальные импланты, водитель ритма сердца). При введение контраста интрадурально (СКТ-миелография) данный метод становится более информативным и его результаты сопоставимы с МРТ. СКТ-миелография является инвазивным методом исследования, что ограничивает его применение. При проведение СКТ и СТК-миелографии есть возможность делать трехмерную реконструкцию позвоночных сегментов.
4. Электрофизиологические методы исследования (опция) проводятся при дифференциальной диагностике дегенеративных заболеваний с нейропатией, миелопатией и тоннельными синдромами.
5. Блокада межпозвонковых суставов (опция) – один из основных методов диагностики фасеточного синдрома.
6. Селективная блокада корешков спинного мозга (опция) может наиболее точно выявить уровень поражения при полисегментарных измениях на МРТ или СКТ.
7. Провокационная дискография (опция) рекомендована для определения клинически значимого пораженного диска при многоуровневых изменениях. Для суммарной оценки состояния пациентов до и после хирургического лечения используются специализированные шкалы, состоящие из блоков оценки социальной адаптации, тяжести болевого синдрома, функции позвоночника и опороспособности нижних конечностей, ортопедического и неврологического статуса, данных лучевой диагностики:
· шкала оценки степени выраженности заболевания (СВЗ);
· индекс определения нетрудоспособности Освестри (Oswestry disability index – ODI);
· визуальная аналоговая шкала (visual analogue scale – VAS);
· Швейцарская шкала для оценки пациентов со стенозом позвоночного канала (Swiss Spinal Stenosis Questionnary – SSS).
В формулировку диагноза должны быть включены (стандарт):
I. Указание локализации стеноза по уровню поражения (L4-L5, L3-L4, L2-L3, L5-S1 и L1-L2);
II. Указание типа стеноза (центральный, латеральный, фораменальный);
III. Указание выявленного синдром нейрогенной перемежающейся хромоты;
IV. Указание наличия нестабильности и/или спондилолистеза;
V. Указание выявленной радикулопатии с обозначением заинтересованности нервных корешков и сторонности.
VI. При наличии синдрома «конского хвоста» он выносится в клинический диагноз.