Скрининговая ультразвуковая диагностика рака ободочной кишки
УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Введение
В последнее время во всех высокоразвитых странах отмечается быстрый рост заболеваемости раком ободочной кишки 6. Многочисленными исследованиями доказано, что прогноз заболевания в значительной степени зависит от своевременности постановки диагноза опухоли, т.е. ранняя диагностика имеет важнейшее значение. К сожалению, у 60-80% больных с впервые установленным диагнозом определяется III-IV стадии заболевания 8. Своевременная диагностика рака ободочной кишки обычно возможна на доклинической стадии, что требует проведения специальных лабораторно-инструментальных скрининговых исследований. Существует ряд требований, предъявляемых к скрининговым методикам: безопасность для пациента, неинвазивность, высокая чувствительность и специфичность, низкая стоимость и др. В настоящее время в США и развитых странах Западной Европы внедряются скрининговые программы, основанные на определении скрытой крови в кале, однако они недостаточно специфичны, а количество ложноотрицательных результатов составляет от 30 до 70% 9.
Ультразвуковое исследование (УЗИ) является одним из нетрадиционных, неинвазивных и широко распространенных методов диагностики, причем большая часть населения позитивно настроена к данной методике. Ранее считалось, что провести УЗИ органов, содержащих газ, нельзя, поскольку они полностью отражают ультразвуковые волны. В последнее время наблюдается значительный прогресс трансабдоминальной ультразвуковой диагностики заболеваний полых органов, в частности, толстой кишки.
Материалы и методы
Работа осуществлялась на базе 7 лечебно-профилактических учреждений областного, городского и районного уровней. Предварительно для врачей проводился двухдневный обучающий семинар по ультразвуковой диагностике онкологической патологии желудочно-кишечного тракта на базе областной клинической больницы и областного онкологического диспансера. Проанализирован 1-3-летний катамнез у 9000 больных, прошедших скрининговое УЗИ ободочной кишки. При оценке катамнеза использовались данные областного онкорегистра. Обследовано 29 467 больных с разнообразной патологией. Возраст пациентов составлял 23-89 лет. Никому из обследованных больных не был выставлен диагноз рака ободочной кишки до УЗИ.
Для ультразвуковой диагностики рака ободочной кишки можно применять любую современную ультразвуковую диагностическую аппаратуру, работающую в режиме real-time. Оптимальным выбором являются линейные, трапециевидные или конвексные датчики частотой 3,5-5 МГц, которые нами использовались. В некоторых случаях для более детального изучения структуры стенок кишки применяли датчик частотой 7,5 МГц, однако у пациентов с избыточным развитием подкожно-жировой клетчатки возможности использования такого датчика ограничены.
Предлагаемая методика являлась элементом обычного рутинного УЗИ органов брюшной полости. Исследование осуществляли натощак, через 8-10 ч после последнего приема пищи. Пациентам, страдающим метеоризмом, за 2-3 дня до исследования исключали из питания продукты, способствующие избыточному газообразованию в кишечнике (свежие овощи, фрукты, молоко и др.). При необходимости назначали полиферментные препараты и активированный уголь. Не рекомендуется проводить УЗИ ободочной кишки после рентгенологического исследования желудочно-кишечного тракта, после эндоскопических процедур, особенно лапароскопических вмешательств. Это связано с тем, что воздух, нагнетаемый при эндоскопии, и сернокислый барий, применяемый в рентгенологии, отражают ультразвуковые волны и тем самым затрудняют исследование.
Скрининговое УЗИ ободочной кишки начинали в положении больного лежа на спине. Методика основана на обнаружении неспецифического симптома «пораженного полого органа». Осуществляли обзорное сканирование брюшной полости, как показано на рис. 1а (датчик располагают поперечно) для выявления патологических изменений стенки ободочной кишки и оценки ее положения. Затем методично осматривали ободочную кишку соответственно ее обычному расположению. Для этого ультразвуковой датчик устанавливали в правой подвздошной области перпендикулярно длиннику кишки (рис. 1б). Проводили последовательное сканирование по часовой стрелке вдоль проекции ободочной кишки, начиная с купола слепой кишки и перемещая датчик по ходу восходящего, поперечного и нисходящего отделов ободочной кишки, при этом осматривали печеночный и селезеночный изгибы толстой кишки. Заключительным этапом являлось сканирование сигмовидной кишки.
Затем датчик располагали продольно, по ходу ободочной кишки, и повторяли сканирование в той же последовательности, что и на втором этапе (рис. 1в). Для обнаружения патологии в латеральных и задних сегментах стенки ободочной кишки проводили сканирование с боковых поверхностей брюшной стенки.
Опухоль в кишечнике: признаки и ранняя диагностика новообразований
Опухоль кишечника представляет собой патологическое образование, сформированное в результате разрастания клеток, в которых значительно изменились процессы скорости размножения и/или роста (доброкачественные новообразования) или нарушились процессы созревания (рак кишечника).
Доброкачественные опухоли кишечника представляют собой новообразования, развивающиеся в разных слоях стенки тонкого или толстого кишечника и для которых характерен медленный рост и относительно благоприятный прогноз.
Отдельным видом новообразований кишечника являются гетеротопии из других органов (разрастания клеток из других органов) – эндометриоз и карциноид (гормонально-активная опухоль по структуре напоминающая рак, но отличающаяся медленным ростом и доброкачественным течением).
К злокачественным опухолям кишечника относится рак кишечника. Злокачественная опухоль возникает в результате быстрого деления незрелых клеток или в результате малигнизации доброкачественных опухолей.
Признаки опухоли кишечника
Первые признаки опухоли кишечника у человека зависят:
В латентном или скрытом периоде, как при доброкачественных новообразованиях, так и развитии злокачественных опухолей кишечника, симптомы заболевания отсутствуют, и определить патологический процесс можно при проведении инструментальных обследований пациента (контрастной рентгенографии, ФГДС) или случайно при плановых или экстренных оперативных вмешательствах.
Первые признаки опухоли в кишечнике проявляются в продромальном периоде в виде неспецифических симптомов:
В периоде выраженной симптоматики отмечаются явные признаки наличия новообразования в полости кишечника или прорастания в соседние органы:
Раннее выявление новообразований кишечника
Своевременная диагностика опухоли кишечника и удаление доброкачественного новообразования значительно увеличивает шансы полного выздоровления пациента.
На сегодняшний день существуют различные методы диагностики наличия новообразования в кишечнике:
Поэтому важно знать какие симптомы при опухоли кишечника существуют, а при их проявлении как можно раньше обратиться в медицинское учреждение для исключения или подтверждения диагноза.
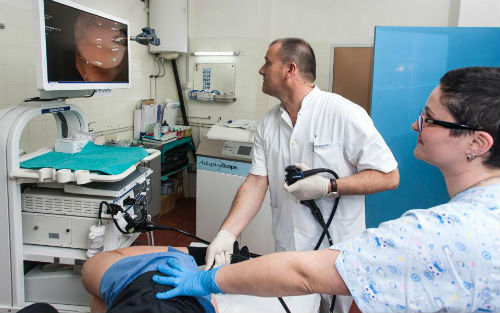
Для диагностики опухоли кишечника специалисты нашей клиники используют эндоскопическое оборудование Expera, позволяющее проводить исследование с высоким качеством и разрешением изображения. Также этот аппарат нового поколения обладает возможностью проводить узкоспектральную гастро – и колоноскопию в режиме NBI.
Этот метод дает возможность:
На сегодняшний день оправдано проведение эндоскопического исследования с внутривенной седацией (введение пациента в кратковременный сон), что способствует ранней диагностике опухоли кишечника и устранению симптомов (прогноз течения заболевания улучшается).
УЗИ кишечника или колоноскопия: показания, противопоказания и подготовка к исследованию
УЗИ кишечника или колоноскопия расширяют возможности медицинской помощи пациентам, имеющим признаки патологии ЖКТ. Исследование помогает поставить диагноз, когда симптомы только начались и болезнь находится на ранней стадии. В такой ситуации есть возможность полного излечения практически любого заболевания.
После опроса, осмотра и пальпаторного обследования пациента врач назначает ряд лабораторных обследований, а также дает направление на инструментальные методы диагностики (УЗИ кишечника или колоноскопия). Выбор метода определяется состоянием пациента и характером подозреваемой патологии.
Принципиальное отличие методов заключается в том, что при проведении УЗИ внутренние органы изучаются через поверхность тела с помощью датчиков, которые излучают ультразвуковые волны, отражающиеся от анатомических структур. Колоноскопия позволяет увидеть стенки ЖКТ изнутри при непосредственном осмотре с помощью видеокамеры, закрепленной на зонде, который вводится в кишечник.
Для пациента УЗИ кишечника – более комфортная и безболезненная процедура, однако зачастую диагностика возможна только с помощью колоноскопии. Методы не могут заменить друг друга – в сложных клинических ситуациях требуется проведение обеих процедур. Какое исследование будет назначено первым – УЗИ кишечника или колоноскопия – решает врач исходя из симптомов и проявлений болезни.
Показания
Оба метода имеют общее назначение – исследование ЖКТ с целью диагностики воспалительных заболеваний, новообразований, внутренних кровотечений, инородных тел, аномалий строения органов. Специфика каждого метода дает преимущество в диагностике при подозрении на конкретное заболевание.
Общие симптомы, при которых может быть назначено УЗИ кишечника или колоноскопия:
В диагностике заболеваний ЖКТ, проявления которых локализуются на слизистой оболочке, назначают колоноскопию. Исследование имеет преимущество – возможность взятия биопсии для гистологического обследования материала, а также проведения операций по удалению обнаруженных новообразований, остановке кровотечений.
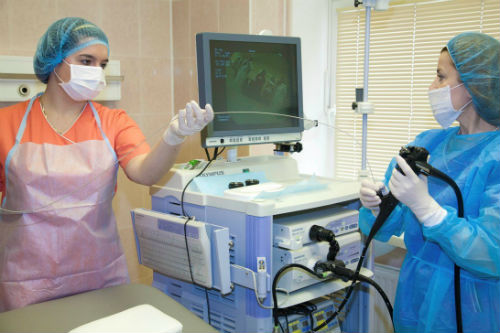
УЗИ назначают как скрининговый метод, а также после операций на ЖКТ для контроля процессов заживления и восстановления. Как метод диагностики заболеваний УЗИ позволяет изучить отделы ЖКТ и окружающие его ткани, получить информацию о границах патологических очагов и образований.
УЗИ кишечника назначают по следующим показаниям:
УЗИ кишечника – абсолютно безопасное и безболезненное обследование, может быть проведено неограниченное количество раз. Колоноскопия более травматична и неприятна для обследуемого.
Противопоказания
Ультразвуковое исследование не несет опасности для здоровых людей и для пациентов с ослабленным здоровьем. УЗИ – универсальный метод с небольшим числом ограничений, которые связаны с состоянием наружных покровов пациента и его психическим здоровьем.
Противопоказания к проведению УЗИ кишечника:
В отличие от УЗИ кишечника, колоноскопия является инвазивной процедурой – происходит внедрение во внутреннюю среду организма. Исследование довольно травматичное и болезненное.
Существует ряд противопоказаний, когда колоноскопия не выполняется:
Высокая информативность колоноскопии определяется возможностью непосредственного осмотра слизистой оболочки ЖКТ и взятия материала для дальнейшего обследования. Процедура имеет ряд относительных противопоказаний: менструация, инфекционные заболевания, грыжа, пониженная свертываемость крови. После устранения данных состояний проведение колоноскопии становится возможным.
Подготовка
В норме ЖКТ заполнен каловыми массами и воздушными включениями. Подобное состояние органа затрудняет получение информативных снимков, отражающих состояние стенок ЖКТ, что снижает диагностическую ценность исследования. Перед проведением любого обследования ЖКТ необходима предварительная подготовка.
Общие принципы подготовки:
Пренебрежение правилами подготовки приводит к недостаточному очищению желудка, что является относительным противопоказанием для проведения процедуры. Если в таком состоянии проводится обследование, то велика вероятность пропуска небольшого патологического образования, и диагностическая ценность исследования будет снижена.
На прием к врачу необходимо взять направление на исследование и медицинскую документацию, относящуюся к текущему состоянию здоровья – консультативное заключение лечащего врача с предварительным диагнозом, результаты лабораторных обследований. Если УЗИ кишечника или колоноскопия проводятся повторно, необходимо иметь при себе заключения предыдущих обследований. Максимальное количество информации о состоянии здоровья пациента помогает врачу провести эффективную диагностику.
Как проходит УЗИ кишечника
Осмотр прямой кишки при трансабдоминальном обследовании затруднен, так как орган глубоко расположен и защищен лобковой костью. Для диагностики возможной патологии прямой кишки используют трансректальный датчик с введением непосредственно в прямую кишку. Пациенту предлагают повернуться на бок и согнуть ноги. У женщин для лучшего доступа к ЖКТ иногда используется трансвагинальный датчик.
При проведении УЗИ в толстый кишечник может быть введена жидкость, которая позволяет рассмотреть стенки расправленного тракта. Методика позволяет оценить перистальтику и всасывающую способность слизистой оболочки.
Как проходит колоноскопия
Успех процедуры зависит от качества подготовки пациента и точного выполнения указаний врача. Обследование проводится с использованием местной или общей анестезии.
Пациент раздевается, ложится на стол на левый бок и подтягивает ноги к груди. В анальное отверстие вставляется наконечник колоноскопа, к которому присоединена гибкая трубка. Продвижение трубки внутрь толстого кишечника происходит постепенно, с нагнетанием небольшого количества воздуха, обеспечивающего умеренное расширение стенок ЖКТ и более легкое прохождение трубки.
Через трубку к стенкам тракта можно подводить видеокамеру и инструменты для проведения операций, остановки кровотечения, взятия биопсии. Во время процедуры проводится осмотр слизистой оболочки. Обнаруженный полип можно удалить при помощи хирургического инструмента, подведенного через трубку. Наличие новообразования, язвы подразумевает взятие материала специальными щипцами для исследования в лаборатории.
Продолжительность обследования зависит от объема манипуляций, в среднем – 20-60 минут. После процедуры пациент может испытывать неприятные ощущения – скопление газа, позывы к дефекации. Состояние нормализуется самостоятельно в течение нескольких часов, для ускорения процесса можно принять эспумизан, активированный уголь.
Виртуальная колоноскопия
Метод представляет собой построение модели ЖКТ с возможностью изучения рельефа стенок тракта, новообразований, дефектов слизистой оболочки, аномалий развития. Изображение получается в результате проведения компьютерной томографии области брюшной полости с предварительным расширением полости ЖКТ воздухом.
Показания и подготовка к процедуре сходны с другими инструментальными методами обследования. Преимущество виртуальной колоноскопии заключается в ее неинвазивности, безболезненности для пациента и возможности построить подробную трехмерную модель ЖКТ. Метод используется при подозрении на онкологический процесс в ЖКТ и смежные опухоли брюшной полости и малого таза, а также для контроля послеоперационных изменений толстого кишечника. Обследование назначается, когда УЗИ кишечника или колоноскопия не могут быть проведены из-за противопоказаний.
Недостатком метода является отсутствие возможности провести хирургическое вмешательство или взять материал для исследования. В связи с использованием ионизирующего излучения метод имеет ограниченное применение у беременных женщин и детей.
Результаты ультразвуковой диагностики
На мониторе во время обследования можно увидеть и зафиксировать размеры, форму органа, толщину стенок тракта, наличие патологических образований размером в несколько миллиметров.
Как проявляется патология на ультразвуковой диагностике:
Заключение формируется врачом ультразвуковой диагностики и выдается пациенту на руки. Документ содержит подробное описание состояния ЖКТ и всех патологических изменений и новообразований. Информация позволяет лечащему врачу поставить верный диагноз.
Результаты колоноскопии
Здоровый толстый кишечник имеет гладкую, блестящую слизистую оболочку розового цвета, без участков гиперемии и отека. Рубцовые изменения, дивертикулы, патологическое сужение или расширение просвета кишки, язвы, полипы в норме отсутствуют.
Как выглядят некоторые заболевания:
Результаты осмотра стенок кишечника видеокамерой можно получить в ближайшее время после проведения процедуры. По результатам заключения лечащий врач выставляет диагноз или направляет пациента на дальнейшую диагностику. Если была проведена биопсия, результат обследования фрагмента будет выдан в течение двух недель. Микроскопическое исследование позволяет поставить наиболее точный диагноз.
Где пройти ультразвуковое обследование или колоноскопию
В Москве работают сотни клинико-диагностических центров, осуществляющих диагностические процедуры. Клиники с высоким уровнем репутации и низкими ценами представлены на нашем сайте. Здесь можно найти не только актуальную контактную информацию о медицинских центрах, но и записаться на прием и получить скидку на обследование. Консультант поможет бесплатно подобрать клинику, подходящую по желаниям пациента.
Роль ультразвуковой диагностики при колоректальных заболеваниях
Авторы: Renáta Bor, Anna Fábián, Zoltán Szepes
Вступление
Эндоскопическое исследование дает наиболее точную информацию о морфологии слизистой оболочки кишечника, хотя патологические изменения стенки, окружающих тканей и органов могут быть исследованы с помощью методов визуализации поперечного сечения, таких как УЗИ, КТ и МРТ. Ни один из этих методов визуализации не способен идентифицировать все типы заболеваний толстой кишки, однако они могут дополнять друг друга во время диагностического процесса. Детальное трансабдоминальное ультразвуковое исследование является важной частью исследования кишечника.
УЗИ кишечника является безопасным, широко доступным, дешевым, неинвазивным методом визуализации, который позволяет в реальном времени исследовать кишечник без использования ионизирующего излучения и может быть выполнен в любое время. Наибольшим недостатком является то, что оценка кишечника зависит в большей степени от опыта и квалификации врача, чем от ультразвуковой оценки как таковой. Стандартное трансабдоминальное УЗИ является высоко прогностическим. Появление новых методик, такой как эластография, УЗИ с контрастным усилением, УЗИ с высоким разрешением и развитие ректального УЗИ способствует расширению области индикации и повышению точности диагностики.
Методика визуализации и нормальная морфология
Трансабдоминальное УЗИ (ТУЗИ) осуществляется с помощью конвексных или линейных датчиков с полосой частот 3,5-17 МГц. Два типа датчиков с различной частотой могут использоваться последовательно для исследования кишечника и органов брюшной полости. Во-первых, рекомендуется использовать низкочастотные датчики с частотой 3,5-5 МГц для получения панорамного обзора живота, который может помочь локализовать патологические состояния. Особое внимание следует также уделить области описанной боли или дискомфорта или месту, где было обнаружено сопротивление при физикальном осмотре. Затем следует стандартное обследование с помощью датчика высокой частоты 5-17 МГц, которое предоставляет подробную информацию о слоях стенки кишечника и окружающих тканях. Пять слоев стенки толстой кишки могут быть четко различимы; они появляются на изображении в виде концентрических колец с чередующейся эхогенностью. Эти кольца, обнаруженные при УЗИ, соответствуют гистологическим слоям стенки кишечника: первой эхогенной линией является слой слизистой оболочки, за которым следует гипоэхогенное кольцо мышечного слоя слизистой оболочки, эхогенное кольцо подслизистой оболочки и гипоэхогенное кольцо собственной мышечной оболочки. Наиболее периферически обнаруживается эхогенное кольцо, которое представляет адвентицию или серозу в зависимости от расположения кишечника.
Измерение толщины стенки имеет важное значение. Толщина нормальной кишечной стенки не превышает 3 мм при небольшом давлении датчика, стратификация сохраняется, интрамуральная васкуляризация слабая и перистальтика нормальная. У здоровых взрослых толщина стенок сигмовидной кишки может быть больше из-за большой мышечной массы. Эластография, использование пероральных контрастных веществ, цветной допплер и CEUS помогают уточнить диагноз с помощью исследования интрамурального кровотока, выявления пораженных сегментов кишечника, а также для дифференциации воспаления, фиброза и опухолевые состояния.
Эластография может оценивать жесткость тканей путем измерения их эластичности и отображать ее в виде цветной эластограммы в реальном времени (качественная эластография) на обычном ультразвуковом изображении в B-режиме с помощью специального программного обеспечения.
Цветной допплер полезен для оценки наличия, плотности или отсутствия сосудистых сигналов в крупных кровеносных сосудах, но она недостаточно чувствительна, чтобы обнаружить медленный и малообъемный поток мелких сосудов желудочно-кишечных органов.
Использование CEUS позволяет провести точный анализ сосудистых нарушений кишечника. Эта методика основана на обнаружении контрастных агентов, состоящих из микропузырьков (1-7 мкм), которые вводятся в периферические вены и появляются примерно через 20-30 с в ткани-мишени. Это может помочь дифференцировать ишемический некроз кишечника (отсутствие контрастного наполнения), воспаление (симметричное утолщение с низким показателем удельного сопротивления) и неоплазию (асимметричное утолщение с высоким показателем удельного сопротивления).
Трансперинеальные УЗИ выполняются с использованием стандартного трансабдоминального ультразвукового микроконвексного или линейного датчика с частотным диапазоном 16–36 МГц. Оно не требует специальной подготовки прямой кишки. Трансперинеальное обследование эффективно для диагностики перианальных заболеваний, таких как болезнь Крона, перианальные свищи или абсцессы. Свищи проявляются в виде гипоэхогенных следов вблизи прямой кишки и анального канала, а абсцессы представляют собой крупные гипоэхогенные структуры с неоднородным, гиперэхогенным содержимым или без него.
Для трансректального исследования используются датчики с полосой частот 3,5–17 МГц (рисунок 1), дополнительно высокочастотные 5–30 МГц. Для точного обследования следует проводить ректальную подготовку с клизмой или полную подготовку толстой кишки, чтобы избежать артефактов. Седация и анальгезия не обязательны, но рекомендуются в случае тяжелой, болезненной перианальной инфекции. Во время обследования пациент находится в левом боковом положении. Датчик должен быть введен в ректо-сигмовидную границу после ректального цифрового обследования с учетом предыдущих результатов эндоскопического и ректального цифрового исследования.

Рисунок 1: Радиальное ректальное эндоскопическое ультразвуковое изображение.
Воспалительные заболевания кишечника
Флуктуирующее течение заболевания при воспалительных заболеваниях кишечника (ВЗК) требует повторного визуального обследования у большинства пациентов для оценки активности заболевания, осложнений и эффективности лечения. Ультразвук является наиболее подходящим методом визуализации, особенно в экстренных случаях. УЗИ брюшной полости подходит для оценки ранних стадий болезни Крона, а также облегчает диагностику интраабдоминальных осложнений (стриктура, свищ и абсцесс), а также оценку послеоперационного состояния после резекции. При болезни Крона поражение кишечника обычно характеризуется утолщением, снижением перистальтики и повышенной васкуляризацией стенки кишечника (≥ 4 мм), что иногда сопровождается накоплением периколичной жидкости и увеличением лимфатических узлов (рисунок 2А). УЗИ брюшной полости обнаруживает эти изменения с чувствительностью 85% и специфичностью 98%, но при индивидуальном опыте степень тяжести болезнь и локализация пораженной части кишечника также оказывают большое влияние. Хотя чувствительность УЗИ может достигать 98% в сигмовидной и нисходящей ободочной кишках, в прямой кишке она составляет всего около 15%. Модальность позволяет контролировать эффективность медикаментозной терапии, определять оптимальное время для контрольной эндоскопии и предоставляет информацию об областях, недоступных для эндоскопии. Интраабдоминальные осложнения БК, такие как образование абсцесса, сужение просвета кишечника, свищи между кишечными петлями и кишечно-кожные свищи, также могут быть обнаружены с помощью УЗИ (рисунок 2B).
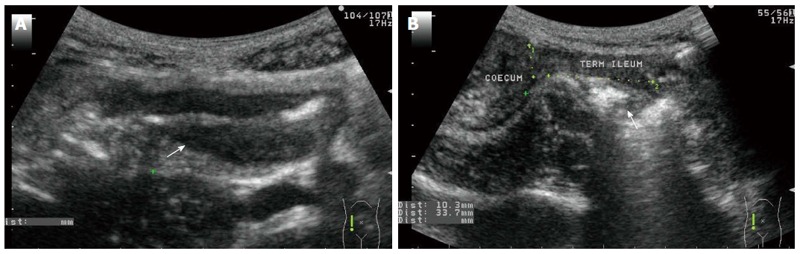
Рисунок 2: Трансабдоминальное ультразвуковое изображение пациента. A : Активный обширный язвенный колит. Стенка поперечной ободочной кишки расширена (самый большой диаметр: 12 мм), а просвет сужен; B : Болезнь Крона. 33мм – длина фиброзного стеноза в конце терминальной подвздошной кишки.
Точная локализация и оценка степени свищей перед выбором оптимального хирургического вмешательства имеет решающее значение при перианальной болезни Крона (рисунок 3). Надежная оценка поражений может привести к снижению послеоперационного недержания и частоты рецидивов.
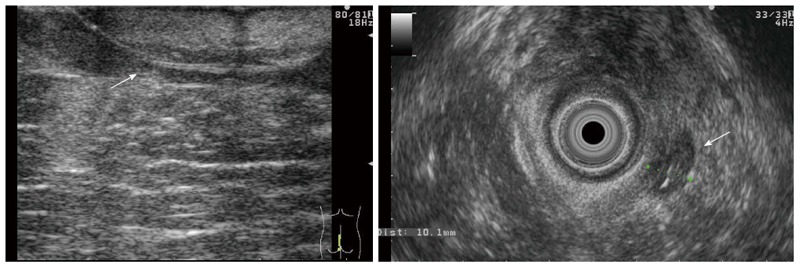
Рисунок 3: Трансперинеальные и ректальные изображения пациента с осложненной перианальной болезнью Крона.
Перианальное ультразвуковое исследование также играет роль в диагностике перианальных осложнений болезни Крона. Согласно сравнительным исследованиям, его чувствительность сопоставима с чувствительностью ректального ультразвука и МРТ при диагностике перианальных свищей и абсцессов (рисунок 4). Его доступность и экономическая эффективность позволяют проводить перианальное ультразвуковое исследование для мониторинга восстановления фистул в режиме реального времени, что позволяет избежать более дорогостоящей МРТ.

Рисунок 4: Гипоэхогенные параректальные абсцессы на ультразвуковых изображениях прямой кишки и перианальной области пациента с перианальной болезнью Крона.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
Дивертикулит
Дивертикулярная болезнь определяется как клинически значимый и симптоматический дивертикулез, напротив, дивертикулит – это макроскопическое воспаление дивертикула, которое может ассоциироваться с острыми или хроническими осложнениями. Для выявления дивертикулов подходит как низкочастотное, так и высокочастотное ультразвуковое исследование. Дивертикулы появляются на УЗИ в виде уменьшенной сигнатуры кишечника из-за отсутствия / истончения собственной мышечной ткани или в виде ярких «ушей» вне стенки кишечника с акустической тенью, вызванной присутствием внутридиверкулярного газа. В случае дивертикулита, помимо дивертикула, может быть обнаружено утолщение кишечной стенки, периколическое воспаление и жидкость. Во время обследования возникает сильная боль или болезненность при сжатии пораженного участка.
Подслизистые поражения
Подслизистые / субэпителиальные поражения представляют собой эндоскопически выявляемые нарушения, которые можно определить как опухолеподобные поражения, расположенные под нормально выглядящим слоем слизистой оболочки. Они могут возникать из стенки толстой кишки (интрамурального происхождения) или из внешних слоев (экстрамурального происхождения); и могут быть доброкачественным (сосудистые или кистозные поражения, гематома, эндометриоз и т. д.) или опухолевым (липома, карциноидная опухоль, желудочно-кишечная стромальная опухоль, первичная или метастатическая карцинома и т. д.). Колоноскопия позволяет только визуально оценить изменения слизистой оболочки, поэтому она может помочь только в идентификации и локализации поражений слизистой оболочки. УЗИ играет важную роль в диагностике, поскольку оно позволяет оценить всю стенку кишечника и окружающие ткани. Трансректальное УЗИ способно различать экстра- и интрамуральное происхождение (рисунок 5). В случае интрамуральных поражений он может характеризовать слои происхождения или вовлечения, эхогенность, гладкость границы и внутренние особенности, которые различаются при доброкачественных и злокачественных процессах. Доброкачественные поражения, как правило, представляют собой однородные гипо- или гиперэхогенные поражения, которые резко отделены от окружающих тканей или органов и часто ограничиваются только одним слоем.

Рисунок 5: Ректальное ультразвуковое изображение. A : кистозное повреждение между прямой кишкой и маткой, оно показывает типичную морфологию эндометриоза; B : Неоднородная ткань прямой кишки с расширением стенки прямой кишки и лимфаденомегалией через 2 года после резекции рака прямой кишки.
Ишемический колит
Ишемический колит является наиболее распространенным желудочно-кишечным сосудистым заболеванием. В 80% случаев он поражает левую кишку, вызывая нижнее кровоизлияние в ЖКТ на границе области, снабжаемой верхней и нижней брыжеечной артерией, или на стыке территории нижней брыжеечной и гипогастральной артерий. Истинная артериальная окклюзия встречается редко, чаще она является результатом нарушения микроваскуляризации стенки толстой кишки. Значительный артериальный стеноз может быть выявлен с помощью импульсно-волнового допплера с высокой чувствительностью и отрицательным прогностическим значением, которое может превышать 90%. Характерным для УЗИ обнаружением при ишемическом колите является гипоэхогенное утолщение стенки кишки с переменной утратой расслоения стенок. Допплеровская визуализация кровотока может помочь проанализировать микроциркуляцию стенки толстой кишки. В острой стадии поток едва заметен, что может быть признаком некроза. Отсутствие артериального кровотока в стенке ишемичной ободочной кишки на исходной цветовой допплерографии является хорошим прогностическим признаком неблагоприятного исхода. Этот фактор более тесно связан с исходом, чем ранние клинические и лабораторные данные.