Гипертрофическая кардиомиопатия
Гипертрофическая кардиомиопатия – первичное изолированное поражение миокарда, характеризующееся гипертрофией желудочков (чаще левого) при уменьшенном или нормальном объеме их полостей. Клинически гипертрофическая кардиомиопатия проявляется сердечной недостаточностью, болью в грудной клетке, нарушениями ритма, синкопальными состояниями, внезапной смертью. Диагностика гипертрофической кардиомиопатии включает проведение ЭКГ, суточного ЭКГ-мониторирования, ЭхоКГ, рентгенологического исследования, МРТ, ПЭТ сердца. Лечение гипертрофической кардиомиопатии проводится b-адреноблокаторами, блокаторами кальциевых каналов, антикоагулянтами, антиаритмическими препаратами, ингибиторами АПФ; в ряде случаев прибегают к кардиохирургической операции (миотомии, миоэктомии, протезированию митрального клапана, двухкамерной электрокардиостимуляции, имплантации кардиовертер-дефибриллятора).
Общие сведения
В кардиологии различают первичные (идиопатические) кардиомиопатии (гипертрофическую, констриктивную, дилатационную, рестриктивную, аритмогенную дисплазию правого желудочка) и специфические вторичные кардиомиопатии (алкогольную, токсическую, метаболическую, климактерическую и ряд других).
Гипертрофическая кардиомиопатия – самостоятельное, не зависящее от других сердечно-сосудистых заболеваний, значительное утолщение миокарда левого (реже правого) желудочка, сопровождающееся уменьшением его полости, нарушением диастолической функции с развитием нарушений сердечного ритма и сердечной недостаточности.
Причины
Гипертрофическая кардиомиопатия – заболевание с аутосомно-доминантным типом наследования, поэтому обычно носит семейный характер, что не исключает, однако, возникновение спорадических форм.
В основе семейных случаев гипертрофической кардиомиопатии лежат передаваемые по наследству дефекты генов, кодирующих синтез сократительных белков миокарда (гена тяжелой цепи b-миозина, гена сердечного тропонина Т, гена а-тропомиозина, гена, кодирующего сердечную изоформу миозин-связывающего белка). Спонтанные мутации этих же генов, происходящие под воздействием неблагоприятных факторов среды, обусловливают развитие спорадических форм гипертрофической кардиомиопатии.
Гипертрофия миокарда левого желудочка при гипертрофической кардиомиопатии не связана с врожденными и приобретенными пороками сердца, ИБС, гипертонической болезнью и другими заболеваниями, которые обычно приводят к подобным изменениям.
Патогенез
При обструкции выходного отдела левого желудочка имеет место утолщение межжелудочковой перегородки и нарушение движения передней створки митрального клапана. В связи с этим в период изгнания возникает перепад давления между полостью левого желудочка и начальным отрезком аорты, что сопровождается повышением конечного диастолического давления в левом желудочке. Возникающая в этих условиях компенсаторная гиперфункция сопровождается гипертрофией, а затем и дилатацией левого предсердия, в случае же декомпенсации развивается легочная гипертензия.
В ряде случаев гипертрофической кардиомиопатии сопутствует ишемия миокарда, обусловленная снижением вазодилататорного резерва коронарных артерий, увеличением потребности гипертрофированного миокарда в кислороде, сдавлением во время систолы интрамуральных артерий, сопутствующим атеросклерозом венечных артерий и т. д.
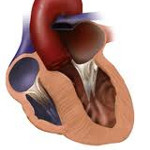
Макроскопическими признаками гипертрофической кардиомиопатии служит утолщение стенок левого желудочка при нормальных или уменьшенных размерах его полости, гипертрофия межжелудочковой перегородки, дилатация левого предсердия. Микроскопическая картина гипертрофической кардиомиопатии характеризуется беспорядочным расположением кардиомиоцитов, замещением мышечной ткани на фиброзную, аномальным строением интрамуральных венечных артерий.
Классификация
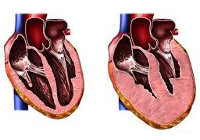
В соответствии с локализацией гипертрофии выделяют гипертрофическую кардиомиопатию левого и правого желудочков. В свою очередь, гипертрофия левого желудочка может быть асимметричной и симметричной (концентрической). В большинстве случаев выявляется асимметричная гипертрофия межжелудочковой перегородки на всем протяжении или в ее базальных отделах. Реже встречается асимметричной гипертрофия верхушки сердца (апикальная гипертрофическая кардиомиопатия), задней или переднебоковой стенки. На долю симметричной гипертрофии приходится около 30 % случаев.
С учетом наличия градиента систолического давления в полости левого желудочка различают обструктивную и необструктивную гипертрофическую кардиомиопатию. Симметричная гипертрофия левого желудочка, как правило, представляет собой необструктивную форму гипертрофической кардиомиопатии.
Асимметричная гипертрофия может являться как необструктивной, так и обструктивной. Так, синонимом асимметричной гипертрофии межжелудочковой перегородки служит понятие «идиопатический гипертрофический субаортальный стеноз», гипертрофии средней части межжелудочковой перегородки (на уровне папиллярных мышц) – «мезовентрикулярная обструкция». Верхушечная гипертрофия левого желудочка, как правило, представлена необструктивным вариантом.
В зависимости от степени утолщения миокарда выделяют умеренную (15-20 мм), среднюю (21-25 мм) и выраженную (более 25 мм) гипертрофию.
На основании клинико-физиологической классификации выделяют IV стадии гипертрофической кардиомиопатии:
Симптомы гипертрофической кардиомиопатии
Длительное время течение гипертрофической кардиомиопатии остается бессимптомным, клиническая манифестация чаще происходит в возрасте 25–40 лет. С учетом преобладающих жалоб выделяют девять клинических форм гипертрофической кардиомиопатии: малосимптомную, вегетодистоническую, кардиалгическую, инфарктоподобную, аритмическую, декомпенсационную, псевдоклапанную, смешанную, молниеносную. Несмотря на то, что каждый клинический вариант характеризуется определенными признаками, всем формам гипертрофической кардиомиопатии присущи общие симптомы.
Необструктивная форма гипертрофической кардиомиопатии, не сопровождающаяся нарушением оттока крови из желудочка, обычно малосимптомна. В этом случае жалобы на одышку, перебои в работе сердца, неритмичный пульс могут отмечаться при выполнении физической нагрузки.
Диагностика
При диагностическом поиске обнаруживается систолический шум, высокий, скорый пульс, смещение верхушечного толчка. Инструментальные методы обследования при гипертрофической кардиомиопатии включают ЭхоКГ, ЭКГ, ФКГ, рентгенографию грудной клетки, холтеровское мониторирование, поликардиографию, ритмокардиографию. С помощью эхокардиографии выявляется гипертрофия МЖП, стенок миокарда желудочка, увеличение размеров левого предсердия, наличие обструкции ВТЛЖ, диастолическая дисфункция левого желудочка.
ЭКГ-признаки гипертрофической кардиомиопатии малоспецифичны и требуют дифференциальной диагностики с очаговыми изменениями миокарда, гипертонической болезнью, ИБС, аортальным стенозом и другими заболеваниями, осложняющимися гипертрофией левого желудочка. Для оценки тяжести гипертрофической кардиомиопатии, прогноза и выработки рекомендаций по лечению используются нагрузочные пробы (велоэргометрия, тредмил-тест).
Суточное мониторирование ЭКГ позволяет документировать пароксизмальные эпизоды желудочковой экстрасистолии и тахикардии, фибрилляции и трепетания предсердий. На фонокардиограмме регистрируется систолический шум различной степени выраженности, сохранность амплитуды I и II тонов. Сфигмография демонстрирует двухвершинную кривую каротидного пульса, характеризующуюся дополнительной волной на подъеме.
При рентгенологическом исследовании изменения контуров сердца (увеличение левых отделов сердца, расширение восходящей части аорты, выбухание ствола и расширение ветвей легочной артерии) обнаруживаются только в развернутой стадии гипертрофической кардиомиопатии. Для получения дополнительных данных за гипертрофическую кардиомиопатию прибегают к проведению зондирования левых отделов сердца, вентрикулографии, коронарографии, сканированию сердца с радиоизотопом таллия, МРТ, ПЭТ сердца. Окончательным подтверждающим методом служит генодиагностика.
Лечение гипертрофической кардиомиопатии
Пациентам с гипертрофической кардиомиопатией (особенно с обструктивной формой) рекомендуется ограничение физических нагрузок, которые могут спровоцировать увеличение градиента давления «левый желудочек-аорта», аритмии сердца и обмороки.
Прогноз гипертрофической кардиомиопатии
Течение гипертрофической кардиомиопатии вариабельно. Необструктивная форма гипертрофической кардиомиопатии протекает относительно стабильно, однако при длительном стаже заболевания все же развивается сердечная недостаточность. У 5–10% пациентов возможен самостоятельный регресс гипертрофии; у такого же процента больных отмечается переход гипертрофической кардиомиопатии в дилатационную; еще столько же пациентов сталкивается с осложнением в виде инфекционного эндокардита.
Другая гипертрофическая кардиомиопатия (I42.2)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Необструктивная гипертрофическая кардиомиопатия
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
По локализации
— гипертрофия базальных отделов МЖП
— тотальная гипертрофия МЖП
— тотальная гипертрофия МЖП и свободной стенки ЛЖ
— гипертрофия верхушки сердца с возможным распространением на свободную стенку ЛЖ и перегородку
б) Симметричная (концентрическая)
II. По гемодинамической форме
III. По градиенту давления (при обструктивной форме)
IV. По клиническим проявлениям
V. По стадиям клинического течения
Этиология и патогенез
Выделяют несколько патогенетических механизмов развития заболевания:
— Гипертрофия межжелудочковой перегородки. В результате образовавшегося генетического дефекта в саркомере миокарда может развиваться непропорциональная гипертрофия межжелудочковой перегородки, которая в ряде случаев возникает даже в период эмбрионального морфогенеза. На гистологическом уровне изменения миокарда характеризуются развитием нарушений метаболизма в кардиомиоците и значительным увеличением количества ядрышек в клетке, что ведёт к разволокнению мышечных волокон и развитию в миокарде соединительной ткани (англ. феномен «disarray» — феномен «беспорядка»). Дезорганизация клеток сердечной мышцы и замещение миокарда соединительной тканью ведут к снижению насосной функции сердца и служат первичным аритмогенным субстратом, предрасполагающим к возникновению жизнеугрожающих тахиаритмий.
— Обструкция выходного отдела левого желудочка. Большое значение при ГКМП придают обструкции ВОЛЖ, которая возникает в результате непропорциональной гипертрофии межжелудочковой перегородки, что способствует контакту передней створки митрального клапана с межжелудочковой перегородкой и резкому увеличению градиента давления в ВОЛЖ во время систолы.
— Нарушение расслабления миокарда левого желудочка. Длительное существование обструкции и гипертрофии межжелудочковой перегородки приводит к ухудшению активной мышечной релаксации, а также к увеличению ригидности стенок ЛЖ, что обусловливает развитие диастолической дисфункции ЛЖ, а в терминальной фазе заболевания — систолической дисфункции.
— Ишемия миокарда. Важным звеном патогенеза ГКМП выступает ишемия миокарда, связанная с развитием гипертрофии и диастолической дисфункции ЛЖ, что приводит к гипоперфузии и увеличению разволокнения миокарда. В результате происходит истончение стенок левого желудочка, его ремоделирование и развитие систолической дисфункции.
Эпидемиология
Факторы и группы риска
Факторы риска внезапной смерти при гипертрофической кардиомиопатии:
— манифестация заболевания в молодом возрасте (до 16 лет),
— наличие в семейном анамнезе эпизодов внезапной смерти,
— частые синкопальные состояния,
— непродолжительные эпизоды желудочковой тахикардии, выявленные при 24-часовом мониторировании ЭКГ,
— патологическое изменение уровня артериального давления во время нагрузок.
Клиническая картина
Cимптомы, течение
ГКМП может манифестировать в любом возрасте. Клиническая картина обычно вариабельна, и пациенты могут оставаться стабильными длительный период времени.
Классическая триада симптомов при гипертрофической кардиомиопатии включает стенокардию напряжения, одышку при нагрузке и обмороки. Болевые ощущения в грудной клетке отмечаются у 75% больных с гипертрофической кардиомиопатией, классическая стенокардия напряжения— у 25%.
Одышка и часто сопутствующая ей боль в грудной клетке, головокружение, синкопальные и пресинкопальные состояния обычно встречаются при сохранённой систолической функции ЛЖ. Перечисленная симптоматика связана с возникновением диастолической дисфункции миокарда и другими патофизиологическими механизмами (ишемия миокарда, обструкция ВОЛЖ и сопутствующая митральная регургитация, ФП).
У значительного числа больных (5-28%) возникает фибрилляция предсердий, повышающая риск развития тромбоэмболических осложнений.
При объективном исследовании больных необструктивной формой гипертрофической кардиомиопатии отклонений от нормы может не быть, но иногда определяются увеличение продолжительности верхушечного толчка, IVтон сердца.
Диагностика
Фонокардиография. Весьма характерным, но неспецифичным, является патологическое усиление III и особенно IV тонов сердца.Важным признаком субаортальной обструкции является так называемый поздний, не связанный с I тоном, систолический шум ромбовидной или лентовидной формы с эпицентром на верхушке или в III-IV межреберье у левого края грудины. Он проводится в подмышечную область и реже на основание сердца и сосуды шеи. Отличительными особенностями шума, позволяющими заподозрить обструктивную ГКМП, служат специфические изменения его амплитуды и продолжительности при физиологических и фармакологических пробах, направленных на увеличение или уменьшение степени обструкции и связанной с ней митральной недостаточности. Подобный характер динамики шума имеет не только диагностическое значение, но и является ценным критерием дифференциальной диагностики ГКМП с первичными поражениями митрального и аортального клапанов. Шуму может предшествовать дополнительный тон, образующийся при соприкосновении митральной створки с межжелудочковой перегородкой.У части больных в диастоле регистрируется следующий за III тоном короткий низкоамплитудный шум притока, то есть относительного митрального или изредка трикуспидального стеноза. В последнем случае шум усиливается на вдохе. При значительной выраженности препятствия кровотоку определяется парадоксальное расщепление II тона вследствие удлинения периода изгнания левого желудочка пропорционально величине систолического градиента давления.
Рентгенологическое исследование грудной клетки. Данные рентгенологического исследования сердца мало информативны. Даже при значительной гипертрофии миокарда существенные изменения тени сердца могут отсутствовать, поскольку объем полости левого желудочка не изменен или уменьшен. У части больных отмечается незначительное увеличение дуг левого желудочка и левого предсердия и закругление верхушки сердца, а также признаки умеренной венозной легочной гипертензии. Аорта обычно уменьшена.
Допплерэхокардиография
Ни один из ЭхоКГ признаков ГКМП, несмотря на высокую чувствительность, не является патогномоничным.
Основные ЭХОКГ-признаки :
— Ассиметричная гипертрофия миокарда левого желудочка. Общепринятый критерий ГКМП — толщина межжелудочковой перегородки более 15 мм при нормальной или увеличенной толщине задней стенки ЛЖ. Учитывая, что заболевание генетически детерминировано, степень гипертрофии может быть различной. Тем не менее, наличие симметричной гипертрофии не исключает диагноз ГКМП.
Стресс-ЭхоКГ используется для выявления коронарной болезни сердца, сопутствующей ГКМП, что имеет важное прогностическое и терапевтическое значение.
Радионуклидная вентрикулография как наиболее воспроизводимый метод оценки систолической и диастолической функции не только левого, но и правого желудочка используется в основном для наблюдения за больными ГКМП в динамике и для оценки эффективности лечебных мероприятий.
Позитронно-эмиссионная томография представляет уникальную возможность для неинвазивной оценки регионарной перфузии и метаболизма миокарда. Предварительные результаты ее применения при ГКМП показали снижение коронарного расширительного резерва не только в гипертрофированных, но и неизмененных по толщине сегментах левого желудочка, что особенно выражено у больных с ангинозной болью. Нарушение перфузии часто сопровождается субэндокардиальной ишемией
При измерении давления в полостях сердца наиболее важное диагностическое и терапевтическое значение имеет обнаружение градиента систолического давления между телом и выносящим трактом левого желудочка в покое или при провокационных тестах. Этот признак характерен для обструктивной ГКМП и не наблюдается при необструктивной форме заболевания, что не позволяет исключить ГКМП при его отсутствии. При регистрации градиента давления в полости левого желудочка по отношению к его выносящему тракту необходимо удостовериться, что он обусловлен субаортальной обструкцией изгнанию крови, а не является следствием плотного схватывания конца катетера стенками желудочка при так называемой «элиминации» или «облитерации» его полости. Наряду с субаортальным градиентом важным признаком препятствия изгнанию крови из левого желудочка служит изменение формы кривой давления в аорте. Как и на сфигмограмме, она приобретает форму «пика и купола».У значительной части больных ГКМП, независимо от наличия или отсутствия субаортального градиента, определяется повышение конечно-диастолического давления в левом желудочке и давления на путях его притока — в левом предсердии, легочных венах, «легочных капиллярах» и легочной артерии. При этом легочная гипертензия носит характер пассивной, венозной. Увеличение конечно-диастолического давления в гипертрофированном левом желудочке обусловлено нарушением его диастолической податливости, характерным для ГКМП. Иногда, в терминальной стадии развития заболевания, оно усугубляется в результате присоединения систолической дисфункции миокарда.
Эндомиокардинальная биопсия левого или правого желудочков рекомендуют проводить в тех случаях, когда после клинического и инструментального обследования остаются сомнения относительно диагноза. При выявлении характерных патогистологических признаков заболевания делают заключение о соответствии морфологических изменений в миокарде клиническому диагнозу ГКМП.С другой стороны, обнаружение структурных изменений, специфичных для какого-либо другого поражения миокарда (например, амилоидоза) позволяет исключить ГКМП.
При наличии допплерэхокардиографии и магнитно-резонансной томографии ЭМБ для диагностики ГКМП сейчас практически не используется.
Лабораторная диагностика
Дифференциальный диагноз
Дифференциальная диагностика проводится с рядом заболеваний, сопровождающихся развитием гипертрофии левого желудочка, прежде всего «сердце спортсмена», приобретенные и врожденные пороки, ДКМП, а при склонности к повышению АД — эссенциальную артериальную гипертензию. Дифференциальная диагностика с пороками сердца, сопровождающимися систолическим шумом, приобретает особо важное значение в случаях обструктивной формы ГКМП. У больных с очаговыми и ишемическими изменениями на ЭКГ и ангинозной болью первостепенной задачей является дифференциальная диагностика с ИБС. При преобладании в клинической картине признаков застойной сердечной недостаточности в сочетании с относительно небольшим увеличением размеров сердца ГКМП следует дифференцировать от миксомы предсердий, хронического легочного сердца и заболеваний, протекающих с синдромом рестрикции — констриктивного перикардита, амилоидоза, гемохроматоза и саркоидоза сердца и рестриктивнойкардиомиопатии.
Ишемическая болезнь сердца. Наиболее часто ГКМП приходится дифференцировать с хроническими и реже острыми формами ИБС. В обоих случаях могут наблюдаться ангинозная боль в области сердца, одышка, нарушения сердечного ритма, сопутствующая артериальная гипертензия, добавочные тоны в диастолу, мелко- и крупноочаговые изменения и признаки ишемии на ЭКГ.Важное значение для постановки диагноза имеет ЭхоКГ, при которой у части больных определяются свойственные ИБС нарушения сегментарной сократимости, умеренная дилатация левого желудочка и снижение его фракции выброса. Гипертрофия левого желудочка весьма умеренная и чаще носит симметричный характер. Впечатление о непропорциональном утолщении межжелудочковой перегородки может создавать наличие зон акинезии вследствие постинфарктного кардиосклероза в области задней стенки левого желудочка с компенсаторной гипертрофией миокарда перегородки. При этом, в противоположность асимметричной гипертрофии межжелудочковой перегородки как формы ГКМП, гипертрофия перегородки сопровождается гиперкинезией. В случаях заметной дилатации левого предсердия вследствие сопутствующей митральной регургитации при ИБС неизменно отмечается дилатация левого желудочка, несвойственная больным ГКМП. Подтвердить диагноз ГКМП позволяет обнаружение признаков субаортального градиента давления.При отсутствии ЭХОКГ- данных в пользу субаортальной обструкции дифференциальная диагностика значительно затрудняется. Единственно надежным методом распознавания или исключения ИБС в таких случаях является рентгеноконтрастная коронарография. У лиц среднего и старшего возраста, особенно у мужчин, необходимо иметь в виду возможность сочетания ГКМП с ИБС.
Осложнения
Течение заболевания может осложняться развитием таких осложнений, как:
Лечение
К общим мероприятиям относятся ограничение значительных физических нагрузок и запрещение занятий спортом, способных вызывать усугубление гипертрофии миокарда, повышение внутрижелудочкового градиента давления и риска ВС. Для предупреждения инфекционного эндокардита в ситуациях, связанных с развитием бактериемии, при обструктивных формах ГКМП рекомендуется антибиотикопрофилактика, аналогичная таковой у больных с пороками сердца.
Основу медикаментозной терапии ГКМП составляют препараты с отрицательным инотропным действием: β-адреноблокаторы и блокаторы кальциевых каналов (верапамил).
β-адреноблокаторы стали первой и остаются и по сей день наиболее эффективной группой лекарственных средств, применяемых в лечении ГКМП. их следует назначать больным независимо от выраженности градиента внутрижелудочкового давления в покое. Предпочтительно воздерживаться от назначения блокаторов β-aope-норецепторов с внутренней симпатомиметической активностью (пин-дол ол, окспренолол). Пропранолол назначают в дозе 240-320 мг в сутки и более (максимальная суточная доза — 480 мг), метопролол — в дозе 200 мг в сутки и более. Кардиоселективные блокаторы бета-адренорецеп-торов при гипертрофической кардиомиопатии не имеют преимуществ перед неселективными, так как в высоких дозах селективность практически утрачивается.
В случае противопоказаний к назначению блокаторов бета-адренорецепторов или неполного исчезновения симптомов альтернативой могут быть блокаторы кальциевых каналов. Среди блокаторов кальциевых каналов препаратом выбора является верапамил (изоптин, финоптин). Он обеспечивает симптоматический эффект у 65–80% больных. При назначении блокаторов кальциевых каналов необходима максимальная осторожность при наличии выраженной гипертрофии и очень высоком давлении наполнения левого желудочка. Следует иметь в виду, что блокаторы кальциевых каналов, включая верапамил, при длительном применении могут повышать диастолическое давление и снижать сердечный выброс. Лечение верапамилом следует начинать с назначения в низких дозах — по 20-40 мг 3 раза в сутки, постепенно повышая до суточной дозы 240-320 мг и более. Клиническое улучшение при приеме верапамила сопровождается повышением толерантности к физической нагрузке.
Для лечения аритмий используются антиаритмические препараты, из которых наиболее эффективными являются дизопирамид и амиодарон. Дизопирамид (ритмилен), относящийся к антиаритмикам IA класса, обладает выраженным отрицательным инотропным эффектом, у больных ГКМП способен снижать уровень обструкции выходного тракта левого желудочка, положительно влияет на структуру диастолы. Начальная доза обычно составляет 400 мг/сут с постепенным увеличением до 800 мг. При этом необходимо контролировать продолжительность интервала Q-T по ЭКГ.
Единственным препаратом, на фоне которого на сегодняшний день отмечено устранение желудочковой тахиаритмии, снижение частоты случаев внезапной смерти и улучшение прогноза заболевания, является амиодарон. Амиодарон назначают в суточной дозе 1200 мг в течение 5-7 дней, затем в суточной дозе 800 мг и 600 мг в течение 2-й и 3-й недель лечения с последующим переходом на поддерживающую суточную дозу 200 мг.
При отсутствии клинического эффекта от активной медикаментозной терапии симптоматичным больным III-IV функционального класса по классификации Нью-Йоркской ассоциации кардиологов с выраженной асимметричной гипертрофией МЖП и субаортальным градиентом давления в покое, равным 50 мм рт. ст. и более, показано хирургическое лечение ( ссылка на лечение из I42.1)
Прогноз
Необструктивные формы ГКМП обладают, в целом, более благоприятным течением с меньшей выраженностью ограничения функционального состояния и большей продолжительностью периодов стабилизации.Прогноз наиболее благоприятен при длительном бессимптомном течении заболевания и неотягощенном семейном анамнезе, особенно при верхушечной форме ГКМП. В отдельных таких случаях заболевание может не отражаться на продолжительности жизни.