Три существующих типа КФК называют изоферментами. Они различаются по структуре и основной локализации. К ним относятся:
· КФK-ММ – сконцентрирована в скелетных мышцах и сердце.
· Креатинкиназа-MB – для неё основным депо является сердечная мышца. Уровень фермента значительно повышается при её повреждении.
·КФК-BB – этот изофермент находится преимущественно в головном мозге.
Определение общего количества КФК может помочь выявить признаки массивного повреждения мышечных клеток в вашем организме. Дальнейшее определение концентраций изоферментов креатинкиназы позволяет уточнить область поражения (сердце или скелетные мышцы).
Норма и расшифровка
Верхний предел для нормального уровня фермента:
·У мужчин: до 171 Ед/л;
·Для женщин показатели считаются нормальными, если они составляют меньше 145 Ед/л;
·В подростковом возрасте и до 17 лет верхняя граница нормы приближается к 270-300 Ед/л у мальчиков и девочек.
Примечание! Серьезные физические нагрузки или внутримышечные инъекции могут вызвать кратковременное повышение концентрации КФК в крови.
Также повышение уровня креатинкиназы может стать показателем инфаркта или воспаления сердечной мышцы, дистрофии скелетных мышц или воспалительного процесса в них. Повышается фермент и после операций на сердце. Понижение уровня фермента бывает косвенным признаком коллагенозов, истощения на фоне онкологии, алкогольного повреждения печени или употребления кортикостероидов.
Данный анализ следует выполнять при:
·Симптомах сердечного приступа, таких как боль в груди;
·Наличии мышечной слабости, боли или воспаления в области мышц с подъёмом температуры или без него.
Врач может назначить анализ на креатинкиназу при уже диагностированной патологии мышц для наблюдения и контроля проводимого лечения в динамике.
Уровень кфк в крови что это
Креатинкиназа – фермент, который стимулирует превращение креатина в креатинфосфат и обеспечивает энергией мышечное сокращение.
КК, креатинфосфокиназа (КФК).
Синонимы английские
Creatine Kinase (CK), Creatine Phosphokinase (CPK).
УФ кинетический тест.
Ед/л (единица на литр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Креатинкиназа – это фермент, который катализирует реакцию переноса фосфорильного остатка с АТФ на креатин с образованием креатинфосфата и АДФ. АТФ (аденозинтрифосфат) – молекула, являющаяся источником энергии в биохимических реакциях человеческого организма.
Реакция, катализируемая креатинкиназой, обеспечивает энергией мышечные сокращения. Различают креатинкиназу, содержащуюся в митохондриях и цитоплазме клеток.
Молекула креатинкиназы состоит из двух частей, которые могут быть представлены одной из двух субъединиц: М, от английского muscle – «мышца», и B, brain – «мозг». Таким образом, в организме человека креатинкиназа есть в виде трех изомеров: ММ, МВ, ВВ. ММ-изомер содержится в скелетной мускулатуре и миокарде, МВ – в основном в миокарде, ВВ – в тканях головного мозга, в небольшом количестве в любых клетках организма.
В крови здорового человека креатинкиназа присутствует в небольших количествах, в основном в виде ММ-изомера. Активность креатинкиназы зависит от возраста, пола, расы, мышечной массы и физической активности.
Поступление креатинкиназы в кровоток в больших количествах происходит при повреждении содержащих ее клеток. При этом по повышению активности определенных изомеров можно сделать вывод о том, какая ткань поражена: ММ-фракция – повреждение мышц и в меньшей степени поражение сердца, МВ-фракция – повреждение миокарда, ВВ-фракция – онкологические заболевания. Обычно делают анализы на общую креатинкиназу и ее МВ-фракции.
Таким образом, повышение креатинкиназы в крови позволяет сделать вывод об опухолевом процессе, поражении сердца или мышц, которое в свою очередь может развиться как при первичном повреждении данных органов (при ишемии, воспалении, травмах, дистрофических процессах), так и вследствие их поражения при других состояниях (из-за отравления, метаболических нарушений, интоксикаций).
Сердечные заболевания, при которых разрушаются клетки, – это инфаркт миокарда, миокардиты, миокардиодистрофии, токсическое поражение миокарда. Анализ на креатинкиназу имеет наибольшее значение для диагностики инфаркта миокарда, так как активность этого фермента повышается раньше других, уже через 2-4 часа после инфаркта, и достигает максимума через 1-2 суток, затем нормализуется. Чем раньше начато лечение инфаркта, тем лучше для пациента, поэтому так важна своевременная и точная диагностика.
Заболевания мышц, при которых разрушаются клетки, – это миозиты, миодистрофии, травмы, особенно при сдавливании, пролежни, опухоли, интенсивная работа мышц, в том числе происходящая при судорогах. Кроме того, отмечена обратная зависимость уровня гормонов щитовидной железы и креатинкиназы: при снижении T3 и T4 активность креатинкиназы повышается и наоборот.
Интересно, что впервые анализ на креатинкиназу был использован для выявления миопатии, однако в настоящее время его используют главным образом для диагностики инфаркта миокарда.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Возраст, пол
Референсные значения
Причины повышения активности креатинкиназы общей:
Причины понижения активности креатинкиназы общей:
Что может влиять на результат?
Повышение активности креатинкиназы общей не является прямым указанием на какое-либо заболевание, так что оно должно трактоваться специалистом с учетом клинической картины и результатов дополнительного обследования.
Кто назначает исследование?
Кардиолог, терапевт, невролог, педиатр, онколог, эндокринолог.
Креатинфосфокиназа (КФК)
Скелетные и сердечная мышцы нуждаются в постоянном поступлении энергии. Их работу обеспечивает целый ряд ферментов. При повреждении или заболевании мышц нарушаются внутриклеточные процессы, и болезнь можно определить с помощью лабораторных тестов. Креатинфосфокиназа (или сокращенно КФК) – это фермент, который обеспечивает поступление большого количесчтва энергии (АТФ) при мышечных сокращениях. Другое название этой молекулы – это креатинкиназа. Благодаря КФК, АТФ преобразуется в высокоэнергетическое соединение, которое питает клетки и обеспечивает протекание биологических процессов.
В норме КФК много внутри клеток и не очень много в крови. Соответственно, повышение уровня свидетельствует о повреждении мышечных клеток. Это может быть результатом травмы, интенсивной нагрузки, отравления, болезней мышц и сердца.
Когда назначают анализ?
КФК содержится в скелетных мышцах, гладкой мускулатуре, в сердце и головном мозге. Поэтому при получении повышенного результата можно заподозрить такие серьезные заболевания, как инфаркт миокарда, хронические болезни мышц и даже онкологию.
Для получения точного результата необходимо строго следовать советам по подготовке. Не менее важно оснащение лаборатории, поэтому рекомендуется обращаться только в те клиники, которые оснащены современным оборудованием.
Материал для анализа
сыворотка венозной крови (избегать гемолиза)
Как правило, перед сдачей анализа требуется сделать следующее:
Референсные значения:
Разброс нормы зависит от возраста пациента и его пола.
Важно помнить, что самостоятельная постановка диагноза недопустима. Приведенные ниже сведения даны для ознакомления. Отклонение от нормы необязательно обозначает наличие болезни – нужно учитывать результаты других исследований, а также общую клиническую картину.
В возрасте до 5 дней уровень фермента находится в пределах до 650. К 6 месяцам максимальный порог снижается до 300, к 1 году жизни – до 200. В период до трех лет максимум может составлять 230, до 6 лет – 150.
У женщин норма находится в пределах до 150 в возрасте до 12 лет, до 120 в возрасте до 17 лет и до 170 в возрасте от 17 лет и более. Для мужчин значения составляют соответственно 250, 270 и 190.
Причины повышения значений
Кроме того, уровень повышается при приеме некоторых лекарственных средств (особенно кортикостероидов и различных лекарств на основе барбитуратов), а также наркотических препаратов – поэтому важно предупредить врача о случаях их употребления.
Как правило, при выявлении повышенного уровня у здорового человека назначают дополнительные исследования. Чаще всего исследование назначают для подтверждения инфаркта миокарда, а также для диагностики мышечных заболеваний.
Внимательные врачи, быстрая запись, удобный прием, современное оборудование и передовые технологии – вот залог полного выздоровления для каждого пациента.
Значение повышения МВ-креатинкиназы при различной экстракардиальной патологии
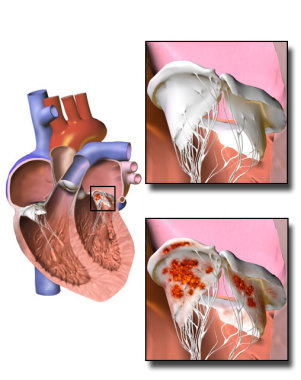
Повышение активности МВ-фракции креатинкиназы (КК-МВ) традиционно является диагностическим маркером острого инфаркта миокарда, но регистрируется и при других заболеваниях, в отсутствие поражений коронарных артерий. У некоторых пациентов значения КК-МВ пре
Traditionally, increase of activity of creatine kinase MB-fraction (CK-MB) is a diagnostic marker of acute myocardial infarction, but also registered in other diseases, when there are no lesions of coronary arteries. In some patients, the values of CK-MB exceed total creatine kinase indices (CK), which is related to formation of macrocomplexes. Diagnostic and forecasting value of CK-MB increase, with possible macrocomplex formation, in patients with extracardiac pathology, were evaluated.
Креатинкиназа (креатинфосфокиназа, КК) — фермент, который содержится преимущественно в клетках миокарда, скелетной мускулатуры, головного мозга, а в минимальном количестве — в щитовидной железе, легких. Повреждение клеток сопровождается выходом различных внутриклеточных компонентов в кровоток, что лежит в основе лабораторной диагностики большого ряда патологических процессов. КК обратимо катализирует фосфорилирование креатинина при помощи аденозинтрифосфата (АТФ), в результате образуется высокоэнергетическое соединение — креатинфосфат. КК представляет собой гетерогенный энзим, молекула которого состоит из двух субъединиц — В и М. Комбинации этих субъединиц образуют три различных изофермента: ММ — содержащийся в скелетных мышцах, ВВ — в головном мозге и МВ — гибридный — в сердечной мышце. В норме содержание изоферментов КК в сыворотке крови составляет: КК-ММ — 94–96%, КК-МВ — 4–6%, КК-ВВ отсутствует или обнаруживается в следовом количестве [1–3].
Повышение активности КК-МВ традиционно является диагностическим маркером острого инфаркта миокарда, что широко используется для ранней дифференциальной диагностики. Повышение более 6% от общей КК отмечается уже через 2–4 часа после начала острого болевого приступа, максимум достигается через 12–24 часа, возврат показателя к норме происходит достаточно быстро — на 3-и сутки. При расширении зоны инфаркта нормализация происходит позднее, на 4–6 сутки, в редких случаях позднее, что позволяет диагностировать пролонгированное или рецидивирующее течение. Величина повышения активности КК и КК-МВ коррелирует с размером пораженной зоны миокарда. Повышение активности КК нередко наблюдается и при острых миокардитах, но рост показателя при этом не столь велик, а продолжительность сохранения повышенных цифр значительно дольше, чем при инфаркте [2].
Высокая активность общей КК нередко встречается при травматических повреждениях и заболеваниях скелетных мышц (например, при прогрессирующей мышечной дистрофии, миопатии, дерматомиозите, столбняке), а также при заболеваниях головного мозга (шизофрении, маниакально-депрессивном психозе, эпилепсии, травмах головы), после хирургических операций, при любых видах шока, гипотиреозе. КК может повышаться в результате приема больших доз кортикостероидов, психотропных или наркотических препаратов, алкоголя, после судорог, инъекций, тяжелой физической нагрузки и при беременности. Увеличение показателя возможно за счет хилеза пробы или гемолиза. Для тиреотоксикоза, напротив, характерно снижение уровня КК [1].
Повышение этого фермента отмечается при различной патологии: острых инфекционных заболеваниях, онкологических процессах, травмах, как у взрослых, так и у детей разных возрастных групп [4]. Наибольшее число вопросов вызывают ситуации, когда по результатам лабораторного обследования у пациента обнаруживаются значения КК-МВ, превышающие показатели общей КК. Этот феномен исследователи связывают с возможностью изоферментов находиться в разных формах с образованием различных макрокомплексов. К макрокомплексам 1-го типа относят молекулы КК-МВ или КК-ВВ, связанные с иммуноглобулином IgG или (реже) IgA. Макрокомплексы 2-го типа — это олигомерные формы митохондриальной КК-МВ [3, 5, 6]. Эти необычные соединения становятся причиной повышения значений КК-МВ, определяемого с помощью метода иммуноингибирования, который используется в большинстве клинических лабораторий. Электрофоретически можно четко увидеть различные варианты КК в виде отдельных зон. Заподозрить образование макрокомплексов следует в случаях, когда показатель КК-МВ становится более 0,5 от КК общей или превышает ее.
Такие ситуации требуют анализа причин, поскольку обнаружение олигомеров КК регистрируется, как правило, у пациентов с тяжелой патологией. В отличие от инфаркта миокарда динамическое наблюдение за уровнями КК и МВ-фракцией показывает их незначительные изменения во времени, что абсолютно не свойственно инфаркту [7].
Увеличение показателя КК-МВ может быть вследствие присутствия в крови ВВ-фракции, вплоть до превышения уровня МВ-фракции над общей КК. Подтвердить предположение можно после исследования сыворотки крови методом электрофореза. Причиной этого является особенность методики определения методом иммуноингибирования. Он основан на иммунном ингибировании с последующим ферментативным определением КК. Реагент содержит антитела, которые специфически связываются с М-субъединицей, ингибируя ее ферментативную активность. Определяется активность В-субъединицы. Предполагается, что количество КК-ВВ в циркулирующей крови пренебрежимо мало. Определяемая данным методом активность, умноженная на два, представляет собой показатель КК-МВ.
По литературным данным, наличие макрокомплексов 1-го типа в сыворотке крови у взрослых связывают в первую очередь с сердечно-сосудистой патологией и миозитами, ассоциированными с аутоиммунными и онкологическими процессами, а также с нежелательными явлениями при приеме ряда лекарственных средств [5, 6]. Макрокомплексы 1-го типа были обнаружены в сыворотке крови больных сахарным диабетом, сепсисом, у детей с язвенным колитом и тяжелой респираторной инфекцией [6, 8].
Макрокомплексы 2-го типа выявляют при циррозах печени (у 14% больных), мелкоклеточном раке легкого, гастроинтестинальных опухолях, гепатокарциноме (у 16% больных), раке молочной железы (в 5%), опухолях предстательной железы с метастазами в печень и кости [6, 9, 10]. Их присутствие ассоциировано с высокой смертностью больных [6].
В то же время у детей были отмечены благоприятные исходы заболеваний, сопровождавшихся появлением макрокомплексов 2-го типа. Они были выявлены у новорожденных с диагнозами «кардиомиопатия», «дефекты межжелудочковой и межпредсердной перегородок», «перинатальная асфиксия» [8, 11].
Повышение КК-ВВ, сопровождающееся высокими значениями КК-МВ, отмечается не только при патологических процессах в головном мозге, но и у пациентов с солидными опухолями, мелкоклеточным раком легкого, аденокарциномами легких и толстой кишки [12].
Таким образом, повышение КК общей и КК-МВ требует оценки в соответствии с клинической картиной и особенностями пациента.
Целью данной работы было оценить частоту, диагностическое и прогностическое значение повышения КК-МВ с вероятным образованием макрокомплексов у пациентов с экстракардиальной патологией.
Материалы и методы исследования
В исследование включили 6299 пациентов с различной некоронарогенной патологией. 4099 взрослых находились на лечении в отделении реанимации и интенсивной терапии ГКБ им. С. С. Юдина ДЗ г. Москвы с января 2016 по июль 2017 г. Средний возраст их составил 59,8 ± 13,1 года. 2200 детей в возрасте от 1 месяца до 18 лет (в среднем 2,9 ± 1,9) были госпитализированы в базовые инфекционные отделения ФБУН ЦНИИ Эпидемиологии Роспотребнадзора с апреля 2010 по июль 2017 г. Определение активности КК-МВ осуществляли методом иммуноингибирования КК-МВ овечьими поликлональными антителами. Значения КК общей получали иммуноферментным способом с помощью оптимизированного ультрафиолетового теста. Диагноз устанавливали на основании клинической картины, результатов дополнительных обследований, проведенных в соответствии с имеющимися стандартами ведения больных. Этиологическую диагностику осуществляли методом полимеразной цепной реакции. Во всех случаях была исключена острая коронарная патология.
После получения результатов лабораторного обследования оценивали соотношение КК-МВ/КК общая.
Статистическая обработка всех полученных данных осуществлялась на персональном компьютере с использованием программы Statistica, версия 6.1 (StatSoft Inc., США). Рассчитывали среднюю арифметическую (M), стандартное отклонение (σ), стандартную ошибку средних величин (m). Различия между рассчитанными показателями в группах оценивали по Z-критерию и критерию χ-квадрат, статистически значимыми считали при вероятности > 95% (p
Т. А. Руженцова*, доктор медицинских наук
Е. И. Милейкова**
А. В. Моженкова***
Ю. В. Новоженова***
О. М. Кобызева***
В. А. Дубравицкий #
Л. Л. Гребец ##
Н. А. Мешкова ###
* ФБУН ЦНИИЭ Роспотребнадзора, Москва
** Московский филиал «Медицинского университета «РЕАВИЗ», Москва
*** ГБУЗ ГКБ им. С. С. Юдина ДЗМ, Москва
# ГБУЗ МГНПЦ борьбы с туберкулезом ДЗМ, Москва
## ГБУЗ ГП № 52 ДЗМ, Москва
### ФГАОУ ВО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва
Значение повышения MB-креатинкиназы при различной экстракардиальной патологии/ Т. А. Руженцова, Е. И. Милейкова, А. В. Моженкова, Ю. В. Новоженова, О. М. Кобызева, В. А. Дубравицкий, Л. Л. Гребец, Н. А. Мешкова
Для цитирования: Лечащий врач № 10/2018; Номера страниц в выпуске: 80-83
Теги: сердце, коронарные артерии, диагностика, маркеры
Синдром повышенной креатинфосфокиназы плазмы как диагностическая дилемма
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
В обзоре проанализированы данные литературы и актуальные рекомендации экспертных международных сообществ о состояниях, сопровождающихся повышенным уровнем общей креатинфосфокиназы (КФК) и ее изоформ в плазме. Уделено внимание не только наиболее часто встречающимся причинам, таким так острый инфаркт миокарда, острый инсульт, дерматомиозит/полимиозит, гипотиреоз, паранеопластический синдром, но и иным, менее распространенным патологическим состояниям (прием ряда лекарственных препаратов, гипопаратиреоз, нервно-мышечные заболевания, синдром обструктивного апноэ сна и др.), с которыми может столкнуться врач любой специальности. Кроме того, даны рекомендации по интерпретации уровня КФК плазмы и ее изоформ в зависимости от лабораторных методов определения, расовых и половозрастных характеристик, физического развития пациента. Приведены возможные причины недостоверных результатов при определении КФК, ассоциированные с наличием макрокомплексов 1 и 2 типа, а также КФК-ВВ в сыворотке крови, идентификация которых возможна при применении метода электрофореза, а их обнаружение может являться отражением аутоиммунных и опухолевых процессов. Также на основе клинических рекомендаций в обзоре представлен алгоритм действий врача при подозрении на статин-ассоциированные мышечные симптомы и бессимптомную гиперкреатинфосфокиназемию.
Ключевые слова: креатинфосфокиназа, КФК, острый инфаркт миокарда, статин-ассоциированные мышечные симптомы, мышечные дистрофии, гипотиреоз, идиопатические воспалительные миопатии, паранеопластический синдром.
Для цитирования: Евдокимова Н.Е., Цыганкова О.В., Латынцева Л.Д. Синдром повышенной креатинфосфокиназы плазмы как диагностическая дилемма. РМЖ. 2021;2:18-25.
Evaluation of plasma creatine phosphokinase as a diagnostic dilemma
1 Institute of Internal and Preventive Medicine, the branch of the Federal Research Center «Institute of Cytology and Genetics of the Siberian Department of the Russian Academy of Sciences», Novosibirsk
2 Novosibirsk State Medical University, Novosibirsk
The article analyzes the literature data and current recommendations of international expert communities on conditions accompanied by an increased level of total creatine phosphokinase (CPK) and its isoforms in plasma. Attention is paid not only to the most common causes (such as acute myocardial infarction, acute stroke, dermatomyositis/polymyositis, hypothyroidism, paraneoplastic syndrome) but also to other less common pathological conditions (intake of a number of medications, hypoparathyroidism, neuromuscular diseases, obstructive sleep apnea syndrome, etc.), that a doctor of any specialty may encounter. Besides, there are reference points given for the interpretation of the plasma CPK level and its isoforms, depending on laboratory methods of determination, racial and gender-age characteristics, and physical development of the patient. The possible causes of unreliable results in the CPK dete rmination are associated with the presence of type 1 and 2 macrocomplexes, as well as CPK-BB in the blood serum, the identification of which is possible during electrophoresis. Their detection can be a reflection of autoimmune and tumor processes. Adding that, the review presents an algorithm of actions for doctors in case of suspected statin-associated muscle symptoms and asymptomatic hyperCKemia based on the clinical recommendations.
Keywords: creatine phosphokinase, CPK, acute myocardial infarction, statin-associated muscle symptoms, muscular dystrophy, hypothyroidism, idiopathic inflammatory myopathies, paraneoplastic syndrome.
For citation: Evdokimova N.E., Tsygankova O.V., Latyntseva L.D. Evaluation of plasma creatine phosphokinase as a diagnostic dilemma. RMJ. 2021;2:18–25.
Общие сведения
Выявление повышенного уровня креатинфосфокиназы (КФК) является актуальной клинической проблемой. Данное отклонение может быть отражением многих патологических процессов, в основе которых чаще лежат следующие заболевания: острый инфаркт миокарда, острый инсульт, дерматомиозит/полимиозит, гипотиреоз, паранеопластический синдром. В то же время перечисленные состояния не исчерпывают весь перечень причин, и данный обзор литературы позволит обратить внимание на более редкие из них.
КФК катализирует реакцию, обеспечивающую энергией мышечные сокращения: креатинфосфат + аденозиндифосфат → креатин + аденозинтрифосфат. В тканях человека КФК существует в виде трех разных изоформ: ММ, МВ, ВВ. М — субъединица от английского muscle — «мышца», B — субъединица от английского brain — «мозг». Изоформа ММ содержится в скелетной мускулатуре и миокарде, МВ — в основном в миокарде, ВВ — в тканях головного мозга, в небольшом количестве в любых клетках организма [1]. В норме содержание изоферментов КФК в сыворотке крови составляет: КФК-ММ — 94–96%, КФК-МВ — 4–6%, КФК-ВВ отсутствует или обнаруживается в следовом количестве [2].
В связи с интенсивным ростом и участием в этом процессе мышечной и нервной тканей, богатых КФК, в детском возрасте ее активность выше, чем у взрослых. У женщин активность КФК несколько ниже, чем у мужчин [3], причем на ранних сроках беременности она снижается, а на поздних сроках может резко увеличиваться за счет изофермента КФК-МВ [4]. Существуют и некоторые расовые и конституциональные отличия концентраций КФК в плазме. Так, у мужчин и женщин негроидной расы ее уровни выше, чем у европеоидов [5], у тренированных спортсменов активность КФК выше, чем у людей, не подвергающихся интенсивным физическим нагрузкам [4, 6]. На уровень КФК и ее изоформ могут повлиять определенные манипуляции накануне исследования: интенсивная физическая нагрузка, оперативные вмешательства, травмы, внутримышечные инъекции [7, 8].
К основным методам лабораторного определения изоформ КФК относят иммуноингибирование, ионообменную хроматографию и электрофорез. Иммуноингибирование — широко применяемый во всех диагностических лабораториях метод, в ряде случаев имеет погрешности в виде завышения показателей, причины которых систематизированы в таблице 1 [2, 9, 10]. Избежать недостоверных результатов поможет использование более точных методик, например электрофореза.

Наиболее частые причины повышения уровня КФК в плазме
В основе дифференциального диагноза врача, выявившего повышенные значения КФК референтной методикой, прежде всего лежат следующие заболевания и состояния: острый инфаркт миокарда, острый инсульт, идиопатические воспалительные миопатии, гипотиреоз, варианты паранеопластического синдрома [11].
Согласно Четвертому универсальному определению инфаркта миокарда сердечные тропонины I и Т являются основными биомаркерами, используемыми для выявления повреждения миокарда. Другие биомаркеры менее чувствительны и специфичны, измерение КФК-МВ оправдано лишь при невозможности определения сердечных тропонинов. Уровень КФК-МB выше 99-го процентиля верхнего референсного предела может свидетельствовать о наличии инфаркта миокарда [12]. Ранее определение КФК-МВ использовалось для диагностики рецидива инфаркта миокарда, но в последних отечественных и зарубежных рекомендациях учитывается только повышение уровня сердечного тропонина на 20% и более от исходного [13]. Другим неотложным состоянием, сопровождающимся повышением общей КФК за счет КФК-МВ, является острый инсульт [14].
Идиопатические воспалительные миопатии представляют собой группу редких аутоиммунных заболеваний, характеризующихся воспалительным поражением поперечно-полосатой мускулатуры с развитием прогрессирующей мышечной слабости и включающих следующие подтипы: полимиозит, дерматомиозит, аутоиммунная некротизирующая миопатия и миозит с включениями. Повышение уровня КФК-МВ входит в критерии диагностики данных заболеваний [15].
Клинические симптомы наиболее распространенных подтипов идиопатических воспалительных миопатий [15]:
полимиозит: симметричная мышечная слабость проксимальных отделов конечностей, шеи, глоточных мышц, мышц голосовых связок (дисфагия, дисфония), как правило, подострое начало;
дерматомиозит: симметричная мышечная слабость проксимальных отделов конечностей, шеи, глоточных мышц, мышц голосовых связок в сочетании с кожными изменениями: параорбитальной гелиотропной сыпью, эритемой / папулами Готтрона на разгибательных поверхностях конечностей, реже — кальцификацией мягких тканей.
Важно отметить, что 7–20% всех случаев идиопатических воспалительных миопатий составляет миозит, ассоциированный со злокачественными новообразованиями, чаще дерматомиозит (23,5%), чем полимиозит (3,8%) [15]. Есть данные о том, что терапия статинами может служить триггером метаболических миопатий [16].
Согласно научному заявлению Американской ассоциации сердца (2019), посвященному вопросам безопасности статинов, в случае неясной причины повышения уровня сывороточной КФК необходимо определить уровень тирео-тропного гормона (ТТГ), даже если нет клинических признаков гипотиреоза [17]. Действительно, по частоте встречаемости в структуре эндокринной патологии гипотиреоз занимает второе место, его распространенность увеличивается с возрастом и достигает 12% [18]. Также с возрастом возрастает и частота развития сопутствующей патологии, особенно со стороны сердечно-сосудистой системы, определяющей необходимость статинотерапии. В клинической практике нередко возникают вопросы о назначении статинов при установленном гипотиреозе и сопутствующем риске развития рабдомиолиза в зависимости от степени его компенсации [19]. Одним из общих механизмов развития мышечного поражения у пациентов, имеющих гипотиреоз, и у пациентов, принимающих статины, является нарушение митохондриальной функции и повреждение мембранных ионных каналов [18].
В инструкции к оригинальным и дженерическим статинам можно найти информацию о том, что розувастатин в дозе 40 мг противопоказан к применению при наличии гипотиреоза, а применять аторвастатин и питавастатин у данной категории пациентов необходимо с осторожностью [20]. При гипотиреозе замедляется катаболизм статинов, что может приводить к их кумуляции и усилению побочных эффектов. С другой стороны, статины могут снижать конверсию тироксина в трийодтиронин за счет нарушения синтеза селенопротеинов, усугубляя гипотиреоз независимо от наличия заместительной терапии [21].
Необходимо подчеркнуть, что в соответствующих российских и европейских рекомендациях по гипотиреозу [22], а также по диагностике и коррекции нарушений липидного обмена [23] гипотиреоз обсуждается только с позиции причины вторичной дислипидемии, а информации, касающейся ведения пациентов с гипотиреозом, принимающих статины, не представлено. Соответственно, ведение пациента, принимающего статины, при наличии гипотиреоза ничем не отличается от ведения пациентов без гипотиреоза. В консенсусном заявлении Европейского общества атеросклероза (2015), посвященном статин-ассоциированным мышечным симптомам (САМС), написано, что при случайно выявленном повышении КФК в диапазоне до 4 верхних границ нормы (ВГН) у пациентов, принимающих статины и не имеющих мышечных симптомов, необходимо уточнить функцию щитовидной железы, а при эскалации КФК в том же диапазоне, но уже с наличием мышечных симптомов, подобной рекомендации нет [24].
Напротив, в исследовании Л.А. Луговой и соавт. (2017) было показано, что распространенность мышечных симптомов в группе пациентов с компенсированным гипотиреозом и статинотерапией в 2–2,5 раза выше, чем у пациентов без гипотиреоза, принимающих статины, а также у больных с тиреоидной недостаточностью, достигших медикаментозного эутиреоза, но не принимающих статины. При этом авторы исследования выявили достоверную связь между мышечной болью и длительностью приема статина у пациентов с гипотиреозом на статинотерапии. На основании проведенного ROC-анализа пациентам с гипотиреозом, принимающим статины, было предложено поддерживать уровень ТТГ ниже 2,5 мЕд/л с целью снижения риска развития САМС, что, безусловно, не всегда осуществимо из-за высокой частоты сердечно-сосудистых заболеваний [25]. Несомненно, данная рекомендация нуждается в изучении в рамках рандомизированных контролируемых исследований (РКИ) с целью определения эффективности предупреждения развития САМС у пациентов с гипотиреозом.
В клинических ситуациях, когда на долю КФК-МВ от общей концентрации КФК приходится более 25%, стоит задуматься о злокачественном новообразовании, т. к. различные опухоли способны продуцировать КФК-МВ [26]. С.С. Chang et al. (2015) изучали выборку пациентов с величиной соотношения КФК-МВ / общая КФК >1,0. Из 846 исследуемых у 339 (40,1%) были диагностированы злокачественные новообразования. Наиболее частыми являлись колоректальный рак (КФК-МВ / общая КФК — 1,42±0,28, 16,5%, n=56), рак легких (1,38±0,24, 15,9%, n=54) и гепатоцеллюлярная карцинома (1,3±0,27, 14,5%, n=49). Помимо этого, соотношение КФК-МВ / общая КФК было заметно выше при злокачественных ново-образованиях на поздней стадии, чем на ранних (1,37±0,26 против 1,29±0,31, p=0,014), и значительно выше при метастазах в печень, чем при метастазах другой локализации (1,48±0,30 против 1,30±0,21, р 4 ВГН инициация статинотерапии не рекомендуется, необходимо повторить исследование и выяснить возможные причины повышения КФК [23]. В рекомендациях Европейского общества кардиологов 2019 г. разработан алгоритм ведения пациентов с мышечными симптомами на фоне терапии статинами, тактика действий в рамках которого в целом соответствует отечественным рекомендациям 2020 г. [33]. На рисунке 1 структурированы данные подходы.

После перенесенного статин-ассоциированного рабдомиолиза для достижения целевого уровня липопротеинов низкой плотности могут применяться гиполипидемические средства, не относящиеся к классу статинов, или процедура плазмафереза [24].
Возможной причиной гиперКФКемии является миокардит. Специфичных только для него маркеров некроза не существует. Согласно актуальным российским рекомендациям 2020 г. определение в сыворотке крови содержания тропонина T и I при подозрении на острый миокардит целесообразнее, чем определение динамики уровня КФК-МВ, т. к. сердечные тропонины более чувствительны к повреждению кардиомиоцитов [34].
Другой причиной развития миопатии и повышения уровня КФК может явиться гипопаратиреоз с длительно некомпенсированной тяжелой гипокальциемией. Для установления диагноза гипопаратиреоза необходимо зарегистрировать сниженный уровень паратгормона и альбумин-скорректированного или ионизированного кальция крови [35].
В исследовании S. Lentini et al. (2006) у трети исследуемых (67 пациентов) с синдромом обструктивного апноэ сна (СОАС) наблюдалось повышение уровня КФК. Средний исходный уровень КФК был значительно выше у пациентов с тяжелым СОАС (191,4±12,9 ЕД/л, n=89), чем у пациентов с СОАС легкой и средней степени тяжести (134,3±7,5 ЕД/л, n=93) и контрольной группы (107,1±7,9 ЕД/л, n=19, p Литература
Только для зарегистрированных пользователей





