Желудочные заболевания собак и кошек
Желудок у кошек и собак – это самостоятельный орган, который является частью пищеварительного тракта. Как любой орган, желудок подвержен специфическим болезням, каждая из которых имеет свое название, этиологию и патогенез. Одной из важнейших задач врача-клинициста, столкнувшегося с заболеванием желудка, является определение, с какой именно нозологической единицей он имеет дело, поскольку от этого зависит как диагностический план, так и тактика дальнейшего лечения.
Как правило, заболевания желудка возникают в результате воспаления, изъязвления, неоплазии или обструкции. Клинические проявления заболеваний желудка схожи: чаще всего это рвота и /или позывы на рвоту, гематемезис, мелена, отрыжка, гиперсаливация, абдоминальный дискомфорт, потеря веса (при хронических болезнях). Гастриты, о которых пойдет речь в этом материале – это только часть из многочисленных болезней, связанных непосредственно с желудком. Чаще всего ветврачи имеют дело со следующими патологиями желудка:
Гастрит – один из наиболее часто ставящихся диагнозов, если пациент поступает с жалобой на острую или хроническую рвоту. Между тем, синдром острой/хронической рвоты чрезвычайно часто встречается у мелких животных и в подавляющем большинстве случаев имеет множество других причин. Необходимо ясное понимание того, в каких случаях диагноз «гастрит» является правомерным. Кроме того, поскольку синдром острой/хронической рвоты может возникать в силу весьма разнообразных причин, и постановка диагноза в этом случае – непростая задача, очень важно следовать общепринятому диагностическому плану, чтобы избежать ошибок в диагностике и, в дальнейшем, в лечении пациента.
Желудок – строение и функции.
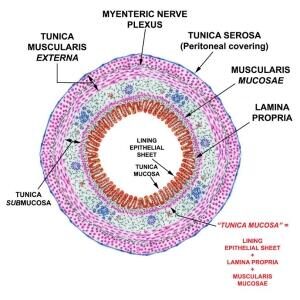
Желудок состоит из 4 функциональных отделов: кардия, дно, тело и антральный отдел.
Гистологическое строение желудка соответствует таковому любого трубчатого органа (см. схему ниже). Эпителий желудка является секреторным и продуцирует как защитный буфер для слизистой, так и пищеварительные ферменты (тип секреции зависит от месторасположения эпителия по отделам желудка).
Принципиальная схема строения трубчатого органа, с сайта http://www.vetmed.vt.edu
Автор рекомендует этот интернет-ресурс как настоящий кладезь учебной информации с очень доступными объяснениями, рисунками и микрофотографиями
Переваривание питательных веществ.
Желудочный сок способствует началу переваривания белков (пепсин) и жиров (желудочная липаза), а также стимулирует опорожнение желудка и стимуляцию секреторной функции поджелудочной железы. Кроме того, кислота желудочного сока ограничивает пролиферацию желудочно-кишечной микрофлоры. Примечательно, что желудочная липаза сохраняет активность и в тонком кишечнике и составляет до 30% общей липазы у собак.
Желудок защищен от кислоты желудочного сока БСЖ – барьером слизистой оболочки желудка. В это понятие включают плотный эпителиальный слой, секретируемую гидрокарбонатную слизь, местную продукцию простагландинов и быструю репарацию эпителия в случае повреждения.
Микрофлора желудка.
Желудок собак и кошек постоянно населяют бактерии Helicobacter spp. Это кислотоустойчивые микроорганизмы, вырабатывающие уреазу для создания буфера, защищающего их от кислоты. Некоторые другие бактерии (Proteus, Streptococcus и др.) могут временно присутствовать, однако в норме секреция кислоты и нормальная перистальтика успешно регулируют их численность. Поэтому при снижении секреторной функции слизистой может отмечаться пролиферация этих микроорганизмов. Роль Helicobacter в развитии воспаления и атрофии слизистой у кошек и собак обсуждается.
В этой статье мы рассмотрим только одну группу заболеваний, объединенных воспалением как основным патогенетическим механизмом развития.
Острый гастрит.
Острый гастрит – это термин, используемый для определения синдрома внезапного приступа рвоты. Чаще всего причину состояния можно установить, подробно расспросив владельца. Повреждение слизистой желудка с последующим воспалением может происходить как при непосредственном контакте с повреждающей субстанцией (тогда речь идет о первичном остром гастрите), так и из-за опосредованного поражения, связанного с заболеванием других систем органов (вторичный гастрит, яркий пример – уремическая гастропатия при хронической почечной недостаточности).
Клинические признаки.
Основной клинический признак – внезапно начавшаяся рвота. Важно помнить, что иногда анорексия может являться единственным клиническим признаком (как следствие тошноты) при остром гастрите. Общее состояние животного чаще всего удовлетворительное, может отмечаться снижение аппетита и активности. Если острый гастрит связан с проглатыванием инородных тел, токсинами, системными нарушениями, часто появляется примесь крови в рвотных массах, кале, сопутствующая диарея, значительное ухудшение общего состояния. Такие пациенты нуждаются в более тщательном диагностическом подходе.
Диагностика.
Основывается на анамнестических данных, клинических проявлениях и реакции на симптоматическое лечение. Если нет признаков системного заболевания, в диагностических исследованиях обычно нет необходимости. Однако необходимо немедленно начинать обследование, если:
Базовый диагностический профиль в этих ситуациях включает:
Дополнительные исследования могут включаться в протокол обследования по результатам базовых тестов (ПЦР на инфекции, тест на желчные кислоты, тест на специфическую панкреатическую липазу и пр.)
Лечение.
При неосложненном остром гастрите лечение чаще всего симптоматическое. Если причина состояния известна, прежде всего необходимо устранить ее, если это возможно.
Диетотерапия.
Воспаленному желудку целесообразно предоставить «отдых». Его длительность зависит от возраста животного и тяжести проявлений гастрита. Голодная диета не должна быть слишком длительной, поскольку поступление пищи в ЖКТ поддерживает его барьерную функцию. Обычно при неосложненных гастритах это 12-24 часа. Воспаленная слизистая реагирует на растяжение, поэтому во избежание возобновления рвоты порции воды и пищи должны быть по возможности небольшими. Основные задачи – избегать растяжения стенок желудка и минимально стимулировать секрецию кислоты. Известно, что из источников белка самым активным стимулятором секреции является животный белок, а меньше всего стимулируют выработку кислоты растительные и молочные белки. Поэтому, подбирая диету пациенту, находящемуся на натуральном рационе, стоит выбрать обезжиренный творог и рис в пропорции 1:3. Из готовых рационов лучше всего подойдут корма, содержащие соевый гидролизат как единственный источник белка (например, Purina® HA), либо легкопереваримые лечебные диеты с невысоким содержанием белка для животных с заболеваниями желудочно-кишечного тракта (например, Purina® EN).
Инфузионная терапия.
При неосложненном остром гастрите потери жидкости редко бывают значительными, хотя у маленьких животных многократная рвота может явиться причиной обезвоживания. Если дефицит жидкости меньше 5%, эффективны подкожные введения изотонических растворов. При значительной дегидратации требуются внутривенные инфузии, и такие животные должны быть подвергнуты более тщательному наблюдению и обследованию.
Гастропротекторы.
Препараты этой группы назначают при гастритах с целью защиты слизистой желудка, а также для связывания бактериальных токсинов и самих бактерий. Препаратами выбора являются:
Н2-блокаторы и антибиотики: целесообразно их назначение в случае признаков эрозивного поражения слизистой желудка (гематемезис, мелена), а также при хроническом гастрите. При острых неосложненных гастритах в них обычно нет необходимости.
Противорвотные средства.
Назначение противорвотных препаратов при остром гастрите оправданно только в тех случаях, когда интенсивная многократная рвота приводит к значительной дегидратации и существенно ухудшает состояние животного. В остальных случаях стоит попробовать не назначать противорвотные препараты, чтобы оценить ответ на симптоматическое лечение (диетотерапия+гастропротекторы). При продолжающейся рвоте в лечебный протокол включаются противорвотные средства и пересматривается диагностический план. Препараты выбора:
Хронический гастрит.
Это достаточно распространенное заболевание у собак (обнаруживается в среднем у 30-35% собак, обследуемых как по поводу хронической рвоты, так и по другим причинам, характерные симптомы могут быть и не выражены); нет достоверных исследований по поводу частоты встречаемости хронического гастрита у кошек. Важные аспекты:
Причинами хронического гастрита могут становиться те же факторы, что и при остром воспалении (см. таблицу). Если эти факторы отсутствуют, хронический гастрит связывают с аллергией на пищу или пищевой непереносимостью, скрытым паразитарным заболеванием, реакцией на бактериальные антигены (в том числе и собственной микрофлоры ЖКТ).
Гастрит у собак и кошек гистопатологи классифицируют в соответствии со следующими гистологическими изменениями:
Гистопатологическая оценка биоптатов не стандартизирована для собак и кошек, поэтому очень многое зависит от опыта и квалификации врача-гистопатолога. Необходимо очень внимательно подходить к выбору лаборатории для отправки образцов, поскольку медицинские стандарты оценки существенно отличаются от таковых для животных, и нередко можно получить сбивающее с толку заключение, если опираться на мнение медицинских специалистов.
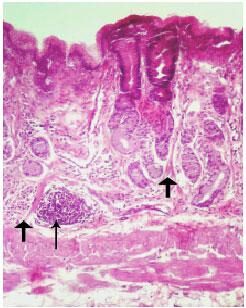
Наиболее часто выявляется поверхностный лимфоплазмацитарный гастрит легкой или средний тяжести с сопутствующей лимфоидной фолликулярной гиперплазией.
Картина хронического лимфоплазмацитарного гастрита. Широкими стрелками отмечены участки лимфоидной фолликулярной гиперплазии
Клинические симптомы.
Основной симптом – хроническая рвота пищей или желчью. Могут наблюдаться периоды самостоятельного улучшения и ухудшения, либо хроническая рвота может происходить с одной и той же периодичностью. Может присутствовать снижение аппетита, потеря веса, гематемезис, иногда – мелена. Сопутствующие кожные поражения и/или нарушения стула повышают вероятность наличия пищевой аллергии. Физикальный осмотр, как правило, не выявляет особенных изменений.
Диагностика.
Результаты стандартных лабораторных тестов (клинический и биохимический анализы крови, мочи, рентгенологическое исследование, УЗИ), как правило, при хроническом гастрите не имеют характерных изменений, однако их необходимо проводить всегда, чтобы попробовать исключить системную или метаболическую или другую, не связанную непосредственно с желудком причину хронической рвоты. Обнаруженная эозинофилия может указывать на присутствие гастрита, связанного с паразитами или пищевой аллергией, мастоцитомой. Пангипопротеинемия наблюдается при генерализованном ВЗК (IBD), лимфоме ЖКТ, гастроэнтеропатии норвежских лундехундов. Высокий уровень глобулина и низкий – альбумина может наблюдаться у бассенджи при характерной для этой породы гастроэнтеропатии.
Эндоскопическое исследование с забором биоптатов.
Является ключевым исследованием для окончательной постановки диагноза «хронический гастрит». Забор биоптатов следует проводить даже тогда, когда макроскопическая оценка состояния слизистой не выявила визуальных изменений. Результат гистологического исследования крайне важен с точки зрения выбора тактики лечения, так как при различной степени выраженности одной и той же формы гастрита будут применяться различные лечебные схемы.
Идиопатический хронический гастрит
Если все возможные системные/метаболические/эндокринные причины гастрита были исключены на этапе стандартного протокола обследования, хронический гастрит, подтвержденный гистологически, признается идиопатической формой (то есть заболеванием, этиология которого не выяснена). Наиболее распространенный вид идиопатического хронического гастрита у кошек и собак – лимфоцитарно-плазмацитарный гастрит легкой или средней степени тяжести. Этот термин означает, что слизистая оболочка желудка инфильтрирована («пропитана») клетками воспаления – лимфоцитами и плазмацитами. Этот процесс может сопровождаться атрофией и фиброзом слизистой, реже – гиперплазией.
Лимфоплазмацитарный гастрит легкой степени.
Наиболее распространенный вариант, и первый этап лечения обычно заключается в назначении элиминационной (исключающей) диеты, содержащей новый для животного источник белка. Если пациент получает натуральный рацион, за основу лечебного кормления можно взять рационы, рекомендуемые для дерматологических пациентов (рыба и картофель для собак, свинина или конина для кошек). Рацион животных, содержащихся на готовых диетах, корректировать проще. Для собак можно использовать дерматологический рацион Purina® Veterinary Diets DRM, в качестве основного источника белка содержащий мойву, либо Purina® Veterinary Diets HA, содержащий гидролизированный белок сои как единственный источник белка. Для кошек подойдет диета НА для кошек.
Помимо предпочтительного источника белка, эти рационы также содержат достаточное количество полиненасыщенных жирных кислот и антиоксидантов, что, вероятно, способно уменьшить воспаление слизистой. Достаточное содержание углеводов и клетчатки будет способствовать своевременному опорожнению желудка.
В гастроэнтерологии элиминационная диета назначается, в отличие от дерматологических схем, на 2 недели – столько времени нужно, чтобы оценить ее эффективность, кроме того, обычно это максимальный срок, на который согласен владелец пациента. Если рацион оказался эффективным, можно проводить провокационные пробы компонентами исходного рациона, чтобы выявить продукт, вызывающий рвоту. Практика показывают, что владельцы нередко отказываются от провокационных проб, в этом случае пациента можно оставить на элиминационном рационе. Можно пробовать другой вариант рациона, если первый оказался неэффективным, однако чаще всего в этих случаях приходится переходить к медикаментозной терапии, поскольку продолжающаяся на фоне начатого лечения рвота беспокоит как пациента, так и его владельца. Препарат выбора – преднизолон, его назначают внутрь в дозе 1-2 мг/кг 1 раз в день, после прекращения рвоты прием сокращают до 1 раза в 48 часов, затем доза постепенно снижается до наименьшей поддерживающей ремиссию (дозу снижают, пока рвота не начнется снова, тогда необходимо вернуться к предыдущей эффективной дозе и оставаться на ней около 8-12 недель).
Лимфоплазмацитарный гастрит средней и тяжелой степени.
Лечение преднизолоном начинают сразу же, обязательно сочетая его с элиминационной диетой. После прекращения рвоты дозу преднизолона снижают, как и в предыдущем случае, а диету оставляют на максимально длительный срок. Средняя и тяжелая степень ЛПГ нередко сочетаются с образованием эрозий и даже изъязвлений слизистой; в этих случаях в лечебную схему включаются гастропротекторы и Н2-блокаторы:
Стоит избегать длительного назначения антисекреторных препаратов (н2-блокаторы, ингибиторы протонной помпы), поскольку в этом случае возможен избыточный рост желудочной флоры, а также развитие гипертрофического гастрита (до сих пор не подтверждено у кошек и собак).
Если на фоне диеты, преднизолона и гастропротекторов не наступает улучшение, следует перед началом более агрессивной иммуносупрессивной терапии пересмотреть диагноз и убедиться, что исключены все метаболические/системные/эндокринные причины развития хронического гастрита.
Если все же необходимо применить препараты с более выраженным иммуносупрессивным эффектом, либо если у пациента значительно выражено побочное действие преднизолона, препаратом выбора для собак является азатиоприн (внутрь 2 мг/кг 1 раз в день 5 дней, затем – чередуется с преднизолоном, 1 день азатиоприн, 1 день преднизолон). Для кошек препарат выбора – хлорамбуцил в дозе 0,25 мг/кг каждые 24-48 часов.
Эозинофильный гастрит.
Клинические признаки сходны с таковыми при лимфоплазмацитарном гастрите; гистологически проявляется в инфильтрации слизистой желудка эозинофилами (либо эозинофилы будут преобладать в клеточном инфильтрате). Чаще всего такой тип гастрита связывают с гиперчувствительностью к компонентам пищи либо с эндопаразитозами, поэтому перед началом иммуносупрессивной терапии необходимо провести дегельминтизацию, даже если паразиты не были обнаружены в пробах фекалий. В целом лечебная тактика при эозинофильном гастрите идентична: элиминационная диета, иммуносупрессоры, гастропротективные средства при средней и тяжелой степени выраженности воспаления.
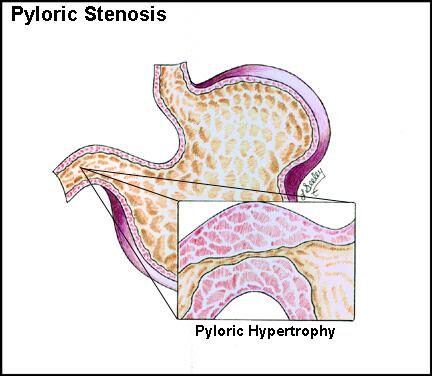
Прочие формы хронического гастрита (гистиоцитарный, атрофический, гипертрофический и пр.) встречаются у кошек и собак редко и чаще всего связаны либо со специфическими поражениями (напр., поражение грибом рода Pythium при гистиоцитарном/гранулематозном гастрите), либо с породной предрасположенностью к некоторым гастропатиям (например, гипертрофия слизистой антрального отдела у собак брахицефалических пород – лхасский апсо и др. Это может приводить к обструкции пилорического отдела желудка и требует хирургической коррекции)
Гипертрофический гастрит и пилорическая гипертрофия слизистой у собак-брахицефалов.
Резюме:
Гастриты у собак и кошек – часто встречающиеся заболевания.
Острый гастрит – это термин, определяющий синдром острой рвоты. Первичный неосложненный острый гастрит – диагноз, который ставится на основании анамнестических данных, физикального осмотра и ответа на симптоматическое лечение; обследование обычно не требуется. Прогноз благоприятный.
Хронический гастрит – в большой степени гистологический диагноз, подтвердить который можно только с помощью гистопатологического исследования биоптатов желудка.
Необходимо тщательное исключение возможных системных/метаболических/эндокринных причин, прежде чем хронический гастрит может быть признан идиопатическим. Часто первопричина находится, и в ряде случаев она может быть устранена.
Установить причину идиопатической формы хронического гастрита не удается, тактика лечения основана на предпосылке, что это иммуноопосредованный процесс. Прогноз заболевания зависит от степени выраженности и ответа на специфическую терапию.
Питание при острой и хронической недостаточности почек
Острая почечная недостаточность (ОПН) возникает на фоне интоксикаций, острых инфекций, травм, обширных ожогов, острого нефрита и других заболеваний. При ОПН быстро нарушаются основные функции почек, прежде всего — выделительная. Выделяют 4 периода ОПН: начальный, резкого уменьшения диуреза (выделения мочи), восстановления диуреза, выздоровления. Самым тяжелым является период уменьшения или прекращения диуреза (олиго- и анурия), который продолжается 10—20 дней и характеризуется уремией — самоотравлением организма в связи с накоплением в крови азотистых шлаков, нарушением минерального и водного обмена, в частности увеличением содержания в крови калия и магния, возникновением отеков из-за задержки воды и натрия в организме, сдвигом кислотно-основного состояния организма в кислую сторону (ацидоз). Больные ОПН могут отказываться от приема пищи из-за тошноты, рвоты, резкого снижения аппетита. Однако голод и жажда ускоряют распад белка в организме и усиливают нарушения азотистого и минерального обмена.
Диетотерапия при ОПН предусматривает резкое ограничение белка в рационе (до 20 г) при обеспечении в условиях постельного режима потребности в энергии за счет углеводов и жиров. Источником животного белка должны быть молоко, сливки, кисломолочные напитки, сметана, яйца; углеводов — овощи, фрукты, ягоды, сахар, мед, саго, рис; жиров — сливочное и при переносимости — растительные масла. Пища должна механически и химически щадить органы пищеварения. При прекращении диуреза (анурия) и отсутствии рвоты и поноса введение 0,4—0,5 л свободной жидкости (вода, слабый чай с лимоном, разведенные водой соки, кефир и др.) компенсирует ее внепочечные потери. При уменьшении диуреза (олигурия), рвотах, поносах потребление жидкости увеличивают с учетом ее потерь.
Недостаточное или избыточное потребление жидкости при ОПН усугубляет нарушения функции почек. В рационе ограничивают продукты, содержащие много калия и магния, а при наличии олиго- или анурии — и натрия. Поэтому овощи и плоды используют в основном после варки со сливом. В период восстановления диуреза (3—4 нед) выделение мочи может превышать 2 л в сутки (полиурия), что ведет к обеднению организма жидкостью и минеральными веществами (калий, натрий и др.). Поэтому больному разрешается повышенное потребление жидкости в виде чая с лимоном, неразбавленных соков, отвара шиповника или сухофруктов и др. В рацион постепенно вводят поваренную соль, а содержание белка в нем увеличивают сначала до 40 г, а затем до физиологической нормы.
Питание в этот период строится на основе диеты № 7Б, а в последующем — диеты № 7, которую следует соблюдать в период длительного (3—12 мес.) выздоровления. При легком течении ОПН можно сразу же использовать диету № 7Б с ограничением в ней калия.
Хроническая почечная недостаточность (ХПН) — это состояние, обусловленное постепенно прогрессирующим ухудшением функций почек при их двустороннем поражении в связи с хроническим гломерулонефритом или пиелонефритом, поражением почек при сахарном диабете, гипертонической болезни и других заболеваниях. При ХПН в организме накапливаются конечные продукты белкового обмена (азотистые шлаки), что ведет к азотемии, нарушается водно-солевой обмен, кислотно-основное состояние организма сдвигается в кислую сторону (ацидоз). При ХПН возможно самоотравление организма продуктами обмена веществ — уремия, сопровождаемая поражением различных органов и систем.
Основные принципы питания при ХПН:
1) различная степень ограничения белка в рационе в зависимости от выраженности ХПН в целях уменьшения азотемии;
2) обеспечение соответствующей энерготратам организма энергоценности рациона за счет жиров и углеводов. Достаточная энергоценность диеты улучшает усвоение белка пищи и уменьшает распад белка в организме;
3) регуляция потребления натрия и жидкости с учетом состояния выделительной функции почек; ограничение поваренной соли и жидкости при отеках и артериальной гипертензии.
Важнейшим вопросом диетотерапии является определение того количества белка в рационе, которое не будет вести к нарастанию азотемии или распаду собственных белков, обеспечит потребность в незаменимых аминокислотах при ограниченном потреблении белка, т. е. предотвратит белковую недостаточность организма при своего рода «непереносимости» пищевого белка из-за нарушений функций почек. В начальной стадии ХПН питание строится на основе диеты № 7, содержание белка в которой не должно превышать 0,8 г на 1 кг нормальной массы тела, в среднем 50— 60 г (55—60% животные). Эти средние величины могут быть уменьшены, реже — увеличены с учетом состояния больного. Раннее применение диеты с умеренным ограничением белка может замедлять прогрессирование болезни. При выраженной ХПН применяют диеты № 7Б или № 7А, содержащие в среднем соответственно 40 г или 20—25 г белка, из которых 70—75% животные, т. е. за счет молочных продуктов, яиц, рыбы и мяса. Длительность пребывания на низкобелковой диете № 7А зависит от времени улучшения состояния больного. Наличие лечебного эффекта допускает перевод на диету № 7Б, на фоне которой периодически (1—3 раза в неделю) в виде «зигзагов» применяют диету № 7А.
С одной стороны, нецелесообразно очень продолжительное применение малобелковой диеты № 7А при выраженной ХПН. С другой стороны, не следует увеличивать в диете таких больных содержание белка выше 50—60 г в день. В каждом приеме пиши должно быть сочетание животных и растительных белков, что улучшает использование организмом аминокислот. Не следует на ужин применять только растительную пищу, а на завтрак — только животные продукты. Например, целесообразно вводить яичные белки или желтки в запеканки из тыквы и яблок, моркови, цветной капусты. Малобелковые рационы должны иметь достаточную энергоценность из расчета 30—45 ккал на 1 кг нормальной массы тела в зависимости от пола, возраста и состояния больного.
Потребление жидкости при нормальном или повышенном (в начальной стадии ХПН) выделении мочи не ограничивается, но в среднем оно должно соответствовать количеству мочи, выделенному за предыдущие сутки, с добавлением 400—500 мл. При подъеме артериального давления, прибавке массы тела на 0,5 кг и более за неделю, наличии отеков потребление жидкости (и поваренной соли) уменьшают.
Диеты № 7А и 7Б предусматривают приготовление пищи без поваренной соли. При отсутствии артериальной гипертензии, отеков, недостаточности кровообращения в начальной стадии ХПН можно использовать 4— 5 г и более поваренной соли в день, а при выраженной ХПН — 6—8 г и более. Сначала в диету включают 2—3 г поваренной соли (для подсаливания пищи), постепенно увеличивая ее количество под контролем выделенной за сутки мочи (если оно уменьшилось, то не увеличивают соль в диете) и артериального давления. При конечной (терминальной) стадии ХПН содержание поваренной соли в диете доводят до 8—12 г, количество свободной жидкости увеличивают до 2 л. Для нормализации нарушенного при ХПН обмена фосфора и кальция, профилактики возможного поражения костей (почечная остеодистрофия) большое значение имеют уменьшение содержания фосфора в рационе до 1000—1200 мг и увеличение кальция до 1200—1500 мг. Ограничение потребления фосфора положительно влияет и на состояние почек при ХПН.
Специальная картофельная диета при хроническом гломерулонефрите с ХПН состоит из 1 кг картофеля (масса нетто), 300 г других овощей или фруктов, 50 г растительного и 70 г сливочного масла, 50 г сахара. В диеты включают безбелковый и бессолевой хлеб, диетические крупы и макаронные изделия, саго из крахмала, в которых очень мало белка.
Диеты № 7А и 7Б не обеспечивают полностью потребность больного ХПН в витаминах, железе, кальции, что требует дополнения диет препаратами этих пищевых веществ.
При конечной (терминальной) ХПН аппаратом «искусственная почка> проводят гемодиализ — очищение крови от азотистых и других продуктов обмена веществ, ведущих к уремии.
Принципы питания при гемодиализе (диета № 7Г):
1) с учетом потерь белка и аминокислот при диализе, его частоты и продолжительности содержание белка в рационе составляет от 0,8 до 1,2 г на 1 кг нормальной массы тела больного, в среднем 60—70 г (70— 75% животные);
2) физиологически нормальная энергоценность рациона из расчета 35 ккал на 1 кг массы тела (в среднем 2100— 2400 ккал) при нормальном содержании углеводов (300—350 г) и ограничении сахара, умеренном ограничении жиров за счет животных жиров (70—80 г, из них 30% растительных масел). Особенности состава углеводов и жиров важны для предупреждения нарушений жирового обмена, но имеют меньшую значимость, чем энергоценность рациона. Поэтому при плохом аппетите допустимо увеличение легкоусвояемых углеводов (мед, варенье и др.) в диете;
3) количество поваренной соли и жидкости в рационе зависит от уровня артериального давления и степени задержки воды в организме. При артериальной гипертензии и задержке воды потребление соли и жидкости резко ограничивают. При сохранении мочевыделения (диуреза) количество жидкости составляет 0,4—0,5 л плюс величины суточного диуреза. Пищу готовят без соли, хлеб бессолевой. При отсутствии артериальной гипертензии и отеков выдают на руки больному 3—4 г поваренной соли;
4) в рационе увеличивают содержание кальция (не менее 1 г), железа, витаминов С и группы В за счет их пищевых источников и препаратов; количество фосфора ограничивают до 1 г в день; потребление калия — не более 2—3 г в день, а при уменьшении диуреза (олигурия) исключают богатые калием продукты;
5) для улучшения вкусовых качеств пищи необходима разнообразная кулинарная обработка, включая тушение и легкое обжаривание, добавление пряных овощей и пряностей, лимонной кислоты, уксуса и т. д.;
6) рацион планируется индивидуально с учетом частоты и продолжительности гемодиализа и состояния больного.
Диета может отличаться в дни диализа и дни без него. При потере аппетита в дни диализа надо обеспечить увеличение потребления пищи между днями процедур. Целесообразен частый прием пищи малыми порциями.
В диете № 7Г рекомендуются следующие продукты и блюда с ориентировочным указанием их количества:
1) хлеб бессолевой из муки высшего сорта — 150 г или меньше при увеличении в рационе круп;
2) супы (до 250 г) овощные (борщ, щи и др.), с саго, молочные;
3) мясо и рыба нежирных сортов — до 100 г, различные блюда после отваривания с последующим запеканием или обжариванием;
4) молоко и кисломолочные напитки — 150—200 г, сметана — 50 г, творог — 30—40 г; яйца — 1 —1,5 штуки всмятку, в блюда, белковые омлеты;
крупы ограниченно, предпочтительны саго, рис; в среднем 200 г картофеля и 300 г овощей, различные блюда;
5) закуски в виде овощных и фруктовых салатов, винегретов;
6) фрукты и ягоды — 250—300 г, в сыром и вареном виде, муссы, желе; мед, варенье, до 20 г сахара; соусы томатный, сметанный, кисло-сладкие и кислые овощные и фруктовые подливки, лимонная кислота, уксус, пряные овощи и пряности, ограниченно — хрен, перец, горчица;
7) некрепкий чай, кофейные напитки, овощные и фруктовые соки; 20 г сливочного и 25 г растительного масла.
Схема диетотерапии ХПН по Т. Д. Никула (1983), включающая варианты применяемых диет, представлена ниже.
Диеты и содержание в них белка в зависимости от выраженности хронической недостаточности почек
| Стадия хронической недостаточности почек | Рекомендуемые диеты и содержание в них белка |