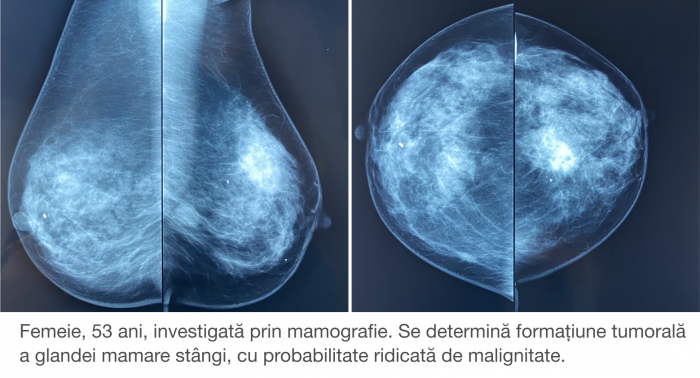
Увеличение подмышечных лимфоузлов
Статья проверена врачом-маммологом высшей категории, к.м.н. Зориной Е.Ю., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Маммологи Клинического госпиталя на Яузе совместно с другими специалистами нашей клиники установят точную причину увеличения подмышечных лимфоузлов, выявят на ранней стадии воспалительный процесс, метастатическое поражение лимфоузлов при помощи маммографии (цифровой рентген, МРТ), дуктографии, УЗИ. Мы располагаем всеми возможностями для консервативного и оперативного лечения патологии молочных желез.
Лимфатические узлы – органы иммунной системы, которые выполняют функцию биологических фильтров, лимфоцитопоэза (лимфоцитообразования) и образования антител. У здорового человека подмышечные лимфоузлы обнаруживаются при пальпации. Увеличение их размеров, болезненность, изменение консистенции, подвижности, цвета кожи над ними, температуры может свидетельствовать о развитии патологических состояний. Увеличение подмышечных лимфоузлов часто сопровождает и заболевания молочной железы.
Как работает лимфатическая система и почему увеличиваются лимфоузлы
При нормальном функционировании иммунной системы человеческого организма лимфатические узлы находятся в норме. Если в биологическую систему попадают негативные группы вирусных или инфекционных агентов, то первые инородные элементы проникают в лимфатические узлы, где разрушают лейкоциты.
Картина осложняется при наличии инфекционного процесса, постоянно выделяющего чужеродные составляющие. Они попадают в лимфатические узлы, но в этом случае лейкоциты не способны справиться с поставленной задачей. В пораженном участке активируются лейкоциты, разрушающие негативные элементы и тем самым вызывающие процесс воспаления.
В результате возникшей проблемы лимфатический узел становится большим, и сообщает, что необходимо немедленно устранить источник инфекции. В зависимости от вида инфекции воспаляются участки в разных областях тела. Лимфаденит возникает в организме при инфекционных воздействиях. При появлении первых признаков заболевания следует обратиться к врачу.
Типы увеличения лимфоузлов подмышками
Классифицируется лимфаденопатия подмышечных лимфоузлов по таким признакам, как:
Симптомы подмышечного лимфаденита
Развитие клинической картины зависит от формы, в которой протекает заболевание. Важную роль при этом играет тип возбудителя.
Острая форма
Для острой формы течения характерно визуальное увеличение лимфатических узлов в размерах. Они становятся плотно-эластичными. При пальпации присутствуют болевые ощущения, которые усиливаются по мере развития патологического процесса. К основному симптому присоединяется снижение подвижности, стреляющая или тянущая боль в груди.
Хроническая форма
При хроническом течении лимфоузлы уплотняются и увеличиваются. Они становятся ограниченными в подвижности, но не болезненными. Общее состояние при этом не ухудшается.
Особенности течения специфических процессов
При гнойном воспалении отмечается ухудшение общего состояния и развитие симптомов интоксикации: повышение температуры тела, недомогание, головная боль, нарушение сна, мышечная слабость и отсутствие аппетита. Также отмечается нарастание местных кожных реакций: отек, покраснение и припухлость в районе лимфатического узла. Боли становятся сильнее при движениях. С течением времени образуется флюктуация (полость с эластичными стенками). Она заполнена кровью, выпотом или гноем.
Причины увеличения подмышечных лимфоузлов
Увеличенные лимфоузлы не являются самостоятельным заболеванием, но всегда свидетельствуют о развитии патологии в организме. Игнорировать проблему недопустимо. Запишитесь на прием к врачу, чтобы быстро и в удобное время выяснить причину увеличения лимфоузлов.
Мастит
Мастит – воспалительное заболевание молочной железы, которое чаще всего развивается после рождения ребенка и связано с проникновением инфекции через микротрещины сосков при грудном вскармливании и застоем молока. При отсутствии лечения и дальнейшем развитии мастита, значительно увеличиваются подмышечные лимфатические узлы. Они становятся болезненными, появляется отек, кожа в подмышечной впадине краснеет. Это связано с попаданием инфекции в лимфоузел с током лимфы и крови. Если лимфоузел не справляется с ролью фильтра, то воспалительный процесс начинается непосредственно в узле.
Рак молочной железы
Рак молочной железы занимает первое место среди злокачественных новообразований у женщин. Один из симптомов заболевания – увеличение подмышечных лимфоузлов. Обычно, особенно на ранних стадиях, рак никак себя не проявляет, пациент не чувствует боли. Болезненные ощущения появляются, если увеличение лимфатических узлов сопровождается отеком.
При раке молочной железы метастазы могут распространиться в том числе в подмышечные лимфоузлы. Опухоль постепенно разрастается вначале в пределах органа по межтканевым щелям, млечным протокам. Затем опухолевые клетки по лимфатическим сосудам попадают в регионарные лимфоузлы, прежде всего, в подмышечные.
Специфические инфекции молочных желез
Подмышечная лимфаденопатия связана с размножением возбудителя в лимфоидной ткани. При этом наблюдается повышенная стимуляция иммунной системы на фоне влияния антигенов микроорганизмов. Лимфоузлы не спаяны с анатомическими структурами и имеют эластичную консистенцию.
Сифилис молочных желез
Твердый шанкр (первичный эффект) преимущественно локализуется в районе ареолы и по внешнему виду напоминает язву с синюшно-красным дном и подрытыми краями. Ее окружает безболезненный инфильтрат. Лимфоузлы уплотняются и увеличиваются через 2-3 недели после того как появляется дефект кожного покрова. Спустя 1,5-2 месяца язва заживает и проявления лимфаденопатии стихают. Это свидетельствует о том, что начинается вторичный период.
Туберкулез молочных желез
Характеризуется сочетанием симптомов общей интоксикации с уплотнением и увеличением пораженной груди. Это обусловлено формированием туберкулезного узла. Не исключена гиперемия кожного покрова над образованием. Далее развивается флюктуация и очаг размягчается. Лимфоузлы уплотняются и становятся болезненными, часто отмечается образование конгломератов. В случае кавернозного распада формируются свищевые ходы.
Болезни системы крови вызывающие увеличение подмышечных лимфоузлов
Воспаление лимфатической системы при лимфопролиферативных состояниях обуславливается увеличенной выработкой белых кровяных клеток под влиянием канцерогенных факторов. Опухолевые заболевания лимфатической ткани и крови (гемобластозы) подразделяются на лимфомы и лейкозы.
Подмышечная лимфаденопатия имеет следующие признаки:
Диагностика причин увеличения подмышечных лимфоузлов
Нарушение работы лимфоузлов может вызвать увеличение скопления токсических веществ до 83%. В результате пострадают почки, печень и другие органы. Бронируйте запись к врачу, чтобы устранить сбои в работе организма и предотвратить развитие серьезных патологий.
Инструментальные и лабораторные исследования:
Лечение заболеваний, связанных с увеличением подмышечных лимфоузлов
На основании данных диагностики врач назначит лечение основного заболевания, вызвавшего увеличение лимфоузлов:
Ранняя диагностика заболеваний, вызвавших подмышечную лимфаденопатию, в том числе патологии молочной железы обеспечивает наилучший результат при лечении. Мы диагностируем причину увеличенных подмышечных лимфоузлов с точностью более 90% благодаря комплексному экспертному обследованию, которое включает в том числе УЗИ, маммографию, МРТ.
Не допускайте длительного увеличения лимфоузлов. Это приведет к снижению работоспособности лимфатической системы, восстановить которую будет очень сложно. Записавшись на прием к врачу, вы сможете вернуть в норму работу организма и избежать развития сопутствующих заболеваний.
Что делать при увеличении лимфоузлов
Увеличение лимфоузлов является свидетельством происходящих в организме нарушений. Самолечением заниматься нельзя, так как только врач может установить причину и назначить необходимое лечение.
Греть, разминать или прикладывать примочки категорически запрещается. Это может привести к распространению инфекции и развитию осложнений.
Что делать, если обнаружили узел в молочной железе?
Каждый год более тысяче женщинам в нашей стране диагностируют рак молочной железы. К счастью, большинство узлов молочной железы не являются злокачественными. Хирург-маммолог Драгомир Тымбур рассказывает нам в интервью, как происходит дифференциация доброкачественных и злокачественных опухолей молочной железы и что следует делать, если у вас обнаружили узелок или другие аномалии в груди.
Доктор, расскажите, что собой представляют узлы молочной железы и по какой причине они появляются?
Узлы или опухоли в груди — это образования, которые возникают в результате неконтролируемого развития клеток молочной железы в одном или нескольких местах. Нет точной информации о причинах развития рака молочной железы, но есть определенные факторы, которые увеличивают риск возникновения рака молочной железы:
Можно ли предотвратить опухоли молочной железы?
Поскольку причины этих заболеваний определены не точно, невозможно перечислить меры предотвращения болезни, но наверняка ясно то, что здоровый образ жизни, поддержание нормального веса, физические упражнения, избегание вредных привычек могут снизить риски.
Хорошая новость в том, что более 90% случаев рака молочной железы на ранних стадиях могут быть полностью излечены. Поэтому профилактические осмотры (скрининги) остаются основным условием предотвращения серьезного диагноза. Международные гиды рекомендуют проделывать маммографию каждые 1-2 года с 45-50 лет, а если есть случаи заболевания раком в семье, то и раньше. В более молодом возрасте, поскольку ткань молочной железы плотнее, для первичного обследования вместо маммографии рекомендуется исследование УЗИ. Эти исследования могут выявить заболевание до того, как узлы станут ощутимыми при самообследовании груди.
Если все-таки диагностировали опухоль в груди, каковы следующие щаги пациента?
Если вы заметили узелок или определенные изменения в груди, необходимо проконсультироваться с маммологом. Для сбора необходимой информации врач задаст вам несколько вопросов об истории болезни, проанализирует медицинскую карту, проведет физическое обследование молочных желез и лимфатических узлов. После консультации врач направит на необходимые обследования.
Исследования являются первым этапом диагностики. Как я уже говорил ранее, первостепенно будут назначены маммография и / или УЗИ молочных желез, если они еще не были выполнены.
В некоторых случаях ваш врач может порекомендовать более детальную оценку, а именно ядерно-магнитный резонанс (МРТ). Он использует магнитные поля и радиоволны для генерации детальных изображений ткани молочной железы. Исследование МРТ молочных желез показано особенно:
Важно знать, что МРТ не заменяет маммографию или УЗИ молочных желез, но является дополнительным диагностическим методом, представляющим собой наиболее сложное звено в алгоритме исследований молочной железы, к которому может прибегнуть врач. В то же время, УЗИ и МРТ гораздо более показательны, чем маммография при обнаружении инвазивного рака плотных молочных желез, таких как встречаются у молодых пациентов.
Узел в груди непременно означает рак?
Золотым стандартом и решающим этапом, обязательным для подтверждения или исключения диагноза рака молочной железы, является биопсия (пункция). Она подразумевает сбор клеток или частей ткани из подозрительных образований в молочной железе с последующей передачей в лабораторию для исследования.
В Medpark мы проводим биопсию как тонкой, так и толстой иглой, что позволяет нам оценить тип клеток и степень их распространения в организме:
Во время процедуры врач может имплантировать металлический или углеродный маркер внутрь опухоли, чтобы иметь возможность визуализировать на УЗИ место биопсии и для хирургического наблюдения. Если позже возникнет необходимость в операции, маркировка облегчает поиск аномальной области. Хирург, выполняющий биопсию молочной железы, может использовать специализированное оборудование для визуализации, чтобы направить иглу в нужное место.
В очень редких случаях, когда результат биопсии не соответствует подозрительному аспекту образования при визуальном исследовании, может быть выполнен третий тип биопсии — эксцизионный или хирургический. Это небольшая операция, во время которой часть ткани опухоли (инцизионная биопсия) или опухоль целиком (эксцизионная биопсия) берется для гистологического исследования. Преимущества те же, что и при биопсии толстой иглой, но этот тип биопсии более инвазивен и травматичен, нежели остальные.
Тип проделываемой биопсии будет выбран в зависимости от местоположения опухоли, доступности опухоли, морфологии поражения.
Что делать, если подтвердился диагноз рак?
Рак молочной железы является онкологическим заболеванием с самыми высокими шансами на полное излечение, особенно если оно выявлено на ранних стадиях. Таким образом, мы начинаем со стадиализации опухоли, оцениваем тип раковых клеток и степень их распространения с помощью биопсии, после чего анализируем каждый отдельный случай в рамках многопрофильной медицинской комиссии «Tumor board». В состав комиссии входят хирург-маммолог, медицинский онколог, врач рентгенолог, морфопатолог, радиотерапевт и психотерапевт.
Вместе мы анализируем и определяем план лечения, который в большинстве случаев включает хирургическое вмешательство и может быть комбинирован до или после операции с химиотерапией, гормональной терапией, таргетной терапией или лучевой терапией, чтобы обеспечить пациенту самые высокие шансы на выздоровление. Во время операции мы концентрируемся на сохранении максимума здоровых тканей благодаря уникальной в Молдове методике (frozen section pathology) и обеспечению качества жизни пациента, включая восстановление формы молочной железы с помощью имплантата молочной железы и наблюдение за пациентом после лечения.
Каковы симптомы и признаки того, что необходимо обязательно обратиться к врачу?
Рак молочной железы может протекать бессимптомно на начальном этапе, поэтому мы рекомендуем периодические профилактические осмотры. Со временем опухоли молочной железы могут проявляться следующими симптомами:
Если вы заметили любое из этих проявлений, не пренебрегайте походом к специалисту.
Структурные изменения аксиллярных лимфоузлов молочной железы
Подмышечные лимфатические узлы — это группа узлов, которые расположены возле груди. Их количество варьируется от 15 до 45 узлов. Эти узлы играют жизненно важную роль в иммунной системе, первыми реагируя на проникновение вирусов и инфекций в организм.
Революционный способ похудения на основе кетогенной диеты
⭐ Запуск активного жиросжигания сразу после приема.
⭐ Борется с самым «вредным» жиром – висцеральным.
⭐ До 10 кг похудения в месяц без диет и нагрузок.
⭐ Мировой хит в области диетологии.
Анатомия аксиллярных узлов
Область, где расположены плечо и грудь, называется подмышкой. В этом месте собираются комочки: с двух сторон и в центре.
В отличном состоянии узлы не должны беспокоить, но при наличии инфекции или другой патологии последние увеличиваются в размерах.
По анатомии эта группа имеет свои размеры, при наличии болезненности узлы меняются. Изменения характерны именно там, где начинается болезненный процесс. Средний объем до 1 см. Некоторые узлы нащупываются пальцами, другие отсутствуют.
Узелки делятся на несколько групп в зависимости от их расположения:
У детей нормальным считается до 4 узелков размером 0,5 см. До шестилетнего возраста узлы немного увеличены, но это не считается патологией.
Шишки похожи на иммунный орган с определенной функцией. Они защищают организм от распространения инфекции. Это первый орган, который реагирует на любое воспаление.
О чём говорит увеличение аксиллярных лимфоузлов
В стандартном состоянии лимфатические узлы не визуализируются. Хотя иногда визуализация происходит в подмышечных впадинах, в этом нет ничего необычного. Важно то, что они лишены воспалений и структурных изменений. Нормальным считается размер лимфатических узлов до 10 мм.
Увеличенный размер узла свидетельствует о развитии патологий воспалительного или другого характера. Воспалительные узлы можно найти где угодно. Эта патология называется лимфаденопатией. Болезненные узлы можно охарактеризовать по размеру, плотности и плотности. Чтобы узлы не загустели, за ними нужно следить при помощи ультразвукового исследования. Это обследование рекомендуется каждые 3 месяца.
При воспалительном характере пучков этиология становится: чума, туберкулез, стрептококк, стафилококк и другие различные вирусы.
Увеличенные подмышечные лимфатические узлы молочных желез могут быть не воспаленными. Следствием этого является образование опухоли в определенном месте. Высокая температура тела, болевой синдром может отсутствовать.
Основными последствиями лимфаденопатии являются:
Если женщина обнаруживает увеличенную шишку при пальпации подмышки, скорее всего, это мочка груди. Он очень близок и увеличивается в силу некоторой физиологии. Это может быть: беременность, менструация, кормление ребенка грудью.
Однако игнорировать этот симптом нельзя, обязательно как можно скорее обратиться за помощью к врачу.
Если отлучить ребенка от груди, в молочных железах начнут происходить инволюционные изменения. Во время беременности ваше тело готовится к выработке молока. В груди начинают происходить серьезные изменения: дольки становятся лактирующими, а молочные протоки увеличиваются в объеме. Грудь становится больше, становится больше. По окончании лактации происходит обратный процесс, груди становятся такими же, но их размер становится меньше. В каждом случае инволюция индивидуальна и бессимптомна.
Чтобы распознать инволюционные изменения, женщине следует обратить внимание на структуру груди: она становится плоской и мягкой. У полных женщин этонаоборот, грудь увеличивается по мере замещения железистой ткани жировой тканью.
Симптомы увеличения аксиллярных узлов
Когда лимфатические узлы в груди или другой подмышечной области увеличиваются, основным симптомом является боль именно там, где начинается воспаление. В каждом случае симптомы разные, это зависит от причины заболевания.
Все симптомы уплотнения неспецифичны, очень похожи на симптомы воспаления. Если подмышечный лимфоузел утолщен, для них характерно покраснение кожи, болезненность. Первым признаком заболевания может быть появление мягкой гибкой шишки в подмышечных впадинах слева или справа. К характерным симптомам относятся:
Главный симптом, который отличает это заболевание от рака груди — безболезненные увеличенные узелки. Если есть подозрение на опасную этиологию, стоит как можно скорее обратиться к врачу.
Как диагностируют воспалительный процесс
В современной медицине существует множество способов определения состояния лимфатической системы. Они начинаются с визуального осмотра и пальпации груди. При обнаружении признаков воспаления можно предположить наличие определенных патологий, сравнив их с фотографиями в Интернете. Хотя, чтобы поставить конкретный диагноз, проводится лучевая диагностика.
Стоит учитывать, что лимфаденит встречается как у женщин, так и у мужчин.
К лучевой диагностике относятся УЗИ и рентгенография. В эту группу тестов также входит маммография, которая считается наиболее эффективным методом диагностики. Благодаря сканированию полностью закрываются узлы в подмышечной области. Новообразования выявляют с помощью рентгена.
Если врач подозревает у женщины рак, мазок мазка проводится на лимфатические узлы. Биопсия используется для сбора биологического материала. Для этого используйте иглу, чтобы получить ткань. Затем этот материал доставляется в лабораторию для цитологических тестов и исследования клеточной структуры. Биопсия — болезненная процедура и проводится только при подозрении на рак лимфатических узлов.
Для оценки состояния узлов применяется аксилография. Этот метод позволяет визуализировать орган и определить его конкретное состояние. Однако не во всех клиниках есть такое оборудование.
Если изменения узлов связаны с патологией груди, то используются другие методы:
После лечения лимфатические узлы становятся нормальными, многие заболевания, помимо аутоиммунных и вирусных, поддаются лечению.
Когда рак обнаружен, чем раньше начнется лечение, тем лучше. Поздняя диагностика не излечит болезнь полностью.
Ежегодно женщина должна проходить обследование у специалиста для раннего выявления и устранения причин патологии, а также для долгой и комфортной жизни пациента.
Лечение и профилактические меры
Лечение лимфаденита зависит от формы заболевания. Терапия всегда назначается индивидуально. Если, например, лимфаденит развивается без какой-либо конкретной серьезной патологии, лечение будет консервативным. Если заболевание носит гнойный характер, то без операции невозможно обойтись.
Что касается профилактики, то рекомендуется заняться укреплением иммунитета и придерживаться здорового образа жизни, отказаться от всех вредных привычек, придерживаться режима, соблюдать полноценную диету. Вам также следует регулярно посещать маммолога.
Революционный способ похудения на основе кетогенной диеты
⭐ Запуск активного жиросжигания сразу после приема.
⭐ Борется с самым «вредным» жиром – висцеральным.
⭐ До 10 кг похудения в месяц без диет и нагрузок.
⭐ Мировой хит в области диетологии.
Современный взгляд на вопросы диагностики и верификации поражения аксиллярных лимфатических узлов при раннем раке молочной железы
Полный текст
Аннотация
Поражение аксиллярных лимфатических узлов является одним из важнейших прогностических факторов, существенно влияющих на стратегию лечения при раннем раке молочной железы (РМЖ). Риск аксиллярного метастазирования напрямую зависит от ряда факторов (возраста пациенток, размера опухоли, наличия лимфоваскулярной инвазии и биологических характеристик карциномы). Оценка статуса регионарных лимфоузлов у больных ранним РМЖ включает клинический осмотр регионарных зон и ультразвуковое исследование (УЗИ), при котором возможно оценить форму, контуры и структуру лимфатических узлов. Чувствительность УЗИ в оценке статуса регионарных лимфатических узлов напрямую зависит от биологического подтипа опухоли; минимальный уровень чувствительности УЗИ в оценке статуса лимфатических узлов отмечен для люминального HER2-негативного рака (менее 40%), и максимальная чувствительность показана для тройного негативного и HER2+ подтипов заболевания (68–71%). Клинический осмотр и современное УЗИ являются наиболее доступными методами оценки статуса регионарных лимфатических узлов, однако вероятность недооценки их метастатического поражения имеют около 1/4 больных. Верификация диагноза на предоперационном этапе (тонкоигольная биопсия/core-биопсия под ультразвуковой навигацией) позволяет минимизировать число ошибок регионарного стадирования. Биопсия «сторожевого» («сигнального») лимфатического узла (БСЛУ) является в настоящее время «золотым стандартом» регионарного лечения у больных с ранними стадиями РМЖ. В серии рандомизированных исследований (NSABP B-32, ACOSOG Z0011) показана безопасность отказа от регионарной лимфодиссекции в пользу БСЛУ не только при клинически негативных лимфатических узлах, но и у пациенток с метастазами в ≤2 сигнальных лимфатических узлах, при условии выполнения органосохраняющего лечения и последующей лучевой терапии. Качественное регионарное стадирование, выбор лечебного алгоритма в соответствии с биологическими характеристиками карциномы, проведение максимально эффективных современных лекарственных режимов, проведение оптимальной лучевой терапии позволяют не только минимизировать объем хирургического лечения, но и достичь высоких отдаленных результатов выживаемости, обеспечить отличные функциональные результаты и высокое качество жизни у пациенток с пораженными аксиллярными лимфатическими узлами.
Ключевые слова
Полный текст
Поражение аксиллярных лимфатических узлов является одним из важнейших прогностических факторов, существенно влияющих на стратегию лечения при раннем раке молочной железы (РМЖ) [1, 2]. До открытия молекулярно-генетической классификации и деления РМЖ на биологические подтипы именно размер первичной опухоли и статус регионарных лимфатических узлов считались самыми важными факторами, на основании которых планировался лечебный алгоритм и оценивался риск развития рецидива заболевания. Пациенткам с N+ статусом вне зависимости от других биологических характеристик традиционно назначались более агрессивные режимы лечения как локорегионарного, так и системного [3–5]. Однако накопление наших знаний о роли биологии опухоли в прогнозе заболевания и появление новых эффективных режимов лекарственной терапии позволили пересмотреть наши взгляды на клиническое и прогностическое значение поражения аксиллярных лимфатических узлов при раннем РМЖ [6, 7].
Риск аксиллярного метастазирования при раннем РМЖ напрямую зависит от ряда факторов (размера опухоли, наличия лимфоваскулярной инвазии и биологических характеристик карциномы). Причем поражение аксиллярных лимфатических узлов описано даже у больных с неинвазивным раком; при протоковой карциноме in situ (DCIS) без признаков инвазивного роста в 0,8% случаев при выполнении аксиллярной лимфодиссекции выявляются метастазы в лимфатических узлах, а при DCIS с микроинвазией поражение аксиллярных лимфатических узлов имеют уже 9,7% пациенток [8, 9]. Частота выявления аксиллярных метастазов при размерах опухоли T1-2 составляет 28–36% [8, 10]. При крупных размерах опухоли (более 5,0 см) вероятность поражения аксиллярных лимфатических узлов кратно возрастает. По данным M. Chung и соавт., у больных с клинической стадией T3N0M0 на этапе хирургического лечения аксиллярные метастазы в сторожевых лимфатических узлах выявляются уже в 73% случаев, что требует выполнения регионарной лимфодиссекции практически всем больным с карциномами более 5 см [11].
По мнению ряда авторов, риск аксиллярного метастазирования у пациенток с ранними стадиями РМЖ напрямую зависит не только от размера опухоли, но и от возраста пациентки и наличия лимфоваскулярной инвазии. Так, J. McGee и соавт. показали, что регионарная лимфодиссекция у 6308 больных с микрокарциномами менее 5 мм (T1a) с клинически негативными лимфатическими узлами позволила выявить аксиллярные метастазы в 12% случаев [12]. У больных с размером опухоли T1b (6–10 мм) отмечено увеличение риска регионарного метастазирования на 5–10% [10]. По мнению D. Rivadeneira и соавт., частота поражения аксиллярных лимфатических узлов при размерах опухоли до 1,0 см составляет 18% (16% – при размерах T1a и 18,5% – при размерах карциномы T1b); авторы отмечают, что степень анаплазии G3 увеличивает риск регионарного поражения в 2,6 раза, а наличие лимфоваскулярной инвазии – в 5,5 раза; p
Рис. 1. Метастатические изменения регионарных лимфатических узлов в В-режиме: а – измененный надключичный лимфатический узел неправильной формы; б – измененный округлый подмышечный лимфатический узел.
Fig. 1. B-mode ultrasound images of regional lymph node metastases: a – abnormal supraclavicular lymph node with an irregular shape; b – abnormal round axillary lymph node.
Рис. 2. Метастатические изменения подмышечного лимфатического узла в В-режиме: отмечается неравномерное утолщение коркового слоя с выбуханием контура на отдельном участке.
Fig. 2. B-mode ultrasound image of metastatic axillary lymph node: diffuse thickening of the cortex and cortical bulging of a separate part.
Рис. 3. В-режим: метастатические изменения подмышечного лимфатического узла с кальцинатами в структуре.
Fig. 3. B-mode: metastatic axillary lymph node calcification.
При цветовом и энергетическом допплеровском картировании кровоток в метастатически измененных лимфатических узлах визуализируется в 93% наблюдений. При этом выявляются извитые, разнокалиберные, ветвистые, хаотично расположенные сосуды (рис. 4).
Рис. 4. Энергетическое допплеровское картирование подмышечного лимфатического узла с метастатическими изменениями.
Fig. 4. Color Doppler Energy Mapping of metastatic axillary lymph node.
Интересно, что чувствительность УЗИ в оценке статуса регионарных лимфатических узлов напрямую зависит от биологического подтипа опухоли. Так, по данным R. Helfgott и соавт., чувствительность и специфичность УЗИ в оценке статуса аксиллярных лимфатических узлов составили 39 и 96% соответственно (анализ результатов аксиллярной лимфодиссекции у 583 больных, получивших лечение в 1999–2014 гг.). Минимальный уровень чувствительности УЗИ в оценке статуса лимфатических узлов отмечен для люминального HER2-негативного рака (менее 40%) и максимальная чувствительность показана для тройного негативного и HER2+ подтипов заболевания (68,8 и 71,4% соответственно); p=0,003 [22].
В последние годы широкое распространение получил метод ультразвуковой эластографии и эластометрии. Данная методика представляет собой способ дифференциации тканей по их жесткости путем механического воздействия на них и анализа деформаций, получаемых с помощью ультразвуковых диагностических сканеров [23]. Для оценки жесткости лимфатических узлов используется система качественной оценки результатов компрессионной эластографии лимфатических узлов, разработанная и M. Furukawa и соавт. в 2007 г. [24], согласно которой выделяют 4 степени жесткости узлов: 1-й тип (мягкие), 2-й (умеренно мягкие), 3-й (умеренно жесткие) и 4-й (жесткие). Для метастатических лимфатических узлов характерна жесткая и жестко-неоднородная структура, что соответствует 3 и 4-му типам эластографической картины по M. Furukawa, а для гиперплазированных лимфатических узлов – 1 и 2-й тип эластографической картины (рис. 5).
Рис. 5. Компрессионная эластография лимфатических узлов: а – лимфатический узел с метастатическими изменениями; отмечается неоднородная жесткая структура (3-й тип эластографической картины); б – гиперплазированный лимфатический узел (1-й тип эластографической картины).
Fig. 5. Strain elastography of lymph nodes: a – metastatic lymph node with heterogeneous hardness (elastographic pattern 3); b – hyperplastic lymph node (elastographic pattern 1).
Новым перспективным методом оценки статуса регионарных лимфатических узлов является УЗИ с контрастным усилением – КУУЗИ (contrast-enhanced ultrasound – CEUS). При КУУЗИ опухолево измененных лимфатических узлов выявляется неоднородное центростремительное накопление контрастного агента с возможными дефектами перфузии за счет возможных жидкостных и кальцинированных включений. Неоднородный характер накопления контраста в метастатических лимфатических узлах объясняется разнокалиберностью неопластических сосудов и артериовенозных шунтов [25–27] (рис. 6).
Рис. 6. КУУЗИ лимфатического узла с метастазами РМЖ: негомогенное контрастирование за счет дефектов перфузии.
Fig. 6. Contrast-enhanced ultrasound of lymph node metastasis in BC: inhomogeneous enhancement due to perfusion defects.
Однако даже при тщательном мануальном осмотре и качественно выполненном УЗИ недооценка N+ статуса (ложноотрицательный результат) отмечена у 1/3 больных с ранним РМЖ; именно с такой частотой при выполнении биопсии сторожевого лимфатического узла (БСЛУ) выявляются аксиллярные метастазы при клиническом N0-статусе [28]. Именно поэтому идет активный поиск других неинвазивных методов оценки статуса регионарных лимфатических узлов, среди которых активно изучаются магнитно-резонансная томография (МРТ) молочных желез и позитронно-эмиссионная компьютерная томография (ПЭТ-КТ). В 2017 г. представлен большой метаанализ с включением 21 крупного исследования по оценке роли МРТ молочных желез и ПЭТ-КТ в оценке статуса регионарных лимфатических узлов при раннем РМЖ [29]. Авторы показали преимущество метода МРТ молочных желез перед ПЭТ-КТ в оценке регионарного поражения: при равной чувствительности обоих методов (0,93) различия в специфичности существенны: 0,82 – для МРТ и всего 0,64 для ПЭТ-КТ [29].
Весьма перспективной представляется идея о предоперационной неинвазивной диагностике регионарного метастазирования с помощью моноклональной флюоресцентной визуализации. Конъюгат MamAb-680 представляет собой моноклональное антитело, специфичное к маммаглобину А, конъюгированное с флуоресцентным красителем. Маммоглобин А обнаруживается при РМЖ в опухолевых клетках, но не экспрессируется в неизмененных лимфатических узлах, благодаря чему использование MamAb-680 позволяет дифференцировать метастатически измененные регионарные лимфатические узлы. В результате исследований на лабораторных животных показано, что перитуморальное введение MamAb-680 позволяет визуализировать аксиллярные метастазы in vivo путем флуоресцентной визуализации, причем метод показал высокую чувствительность и специфичность при аксиллярном поражении, на основании чего авторы делают вывод о перспективности дальнейшего изучения данной методики при раннем РМЖ [30].
Окончательным шагом оценки статуса регионарных лимфатических узлов на предоперационном этапе является морфологическая верификация опухолевого поражения путем цитологического/гистологического исследования ткани лимфатического узла, полученного при биопсии [17–21]. Наиболее простым методом верификации регионарного поражения остается тонкоигольная пункционная биопсия под ультразвуковой навигацией; метод стал рутинно использоваться в клинической онкологии несколько десятилетий назад, и уже проанализирована его предсказательная ценность. Так, чувствительность тонкоигольной пункционной биопсии составляет около 71–75%, однако специфичность данного метода достигает 100% [31].
Большой интерес представляют результаты оценки статуса аксиллярных лимфатических узлов на основании данных предоперационной core-биопсии; в анализ H. Abe и соавт. включены 144 больных РМЖ; у 100 женщин с подозрительными лимфатическими узлами выполнена core-биопсия данных лимфатических узлов под ультразвуковым контролем, в результате чего метастазы в лимфатических узлах выявлены в 64% случаев. Оставшимся 36 пациенткам с отсутствием опухолевых изменений в биоптате лимфатических узлов выполнено оперативное лечение с БСЛУ, в результате чего метастазы в аксиллярных лимфатических узлах диагностированы еще у 11% женщин. Остальные 44 пациентки с неизмененными по данным УЗИ лимфатическими узлами на предоперационном этапе не подвергались core-биопсии, а были сразу оперированы; при оценке статуса сторожевых лимфатических узлов у данных больных метастазы выявлены в 27% случаев. Таким образом, по данным авторов, клиническая и ультразвуковая оценка статуса регионарных лимфатических узлов не позволяет выявить до 27% аксиллярных метастазов; core-биопсия подозрительных лимфатических узлов позволяет существенно повысить уровень дифференциальной диагностики и сократить число пациенток с недооцененным N+ статусом до 11% [32].
Хирургическое стадирование и эволюция регионарного лечения при раннем РМЖ
Биопсия сторожевого («сигнального») лимфатического узла является в настоящее время «золотым стандартом» регионарного лечения у больных с ранними стадиями РМЖ [18–21]. Однако еще 30 лет назад было трудно представить отказ от регионарной лимфодиссекции при РМЖ, а выбор такой лечебной тактики при метастазах в аксиллярных лимфатических узлах представлялся и вовсе невозможным; однако серия крупных рандомизированных исследований убедительно доказала онкологическую безопасность подобного подхода [33].
В исследовании NSABP B-32 (NCT00003830) доказана безопасность отказа от регионарной лимфодиссекции при клинически негативных лимфатических узлах, отсутствие метастатического поражения которых подтверждено на операционном этапе при выполнении БСЛУ [34]. В исследование включены в США и Канаде 5611 больных РМЖ I–II стадии без клинико-рентгенологических признаков поражения регионарных лимфатических узлов. Пациенткам 1-й группы (n=2807) выполнялась БСЛУ с аксиллярной лимфодиссекцией вне зависимости от статуса сигнального лимфатического узла, 2-й группы (n=2804) – БСЛУ, и только в случае обнаружения метастаза в сигнальном лимфатическом узле выполнялась аксиллярная лимфодиссекция. Стоит отметить, что частота совпадений дооперационной клинико-рентгенологической диагностики и патоморфологической оценки N-статуса составляла 71,5% случаев в 1-й группе и 71,7% случаев – во 2-й; у данных пациенток отсутствие поражения аксиллярных лимфатических узлов подтверждено плановым морфологическим исследованием. Интересно отметить, что в обеих группах около 28% пациенток с N0-статусом на дооперационном этапе имели метастазы в аксиллярных лимфатических узлах по результатам БСЛУ и последующей регионарной лимфодиссекции. Таким образом, по данным исследования NSABP B-32 ошибка оценки статуса регионарных лимфатических узлов на основании клинико-рентгенологических данных составила около 28%. В дальнейший анализ показателей выживаемости включены пациентки с морфологически доказанным N0-статусом (n=3989); при медиане наблюдения 95,6 мес показатели выживаемости были идентичными у пациенток, перенесших регионарную лимфодиссекцию и только БСЛУ. Так, ОВ 91,8% vs 90,3%; р=0,54; БРВ – 82,4% vs 81,5%; р=0,22. Число регионарных рецидивов было крайне низким (всего 8 случаев в группе лимфодиссекции и 14 случаев – в группе БСЛУ). Полученные результаты исследования доказали безопасность выполнения БСЛУ у больных с клинически негативным статусом лимфатических узлов и легли в основу международных рекомендаций по регионарному лечению раннего РМЖ [34].
Следующим шагом в эволюции регионарного лечения стала оценка возможности отказа от стандартной аксиллярной лимфодиссекции у пациенток с наличием метастазов в 2 сигнальных лимфатических узлах и менее. В рандомизированное исследование III фазы American College of Surgeons Oncology Group Z0011 (ACOSOG Z0011) были включены 856 больных РМЖ с размерами опухоли T1-2, перенесших органосохраняющие операции с БСЛУ, при которых выявлены метастазы в 2 сигнальных лимфатических узлах и менее. Пациентки были рандомизированы на группу только БСЛУ (объем регионарного лечения не менялся после обнаружения метастазов в сигнальных лимфатических узлах, n=446) и группу БСЛУ с последующей регионарной лимфодиссекцией (n=445). Следует отметить, что после выполнения лимфодиссекции выявлены макрометастазы (более 2 мм) в несигнальных лимфатических узлах еще у 27,3% больных 2-й группы, что подтверждает данные предшествующих исследований по несовершенству дооперационной оценки регионарного статуса лимфатических узлов при раннем РМЖ. После операции пациентки получали лечение в соответствии с биологическими характеристиками опухоли (адъювантная системная терапия проведена у 97% пациенток, адъювантная лучевая терапия – у 89%). При медиане наблюдения 9,3 года показатели 10-летней выживаемости были весьма схожими у пациенток из группы только БСЛУ и пациенток, перенесших БСЛУ и лимфодиссекцию (ОВ – 86,3% vs 83,6%; р=0,72; БРВ – 80,2% vs 78,2%; р=0,51). Результаты длительного наблюдения за больными показали крайне низкий уровень регионарных рецидивов (0,5% – в группе аксиллярной лимфодиссекции и 1,5% в группе БСЛУ; р=0,28), 10-летняя частота локорегионарного рецидивирования была также низка и сопоставима: 6,2% vs 5,3%; p=0,36 [35, 36]. Результаты исследования ACOSOG Z0011 послужили основанием для изменения рекомендаций европейских и американских онкологических сообществ, которые включили возможность отказа от лимфодиссекции у пациенток с T1-2-размерами опухоли, при обнаружении метастазов в 2 сигнальных лимфатических узлах и менее, при условии выполнения органосохраняющего лечения и последующей лучевой терапии [18–21].
Успехи в лекарственной терапии раннего РМЖ и совершенствование методик лучевой терапии привели к идее отказа от аксиллярной лимфодиссекции в пользу лучевой терапии на зоны лимфооттока у больных с любым числом пораженных сигнальных лимфатических узлов. В 2001–2010 гг. проведено многоцентровое рандомизированное исследование EORTC 10981-22023 AMAROS с включением 4823 больных РМЖ из 34 стран Европы [37]. Все пациентки имели T1-2 размер опухоли, клинически негативный статус лимфатических узлов на дооперационном этапе, однако при выполнении БСЛУ 1425 больных имели макро- или микрометастазы в сигнальных лимфатических узлах. В соответствии с дизайном исследования пациентки с пораженными аксиллярными лимфатическими узлами рандомизированы в соотношении 1:1 в группу аксиллярной лимфодиссекции или группу аксиллярной лучевой терапии. В соответствии с объемом хирургического лечения пациенткам в обеих группах выполнялась лучевая терапия на оставшуюся часть молочной железы ± парастернальную зону. Следует отметить, что в группе лимфодиссекции у 33% больных выявлены метастазы в дополнительно удаленных несигнальных лимфатических узлах (в 25% случаев – до 3 дополнительных пораженных лимфатических узлов, в 8% случаев – в 4 лимфатических узлах и более). При медиане наблюдения 6,1 года доля регионарных рецидивов была крайне низка в обеих группах (0,43% – в группе аксиллярной лимфодиссекции и 1,19% – в группе лучевой терапии на аксиллярную зону), а показатели 5-летней выживаемости высоки и идентичны: 5-летняя БРВ – 86,9% vs 82,7%; р=0,18; 5-летняя ОВ – 93,3% vs 92,5%; р=0,34). На основании результатов исследования EORTC 10981-22023 AMAROS авторы делают вывод, что оба метода регионарного лечения при поражении аксиллярных лимфатических узлов правомочны – аксиллярная лимфодиссекция или лучевая терапия на зону аксиллярных лимфатических узлов. Однако отказ от лимфодиссекции в пользу лучевой терапии на аксиллярную зону лимфооттока имеет преимущества в отношении функциональных результатов и качества жизни пациенток с ранним РМЖ [37].
Заключение
Анализ мировой литературы показал, что риск поражения аксиллярных лимфатических узлов при раннем РМЖ напрямую зависит от размера первичной карциномы и ее биологических характеристик [38, 39]. Клинический осмотр и современное УЗИ являются наиболее доступными методами оценки статуса регионарных лимфатических узлов, но вероятность недооценки их метастатического поражения имеют около 1/4 больных. Верификация диагноза на предоперационном этапе (core-биопсия лимфатических узлов под ультразвуковой навигацией) позволяет минимизировать число ошибок регионарного стадирования до 11%. Современное лекарственное лечение, основанное на биологических характеристиках опухоли, изменило прогноз заболевания при раннем РМЖ, что позволяет пересмотреть наши взгляды на объем регионарного лечения не только у больных с негативными аксиллярными лимфатическими узлами, но и у пациенток с наличием метастатического поражения [40]. Качественное регионарное стадирование, выбор лечебного алгоритма в соответствии с биологическими характеристиками карциномы, проведение максимально эффективных современных лекарственных режимов, оптимальной лучевой терапии позволяют не только минимизировать объем хирургического лечения, но и достичь высоких отдаленных результатов выживаемости, обеспечить отличные функциональные результаты и высокое качество жизни у пациенток с пораженными аксиллярными лимфатическими узлами.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.