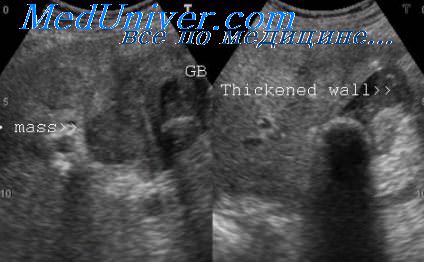
Уплотнение стенок желчного пузыря что это
При сканировании желчного пузыря у пациентов натощак необходимо измерить толщину стенки органа. Неизмененная стенка должна быть тонкой (3 мм или меньше). Если толщина стенки желчного пузыря превышает 3 мм, необходимо подозревать наличие патологических изменений. Утолщение стенки желчного пузыря является неспецифическим признаком и может быть вызвано его сокращением после приема пищи, холециститом, асцитом, СПИДом, гипоальбуминемией, гепатитом, застоем при сердечной недостаточности, аденомиоматозом или опухолью.
Поскольку утолщение стенки является неспецифическим признаком, то устанавливать диагноз холецистита только по одному этому признаку клиницист должен с осторожностью. Врач должен получить ультразвуковое изображение желчного пузыря как натощак, так и после приема пищи, который вызывает сокращение желчного пузыря, чья стенка при этом может выглядеть утолщенной.
Сонографический вид утолщенной стенки желчного пузыря зависит от степени утолщения и от степени выраженности отека. Ультразвуковое изображение утолщенной стенки имеет среднюю или низкую эхоплотность. Иногда изображение является исчерченным, например стенка может одновременно содержать беспорядочно расположенные анэхогенные поля или эхогенные включения.
При оценке желчного пузыря следует отличать диффузное утолщение его стенки от локального. Как уже было отмечено, диффузное утолщение стенки желчного пузыря может наблюдаться при широком спектре патологических изменений, в то время как локальное утолщение может быть вызвано опухолью.
УЗИ признаки холецистита
При осмотре пациента, жалующегося на боль в животе, хирург должен предполагать наличие острого холецистита. В большинстве случаев острого холецистита выявляются желчные камни (камни часто располагаются в пузырном протоке или шейке желчного пузыря). Острое воспаление желчного пузыря вызывается обструкцией желчного протока. Стенка желчного пузыря считается утолщенной, если она толще 3 мм. Ультразвуковая плотность стенки при холецистите колеблется от средней до гипо- или анэхогенной (расслоенной).
При проведении исследования сканирование должно выполняться в положении пациента на спине и на левом боку. Как уже было отмечено, поворот пациента на бок создает условия для перемещения мелких камней, находящихся в шейке желчного пузыря, в сторону дна. Если камень не перемещается из шейки желчного пузыря, это указывает на то, что он может оказаться «вколоченным».
Ультразвуковые данные, характерные для острого холецистита, включают в себя: а) утолщение стенки (более 3 мм); б) желчные камни; в) положительный сонографический симптом Murphy; г) возможное наличие сгустков желчи; д) возможное расширение желчного пузыря (до 5 см или более в поперечном размере); е) возможное наличие перипузырной жидкости.
Если во время УЗИ выявлены желчные камни и утолщение стенки желчного пузыря, попробуйте оказать умеренное давление на переднюю брюшную стенку датчиком, расположенным непосредственно над дном желчного пузыря. Возникновение локального напряжения мышц брюшной стенки свидетельствует, скорее всего, о наличии острого холецистита. Врачи обозначают местное мышечное напряжение как ультразвуковой симптом Murphy.
Уплотнение стенок желчного пузыря что это
а) Дифференциальная диагностика диффузного утолщения стенки желчного пузыря:
1. Распространенные заболевания:
• Острый калькулезный холецистит
• Хронический холецистит
• Гиперпластические изменения стенки желчного пузыря (аденомиоматоз)
• Утолщение стенки желчного пузыря вследствие системных заболеваний:
о Хроническая сердечная недостаточность (ХСН)
о Почечная недостаточность
о Цирроз печени
о Гипоальбуминемия
2. Менее распространенные заболевания:
• Острый бескаменный холецистит
• Острый панкреатит
• Острый гепатит
• Острая язва желудка и/или двенадцатиперстной кишки с прободением
• Карцинома желчного пузыря
• Лимфома
• СПИД-ассоциированная холангиопатия
• Варикозное расширение вен желчного пузыря
3. Редкие, но важные заболевания:
• Ксантогранулематозный холецистит
• Лихорадка денге
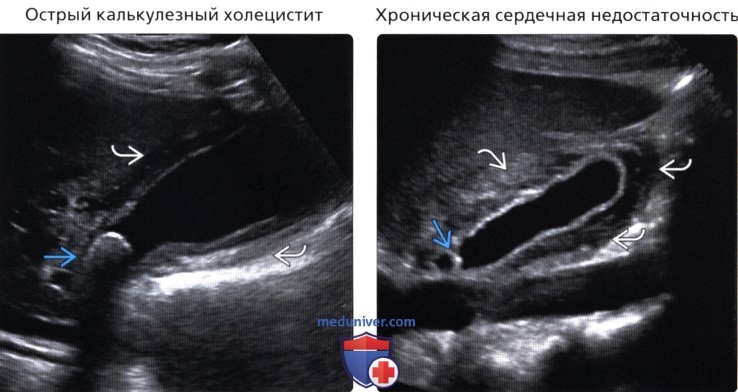
(Правый) Продольное косое УЗИ: диффузный вторичный отек стенки ЖП вследствие сердечной недостаточности. Слоистое утолщение стенки и перегиб в шейке ЖП. 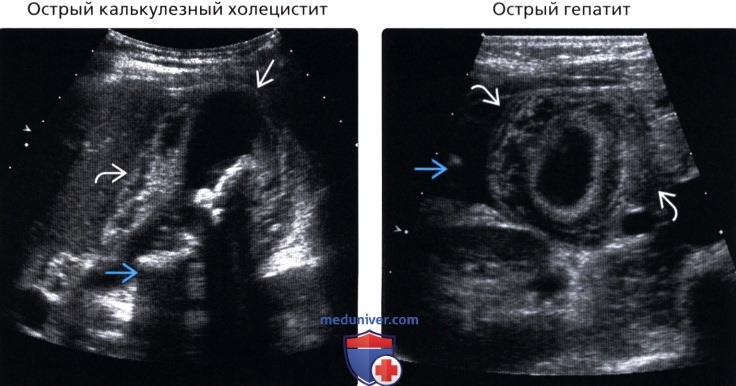
(Правый) Поперечное УЗИ брюшной полости у пациента с острым гепатитом и молниеносной печеночной недостаточностью: стенка ЖП слоистая, утолщена по окружности Визуализируется асцитическая жидкость. 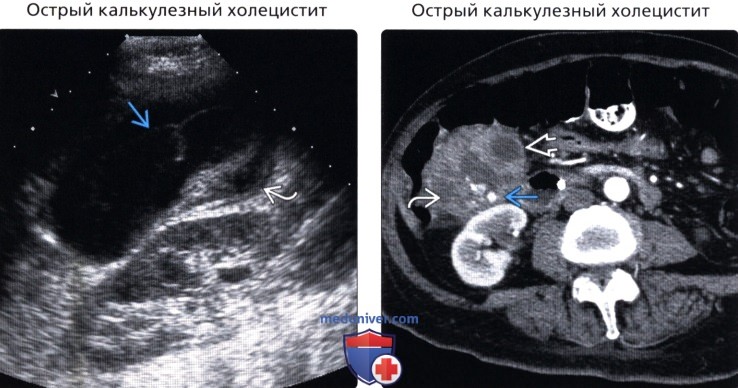
(Правый) Аксиальная КТ с контрастированием, этот же пациент: множественные кальцинированные камни ЖП в полости абсцесса кнаружи от перфорированного ЖП.
б) Важная информация:
1. Дифференциальная диагностика:
• Для дифференциальной диагностики необходимы клинические данные
• Наличие симптомов сепсиса и боли в правом верхнем квадранте живота говорит в пользу острого холецистита
• Важным критерием постановки диагноза является наличие симптомов системного заболевания: ХСН, почечная недостаточность, гипоальбуминемия
• На стенку желчного пузыря влияет наличие заболеваний гепатобилиарной зоны: острого гепатита или панкреатита, цирроза
• Наличие подтвержденного злокачественного заболевания
2. Дополнительные данные:
• Лихорадка, лейкоцитоз, функциональные печеночные пробы
3. Распространенные заболевания:
• Острый калькулезный холецистит:
о Симптомы: боль в правом верхнем квадранте живота, лихорадка, положительный симптом Мерфи
о Острое вторичное воспаление желчного пузыря (ЖП) вследствие обструкции камнем пузырного протока
о Конкременты ЖП фиксированные в шейке пузыря
о Диффузное утолщение стенки ЖП (>3 мм):
— Слоистый вид: чередование светлых и темных слоев в утолщенной стенке ЖП
— Симптом «гало», просветление стенки ЖП: сонолюцентный средний слой вследствие отека
о Растянутый ЖП (водянка ЖП)
о Положительный ультразвуковой симптом Мерфи
о Наличие жидкости в околопузырном пространстве
о Осложненный холецистит:
— Гангренозный холецистит:
Асимметричное утолщение стенки
Выраженная неоднородность стенки
Внутрипросветные перетяжки
— Перфорация ЖП:
Дефект стенки ЖП
Перипузырный абсцесс или внеполостные конкременты
— Эмфизематозный холецистит:
Газ в стенке/просвете ЖП
— Эмпиема ЖП:
Внутрипросветные эхосигналы, гнойный экссудат/участки некроза
• Гиперпластические изменения стенки желчного пузыря (аденомиоматоз):
о Аденомиоматоз ЖП
о Клинических симптомов нет, обычно случайная находка во время проведения УЗИ
о Очаговое или диффузное утолщение стенки ЖП
о Мелкие эхогенные очаги в стенке ЖП с эффектом «хвоста кометы»
о Наличие кистозных полостей в стенке ЖП
о Фундальный аденомиоматоз: равномерное утолщение или очаговое образование в дне ЖП ± артефакт «дребезжания сигнала»
о ЖП в форме песочных часов: сужение средней трети ЖП
• Утолщение стенки ЖП при системных заболеваниях:
о Данные клинического обследования являются ключом к объяснению утолщения стенки ЖП
о Визуализационная картина утолщенной стенки неспецифична о Другие вспомогательные ультразвуковые признаки:
— ХСН: расширенные печеночные вены и НПВ, диффузная гипоэхогенная структура печени
— Почечная недостаточность: уменьшение размеров почек с повышением эхогенности почечной паренхимы
— Цирроз печени: крупноузловая структура печени, неровный/бугристый контур печени, признаки портальной гипертензии (например, асцит, спленомегалия, варикозное расширение вен)
— Гипоальбуминемия: наличие асцита, диффузное утолщение стенки кишечника
4. Менее распространенные заболевания:
• Острый бескаменный холецистит:
о Как правило, встречается у критически больных пациентов (например, в результате обширного оперативного вмешательства, тяжелой травмы, сепсиса и т. д.)
о Ультразвуковые признаки схожи с таковыми при остром калькулезном холецистите, за исключением отсутствия фиксированного конкремента желчного пузыря:
— Утолщение стенки ЖП: эхогенность понижена, стенка слоистая
— Растяжение ЖП: содержимое часто представлено сладжем
— Положительный ультразвуковой симптом Мерфи
— Жидкость в перипузырном пространстве
• Острый панкреатит:
о Распространение воспаления на ложе ЖП
о Неспецифическое утолщение стенки ЖП
о Диффузное/очаговое снижение эхогенности отечной поджелудочной железы
• Острый гепатит:
о Анамнез заболевания: общее недомогание, рвота, отклонения от норм функциональных проб печени в сторону воспалительных изменений
о Гепатомегалия с диффузным понижением эхогенности
о Симптом «звездного неба»: повышение эхогенности стенок портальных трактов, относительно гипоэхогенной паренхимы печени
о Гипо-/анэхогенное перипортальное пространство
о Менее растянутый желчный пузырь, в отличие от острого холецистита
• Острая язва желудка и/или двенадцатиперстной кишки с прободением:
о Прободная язва стенки двенадцатиперстной кишки приводит к рефлекторному симпатическому утолщению стенки желчного пузыря
о Наличие свободного газа в брюшной полости
• Карцинома желчного пузыря:
о Асимметричное или неравномерное утолщение стенки желчного пузыря
о Образование, замещающее желчный пузырь, с признаками местного опухолевого распространения
о Наличие конкрементов желчного пузыря
о Инвазия в прилегающие структуры (например, в печень, двенадцатиперстную кишку)
о Метастазы в региональных лимфоузлах и печени
• Лимфома:
о Желчный пузырь редко поражается при метастазировании лимфомы
о Неспецифическое диффузное утолщение стенки ЖП
о Наличие внутрибрюшных лимфоматозных лимфатических узлов
• СПИД-ассоциированная холангиопатия:
о Очаговые воспалительные повреждения желчевыводящих путей, обусловленные СПИД-ассоциированными оппортунистическими инфекциями, приводящие к сужению/обструкции протоков или холециститу
о Диффузное утолщение стенки ЖП
о Утолщение/воспаление стенок желчевыводящих путей:
— Перидуктальные участки повышенной/пониженной эхогенности
о Локальное сужение или расширение желчевыводящих путей
• Варикозное расширение вен желчного пузыря:
о Обычно возникает вследствие портальной гипертензии или кавернозной трансформации главного ствола воротной вены
о Принадлежность тубулярных структур в стенке ЖП к варикозно расширенным венам легко подтверждается цветовой/энергетической ультразвуковой допплерографией или импульсноволновой допплерографией
• Ксантогранулематозный холецистит:
о Редкая форма хронического холецистита
о Диффузное неравномерное утолщение стенки ЖП, схожее с инфильтративным типом роста, может имитировать карциному желчного пузыря
• Лихорадка денге:
о Сыпь, лихорадка, головная боль, боль в суставах, в анамнезе посещение эндемичного региона
о Утолщение стенки ЖП вследствие острого вирусного поражения печени, ведущего к печеночной недостаточности
4. Альтернативный дифференциальный диагноз:
• Этиология утолщения стенки ЖП:
о Воспалительные процессы:
— Острый калькулезный холецистит
— Острый бескаменный холецистит
— Хронический холецистит
— СПИД-ассоциированная холангиопатия
— Вторичное поражение: острый гепатит, острая язва желудка и/или двенадцатиперстной кишки с прободением, панкреатит
о Системные заболевания:
— ХСН
— Почечная недостаточность
— Цирроз печение
— Гипоальбуминемия
о Опухолевая инфильтрация:
— Карцинома ЖП
— Лейкозная/лимфоматозная инфильтрация
Редактор: Искандер Милевски. Дата публикации: 10.12.2019
ХРОНИЧЕСКИЙ ХОЛЕЦИСТИТ
К наиболее распространенным хроническим заболеваниям желчного пузыря и желчевыводящих путей относятся хронические холециститы [1]. Хронический холецистит — воспалительное заболевание, вызывающее поражение стенки желчного пузыря, образование в нем камней
К наиболее распространенным хроническим заболеваниям желчного пузыря и желчевыводящих путей относятся хронические холециститы [1].
Хронический холецистит — воспалительное заболевание, вызывающее поражение стенки желчного пузыря, образование в нем камней и моторно-тонические нарушения билиарной системы. Развивается постепенно, редко после острого холецистита. При наличии камней говорят о хроническом калькулезном холецистите, при их отсутствии — хроническом бескаменном холецистите. Часто протекает на фоне других хронических заболеваний желудочно-кишечного тракта: гастрита, панкреатита, гепатита. Чаще страдают женщины [2].
Развитие хронического холецистита обусловлено бактериальной флорой (кишечная палочка, стрептококки, стафилококки и др.), в редких случаях анаэробами, глистной инвазией (описторхии, лямблии) и грибковым поражением (актиномикоз), вирусами гепатита. Встречаются холециститы токсической и аллергической природы.
Проникновение микробной флоры в желчный пузырь происходит энтерогенным, гематогенным или лимфогенным путем. Предрасполагающим фактором возникновения холецистита является застой желчи в желчном пузыре, к которому могут приводить желчные камни, сдавления и перегибы желчевыводящих протоков, дискинезии желчного пузыря и желчевыводящих путей, нарушения тонуса и двигательной функции желчных путей под влиянием различных эмоциональных стрессов, эндокринных и вегетативных расстройств, патологических рефлексов измененных органов пищеварительной системы. Застою желчи в желчном пузыре также способствуют опущение внутренностей, беременность, малоподвижный образ жизни, редкие приемы пищи и др.; имеет также значение заброс панкреатического сока в желчные пути при их дискинезии с его протеолитическим действием на слизистую оболочку желчных протоков и желчного пузыря [1].
Непосредственным толчком к вспышке воспалительного процесса в желчном пузыре часто являются переедание, особенно прием очень жирной и острой пищи, прием алкогольных напитков, острый воспалительный процесс в другом органе (ангина, пневмония, аднексит и т. д.).
Хронический холецистит может возникнуть после острого, но чаще развивается самостоятельно и постепенно, на фоне желчнокаменной болезни, гастрита с секреторной недостаточностью, хронического панкреатита и других заболеваний органов пищеварения, ожирения [3]. Факторы риска развития хронического холецистита представлены в таблице 1.
При хроническом холецистите характерна тупая, ноющая боль в области правого подреберья постоянного характера или возникающая через 1–3 ч после приема обильной и особенно жирной и жареной пищи. Боль иррадиирует вверх, в область правого плеча и шеи, правой лопатки. Периодически может возникать резкая боль, напоминающая желчную колику. Нередки диспепсические явления: ощущение горечи и металлического вкуса во рту, отрыжка воздухом, тошнота, метеоризм, нарушение дефекации (нередко чередование запора и поноса), а также раздражительность, бессонница.
Желтуха не характерна. При пальпации живота, как правило, определяется чувствительность, а иногда и выраженная болезненность в проекции желчного пузыря на переднюю брюшную стенку и легкое мышечное сопротивление брюшной стенки (резистентность). Часто положительны симптомы Мюсси-Георгиевского, Ортнера, Образцова-Мерфи. Печень несколько увеличена, с плотноватым и болезненным при пальпации краем при осложнениях (хронический гепатит, холангит). Желчный пузырь в большинстве случаев не пальпируется, так как обычно он сморщен вследствие хронического рубцово-склерозирующего процесса. При обострениях наблюдаются нейтрофильный лейкоцитоз, повышение СОЭ и температурная реакция. При дуоденальном зондировании часто не удается получить пузырной порции В желчи (вследствие нарушения концентрационной способности желчного пузыря и нарушения пузырного рефлекса) или же эта порция желчи имеет несколько более темную окраску, чем А и С, часто мутна. При микроскопическом исследовании в дуоденальном содержимом обнаруживается большое количество слизи, клеток десквамированного эпителия, лейкоцитов, особенно в порции В желчи (обнаружению лейкоцитов в желчи не придают такого значения, как раньше; как правило, они оказываются ядрами распадающихся клеток дуоденального эпителия). Бактериологическое исследование желчи (особенно повторное) позволяет определить возбудителя холецистита.
При холецистографии отмечается изменение формы желчного пузыря, часто его изображение получается нечетким вследствие нарушения концентрационной способности слизистой, иногда в нем обнаруживаются камни. После приема раздражителя — холецистокинетика — отмечается недостаточное сокращение желчного пузыря. Признаки хронического холецистита определяются и при ультразвуковом исследовании (в виде утолщения стенок пузыря, деформации его и т. д.).
Течение в большинстве случаев длительное, характеризуется чередованием периодов ремиссии и обострения; последние часто возникают в результате нарушений питания, приема алкогольных напитков, тяжелой физической работы, присоединения острых кишечных инфекций, переохлаждения.
Прогноз в большинстве случаев благоприятный. Ухудшение общего состояния больных и временная потеря их трудоспособности характерны лишь в периоды обострения болезни. В зависимости от особенностей течения выделяют латентную (вялотекущую), наиболее распространенную — рецидивирующую, гнойно-язвенную формы хронического холецистита.
Осложнения: присоединение хронического холангита, гепатита, панкреатита. Часто воспалительный процесс является «толчком» к образованию камней в желчном пузыре.
Диагностика хронических холециститов
Диагностика хронических холециститов основывается на анализе:
Отличительной особенностью диагностики хронических холециститов является проведение дуоденального зондирования с последующим микроскопическим и биохимическим исследованиями состава желчи.
Дуоденальное зондирование проводят утром натощак. Наилучшим желчегонным средством, применяющимся для получения порций В и С при дуоденальном зондировании, является холецистокинин, при применении которого дуоденальная желчь содержит гораздо меньше примесей желудочного и кишечного соков. Доказано, что наиболее рационально производить фракционное (многомоментное) дуоденальное зондирование с точным учетом количества выделяющейся желчи во времени. Фракционное дуоденальное зондирование позволяет более точно определить тип секреции желчи.
Процесс непрерывного дуоденального зондирования состоит из 5 этапов. Количество желчи, выделившееся за каждые 5 мин зондирования, регистрируют на графике.
Первый этап — это время холедоха, когда истекает светло-желтая желчь из общего желчного протока в ответ на раздражение стенки двенадцатиперстной кишки оливой зонда. Собирают 3 порции по 5 мин каждая. В норме скорость выделения желчи порции А — 1-1,5 мл/мин. При большей скорости истечения желчи имеется основание думать о гипотонии, при меньшей скорости — о гипертонии общего желчного протока. Затем через зонд медленно (в течение 3 мин) вводят 33% раствор сульфата магния (в соответствии с возвратом больного — 2 мл на год жизни) и закрывают зонд на 3 мин. В ответ на это наступает рефлекторное закрытие сфинктера Одди, и истечение желчи прекращается.
Второй этап — «время закрытого сфинктера Одди». Начинается с момента открытия зонда до появления желчи. При отсутствии патологических изменений в системе желчевыводящих путей это время для указанного раздражителя равно 3–6 мин. Если «время закрытого сфинктера Одди» больше 6 мин, то предполагают спазм сфинктера Одди, а если меньше 3 мин — его гипотонию.
Третий этап — время выделения желчи порции А. Начинается с момента открытия сфинктера Одди и появления светлой желчи. В норме за 2-3 мин вытекает 4–6 мл желчи (1-2 мл/мин). Большая скорость отмечается при гипотонии, меньшая — при гипертонии общего желчного протока и сфинктера Одди.
Четвертый этап — время выделения желчи порции В. Начинается с момента выделения темной пузырной желчи вследствие расслабления сфинктера Люткенса и сокращения желчного пузыря. В норме за 20–30 мин выделяется в зависимости от возраста около 22–44 мл желчи. Если опорожнение желчного пузыря происходит быстрее и количество желчи меньше указанного, то есть основание думать о гипертонически-гиперкинетической дисфункции пузыря, а если опорожнение идет медленнее и количество желчи больше указанного, то это свидетельствует о гипотонически-гипокинетической дисфункции пузыря, одной из причин которой может быть гипертония сфинктера Люткенса (исключение составляют случаи атонического холестаза, окончательная диагностика которого возможна при УЗИ, холецистографии, радиоизотопном исследовании).
Пятый этап — время выделения желчи порции С. После опорожнения желчного пузыря (истечения темной желчи) выделяется желчь порции С (более светлая, чем желчь А), которую собирают с 5-минутными интервалами в течение 15 мин. В норме желчь порции С секретируется со скоростью 1-1,5 мл/мин. Для проверки степени опорожнения желчного пузыря повторно вводят раздражитель, и если снова «идет» темная желчь (порция В), то, значит, пузырь сократился не полностью, что свидетельствует о гипертонической дискинезии сфинктерного аппарата.
Если желчь получить не удалось, то зондирование проводят через 2-3 дня на фоне подготовки больного препаратами атропина и папаверина. Непосредственно перед зондированием целесообразно применить диатермию, фарадизацию диафрагмального нерва. Микроскопию желчи проводят сразу же после зондирования. Материал для цитологического исследования можно сохранять в течение 1-2 ч, прибавляя к нему 10% раствор нейтрального формалина (2 мл 10% раствора на 10–20 мл желчи).
На посев необходимо посылать все 3 порции желчи (А, В, С).
Микроскопия желчи. Лейкоциты в желчи могут быть ротового, желудочного и кишечного происхождения, поэтому при дуоденальном зондировании лучше использовать двухканальный зонд, который позволяет постоянно отсасывать желудочное содержимое. Кроме того, при безусловно доказанном холецистите (при операции у взрослых) в 50–60% случаев в желчи порции В содержание лейкоцитов не увеличено. Лейкоцитам в желчи сейчас придается относительное значение при диагностике холецистита.
В современной гастроэнтерологии диагностическое значение не придается обнаружению в желчи порции В лейкоцитов и клеточного эпителия желчевыводящих путей. Важнейшим критерием является наличие в порции В микролитов (скопление слизи, лейкоцитов и клеточного эпителия), кристаллов холестерина, комочков желчных кислот и билирубината кальция, коричневых пленок — отложение слизи в желчи на стенке желчного пузыря.
Присутствие лямблий, описторхий может поддерживать различные патологические (в основном воспалительные и дискинетические) процессы в желудочно-кишечном тракте. В желчном пузыре здоровых людей лямблии не обитают, так как желчь вызывает их гибель. Желчь больных холециститом не обладает этими свойствами: лямблии поселяются на слизистой оболочке желчного пузыря и способствуют (в комплексе с микробами) поддержанию воспалительного процесса, дискинезии.
Таким образом, лямблии не могут вызвать холецистита, но могут быть причиной развития дуоденита, дискинезий желчных путей, т. е. отягощать холецистит, способствуя его хроническому течению. Если у больного обнаружены в желчи вегетативные формы лямблий, то в зависимости от клинической картины заболевания и результатов дуоденального зондирования как основной диагноз ставят либо хронический холецистит, либо дискинезию желчевыводящих путей, а как сопутствующий — кишечный лямблиоз.
Из биохимических отклонений желчи признаками холецистита являются повышение концентрации белка, диспротеинохолия, увеличение концентрации иммуноглобулинов G и A, С-реактивного протеина, щелочной фосфатазы, билирубина.
Результаты зондирования должны трактоваться с учетом анамнеза и клинической картины заболевания. Диагностической ценностью для выявления шеечного холецистита обладает компьютерная томография.
Дополнительно к представленным выше выделяют следующие факторы риска развития холецистита: наследственность; перенесенные вирусный гепатит и инфекционный мононуклеоз, сепсис, кишечные инфекции с затяжным течением; лямблиоз кишечника; панкреатит; синдром нарушенного всасывания; ожирение, тучность; малоподвижный образ жизни, сочетающийся с нерациональным питанием (в частности, злоупотреблением жирной пищей, консервированными продуктами промышленного изготовления); гемолитические анемии; связь болей в правом подреберье с приемом жареной, жирной пищи; сохраняющиеся в течение года и более клинические и лабораторные данные, свидетельствующие о дискинезии желчевыводящих путей (особенно диагностированной как единственная патология); стойкий неясного генеза субфебрилитет (при исключении других очагов хронической инфекции в носоглотке, легких, почках, а также туберкулеза, гельминтозов). Обнаружение у больного типичных «пузырных симптомов» в комбинации с 3-4 перечисленными выше факторами риска позволяет диагностировать холецистопатию, холецистит или дискинезию и без дуоденального зондирования. УЗИ подтверждает диагноз.
Эхографические (ультразвуковые) признаки хронического холецистита:
Во многих современных руководствах УЗИ-диагностику считают решающей в выявлении характера патологии желчного пузыря.
Как уже говорилось, дискинезия желчевыводящих путей не может быть основным или единственным диагнозом. Длительно текущая дискинезия желчевыводящих путей неизбежно приводит к избыточной контаминации кишечника, а та, в свою очередь, к инфицированию желчного пузыря, особенно при дискинезии гипотонического типа.
При хроническом заболевании желчевыводящих путей для исключения пороков их развития приводят холецистографию. При рентгенологическом исследовании у больных с гипотонической дискинезией виден увеличенный, расширяющийся книзу и нередко опущенный желчный пузырь; опорожнение его замедленное. Имеется гипотония желудка.
При гипертонической дискинезии тень желчного пузыря уменьшена, интенсивная, овальной или сферической формы, опорожнение ускоренное.
Инструментально-лабораторные данные
Течение хронического холецистита может быть рецидивирующим, скрытым латентным или в виде приступов печеночной колики.
При часто рецидивирующем холецистите возможно развитие холангита. Это воспаление крупных внутрипеченочных протоков. Этиология в основном та же, что и при холецистите. Часто сопровождается повышением температуры тела, иногда ознобом, лихорадкой. Температура хорошо переносится, что вообще характерно для коли-бациллярной инфекции. Характерно увеличение печени, край ее становится болезненным. Часто появляется желтизна, связанная с ухудшением оттока желчи вследствие закупорки желчных протоков слизью, присоединяется кожный зуд. При исследовании крови — лейкоцитоз, ускоренная СОЭ.
Лечение
При обострениях хронического холецистита больных госпитализируют в хирургические или терапевтические стационары и лечение проводят, как при остром холецистите. В легких случаях возможно амбулаторное лечение. Назначают постельный режим, диетическое питание (диета №5а) с приемом пищи 4–6 раз в день [1].
Этиотропное лечение назначается, как правило, в фазы обострения процесса. Из антибиотиков рекомендуется назначать препараты широкого спектра действия, которые поступают в желчь в достаточно высокой концентрации — макролиды, последнего поколения кларитромицин (синонимы: клацид, фромилид) 250 мг, 500 мг 2 раза в день и более известные эритромицин 250 мг 4 раза в день, пролонгированные тетрациклины доксициклин 100 мг, юнидокс солютаб 100 мг по схеме в первый день 200 мг за 2 приема, в дальнейшем по 100 мг во время еды в течение 6 дней. Все препараты назначаются в обычных терапевтических дозах курсами 7–10 дней. При лямблиозе желчных путей эффективны метронидазол 200 или 400 мг, суточная доза 1200 мг (синонимы: метрогил, трихопол, клион) или тинидазол 500 мг суточная доза 2 г в течение 2-3 дней. При описторхозе желчевыводящих путей эффективен противопаразитарный препарат празиквантел 600 мг по 25 мг/кг 1–3 раза/сут.
Для устранения дискинезии желчных путей, спастических болей, улучшения желчеоттока назначают симптоматическую терапию одним из следующих лекарственных препаратов.
Селективные миотропные спазмолитики: мебеверин (дюспаталин) по 200 мг 2 раза в день (утром и вечером, курс лечения 14 дней).
Прокинетики: цизаприд (координакс) 10 мг 3-4 раза в день; домперидон (мотилиум) 10 мг 3-4 раза в день; метоклопромид (церукал, реглан) 10 мг 3 раза в день.
Системные миотропные спазмолитики: но-шпа (дротаверин) 40 мг 3 раза в день; никошпан (но-шпа + витамин РР) 100 мг 3 раза в день.
М- холинолитики: бускопан (гиоцинабутил бромид) 10 мг 2 раза в день.
Сравнительная характеристика системных и селективных спазмолитиков отражена в таблице 2.
Преимущества селективного спазмолитика мебеверина (дюспаталина)
Нарушения оттока желчи у больных хроническим холециститом корригируется желчегонными препаратами. Различают желчегонные средства холеретического действия, которые стимулируют образование и выделение желчи печенью, и холекинетические препараты, усиливающие мышечное сокращение желчного пузыря и поступление желчи в двенадцатиперстную кишку.
Холекинетические препараты: холецистокинин, сульфат магния, сорбит, ксилит, карловарская соль, облепиховое и оливковое масло.
Холеретические препараты могут применяться при основных формах холецистита, в фазах затихающего обострения или ремиссии, назначаются обычно на 3 нед., затем препарат целесообразно сменить.
Холекинетики не следует назначать больным калькулезным холециститом, они показаны больным некалькулезным холециститом с гипомоторной дискинезией желчного пузыря. Эффективны у больных некалькулезным холециститом лечебные дуоденальные зондирования, 5-6 раз через день, особенно при гипомоторной дискинезии. В фазе ремиссии таким больным следует рекомендовать «слепые дуоденальные зондирования» 1 раз в неделю или 2 нед. Для их проведения лучше использовать ксилит и сорбит. Больным калькулезным холециститом дуоденальные зондирования противопоказаны из-за опасности развития механической желтухи.
Больным некалькулезным холециститом с нарушениями физико-химических свойств желчи (дискринией) показано назначение в течение длительного периода времени (3–6 мес) пшеничных отрубей, энтеросорбентов (энтеросгель по 15 г 3 раза в день).
Диета: ограничение жирной пищи, ограничение калорийной пищи, исключение плохо переносимых продуктов. Регулярное 4-5-разовое питание.
При безуспешности консервативного лечения и частых обострениях необходимо хирургическое вмешательство.
Профилактика хронического холецистита заключается в соблюдении режима питания, занятиях спортом, физкультурой, профилактике ожирения, лечении очаговой инфекции.
По вопросам литературы обращайтесь в редакцию.
Т. Е. Полунина, доктор медицинских наук
Е. В. Полунина
«Гута-Клиник», Москва