Что такое опухоль поджелудочной железы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Пылева А. Л., онколога со стажем в 21 год.
Определение болезни. Причины заболевания
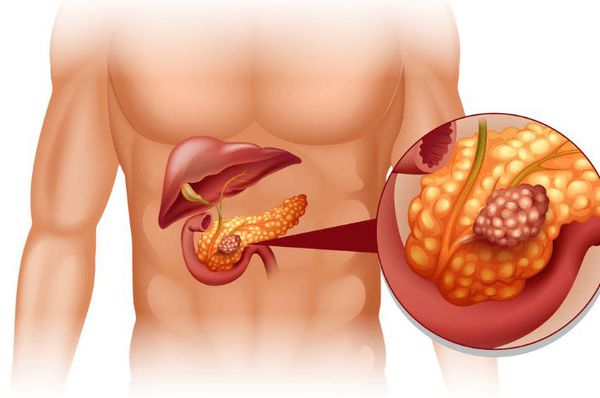
Опухоли поджелудочной железы (ПЖ) — это новообразования, которые произрастают из островковых (железистых) клеток органа, а также из эпителия, который выстилает панкреатические протоки.
Помимо экзокринной, есть еще эндокринная часть, которая представлена панкреатическими островками (островками Лангерганса). Функция эндокринной части заключается в выработке некоторых гормонов, например инсулина и глюкогана, которые поддерживают необходимый уровень глюкозы в крови.
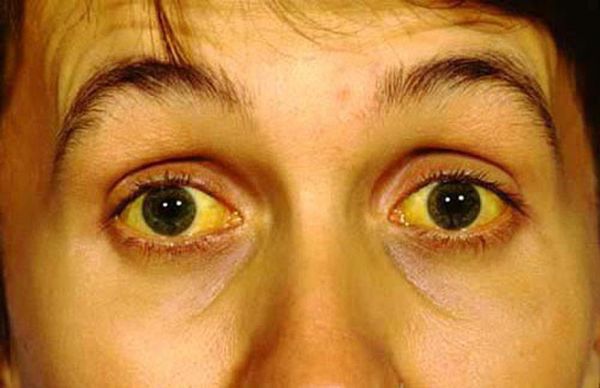
Рак поджелудочной железы — это одно из самых сложных онкологических заболеваний, поскольку на начальном этапе оно протекает бессимптомно, а при развитии клинической картины опухоль уже является инкурабельной (неизлечимой). Однако, даже если новообразование диагностировано на ранней стадии, радикальное лечение всё равно провести очень сложно, поскольку железа располагается глубоко в брюшной полости и удаление опухоли требует особой квалификации хирургической бригады. Кроме того, такие операции сопряжены с высоким риском серьёзных осложнений (кровотечения, некрозы, перитонит, сепсис ), которые могут привести к преждевременной гибели пациента.
Причины заболевания
Причина образования гормональных и негормональных опухолей фактически одна — мутация в клетках. В норме такие клетки должны уничтожаться, но при раке этого по разным причинам не происходит, клетки быстро размножаются и формируется опухоль.
Симптомы опухоли поджелудочной железы
Как уже было сказано, симптомы опухолей поджелудочной железы на ранних стадиях отсутствуют. Первые признаки возникают только тогда, когда новообразование достигает больших размеров, сдавливает окружающие ткани или прорастает в них.
Выделяют общие симптомы, которые характерны для поражения ПЖ в целом, и специфические признаки, которые развиваются при локализации опухоли в конкретном отделе органа или при развитии специфических гормон-продуцирующих новообразований (инсулинома, гастринома, випома и др.).
Общие признаки [5] :
Симптомы, характерные для рака головки поджелудочной железы:
Симптомы рака тела и хвоста поджелудочной железы:
Симптомы эндокринных опухолей ПЖ [6] :
Патогенез опухоли поджелудочной железы
Выделяют следующие виды неоплазии протоков:
Следует отметить, что протоковую дисплазию (неправильное развитие) очень сложно обнаружить, и она крайне редко диагностируется при жизни.
Еще до начала морфологических изменений в клетках происходят генетические мутации. Наиболее ранними событиями являются мутации в генах K-ras и активация генов EGFR и HER-2/neu, которые приводят к стимуляции различных внутриклеточных эффекторов. В конце концов это приводит к неконтролируемой пролиферации (размножению клеток) и развитию внутрипротоковой аденокарциномы.
Классификация и стадии развития опухоли поджелудочной железы
В зависимости от степени дифференцировки клеток все опухоли ПЖ делятся на доброкачественные и злокачественные.
По гистологическому варианту:
В зависимости от локализации выделяют следующие виды опухолей:
При раке поджелудочной железы, в зависимости от распространённости процесса, выделяют 4 стадии:
Осложнения опухоли поджелудочной железы
Чаще всего опухоли ПЖ начинают проявляться именно с осложнений:
Диагностика опухоли поджелудочной железы
Выявить опухоль ПЖ на ранних стадиях очень сложно ввиду анатомических и топографических особенностей органа. Как правило, прицельный диагностический поиск начинают уже после развития симптоматики. Следует учитывать, что она неспецифична и аналогичные признаки могут присутствовать и при других патологиях (холецистите, гепатите, панкреатите, гастродуодените).
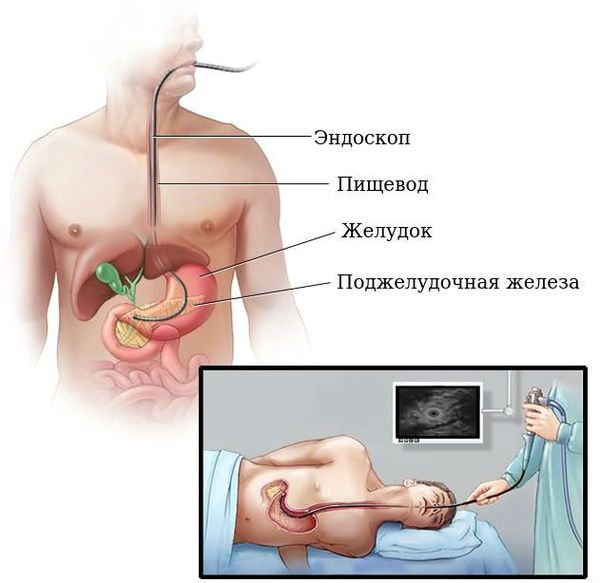
Наиболее простым и доступным методом обнаружения рака ПЖ является УЗИ брюшной полости и забрюшинного пространства. Более чувствительным методом является эндосонография, во время которой УЗИ датчик вводят в 12-перстную кишку. Это позволяет максимально приблизиться к поджелудочной железе и получить более чёткую и подробную картину.
Чаще всего в клинической практике используются следующие методы [8] :
На первой стадии диагностики может быть достаточно КТ и лабораторного обследования, а при наличии у доктора вопросов относительно резектабельности новообразования может назначаться и МРТ, и ПЭТ, и ангиография. Любые хирургические манипуляции заканчиваются гистологическим заключением — именно оно подтверждает диагноз.
Лечение опухоли поджелудочной железы
Первым этапом при планировании лечения опухолей поджелудочной железы является определение морфологического варианта рака и его резектабельности. При местно-распространённом процессе помимо стандартного хирургического вмешательства может использоваться кибер-нож, нано-нож, стереотаксическая лучевая терапия, протонная терапия и др.
Протоковые опухоли, как правило, требуют обширных резекций с удалением всех вовлечённых в процесс тканей. Частичное удаление такого вида рака нецелесообразно ввиду его быстрого роста и прогрессирования. А вот при непротоковом раке объём операции может быть уменьшен. В некоторых случаях допускается частичная резекция опухоли и даже её полное удаление (энуклеация).
В первую очередь, возможность радикального хирургического удаления протоковой опухоли зависит от её взаимоотношения с крупными кровеносными сосудами, располагающимися в данной области. Если опухоль резектабельна, лечение начинают с операции, в остальных случаях на первом этапе показана химиотерапия (возможно в комбинации с лучевой терапией). После нескольких курсов проводят повторное исследование. Если опухоль хорошо отреагировала на лечение (произошло уменьшение её размера), вопрос о хирургическом вмешательстве решается повторно.
Хирургическое лечение
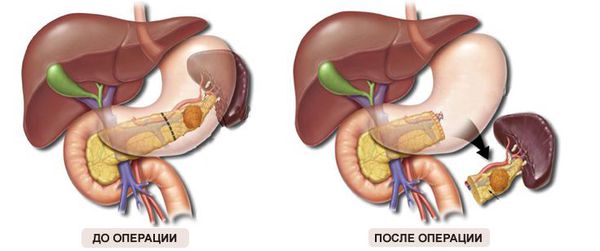
Как и в абсолютном большинстве случаев злокачественных новообразований внутренних органов, единственным методом радикального удаления первичной опухоли поджелудочной железы является хирургическое вмешательство. Учитывая то, что обычно диагноз выставляется на распространённых стадиях заболевания, операции носят обширный характер и требуют частичной резекции смежных органов [10] :
Учитывая большой объём операций, после них требуется пластика, которая направлена на восстановление проходимости пищеварительной системы и желчевыводящих путей. После неё обязательно проводится многокурсовая химиотерапия по схеме FOLFIRINOX. Необходимость комбинированного лечения обусловлена следующими причинами:
Химиотерапия
При условно нерезектабельном раке первым этапом лечения является химиотерапия (если нет желтухи, в противном случае проводят паллиативные операции по желчеотведению).
Преимуществ у такой тактики несколько. Во-первых, во время лечения определяется группа больных с неблагоприятным прогнозом, у которых уже на фоне проведения химиотерапии начинается прогрессирование. В этом случае дальнейшая операция нецелесообразна. Во-вторых, дооперационная химиотерапия позволяет системно воздействовать на организм, уничтожая микрометастазы. Это благоприятно сказывается на продолжительности жизни и качестве лечения. В-третьих, предоперационную терапию можно проводить практически всем больным. В то же время после обширных операций последующее лечение невозможно у четверти больных ввиду ухудшения их состояния и развития осложнений.
Ввиду того, что рак ПЖ часто диагностируется на поздних стадиях, встает вопрос об оказании паллиативной помощи таким больным (паллиативная помощь подразумевает улучшение качества жизни пациента с неизлечимым заболеванием). Ключевым моментом на этом этапе может стать желчеотведение. С этой целью проводятся несколько видов операций:
Прогноз. Профилактика
УЗИ поджелудочной железы: подготовка к процедуре, расшифровка и норма
УЗИ поджелудочной железы
Показания для проведения УЗИ поджелудочной железы
Обычно исследование назначается в следующих случаях:
Правила подготовки
В случае неправильной подготовки информативность исследования может снизиться до сорока процентов. Поэтому к этапу подготовки нужно подходить крайне ответственно и строго выполнять все предписания врача.
Накануне исследования ужин должен быть максимально легким, так как процедура проводится строго на голодный желудок.
Из-за скопления газов в кишечнике поджелудочная железа может быть трудно различима. В связи с этим за три дня до обследования необходимо перейти на щадящую диету, а именно исключить из рациона газообразующие продукты: молоко, дрожжевой хлеб, сырые овощи и фрукты.
Непосредственно в день проведения процедуры нельзя курить, употреблять спиртные напитки и лекарственные средства. О необходимости приема слабительных средств или препаратов от метеоризма врач предупредит заранее.
Как проходит УЗИ поджелудочной железы?
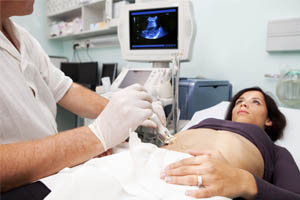
УЗИ поджелудочной железы – это абсолютно безболезненная и безопасная процедура. Проводится трансабдоминально. Пациент ложится спиной на кушетку. Обследуемую область и передающий датчик врач смазывает специальным гелем для лучшей проводимости ультразвуковых волн. В течение процедуры больному нужно будет перевернуться на левый, а потом на правый бок. УЗ-сканер, которым врач водит по кожным покровам, передает на монитор аппарата УЗ-диагностики изображения, по которым можно определить форму и структуру поджелудочной железы, ее расположение и размеры. Вся процедура занимает не более 15 минут. Как правило, вместе с поджелудочной железой обследуются и другие близлежащие органы брюшной полости: печень, желудок и желчный пузырь.
Расшифровка результата
Результаты обследования выдаются сразу после его завершения. В протоколе исследования полностью описывается структура органа, размеры, наличие/отсутствие различных образований. При явных отклонениях от нормы узист ставит диагноз, который, по его мнению, характеризуют полученные данные. Однако окончательное заключение делает врач, который дал направление на УЗ-диагностику. Нормы размеров поджелудочной железы у взрослых по УЗИ следующие:
Что показывает УЗИ поджелудочной железы?
Уплотнение поджелудочной железы на УЗИ
Уплотнение поджелудочной железы – это не заболевание, а следствие проходивших в этом месте воспалительных процессов. Причиной обычно является дистрофическое изменение тканей и структуры, которое происходит при хронических эндокринных заболеваниях и нарушении кровообращения.
Белая поджелудочная железа на УЗИ
Белая поджелудочная железа на УЗИ определяется при остром воспалительном процессе – остром панкреатите. Белый цвет в данном случае обусловлен низкой эхогенностью в связи с тем, что нарушен отток ферментов, застаивается кровообращение и увеличиваются размеры органа. Также светлая или белая поджелудочная регистрируется при развитии такого заболевания, как липоматоз. Встречается оно чаще всего у людей в возрасте и людей, страдающих ожирением. В этом случае нормальные ткани желез заменяются на жировые, размер органа увеличивается, за счет чего увеличивается и эхогенность, которая на мониторе УЗ-аппарата фиксируется как белое или светлое пятно.
Видно ли рак поджелудочной железы на УЗИ?
УЗИ поджелудочной железы позволяет обнаружить злокачественные опухоли.
В каких случаях назначают дополнительную пункцию?
Если при ультразвуковом обследовании врач-диагност обнаружил образования неизвестного происхождения, назначается пункция поджелудочной железы. Она проводится тонкой иглой путем прокола и забора жидкости и ткани из подозрительного места.
Также пункцию могут назначить для удаления псевдокист, абсцессов и извлечения жидкости из области вокруг железы
Противопоказания для проведения УЗИ поджелудочной железы
В связи с тем, что датчик соприкасается с кожей, при любых поражениях кожного покрова в эпигастральной области (дерматиты, гнойные воспаления, опоясывающий лишай, различные раны, чесотка и др.) обследование придется отложить. Также не получится провести процедуру при сильном ожирении из-за сложности, а иногда и невозможности разглядеть поджелудочную железу за толстой жировой прослойкой. Аллергическая реакция на гель, используемый при процедуре также является противопоказанием, но встречается крайне редко.
Уплотнение стенки поджелудочной железы что это
Умеренное употребление пищи — мать здоровья.
М.В. Ломоносов
Поговорим еще об одном часто встречаемом в ультразвуковой практике заключении: «Диффузные изменения паренхимы поджелудочной железы». Причем я уверена, что большинство пациентов не понимают, что ж это такое. «Поджелудка!» — говорят они родственникам, выходя из кабинета УЗИ.
Но что ж это за орган? Зачем он нужен? Почему он у всех страдает?
Поджелудочная железа расположена, как вы догадались, под желудком. Большая её часть (хвост) находится слева, меньшая часть срединно (тело) и справа (головка). Железа примыкает вплотную к разным органам (печень, двенадцатиперстная кишка и другие отделы кишечника, желудок, селезенка, почки, сосуды, выводные желчные протоки), поэтому, если вас беспокоят боли в верхних отделах живота, не надо все валить на бедную поджелудочную железу! Лучше провериться, ведь помимо перечисленных органов, боль сюда может проецироваться даже от сердца.
Продолжим. Почему она называется железой? Железой называют орган, который может производить какие-то важные для организма вещества. Так вот, поджелудочная железа весом у взрослого человека около 60–80 г в сутки вырабатывает около 1,5–2 л панкреатического сока! Большая часть клеток, из которых она состоит, вырабатывает именно этот сок, который по протоку поступает в кишечник и там помогает переваривать белки, жиры и углеводы. У пожилых масса органа уменьшается по причине возрастных изменений, а также после всех проблем, перенесенных за жизнь, поэтому и сока вырабатывается меньше. Значит питание с возрастом должно быть в небольших объёмах, легкоусвояемое, некалорийное. «Раньше меня так не вздувало!» — слышишь от пациентов, так и сока 10–20 лет назад поджелудочная вырабатывала больше, пища переваривалась быстрее, легче.
Только около 2% клеток поджелудочной железы вырабатывает инсулин, который регулирует уровень сахара в крови, т.е. около 1,2–1,6 г клеток нам всего дано на всю жизнь, только вдумайтесь! А теперь прикиньте, сколько углеводов (сладостей) вы употребляете за жизнь? сколько покупаете «вкусняшек» вашим детям? В среднем в год человек съедает 24–28 кг сахара (в России — до 40 кг!). Прибавьте к этому около 50 тонн еды, которые в среднем съедает человек при продолжительности жизни 70 л. Ну, и не забудем про алкоголь, лекарства (которые свободно можно купить в аптеке. ). А наша маленькая поджелудочная железа должна все это переварить!
Хотелось бы еще рассказать о влиянии сна на поджелудочную железу. Недосыпание приводит к появлению неправильно свёрнутых белков и потенциально может привести к гибели клеток, особенно в пожилом возрасте. Исследование учёных из Медицинской школы Пенсильванского университета (США) как раз об этом. А также исследования жозефа Баура (Joseph Baur) и его коллег. Неправильные белки организм должен либо исправить, либо утилизировать. Ученый обнаружил, что у старых животных реакция на такой стресс ослаблена, то есть с возрастом недостаток сна может сказываться всё сильнее.
Поэтому задумайтесь, прежде чем попить чайку на ночь глядя (а тем более что-то покрепче) или посмотреть любимый фильм до часу ночи.
Так вот, при современном изобилии в питании и разнообразии в образе жизни не стоит удивляться, если начались проблемы с пищеварением (вздутие, чувство тяжести, нарушения стула и пр.) Многие на исследовании признаются: «Так я уже ничего такого и не ем, а не помогает!» Ключевое слово здесь «уже», т.е. в течение многих десятков лет мы едим все подряд, а «садимся» на диету только тогда, когда организм уже начнет выдавать нам неприятности с пищеварением или повышенный сахар в анализах. К сожалению, здесь уже иногда сложно помочь.
Что же доктор видит на УЗИ?
Обычно при первых проблемах с железой на ультразвуке может не быть изменений, и это замечательно! Хотя многим хотелось бы их увидеть, и пациенты остаются разочарованы.
Запомните! Однократные воспаления в железе могут проходить бесследно и без изменений по УЗИ.
Но если доктор все-таки находит патологию, то это уже, вероятнее всего, необратимо или оставит свой след на работе органа.
В большинстве случаев доктор описывает примерно следующую картину: контуры железы неровные, нечеткие, эхогенность повышена или высокая, размеры могут быть нормальные, увеличены или уменьшены. Редко бывает расширение протока железы и даже камни в ней. В такой ситуации доктор пишет в заключении пресловутые «Диффузные изменения», т.е. железа многократно за жизнь испытывала нагрузки и часть её клеток погибли или заместились на жир и рубцовую ткань и она уже не может работать как прежде.
Что с этим заключением делать? Обязательно необходимо дообследование (сначала гастроэнтеролог, терапевт), чтобы определить степень нарушений пищеварения и состояние организма в целом, ведь, если страдает поджелудочная железа, значит во всем организме есть проблемы (нарушение углеводного, жирового обмена, как правило сопутствует атеросклероз, могут быть кожные проявления и пр.).
А ситуация в целом, конечно, зависит от вас самих. Доктор пропишет лечение, поможет временно нормализовать беспокоящие вас симптомы. Но контроль за питанием полностью в ваших руках. Если у вас на ультразвуке уже выявлены диффузные изменения, не нагружайте поджелудочную железу, дайте ей возможность подольше обеспечить вам комфортную жизнь!
Панкреатит: симптомы и лечение
Панкреатит – воспалительный процесс в области поджелудочной железы (ПЖ). Может иметь острое и хроническое течение. Острый форма болезни возникает молниеносно и исчезает при своевременном и эффективном лечении. Хронический панкреатит – это длительное воспаление, протекающее с периодическими обострениями.
Заболевание является довольно распространенным.
В России хроническим панкреатитом страдают от 27 до 50 человек на 100 тыс. населения, а острая форма диагностируется примерно у 390 человек из 1 млн.
Воспаление ПЖ диагностируется у людей всех возрастов и полов. Чаще всего обе формы возникают у мужчин. Большая часть пациентов на момент первичной диагностики находятся в возрасте от 30 до 40 лет. Удалось выяснить, что предрасположенность передается по наследству.
Строение и функции поджелудочной железы
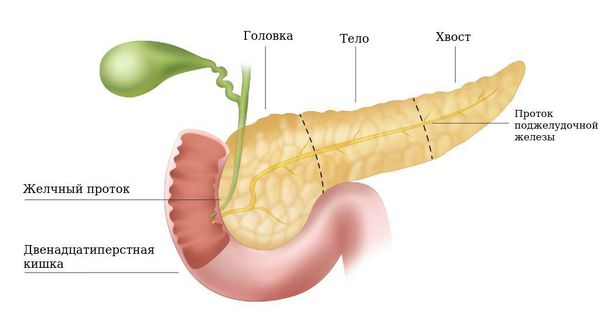
Поджелудочная железа представляет собой небольшой орган, весом около 80 г, длиной от 14 до 18 см. Находится в верхней части живота между селезенкой и тонкой кишкой. Располагается не внутри брюшной полости, а далеко сзади, прямо перед позвоночником.
Делится на три основные части: голова, тело и хвост. Большое тело ПЖ проходит через верхнюю часть живота, пересекая позвоночный столб в области второго поясничного позвонка. Хвост поджелудочной железы находится в левой верхней части живота, входя в соседство с селезенкой и левой почкой.
Экзокринная функция ПЖ
Через специальный, продольный проток, вырабатываемые ферменты попадают в тонкий кишечник, где начинают действовать. Поскольку образующиеся ферменты являются достаточно агрессивными веществами, поджелудочная железа обладает эффективными механизмами защиты от самопереваривания: белковые расщепляющие ферменты (пептидазы), такие как трипсин и химотрипсин, образуются в виде неактивных предшественников.
Превращение в «биологически активные ножницы» происходит в тонком кишечнике (с помощью фермента, называемого энтерокиназой). Он отсекает небольшие фрагменты от предшественника трипсина трипсиногена, создавая функциональный трипсин. Это в то же время активатор для других гормонов. Кроме того, поджелудочная железа образует ферменты, расщепляющие крахмал (амилазы), жир (липазы) и нуклеиновую кислоту (нуклеазы).
Все упомянутые ферменты будут оптимально функционировать только в том случае, если в их среде не слишком высокая кислотность (= pH 8). Но поскольку пища поступает из желудка, предварительно переваривающего ее, желудочная кислота должна быть предварительно обезврежена (нейтрализована). Для этого ферменты выпускаются в тонкую кишку с 1-2 л нейтрализующей (богатой бикарбонатом) жидкости. Это и есть экзокринная функция, за которую отвечает наибольшая доля поджелудочной железы.
Под экзокринной функцией понимается выработка ферментов для пищеварительной системы. Вся ткань поджелудочной железы разделена на доли, которые отделены друг от друга с помощью соединительной ткани. Внутри соединительнотканных путей находятся нервные окончания и сосуды, которые снабжают поджелудочную железу кровью.
Эндокринная функция
С другой стороны, гормональная (эндокринная) доля ПЖ невелика. Ее еще называют островной: расположение этих клеток в группах, диффузно разбросанных по всей железе, под микроскопом напоминает островки. Чаще всего около 1 млн островков встречаются в задней части (так называемом хвосте).
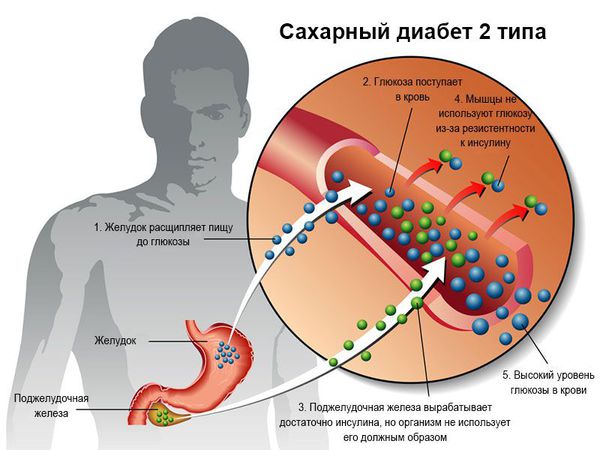
Самым важным гормоном является инсулин. Его задача заключается в расщеплении сахара (глюкозы). Функция – снижение уровня сахара в крови. При отсутствии или недостатке этого гормона возникает сахарный диабет.
Клетки, продуцирующие инсулин, называются B-клетками. A-клетки, с другой стороны, производят гормон противоположного действия, глюкагон. Он обеспечивает доставку сахара из запасов печени, если прием пищи был пропущен. Таким образом, в любое время обеспечивается достаточный запас внутренних органов (в частности, мозга). Благодаря этому сложному взаимодействию различных механизмов регуляции все пищеварение и сахарный баланс организма регулируются.
Виды панкреатита
Таблица – Классификация воспалительного процесса в ПЖ
Чрезмерное употребление спиртных напитков
Ярко выраженная клиническая картина.
Неправильный отток желчи на фоне холецистита, холангита и отклонений со стороны сократительной активности желчного пузыря
Имеет длительный период (более 6 месяцев), развивается в результате движения камней, провоцирующих закупорку.
Глистные инвазии, травмирование брюшной полости, интоксикация инфекционного или медицинского генеза
Разрушает и нарушает функции поджелудочной железы.
Нарушение процессов выработки и оттока ферментов поджелудочной железы
Имеет медленно прогрессирующее течение и отличается частыми рецидивами.
Разрастание соединительной ткани, появление кальцинатов и кист между протоками, которые препятствуют оттоку поджелудочного сока
Сопровождается увеличением головки железы. Характеризуется нарушением кишечных функций в 30-40% случаев.
Прием медикаментозных препаратов
Имеет только острую форму заболевания. Не исключен летальный исход.
Другое заболевание желудочно-кишечного тракта (гастрит и пр.)
Проявляется внезапной болью жгучего характера выше пупка, которая имеет опоясывающий характер.
Особенности течения
У 20% пациентов с хроническим панкреатитом и от 10 до 25% случаев с острой формой заболевания очевидной причины развития болезни не обнаружено.
Роль генетики в развитии панкреатита становится все более очевидной. Если есть родственники, которым поставлен данный диагноз, то шансы возрастают – особенно в сочетании с перечисленными ниже факторами риска.
Если признаки присутствуют длительно, или за периодами покоя идут периоды обострения (рецидивы), то речь идет о переходе заболевания в хроническую форму течения. Ремиссия панкреатита – это состояние, для которого характерно отсутствие симптомов болезни на протяжении длительного времени.
Полные ремиссии бывают стойкими (около 6 месяцев или нескольких лет) и нестойкими – обострение и ремиссия сменяют друг друга.
Особенности острой и хронической формы
Воспаления ПЖ характеризуются постоянными или рецидивирующими болями в животе, которые могут сопровождаться функциональной недостаточностью органа.
Таблица – Степени тяжести острой формы воспаления ПЖ
Боль в надчревной области, желтуха, напряжение мышц живота
Наличие в крови ПРФ (+), С-реактивного белка (+).
2-я (ограниченная панкреонекрозная)
Диффузные боли в надчревной области, метеоризм, напряжение мышц живота, кишечная непроходимость, повышение температуры до 38 градусов, тахикардия (от 100 уд/мин)
Нерезко выраженная гипергликемия, азотемия, наличие ПРФ в крови (++), С-реактивного белка (++), снижение концентрации агмакроглобулина.
3-я (диффузная панкреатонекрозная)
Присоединяется шоковое состояние, дыхательная недостаточность, олигурия, желудочно-кишечное кровотечение, тахикардия (140 уд/мин). Ухудшения прогрессируют, несмотря на лечение
Выраженная гипергликемия и гипокальциемия, гипоксия, метаболический ацидоз.
4-я (тотальная панкреатонекрозная)
Жалобы исчезают, нарастает интоксикация организма
Увеличивается ацидоз, уменьшается ферментемия.
Затяжная форма острого панкреатита имеет хронические осложнения. В основу патологического процесса входят остатки воспаления или некроза (секвестр, инфильтрат, флегмона или киста).
Симптомы панкреатита
К счастью, панкреатит – это заболевание, которое генерирует ряд специфических симптомов. Благодаря этому удается установить диагноз после их изучения. Тем не менее, клинические признаки могут варьироваться в зависимости от типа панкреатита и общего состояния здоровья пострадавшего.
Вышеуказанные симптомы способны проявляться как при острой, так и при хронической форме. Хроническая сопровождается непреднамеренной потерей веса. При этом изменяется запах и консистенция каловых масс (они могут оказаться маслянистыми).
Осложнения воспаления ПЖ
При одном типе симптомов боль в верхней части живота продолжается, но варьируется по интенсивности, и возникают такие осложнения, как абсцесс, киста или рак поджелудочной железы. С другой симптоматической картиной, признаки панкреатита приходят и уходят «вспышками» и похожи на те, которые наблюдаются в легких и умеренных случаях острого панкреатита. Например, сильная боль может внезапно развиться, но она длится всего несколько дней.
Независимо от характера клинических признаков, по мере прогрессирования хронического заболевания, клетки, ответственные за выработку пищеварительных ферментов, в конечном счете, разрушаются и боль утихает. Отсутствие пищеварительных ферментов означает, что пища больше не расщепляется должным образом, что называется недостаточностью поджелудочной железы. Это приводит к образованию неприятно пахнущего, жирного, бледного стула, а плохое усвоение пищи приводит к тому, что пациент теряет вес.
В конце концов, клетки ПЖ, ответственные за секрецию инсулина, также разрушаются, и у пациента развивается диабет 1-го типа. Воспаление, наблюдаемое при хроническом панкреатите, также является фактором риска развития рака поджелудочной железы.
Диагностика панкреатита
Как только симптомы, о которых упоминалось ранее, будут приняты во внимание, необходимо проконсультироваться с врачом. Специалист изучит историю болезни пациента, а затем приступить к выполнению некоторых обязательных тестов, которые помогут диагностировать заболевание, вызывающее дискомфорт.
Врач назначит одно исследование или целый комплекс диагностических процедур, что зависит от симптомов и состояния пациента. Чаще всего достаточно проведения анализа крови и стула, а также УЗИ.
Лечение панкреатита
Терапия направлена на уменьшение воспаления этого органа и предотвращение осложнений. Острый панкреатит является самоограниченным заболеванием, т. е. состояние ухудшается внезапно. При этом рекомендуется использовать препараты для облегчения боли в животе, вводить внутривенно сыворотку для контроля гидратации и организовать правильное питание для уменьшения воспаления и предотвращения серьезных осложнений.
Лечение не отличается у мужчин и женщин, и может проводиться с восполнением основных ферментов, уменьшающих диарею и плохое пищеварение. Также врач прописывает обезболивающие средства для устранения дискомфорта. Хронический панкреатит, вызванный аутоиммунным заболеванием или алкоголизмом, как правило, не излечивается.
Лечение острой формы заболевания
Острый панкреатит сопровождается интенсивным воспалением в поджелудочной железе и характеризуется быстрым развитием, поэтому лечение должно быть начато как можно раньше.
Операция подразумевает удаление мертвой ткани или дренирование выделений. Хирургическое вмешательство назначается пациентам с инфицированным некрозом ПЖ и другими осложнениями (абсцессы, кровотечения, перфорация или обструкция внутренних органов). Операция также может быть показана для удаления желчного пузыря в ситуациях, когда есть крупные конкременты.
Терапия при хроническом панкреатите
При хронической форме болезни возникает воспаление поджелудочной железы, которое может привести к образованию рубцов и разрушению ткани поджелудочной железы. Это может привести к частичной или полной дисфункции внутреннего органа.
Обезболивающие необходимы для облегчения боли в животе. Также может потребоваться использование инсулина у пациентов, страдающих диабетом в результате этого заболевания. Кортикостероиды назначаются для уменьшения воспаления у людей с аутоиммунными нарушениями.
Операция обычно проводится, когда необходимо удалить закупорки или сужение протоков ПЖ или удалить поврежденную ткань, ухудшающую воспаление. Хирургическое вмешательство направлено на снятие давления или обструкции протока поджелудочной железы или удаление поврежденной или инфицированной части органа. Если состояние пациента не улучшается, то показано удаление всей поджелудочной железы с последующей аутотрансплантацией островков.
Оказание первой помощи
Обязательно нужно обратиться к врачу. Специалист назначит лечение для устранения признаков интоксикации организма и повышения уровня ферментов до оптимальных показателей. Также будут назначены антибактериальные препараты и проведена восстановительная терапия.