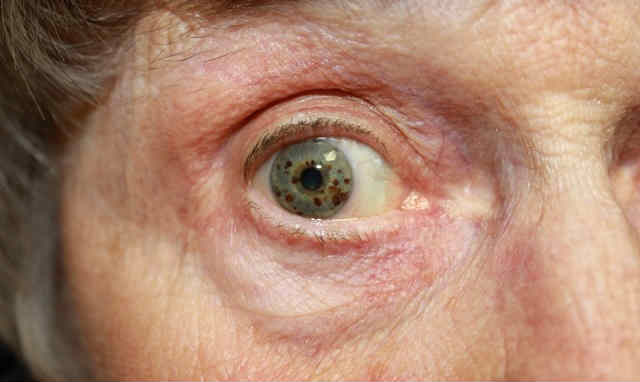
Как сахарный диабет влияет на зрение
Диабет — одна из основных причин слепоты, почечной недостаточности, сердечного приступа и инсульта, поэтому неудивительно, что многие называют его «тихим убийцей». Число людей, страдающих диабетом, увеличилось со 108 миллионов в 1980 году до 422 миллионов в 2014 году. Причина увеличения числа новых случаев, среди прочего, кроется в потреблении высококалорийной пищи и снижении физической активности.
Диабет — хроническое и, к сожалению, неизлечимое заболевание, поражающее весь организм. В первую очередь это васкулопатия, то есть заболевание кровеносных сосудов. Поскольку нашему организму требуется непрерывный приток крови ко всем клеткам, ясно, что в нем нет органов, которые не были бы затронуты этой болезнью.
Глаз — один из наиболее часто поражаемых органов у людей с диабетом. Осложнения для зрения могут быть относительно безвредными, а вот при самой тяжелой форме они могут даже привести к слепоте! Диабет является основной причиной плохого зрения и слепоты среди населения трудоспособного возраста в Европе, вызывая огромные расходы на лечение и инвалидность из-за нетрудоспособности. Диабет может повредить весь глаз, и сами диабетики чаще жалуются на симптомы сухости глаз, такие как жжение, покалывание или чувство раздражения в этой области. Считается, что диабет ускоряет развитие катаракты, которая приводит к потере зрения, и встречается до трех раз чаще, чем у людей того же возраста, не страдающих диабетом.
Диабетическая ретинопатия
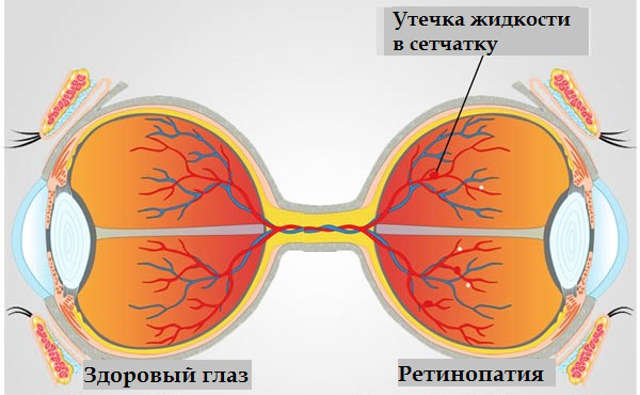
Наиболее важным и опасным осложнением глазного диабета является диабетическая ретинопатия. Это состояние, при котором диабет повреждает кровеносные сосуды в задней части глаза, называемой сетчаткой. Сетчатка — это очень тонкий внутренний слой глаза, состоящий исключительно из нервных волокон. Подсчитано, что около 90% людей с диабетом имеют определенную степень повреждения сетчатки.
У людей с диабетической ретинопатией из-за повреждения кровеносных сосудов в центре глаза, так называемой макулы, между нервами скапливается жидкость. Это состояние называется диабетическим отеком макулы и всегда приводит к повреждению центрального зрения. Человек замечает это как искривление прямых линий, неспособность прочитать или распознать детали на лице. Если его не лечить, это состояние может привести к необратимому повреждению нервов и потере зрения.
Диагностика и лечение диабетической ретинопатии
Заболевание легко диагностируется и контролируется современными диагностическими методами, такими как ОКТ или оптическая когерентная томография. Это быстрый и полностью безопасный метод, позволяющий точно увидеть центр глаза, то есть желтое пятно. ОКТ, и особенно использование внедрений, вводимых непосредственно в глаз, привели к революции в лечении этого тяжелого глазного осложнения диабета.
Сегодня разработано несколько типов лекарств, которые полностью безопасно, быстро и безболезненно вводятся в глаз, и теперь впервые можно не только остановить определенную потерю зрения, но и у большинства пациентов вернуть зрение, близкое к прежнему состоянию.
Другие глазные осложнения, связанные с диабетом
Помимо диабетического повреждения центра глаза, то есть диабетического макулярного отека, из-за плохого кровообращения диабет также приводит к росту нежелательных кровеносных сосудов, то есть неоваскуляризации. Эти новообразованные кровеносные сосуды часто разрываются, вызывая кровотечение внутри глаза. Человек замечает это как внезапное ослабление зрения. Наряду с этими новообразованными кровеносными сосудами также растет соединительная ткань. Соединительная ткань, в свою очередь, может привести к отслоению глазного фона или абляции. Это считается самым тяжелым осложнением глазного диабета.
Традиционно лазер используется для подавления роста этих кровеносных сосудов и соединительной ткани. Если болезнь прогрессирует, то необходимо хирургическое вмешательство.
Чтобы очистить глаз от крови и устранить отслоение задней части глаза, выполняется операция, называемая витрэктомией. Эта операция проводится в обычном порядке под местной анестезией и безболезненна. Отсюда следует, что сегодня лечение зрительных осложнений сахарного диабета стало очень успешным и безопасным. Однако мы все хотим, чтобы этого осложнения не произошло. Поэтому профилактика, достигаемая с помощью регулярных осмотров глаз и хорошего контроля сахара, является наиболее важной!
После установления диагноза сахарный диабет следует немедленно провести обследование глаз. Это чрезвычайно важно, потому что подавляющее большинство пациентов не имеют повреждений глаз на момент постановки диагноза диабет. Считается, что диабет может вызвать повреждение глаз в течение 5 лет. Однако, если диабетик осознает важность изменения образа жизни, диеты, регулярного приема лекарств и совместной работы с врачами, повреждение глаз может вообще не произойти или оно будет в зачаточном состоянии и не будет нуждаться в лечении. Такое ответственное поведение сохраняет качество жизни в долгосрочной перспективе и снижает до минимума затраты для системы здравоохранения.
Сахарный диабет и лазерная коррекция зрения
Несмотря на то, что лазерная коррекция зрения — малоинвазивная операция и принадлежит к числу самых распространенных хирургических вмешательств, проводить ее можно не всем. Основанием для отказа может служить наличие такого эндокринного заболевания, как сахарный диабет.
Почему при диабете лазерная коррекция зрения может быть противопоказана?
Диагноз накладывает ограничения на методы лечения. При декомпенсированном сахарном диабете с наличием офтальмологических осложнений (например диабетическая ретинопатия), противопоказаны любые хирургические манипуляции, в том числе и лазерная коррекция зрения. Причин тому несколько:
Во-первых, обменные процессы у диабетиков нарушены, а вместе с ними нарушены и процессы регенерации. Велика вероятность, что после операции у пациента возникнут осложнения, и восстановительный период затянется.
Во-вторых, пациенту с сахарным диабетом ни один врач не сможет гарантировать, что результат рефракционной коррекции лазером будет стабильным на долгие годы.
Ухудшения зрения в дальнейшем могут быть связаны с прогрессированием основного заболевания. Постепенно повреждаются кровеносные сосуды глаза, кровоснабжение ухудшается и развиваются такие патологии:
В каких случаях лазерную коррекцию зрения при диабете все-таки проводят?
Многое зависит от длительности и тяжести протекания болезни. Так, например, ретинопатия крайне редко выявляется в момент постановки диагноза. Однако через 20 лет после начала заболевания она есть практически у всех больных сахарным диабетом.
Не менее важно качество лечения, которое получает больной. Сахарный диабет — хроническое заболевание и требует поддерживающей терапии и контроля состояния на протяжении всей жизни пациента. Это необходимо не только чтобы удерживать содержание глюкозы в крови на должном уровне, но и вовремя выявлять и лечить различные сопутствующие патологии.
Пациент предварительно всесторонне обследуется. Решение об операции принимается совместно с эндокринологом на основе анализа полученных данных.
В основном лазерную коррекцию зрения при диабете проводят людям:
Тщательный отбор пациентов перед операцией по коррекции зрения — вынужденная необходимость, чтобы свести риски осложнений в восстановительном периоде к минимуму.
Какие методики лазерной коррекции зрения подходят диабетикам?
Выбор методики обсуждается с каждым пациентом индивидуально. У каждой технологии есть свои особенности, и предпочтение будет отдано той, которая сможет обеспечить максимально легкое восстановление роговицы в каждом конкретном случае.
Чаще других рассматривается вариант Femto LASIK, при котором механическое воздействие на роговицу полностью отсутствует, а роговичный лоскут для доступа к средним слоям роговицы формируется с предельной точностью, что позволяет ему лучше адаптироваться в восстановительном периоде.
Однако даже при успешном заживлении тканей после лазерной коррекции рефракции все равно остается вероятность снижения зрения в отдаленном периоде, о чем пациенты перед операцией обязательно предупреждаются.
Можно ли делать лазерную коррекцию зрения, если есть признаки диабетической ретинопатии?
Механизм появления и развития ретинопатии сложен и многообразен. Даже при ранней диагностике патологии и при максимально стабильной компенсации сахарного диабета обсуждать с офтальмологом возможность лазерной коррекции зрения следует уже после лечения самой ретинопатии. Иначе устранение дефекта рефракции обернется впустую потраченными деньгами, временем и силами.
Больным сахарным диабетом особенно важно не пренебрегать офтальмологическими осмотрами и проводить диагностику сетчатки не реже, чем раз в год. При беременности чаще — каждые 3 месяца. А при неожиданном снижении остроты зрения обследование должно быть проведено незамедлительно.
Благодаря интенсивному развитию лазерной микрохирургии глаза возможности помощи пациентам с диабетом расширяются. Методики вмешательства улучшаются, и рисков возникновения инфекции или плохого заживления раневой поверхности роговицы становится меньше.
Если вопрос о лазерной коррекции зрения при сахарном диабете для вас актуален, обращайтесь к нам за консультацией! Врачи сети офтальмологических клиник «Омикрон» готовы оказать профессиональную помощь как на этапе диагностики органов зрения, так и при выборе подходящего лечения.
Материалы по теме
Возраст — один из самых важных критериев для операции по лазерной коррекции зрения. Почему? И какой возраст самый оптимальный? Разбираемся вместе.
Все еще не решаетесь на операцию по удалению катаракты? Наша статья поможет вам избавиться от последних сомнений и решиться на этот важный и ответственный шаг
Братья наши меньшие во многом похожи на людей — у нас много общего. И есть заболевания, которые бывают не только у людей, но и у животных. Одним из таких заболеваний является катаракта. Расскажем об этом подробнее в нашей статье.
Диабет и слепота
У взрослых
По официальным данным Всемирной организации здравоохранения, 3% населения земного шара страдает сахарным диабетом. Ежегодно регистрируется более 600 тыс. вновь выявленных случаев заболевания, а каждые 15 лет число больных сахарным диабетом удваивается. Расчеты, основанные на данных эпидемиологических исследований, выполненных в Москве, Санкт — Петербурге и других городах, показывают, что всего по России страдают сахарным диабетом человек. Причем, на одного обратившегося к врачу больного приходится не подозревающего о наличии у него диабета.
С открытием в 1922 г. G. Banting инсулина диабет перестал быть фатальным заболеванием, быстро ведущим к смерти людей молодого возраста. Распространенность комы, как основной причины смертности при диабете снизилась в 15 раз. В настоящее время усилия врачей сконцентрированы на борьбу с сосудистыми осложнениями диабета, в частности, таким грозным его проявлением, как диабетическая ретинопатия (ДР). На сегодняшний день больные сахарным диабетом имеют в 25 раз больше шансов ослепнуть, чем остальное население земного шара. Установлено, что суммарно во всех странах мира до 40 000 больных теряют зрение ежегодно. Наиболее существенными факторами, влияющими на развитие ДР являются длительность заболевания и гипергликемия (уровень сахара крови).
Диабетическая ретинопатия — одна из основных причин слепоты в мире. Опасность этого осложнения состоит в том, что долгое время диабетическое поражение сосудов сетчатки остается незамеченным. Больные не отмечают снижения зрения на ранних стадиях ДР. Только в более выраженных стадиях, когда изменения распространяются на центральную область или происходят обширные кровоизлияния, больные предъявляют жалобы на нечеткость, искажение предметов или темное пятно перед глазами (рис 1).
Рис.1 Кровоизлияния и новообразованные сосуды на глазном дне при диабетической ретинопатии.
Различные авторы приводят разные данные о частоте развития ДР:
Наиболее часто проводится, так называемая панретинальная лазеркоагуляция сетчатки. Ее основная задача — подавление роста новообразованных сосудов. Обязательными условиями ее успешного выполнения являются:
Диабетическая ретинопатия
Диабетическая ретинопатия, или патологические изменения сетчатки при сахарном диабете – одно из многочисленных осложнений этого хронического системного эндокринного расстройства. И так же, как прочие осложнения диабета, ретинопатия этого типа весьма опасна в прогностическом плане, трудно поддается терапевтическому контролю и коррекции, а главное – не прощает пренебрежительного к себе отношения.
Как правило, развитие ретинальной (сетчаточной) патологии при диабете начинается ангиопатией – специфическим поражением сосудов, которое заключается в постепенном перерождении тканей сосудистых стенок на фоне общего обменного дисбаланса. Уплотнение и расширение сосудов, сужение их просветов, аномально высокая проницаемость стенок, утрата эластичности и пропускной способности – все эти явления в совокупности приводят к ишемии, то есть к дефициту кровоснабжения тех тканей, питать которые должна данная сосудистая система. В ряде случаев на поздних этапах в тканях начинается неоваскуляризация – процесс образования новых сосудистых сеток, что является реактивной попыткой организма в какой-то степени компенсировать недостаток поступающих с кровью питательных веществ и кислорода. Однако вместо компенсации такие новообразования, как правило, лишь отягощают клиническую картину.
В целом, диабетическая ретинопатия входит в число основных причин слепоты, развивающейся в трудоспособном и продуктивном возрасте. По сравнению со здоровыми выборками, больные сахарным диабетом слепнут до 25 раз чаще. Согласно статистическим данным, вероятность развития ретинопатии при сахарном диабете I типа с 10-летней длительностью течения составляет 50%, а к 20 годам течения достигает уже 85%, причем почти две трети ретинопатий в этом случае представлены уже наиболее тяжелой, пролиферативной стадией. При диабете II типа ретинопатия чаще проявляется поражением макулярной, – центральной, – зоны сетчатки, наиболее чувствительной к свету и ответственной за передачу четкого визуального сигнала через диск зрительного нерва в мозг.
На этапе пролиферации и рецидивирующих геморрагий (кровоизлияний) риск полной утраты зрительных функций в течение ближайших пяти лет достигает 50%, и необходимо интенсивное комплексное лечение, чтобы снизить этот риск до минимально возможного уровня.
Симптомы диабетической ретинопатии
Любому больному сахарным диабетом опытный эндокринолог обязательно назначит регулярные осмотры у офтальмолога. Дело в том, что начальные изменения в сетчатке глаза субъективно могут и не ощущаться. Контролировать и корректировать ситуацию будет сложней на более поздних стадиях, когда усилится тенденция к внутриглазным кровоизлияниям и, как следствие, появятся разнообразные искажения в полях зрения: пятна, туманная пелена, плавающие скотомы (локально-слепые зоны), затруднения с фокусировкой зрительного внимания на расположенных близко объектах (текст, мелкие детали, шитье и т.п.). Такого рода проблемы поначалу имеют свойство исчезать самопроизвольно, без какого-либо лечения, и через некоторое время возвращаться вновь.
Общие сведения о заболевании
Как указывалось выше, к развитию специфической патологии сетчатки предрасположены больные сахарным диабетом обоих типов. Несмотря на различия в преимущественной локализации поражения, общей закономерностью являются органические изменения сосудов, пропотевание крови в функциональную ткань сетчатки, обусловленное высоким давлением и аномальной проницаемостью сосудистых стенок, а также ряд многочисленных последствий таких ретинальных кровоизлияний.
Классификация
По клинической картине диабетическую ретинопатию делят на три основные формы: фоновая непролиферативная, препролиферативная и пролиферативная. Как видно из терминов, различительным критерием в этой классификации выступает пролиферация («разрастание»). В данном случае имеется в виду тенденция к образованию и разветвлению сетки новых кровеносных сосудов (это явление более точно называют неоваскуляризацией), которая наблюдается на поздних этапах ретинопатии, когда собственные сосуды уже не в состоянии обеспечить кровоснабжение сетчатки.
Кроме того, как относительно самостоятельную форму рассматривают диабетическую макулопатию, или диабетический макулярный отек ( по преимущественному поражению центральной светочувствительной макулярной зоны сетчатки).
Фоновая (непролиферативная) ретинопатия является начальной стадией диабетической ретинопатии. Субъективно может не ощущаться, существенно зрительные функции не страдают, или же симптоматика является «мерцающей» (нарушения появляются и затем на какое-то время исчезают вновь). Клинически характеризуется преимущественно ангиопатическими (сосудистыми) очаговыми изменениями: образованием липидных бляшек, утолщением базальной мембраны, повышением проницаемости стенок. Возможны микроаневризмы (выпячивания) и микрогеморрагии – незначительные кровоизлияния и кровоподтеки под сосудами.
Препролиферативная ретинопатия является закономерным развитием начальной фазы. На второй стадии ишемия сетчатки приобретает отчетливый характер, формируются множественные патологические очаги, учащаются и интенсифицируются кровоизлияния, меняется структура и внешний вид вен.
Наконец, пролиферативная ретинопатия отличается активной неоваскуляризацией, разрастанием фиброзной ткани, грубыми органическими изменениями тканей сосудистых стенок и функциональной деградацией кровеносных сосудов; геморрагии приобретают массивный характер и достигают степени общего гемофтальма (внутриглазного кровоизлияния). Врастание новообразованных сосудов приводит к разного рода механическим аномалиям – тракциям (вытяжениям), сдавлению, сжатию и пр., что может привести к катастрофическим для глаза последствиям: например, диагноз «тракционное отслоение сетчатки» подразумевает, в буквальном смысле слова, силовой отрыв сетчатки вросшими в стекловидное тело и механически напряженными стяжками.
Диабетический макулярный отек, т.е. отек центральной зоны сетчатки (макулы, желтого пятна) разделяют по степени распространенности на очаговый (локальный) и диффузный, охватывающий всю область макулы. Может привести к утрате центрального зрения, поскольку именно за это зрительное поле, наиболее четкое и ясное, отвечает фоточувствительное желтое пятно, или макула. Отечность развивается в результате обильного выпота из кровеносных сосудов, образуются жидкие и твердые экссудативные очаги.
Причины и факторы риска диабетической ретинопатии
Поскольку диабетическая ретинопатия относится к группе вторичных заболеваний, обусловленных более общей системной (в данном случае – эндокринной) патологией, этиопатогенетические механизмы и динамика поражения сетчатки находится в тесной зависимости от длительности и характера протекания сахарного диабета. В основе развития ретинопатии при диабете лежат изменения структуры и состава сосудистых стенок, результатом чего является постепенно нарастающий дефицит васкуляции (кровоснабжения) сетчатки. Таким образом, все факторы, так или иначе влияющие при диабете на состояние ретинальных сосудов, имеют патогенетическое значение в клинике диабетической ретинопатии. К основным из таких факторов относятся:
Симптомы и признаки ретинопатии сетчатки
На ранних стадиях диабетической ретинопатии субъективный дискомфорт может либо вовсе не ощущаться, либо носить периодический характер. К первым признакам относятся туманная пелена перед глазами, плавающие пятна, зоны невидимости в поле зрения (скотомы), первичные затруднения при чтении или работе с мелкими объектами. Однако чаще тенденция к органическому поражению сетчатки при диабете диагностируется врачом-офтальмологом при плановом или профилактическом (по направлению эндокринолога) осмотре или при целенаправленном исследовании структур глазного дна.
Диагностика
Методы диагностики диабетической ретинопатии не отличаются особой спецификой и включают стандартные процедуры офтальмологического исследования:
Обычно обследование носит комплексный характер и включает несколько диагностических методов. Задачи такого обследования – оценка общего состояния многослойной ткани сетчатки и питающей ее кровеносной системы, раннее обнаружение очагов ишемии (недостаточного кровоснабжения) и начинающейся неоваскуляризации, выявление микрогеморрагий, зон отечности, механических разрывов и т.д. Немаловажное значение имеет также оценка эффективности профилактических мероприятий и общей динамики состояния сетчатки в ходе лечения.
Профилактика поражения глаз при диабете
Наилучшей профилактикой диабетической ретинопатии является адекватный терапевтический контроль основного заболевания. При условии нормализации или максимально возможной нейтрализации описанных выше факторов риска, как правило, удается на долгие годы предотвратить, замедлить или приостановить развитие функциональной и тканевой деградации сетчатки.
Лечение диабетической ретинопатии
Помимо терапии основного заболевания (которая является ключевым направлением лечения любой вторичной патологии), диабетическая ретинопатия, особенно на средних и поздних стадиях, требует специальной офтальмологической помощи вплоть до офтальмохирургического вмешательства. Таким образом, компенсация собственно диабетической симптоматики, контроль артериального давления и максимально возможная нормализация жирового обмена являются необходимыми, но не достаточными мерами по сохранению сетчатки глаза при диабете.
В специальном офтальмологическом лечении диабетической ретинопатии прослеживаются три магистральных направления: консервативное лечение, офтальмохирургическое вмешательство и эксимер-лазерная терапия. В связи с этим следует отметить, что лазерная терапия в последние десятилетия получила стремительное развитие, оказавшись настолько эффективной и безопасной, что на сегодняшний день ее по праву считают отдельной терапевтической стратегией, промежуточной между хирургической и консервативной методологиями.
Медикаментозное лечение (препараты)
Консервативная терапия диабетической ретинопатии, в свою очередь, может быть классифицирована по направлениям воздействия. Так, для снижения перегрузок на стенки сосудов назначают препараты, нормализующие реологические показатели крови (плотность, вязкость): аспирин и различные соединения ацетилсалициловой кислоты; тиклопидин (прицельно действует на характеристики кровяной плазмы, снижает содержание белка фибриногена, участвующего в тромбообразовании); сулодексид (также предотвращает образование тромбов, обладает ангиопротективным действием, стимулируя регенерацию ткани сосудистой стенки). Ингибиторы ангиотензинпревращающего фермента (АПФ), – в частности, лизиноприл, – мощное средство контроля и нормализации артериального давления, которое существенно замедляет темпы прогрессирования ретинопатии и поэтому назначается даже при отсутствии клинической артериальной гипертензии. Медикаментозные стимуляторы микроциркуляции, – например, добезилат кальция, – разгружают сосуды и способствуют нормализации их функционального состояния.
В некоторых случаях назначают парабульбарные (чрескожные в области нижнего века, на глубину около 10 мм) инъекции препаратов трофического действия, т.е. стимуляторов обеспечения и питания сетчатки.
Могут быть показаны также интравитреальные (непосредственно в стекловидное тело) инъекции стероидных гормонов, – например, триамцинолона, – а также препаратов, блокирующих разрастание сосудов (Луцентис, Авастин и другие).
Кроме того, профилактическим ретино- и ангиопротективным действием обладают антиоксиданты, которые также назначаются в комплексе с другими медикаментозными средствами. В целом, комбинация препаратов подбирается индивидуально и определяется конкретной клинической ситуацией.
Лазерное лечение (коагуляция сетчатки)
Лазерная коагуляция на сегодняшний день входит в число наиболее эффективных методов предотвращения отслоения сетчатки, в том числе при диабетической ретинопатии. Воздействие мощного и узконаправленного светового потока позволяет устранить неоваскулярную сосудистую сетку, стимулировать собственное кровообращение, снизив тем самым выраженность и смягчив последствия локальной ишемии.
В зависимости от планируемой целевой навигации лазерного луча, различают три основных техники коагуляции: панретинальная (по всей площади сетчатки производятся импульсные лазерные «уколы» диаметром 100-400 микрон и числом до 2000 и более), фокальная (направленная на четко локализованный очаг) и «решетчатая», наносимая в виде отдельных точек.
Офтальмохирургическое вмешательство при диабетической ретинопатии обычно подразумевает витрэктомию, т.е. полное или частичное удаление стекловидного тела, и является вынужденной мерой в тех случаях, когда процесс патологического перерождения тканей зашел слишком далеко, прочие методы неэффективны и предотвратить отслоение сетчатки можно только хирургическим путем.
Осложнения диабетической ретинопатии
Таким образом, запущенная ретинопатия при длительном течении сахарного диабета, независимо от его типа, закономерно приводит к тяжким органическим изменениям тканей глаза и может результировать полной слепотой. К наиболее тяжелым осложнениям диабетической ретинопатии, развивающимся на поздних ее этапах, относятся:
Подводя итог, необходимо повторить: только своевременная диагностика и адекватные лечебно-профилактические меры, предпринятые высококвалифицированным врачом-офтальмологом, способны замедлить и приостановить разрушительные процессы в кровеносных сосудах и тканях сетчатки, тем самым обеспечивая многолетнюю сохранность зрительных функций на максимально возможном уровне.
В нашем офтальмологическом центре пациентам доступна качественная диагностика и эффективное лечение у ведущих московских специалистов по сетчатки. Доверьте свое зрение профессионалам и сохраните его на долгие годы!
Стиль жизни (рекомендации)
Сахарный диабет существенно отражается на качестве жизни, требуя от пациента ответственного отношения к врачебным предписаниям, рекомендациям и предостережениям. Неизбежны достаточно строгие ограничения в рационе питания и образе жизни. С другой стороны, соблюдать эти же ограничения не помешало бы и многим здоровым людям, поскольку правильное питание, отказ от курения и алкоголя, оптимальный режим нагрузок и отдыха, навыки самоконтроля и самодиагностики, собственно, и являются основой активного долголетия. Что касается зрительной системы, то у любого современного человека она постоянно сталкивается с неестественными для нее, не существующими в природе нагрузками и перегрузками. Периодические, хотя бы раз в году, профилактические визиты к офтальмологу должны войти в привычку. Если же имеет место столь грозное и тяжелое заболевание, как сахарный диабет, с сопутствующим ему высоким статистическим риском ретинопатии – регулярные офтальмологические осмотры являются необходимыми и обязательными.