Атриовентрикулярная проводимость
Атриовентрикулярная проводимость (от лат. atrium — предсердие и ventriculus — желудочек, син. предсердно-желудочковая проводимость) — время, за которое электрический импульс, выработанный синоатриальным узлом по проводящей системе сердца достигает рабочего миокарда желудочков.
Содержание
Анатомия атриовентрикулярной проводимости
Нарушения атриовентрикулярной проводимости
Могут проявляться как её укорочением, так и затруднением.
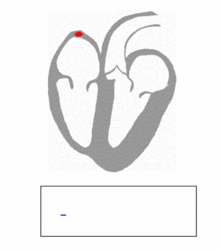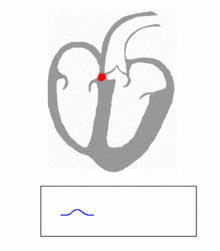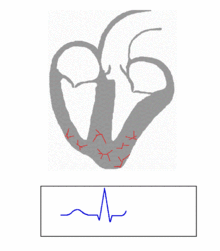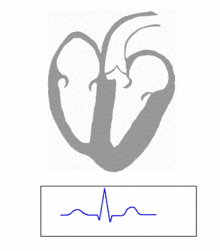
Укорочение атриовентрикулярной проводимости (отсутствие атриовентрикулярной задержки) приводит к практически одновременному сокращению желудочков и предсердий, в результате чего, предсердия не успевают полностью сократиться и выбросить кровь в желудочки. Наблюдается при врождённых заболеваниях: синдроме Вольфа-Паркинсона-Уайта и синдроме Клерка-Леви-Кристеско. При обоих синдромах имеются дополнительные пучки быстрого проведения между предсердиями и желудочками. При синдроме Вольфа-Паркинсона-Уайта дополнительные пучки Кента расположены вокруг фиброзных колец предсердно-желудочковых клапанов. Синдром Клерка-Леви-Кристеско характеризуется наличием дополнительного быстропроводящего пучка Джеймса между миокардом предсердий и стволом пучка Гиса.
Функциональное укорочение атриовентрикулярной проводимости возможно при стрессе, физической нагрузке и применении препаратов, возбуждающх β-адренорецепторы. См. также Бета-адреномиметики.
Затруднение атриовентрикулярной проводимости (атриовентрикулярная (АВ) блокада) может быть как функциональной, так и быть симптомом многих органических заболеваний сердца.
Органическое затруднение атриовентрикулярной проводимости наблюдается при инфаркте миокарда (особенно переднем), миокардитах, болезни Ленегра (склероз проводящей системы сердца), после операций на сердце.
Лечение нарушений атриовентрикулярной проводимости
Подходы к терапии нарушений атриовентрикулярной проводимости зависят от основного заболевания.
Укорочение проводимости, если оно не приводит к возникновению тяжелых аритмий, обычно лечения не требует. Но если состояние сопровождается частой экстрасистолией или рецидивирующей пароксизмальной тахикардией, то наиболее эффективным является оперативное лечение (например, деструкция дополнительного пучка Кента при синдроме Вольфа-Паркинсона-Уайта). Антиаритмические препараты применяются в качестве паллиативного лечения. Нежелательно использовать при синдромах Вольфа-Паркинсона-Уайта и Клерка-Леви-Кристеско антиаритмические препаратов IV группы (блокаторы кальциевых каналов: верапамил, дилтиазем и др.), так как они значительно замедляют узловую проводимость, не влияя на проводимость дополнительных пучков. Это может спровоцировать возникновение re-entry аримий: экстрасистолии и пароксизмальной тахикардии.
Лечение замедлений атриовентрикулярной проводимости зависит от ее этиологии. Физоилогическое удлиннение интервала P-Q(R) лечения не требует. При прогресирующей атриовентрикулярной блокаде, связанной с наличием органического заболевания сердца (ишемическая болезнь сердца, инфаркт миокарда, миокардит, болезнь Ленегра и др.) показана имплантация кардиостимулятора
Нарушения проводимости сердца (АВ-блокада)
Общая информация
Краткое описание
АВ блокада представляет собой замедление или прекращение проведения импульсов со стороны предсердий на желудочки. Для развития АВ блокады уровень повреждения проводящей системы может быть разным. Это может быть нарушение проведения в предсердиях, АВ соединении и желудочках.
Коды по МКБ-10:
I44.0 Предсердно-желудочковая блокада первой степени
I44.1 Предсердно-желудочковая блокада второй степени
I44.2 Предсердно-желудочковая блокада полная
I44.3 Другая и неуточненная предсердно-желудочковая блокада
I45.2 Двухпучковая блокада
I45.2 Трехпучковая блокада
I49.5 Синдром слабости синусового узла
Дата разработки протокола: 2014 год
Категория пациентов: взрослые и дети.
Пользователи протокола: интервенционные аритмологи, кардиологи, терапевты, врачи общей практики, кардиохирурги, педиатры, врачи скорой помощи, фельдшеры.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
• АВ блокада III степени (полная атриовентрикулярная блокада, полная поперечная блокада) возникает, когда электрические импульсы от предсердий не проводятся на желудочки. В этом случае предсердия сокращаются с нормальной частотой, а желудочки сокращаются редко. Частота сокращений желудочков зависит от уровня, на котором находится очаг автоматизма.
Синдром тахикардии-брадикардии – сочетание синусовой брадикардии с суправентрикулярной гетеротопной тахикардией.
Синус-арест представляет собой внезапное прекращение сердечной деятельности с отсутствием сокращений предсердий и желудочков в связи с тем, что синусовый узел не может генерировать импульс для их сокращения.
Хронотропная недостаточность (некомпетентность) – неадекватное увеличение ЧСС в ответ на физическую нагрузку.
Клиническая классификация АВ блокад
По степени АВ блокады:
• АВ блокада I степени
• АВ блокада II степени
— тип Мобитц I
— тип Мобитц II
— АВ блокада 2:1
— АВ блокада высокой степени- 3:1, 4:1
• АВ блокада III степени
• Фасцикулярная блокада
— Бифасцикулярная блокада
— Трифасцикулярная блокада
По времени возникновения:
• Врожденная АВ блокада
• Приобретенная АВ блокада
По устойчивости АВ блокады:
• Постоянная АВ блокада
• Транзиторная АВ блокада
Дисфункция синусового узла:
• Синусовая брадикардия
• Синус-арест
• СА блокада
• Синдром тахикардии-брадикардии
• Хронотропная недостаточность
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
• ЭКГ;
• Холтеровскоемониторирование ЭКГ;
• Эхокардиография.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
При подозрении на органическую церебральную патологию или при синкопальных состояниях неясного генеза:
• общий анализ мочи;
• микрореакция преципитации с антилипидным антигеном;
• биохимический анализ крови (АлАТ, АсАТ, общий белок, билирубин, креатинин, мочевина, глюкоза);
• коагулограмма;
• ИФА на ВИЧ;
• ИФА на маркёры вирусных гепатитов В, С;
• группа крови, резус фактор;
• обзорная рентгенография органов грудной клетки;
• ФГДС;
• дополнительные консультации профильных специалистов при наличии сопутствующей патологии (эндокринолог, пульмонолог);
• консультация стоматолога, отоларинголога для исключения очагов хронической инфекции.
Минимальный перечень обследований, который необходимо провести при направлении на плановую госпитализацию:
• общий анализ крови (6 параметров);
• общий анализ мочи;
• микрореакция преципитации с антилипидным антигеном;
• биохимический анализ крови (АлАТ, АсАТ, общий белок, билирубин, креатинин, мочевина, глюкоза);
• коагулограмма;
• ИФА на ВИЧ;
• ИФА на маркёры вирусных гепатитов В, С;
• группа крови, резус фактор;
• обзорная рентгенография органов грудной клетки;
• ФГДС;
• дополнительные консультации профильных специалистов при наличии сопутствующей патологии (эндокринолог, пульмонолог);
• консультация стоматолога, отоларинголога для исключения очагов хронической инфекции.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне:
• ЭКГ;
• Холтеровское мониторирование ЭКГ;
• Эхокардиография.
Дополнительные диагностические обследования, проводимые на стационарном уровне:
• массаж каротидного синуса;
• проба с физической нагрузкой;
• фармакологические пробы с изопротеренолом, пропронололом, атропином;
• ЭФИ (проводится у пациентов с наличием клинических симптомов, у которых причина симптомов неясна; у пациентов с бессимптомной блокадой ветви пучка Гиса, если планируется проведение фармакотерапии, которая может вызвать АВ блокаду);
При подозрении на органическую церебральную патологию или при синкопальных состояниях неясного генеза:
• рентгенография черепа и шейного отдела позвоночника;
• исследование глазного дна и полей зрения;
• ЭЭГ;
• 12/24 – часовая ЭЭГ (при подозрении на эпилептический генез пароксизмов);
• эхоэнцефалоскопия (при подозрении на объемные процессы мозга и внутричерепную гипертензию);
• компьютерная томография (при подозрении на объемные процессы мозга и внутричерепную гипертензию);
• ультразвуковая допплерография (при подозрении на патологию экстра- и интракраниальных сосудов);
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
• измерение АД;
• ЭКГ.
Диагностические критерии
Жалобы и анамнез – основные симптомы
• Потеря сознания
• Головокружение
• Головные боли
• Общая слабость
• Установить наличие заболеваний, предрасполагающих к развитию АВ блокады
Лабораторные исследования: не проводятся.
Инструментальные исследования
ЭКГ и суточное мониторирование ЭКГ (основные критерии):
При АВ блокаде:
• Паузы ритма более 2.5 сек (интервал R-R)
• Признаки АВ диссоциации (отсутствие проведения всех волн Р на желудочки, что ведет к полной диссоциации между волнами Р и комплексами QRS)
При СССУ:
• Паузы ритма более 2.5 сек (интервал P-P)
• Увеличение интервала Р-Р в 2 и более раз от нормального интервала Р-Р
• Синусовая брадикардия
• Отсутствие увеличения ЧСС при эмоционально/физической нагрузке (хронотропная недостаточность СПУ)
ЭхоКГ:
• Гипокинез, акинез, дискинез стенок левого желудочка
• Изменение анатомии стенок и полостей сердца, их соотношения, структуры клапанного аппарата, систолической и диастолической функции левого желудочка
ЭФИ (дополнительные критерии):
Укорочение ав проводимости что это такое
Сердце, как и любой орган человеческого организма, состоит из клеток, кардиомиоцитов сократительного миокарда, кардиомиоцитов проводящей системы, клеток соединительной ткани.
Проводниковая система сердца представлена двумя узлами и проводящими путями. Синусовый узел задает частоту сокращений, а AV узел (соединение) регулирует работу камер сердца, обеспечивая сердцу возможность увеличивать число сокращений до максимальных значений без создания условий для гемодинамического конфликта между предсердиями и желудочками.
С позиций нарушения работы АV соединения выделяются два состояния. Ускорение проведения импульса (укорочение интервала P-Q) и замедление проведения импульса (удлинение интервала P-Q).
С клинических позиций эти нарушения работы АV соединения представлены синдромами CLC, WPW, AV блокадой и феноменами укороченного P-Q, WPW. В клинической кардиологии эти нарушения ассоциируются в основном со структурными изменениями миокарда, проводящей системы, вызванные различной патологией. Вследствие такого похода не придается должного значения функциональным нарушениям работы AV соединения, и не диагностируются начальные проявления патологии, состояние относительного, к фактической ЧСС, укорочения – удлинения интервала P-Q и соответственно не проводится профилактика этих нарушений.
Клинические тревоги ускорения проведения импульса к желудочкам сосредоточены на пароксизмальных нарушениях ритма, входящих в факторы риска внезапной сердечной смерти. Структурные, анатомические особенности проведения импульса, как правило, являются стабильными и мало меняются с течением времени. Исходя из этого, можно сделать вывод, что если нарушения ритма были бы 100 % связаны с анатомическими особенностями проведения импульса, то они должны быть у 100 % пациентов с этой патологией. Однако статистика утверждает, что пароксизмальные нарушения ритма встречаются в 11 % при укорочении интервала P-Q и еще меньше при WPW синдроме. [6] Кроме того, в большей части случаев укороченного интервала P-Q отмечается самостоятельная нормализация интервала. Бессимптомность течения этой патологии послужила основанием разделять её на феномен и синдром укороченного интервала P-Q и WPW [5].
Структурная подоплека замедления AV проводимости (АV блокада) связана с патологией в сердце. Однако большинство АV блокад проходят длительный (многолетний) этап трансформации от замедления проводимости до АV блокады с прогрессированием степени блокады, зачастую не связаны с патологией сердца и имеют функциональный характер. Поэтому необходимо разделять структурную патологию AV соединения и функциональные нарушения с целью активной профилактики последних.
Профилактика нарушения работы АV соединения возможна на основах физиологии клеточного метаболизма [2].
Электрокардиограмма с укороченным интервалом P-Q вследствие проведения импульса по дополнительным путям (пучки Джеймса и Бреншенмаше) идентична ЭКГ с укороченным интервалом P-Q вследствие ускорения проведения импульса по AV соединению. По этой причине укороченный интервал P-Q может нести информацию, как о структурных, так и о функциональных нарушениях в проводящей системе сердца. Дифференциальная диагностика между ними также возможна по результатам метаболической терапии.
Интервал P-Q на ЭКГ формируется проведением импульса из синусового узла в атриовентрикулярный узел (30 мс) и задержкой импульса в AV узле (130 мс и более). Последний составляет 3/4 и более всего времени интервала. Поэтому интервал P-Q по своей сути отражает характер работы AV соединения по задержке импульса в нем, а сегмент PQ является видимой на ЭКГ частью работы AV соединения [1]. Следование импульса из синусового узла в AV узел по дополнительным путям существенно не меняет соотношение времени проведения его до AV узла и времени задержки в AV узле.
Цель исследования
Целью данного исследования явилась необходимость определить частоту и актуальность функциональных нарушений работы AV соединения в современных условиях у лиц с патологией AV соединения, определить эффективность метаболической терапии в нормализации работы AV соединения, с целью включения ее в перечень средств активной профилактики функциональных нарушений работы AV соединения.
Материалы и методы исследования
В исследовании приняли участие пациенты с укороченным интервалом P-Q и пациенты с замедлением АПВ проводимости. Всем пациентам выполнялись ЭКГ-исследования с функциональными пробами и контролем после метаболической терапии с применением кардиопротекторов, электролитов, регуляции баланса ВНС.
Результаты исследования и их обсуждение
В практической работе кардиологи зачастую выбирают тактику пассивного наблюдения за лицами с укороченным интервалом P-Q в надежде на саморазрешение проблемы. Однако естественная динамика этой патологии не дает повода для таких ожиданий.
В табл. 1 отображены данные годичного наблюдения за группой пациентов с укороченным интервалом P-Q.
Из нее следует, что произошла положительная динамика по интервалу P-Q и индексу PQs, но они остаются в зоне патологии. За год наблюдения появились дополнительные нарушения в проводящей систем сердца, в виде блокады ножек пучка Гиса. Время систолы предсердий за этот срок изменилось всего на 3 %, а динамика интервала P-Q – на 43 %, что указывает на то, что в данной группе пациентов укороченный интервал P-Q больше связан с функциональными нарушениями работы AV соединения.
Коррекцию работы АV соединения проводили в течение месяца методом метаболической терапии (МТ) с использованием кардиопротекторов, регуляции электролитного баланса и регуляции вегетативного статуса. Короткий срок МТ не отражает окончательные возможные результаты.
Атриовентрикулярная блокада
Атриовентрикулярная (предсердно-желудочковая) блокада (АВ-блокада) – нарушение функции проводимости, выражающееся в замедлении или прекращении прохождения электрического импульса между предсердиями и желудочками и приводящее к расстройству сердечного ритма и гемодинамики. АВ-блокада может протекать бессимптомно или сопровождаться брадикардией, слабостью, головокружением, приступами стенокардии и потери сознания. Атриовентрикулярная блокада подтверждается с помощью электрокардиографии, холтеровского ЭКГ-мониторирования, ЭФИ. Лечение атриовентрикулярной блокады может быть медикаментозным или кардиохирургическим (имплантация электрокардиостимулятора).
Общие сведения
Атриовентрикулярный узел (АВ-узел) является частью проводящей системы сердца, обеспечивающей последовательное сокращение предсердий и желудочков. Движение электрических импульсов, поступающих из синусового узла, замедляется в АВ-узле, обеспечивая возможность сокращения предсердий и нагнетания крови в желудочки. После небольшой задержки импульсы распространяются по пучку Гиса и его ножкам к правому и левому желудочку, способствуя их возбуждению и сокращению. Этот механизм обеспечивает поочередное сокращение миокарда предсердий и желудочков и поддерживает стабильную гемодинамику.
Классификация АВ-блокад
В зависимости от уровня, на котором развивается нарушение проведения электрического импульса, выделяют проксимальные, дистальные и комбинированные атриовентрикулярные блокады. При проксимальных АВ-блокадах проведение импульса может нарушаться на уровне предсердий, АВ-узла, ствола пучка Гиса; при дистальных – на уровне ветвей пучка Гиса; при комбинированных – наблюдаются разноуровневые нарушения проводимости.
С учетом продолжительности развития атриовентрикулярной блокады выделяют ее острую (при инфаркте миокарда, передозировке лекарственных средств и т. д.), интермиттирующую (перемежающуюся – при ИБС, сопровождающейся преходящей коронарной недостаточностью) и хроническую формы. По электрокардиографическим критериям (замедление, периодичность или полное отсутствие проведения импульса к желудочкам) различают три степени атриовентрикулярной блокады:
Атриовентрикулярные блокады I и II степени являются частичными (неполными), блокада III степени – полной.
Причины развития АВ-блокад
По этиологии различаются функциональные и органические атриовентрикулярные блокады. Функциональные АВ-блокады обусловлены повышением тонуса парасимпатического отдела нервной системы. Атриовентрикулярная блокада I и II степени в единичных случаях наблюдается у молодых физически здоровых лиц, тренированных спортсменов, летчиков. Обычно она развивается во сне и исчезает во время физической активности, что объясняется повышенной активностью блуждающего нерва и рассматривается как вариант нормы.
АВ-блокады органического (кардиального) генеза развиваются в результате идиопатического фиброза и склероза проводящей системы сердца при различных его заболеваниях. Причинами кардиальных АВ-блокад могут служить ревматические процессы в миокарде, кардиосклероз, сифилитическое поражение сердца, инфаркт межжелудочковой перегородки, пороки сердца, кардиомиопатии, микседема, диффузные заболевания соединительной ткани, миокардиты различного генеза (аутоиммунного, дифтерийного, тиреотоксического), амилоидоз, саркоидоз, гемохроматоз, опухоли сердца и др. При кардиальных АВ-блокадах вначале может наблюдаться частичная блокада, однако, по мере прогрессирования кардиопатологии, развивается блокада III степени.
К развитию атриовентрикулярных блокад могут привести различные хирургические процедуры: протезирование аортального клапана, пластика врожденных пороков сердца, атриовентрикулярная РЧА сердца, катетеризация правых отделов сердца и пр.
Довольно редко в кардиологии встречается врожденная форма предсердно-желудочковой блокады (1:20 000 новорожденных). В случае врожденных АВ-блокад наблюдается отсутствие участков проводящей системы (между предсердиями и АВ-узлом, между АВ-узлом и желудочками или обеими ножками пучка Гиса) с развитием соответствующего уровня блокады. У четверти новорожденных атриовентрикулярная блокада сочетается с другими сердечными аномалиями врожденного характера.
Симптомы АВ-блокад
Характер клинических проявлений атриовентрикулярных блокад зависит от уровня нарушения проводимости, степени блокады, этиологии и тяжести сопутствующего заболевания сердца. Блокады, развившиеся на уровне атриовентрикулярного узла и не вызывающие брадикардию, клинически никак себя не проявляют. Клиника АВ-блокады при данной топографии нарушений развивается в случаях выраженной брадикардии. Из-за малой ЧСС и падения минутного выброса крови сердцем в условиях физической нагрузки у таких пациентов отмечаются слабость, одышка, иногда – приступы стенокардии. Из-за снижения церебрального кровотока могут наблюдаться головокружение, преходящие ощущения спутанности сознания и обмороки.
Осложнения АВ-блокад
Осложнения при атриовентрикулярных блокадах в основном обусловлены выраженным замедлением ритма, развивающимся на фоне органического поражения сердца. Наиболее часто течение АВ-блокад сопровождается появлением или усугублением хронической сердечной недостаточности и развитием эктопических аритмий, в том числе, желудочковой тахикардии.
Течение полной атриовентрикулярной блокады может осложниться развитием приступов Морганьи-Адамса-Стокса, связанных с гипоксией мозга в результате брадикардии. Началу приступа может предшествовать ощущение жара в голове, приступы слабости и головокружения; во время приступа пациент бледнеет, затем развивается цианоз и потеря сознания. В этот момент пациенту может потребоваться проведение непрямого массажа сердца и ИВЛ, так как длительная асистолия или присоединение желудочковых аритмий повышает вероятность внезапной сердечной смерти.
Многократные эпизоды потери сознания у пациентов старческого возраста могут привести к развитию или усугублению интеллектуально-мнестических нарушений. Реже при АВ-блокадах возможно развитие аритмогенного кардиогенного шока, чаще у пациентов с инфарктом миокарда.
В условиях недостаточности кровоснабжения при АВ-блокадах иногда наблюдаются явления сердечно-сосудистой недостаточности (коллапс, обмороки), обострение ишемической болезни сердца, заболеваний почек.
Диагностика АВ-блокад
При оценке анамнеза пациента в случае подозрения на атриовентрикулярную блокаду выясняют факт перенесенных в прошлом инфаркта миокарда, миокардита, других кардиопатологий, приема лекарственных препаратов, нарушающих атриовентрикулярную проводимость (дигиталиса, β-блокаторов, блокаторов кальциевых каналов и др.).
При аускультации сердечного ритма выслушивается правильный ритм, прерываемый длинными паузами, указывающими на выпадение желудочковых сокращений, брадикардия, появление пушечного I тона Стражеско. Определяется увеличение пульсации шейных вен по сравнению с сонными и лучевыми артериями.
Проведение суточного мониторирования ЭКГ по Холтеру при АВ-блокадах позволяет сопоставить субъективные ощущения пациента с электрокардиографическими изменениями (например, обмороки с резкой брадикардией), оценить степень брадикардии и блокады, связь с деятельностью пациента, приемом лекарств, определить наличие показаний к имплантации кардиостимулятора и др.
С помощью проведения электрофизиологического исследования сердца (ЭФИ) уточняется топография АВ-блокады и определяются показания к ее хирургической коррекции. При наличие сопутствующей кардиопатологии и для ее выявления при АВ-блокаде проводят эхокардиографию, МСКТ или МРТ сердца.
Проведение дополнительных лабораторных исследований при АВ-блокаде показано при наличии сопутствующих состояний и заболеваний (определение в крови уровня электролитов при гиперкалиемии, содержания антиаритмиков при их передозировке, активности ферментов при инфаркте миокарда).
Лечение АВ-блокад
При атриовентрикулярной блокаде I степени, протекающей без клинических проявлений, возможно только динамическое наблюдение. Если АВ-блокада вызвана приемом лекарственных средств (сердечных гликозидов, антиаритмических препаратов, β-блокаторов), необходимо проведение корректировки дозы или их полная отмена.
При АВ-блокадах кардиального генеза (при инфаркте миокарда, миокардитах, кардиосклерозе и др.) проводится курс лечения β-адреностимуляторами (изопреналином, орципреналином), в дальнейшем показана имплантация кардиостимулятора.
Препаратами первой помощи для купирования приступов Морганьи-Адамса-Стокса являются изопреналин (сублингвально), атропин (внутривенно или подкожно). При явлениях застойной сердечной недостаточности назначают диуретики, сердечные гликозиды (с осторожностью), вазодилататоры. В качестве симптоматической терапии при хронической форме АВ-блокад проводится лечениетеофиллином, экстрактом белладонны, нифедипином.
Радикальным методом лечения АВ-блокад является установка электрокардиостимулятора (ЭКС), восстанавливающего нормальный ритм и частоту сердечных сокращений. Показаниями к имплантации эндокардиального ЭКС служат наличие в анамнезе приступов Морганьи-Адамса-Стокса (даже однократного); частота желудочкового ритма менее 40 в минуту и периоды асистолии 3 и более секунд; АВ-блокада II степени (II типа по Мобитцу) или III степени; полная АВ-блокада, сопровождающаяся стенокардией, застойной сердечной недостаточностью, высокой артериальной гипертензией и т. д. Для решения вопроса об операции необходима консультация кардиохирурга.
Прогноз и профилактика АВ-блокад
Влияние развившейся атриовентрикулярной блокады на дальнейшую жизнь и трудоспособность пациента определяется рядом факторов и, прежде всего, уровнем и степенью блокады, основным заболеванием. Наиболее серьезный прогноз при III степени АВ-блокады: пациенты нетрудоспособны, отмечается развитие сердечной недостаточности.
Осложняет прогноз развитие дистальных АВ-блокад из-за угрозы полной блокады и редкого желудочкового ритма, а также их возникновение на фоне острого инфаркта миокарда. Ранняя имплантация электрокардиостимулятора позволяет увеличить продолжительность жизни пациентов с АВ-блокадами и улучшить качество их жизни. Полные врожденные атриовентрикулярные блокады прогностически более благоприятны, чем приобретенные.
Как правило, атриовентрикулярная блокада обусловлена основным заболеванием или патологическим состоянием, поэтому ее профилактикой является устранение этиологических факторов (лечение сердечной патологии, исключение бесконтрольного приема препаратов, влияющих на проведение импульсов и т. д.). Для профилактики усугубления степени АВ-блокады показана имплантация электрокардиостимулятора.