Медицинские экспертные системы
Что собой представляют экспертные системы, и какова их роль в сфере здравоохранения? Какие задачи они решают, и сможет ли компьютер однажды полностью заменить врача? Разбираемся, как устроена МЭС и чем она может быть полезна
Экспертная система (ЭС) – это одна из разновидностей технологии искусственного интеллекта; программа, которая имеет определенный набор знаний в конкретной области и может интерпретировать эти знания в решение поставленной задачи или рекомендацию.
В основе медицинских экспертных систем (МЭС) лежит врачебный опыт наблюдения и лечения пациентов с различными заболеваниями. Поскольку тяжесть недугов и степень врачебного вмешательства в каждом случае требуется разная, диапазон применения таких систем в медицине очень широк.
Какие задачи решают МЭС
К медицинским задачам, которые могут быть решены с помощью ЭС, относятся:
Кто и где использует МЭС
Первой разработкой экспертного ПО в медицине считается система MYCIN («Мицин»). Она была создана специалистами Стэнфордского университета в начале 70-хх для определения возбудителей тяжелых инфекционных болезней и расчета нужных доз антибиотиков. Эффективность программы оценивалась в 69% – в стольких случаях было назначено корректное лечение. Важно отметить, что этот показатель был даже выше, чем у врачей-инфекционистов, которые участвовали в исследовании. К сожалению, MYCIN не получил практического применения из-за несовершенства технологий того времени.
Сейчас существует много примеров успешной разработки и использования МЭС в медицинской практике. Среди них можно выделить систему диагностики детских неотложных состояний «ДИН» (Московское НИИ педиатрии и детской хирургии), программу «АЙБОЛИТ» для выявления, типологии и уточнения терапии острых нарушений циркуляции крови у детей (Национальный медицинский исследовательский центр сердечно-сосудистой хирургии им. А.Н. Бакулева), систему определения ведущей патологии и сопутствующего лечения с удаленным мониторингом тяжелых пациентов «ДИНАР» (Санкт-Петербургский государственный педиатрический медицинский университет, Свердловская областная детская клиническая больница, при участии сотрудников Института биофизики УроРАН).
Классификация экспертных систем
Хотя утвержденного разделения ЭС на классы не существует, можно выделить несколько общих категорий, которые описывают их функциональные особенности и область применения.
В зависимости от профиля решаемых задач, ЭС бывают:
Также различают системы с традиционным и гибридным методами представления знаний. В первом случае ЭС руководствуется эмпирическими (опытными) моделями и логическими операциями первого порядка, где переменными являются предметы без их признаков и отношений между ними. Гибридные программы используют сразу несколько моделей мышления предметной области.
Еще экспертные системы делят по динамичности или по связи с реальным временем. Они могут быть статическими, динамическими или квазидинамическими, в зависимости от постоянства исходных данных, которые использует система. В квазидинамических ЭС изменения происходят интервально. Медицинские экспертные системы относятся к динамическому типу.
Компоненты МЭС
Любая экспертная система, вне зависимости от области ее применения, включает в себя следующие компоненты:
Рассмотрим, как все эти компоненты взаимодействуют друг с другом на практике.
Постановка диагноза при помощи МЭС
Для того чтобы понять, как происходит постановка диагноза с помощью экспертной системы, попробуем разобрать принцип ее проектирования. Возьмем программу, задача которой состоит в определении риска развития заболевания.
Сначала выполняется сбор вводной информации об известных факторах, которые могут влиять на появление болезни, и их значимости. Это можно сделать, например, при помощи анкетирования пациентов с подтвержденным диагнозом, а также группы людей, у которых точно отсутствует рассматриваемая патология – в качестве контрольной группы. Далее методами многомерного анализа процедуру принятия решения по имеющимся исходным данным раскладывают на составляющие, воспроизводя аналитический процесс врача-эксперта. На выходе получают некий набор признаков болезни (и ее отсутствия) и правил распределения пациентов между группами «риск» и «норма». Алгоритм тестируется на новой выборке и корректируется при выявлении ошибок. Итоговый набор правил вносится в базу знаний ЭС.
На приеме врач собирает анамнез (исходные данные) и вводит его в систему, используя персональный компьютер. Это может происходить в режиме диалога с программой (вопрос-ответ) или выглядеть как заполнение определенной формы-опросника, которая структурирует информацию для ЭС. Эти сведения попадают в рабочую память. Далее ЭС «прогоняет» их через логические правила, которые заложены в ее базу знаний, выдает ответ, с пояснением, как программа пришла к такому заключению. Пояснение может быть представлено как в графической, так и в письменной форме. Достоверность суждения экспертной системы выражается коэффициентом уверенности (K) – числовой характеристикой ложности или справедливости вывода. «K» находится в диапазоне от 1 до 0. Заключение ЭС может выглядеть следующим образом: «Пациент с низкой степенью уверенности (К=0,344) отнесен к группе риска по развитию атеросклероза». Или: «Пациент с высокой степенью уверенности (К=0,943) отнесен к группе риска по развитию атеросклероза. Рекомендовано УЗИ сердца».
По результатам назначенного исследования база знаний ЭС может быть дополнена новыми данными, которые будут использованы при диагностике следующих пациентов. Это происходит за счет компонента обучения. Чем объемнее база знаний системы, тем статистически более точными будут ее прогнозы, при условии достаточного технического обеспечения для обработки информационного массива.
Медицинская экспертная система способна оказать необходимую поддержку как узким специалистам, так и врачам общей практики или младшему медперсоналу. Профильные доктора могут использовать программу в качестве второго мнения, участковые и фельдшеры – как коллегу-эксперта. Это будет оправдано, например, в удаленных регионах, где не хватает квалифицированных кадров.
Эволюция и внедрение экспертных систем непрерывно связаны с развитием технологий и смежных специальностей – программирование, инженерия знаний. Поэтому, возможно, в ближайшем будущем интеллектуальные системы в медицине и других практических областях будут применяться еще активнее.
Материалы
Стандарты лечения в РФ

Разработка МЭС требуется для решения следующих задач:
– для выбора оптимальных технологий профилактики, диагностики, лечения и реабилитации пациента;
– для проведения экспертизы качества и объема оказанной медицинской помощи в соответствии со стандартом помощи по конкретному заболеванию;
– для расчета необходимых затрат на оказание медицинской помощи.
Стоит отметить, что медико-экономические стандарты, внедряемые Минздравом РФ в последние годы, являются клинико-экономическими стандартами – нормативными документами, описывающими оптимальный объем медицинской помощи, которая должна быть оказана пациенту с конкретным заболеванием с количественными характеристиками медицинских технологий, частоты предоставления услуг, среднего количества их назначений на отдельный случай лечения, дозы, а также количества лекарственных средств и изделий медицинского назначения.
Частота предоставления медицинской услуги
Данная характеристика может принимать значение от 0,01 до 1,0, где 1,0 означает, что всем 100% пациентам, к которым применяется данный стандарт, необходимо предоставить названную услугу. Цифры менее 1,0 (десятые и сотые доли) означают, что настоящая услуга оказывается не всем пациентам. Так, при частоте 0,1 услуга предоставляется 10% пациентов, а при частоте 0,05 – 5%.
Медицинские услуги с частотой выполнения 1,0 формируют основной перечень медицинских услуг, а услуги с частотой выполнения менее 1,0 – дополнительный перечень.
Основной перечень – это набор медицинских услуг, который должен быть предоставлен всем пациентам в рамках конкретного МЭС, независимо от особенностей течения заболевания. Дополнительный перечень, в свою очередь, учитывает особенности течения заболевания.
Назначение лекарственных средств согласно МЭС
Лекарственные средства в МЭС представляются в формате клинико-фармакологической классификации с указанием фармакотерапевтической группы и подгруппы, к которой относится конкретный препарат. Например, фармакотерапевтическая группа может быть указана как “средства для лечения заболеваний почек и мочевыводящих путей”, а фармакотерапевтическая подгруппа – как “диуретики”.
Международное непатентованное наименование лекарственного средства (далее – МНН). Торговые наименования лекарственных средств не могут указываться в МЭС, лекарственные средства указываются в МЭС исключительно согласно МНН.
Кроме того, МЭС содержит:
– форму выпуска, дозировку и пути введения лекарственного средства;
– среднее число единиц лекарственного средства на курс лечения в стационаре, дневном стационаре при амбулаторном лечении;
– частоту назначения лекарственного средства (потребность) в группе пациентов, подлежащих ведению в рамках данного МЭС. Расчет данной частоты аналогичен расчету частоты предоставления медицинской услуги.
Значение МЭС для врача и пациента
Несмотря на то, что технология разработки и внедрения медико-экономических стандартов производится с учетом имеющегося отечественного и зарубежного опыта по разработке стандартов медицинской помощи, клинических рекомендаций, научных публикаций и действующих нормативных документов, определяющих оценку и управление качеством медицинской помощи, выявляется большое количество недочетов в их структуре. Например: наличие избыточного или недостаточного количества медицинских услуг, включение методов лечения с недоказанной эффективностью, отсутствием в некоторых стандартах доказательной базы по оказанию помощи при конкретных заболеваниях. Медико-экономический стандарт – это документ, необходимый для организаторов здравоохранения, главных врачей лечебно-профилактических учреждений, ответственных за качество оказываемой помощи и за оснащение ЛПУ необходимым оборудованием и лекарственными препаратами. Минздрав РФ утвердил проекты тысячи стандартов медицинской помощи, включающих наиболее распространенные нозологические формы (заболевания и синдромы). Всего планируется внедрить более 2 тысяч нормативов. В ведомстве говорят о том, что новые стандарты существуют в первую очередь для экономических расчетов – лечение за рамками стандартов финансироваться из фонда обязательного медицинского страхования (ОМС) не будет. Тем не менее, врач вынужден знать суть МЭС, чтобы иметь представление, какие услуги могут быть финансированы за счет средств страховой компании или фонда ОМС. Так, например, в Постановлении Правительства Москвы от 28.12.2011 №661-ПП “О Территориальной программе государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи в городе Москве на 2012 год” отмечается, что “ оплата законченного случая госпитализации (за пролеченного больного) производится по медико-экономическому стандарту”.
Стандарты нужны для того, чтобы обеспечить права пациентов на получение единой помощи в зависимости от заболевания и требуемой ему помощи, а не в зависимости от желаний или финансовых возможностей региона или города. Таково практическое значение МЭС для пациента. Большего интереса для обычного человека данные нормативные документы данные стандарты не представляют.
Отличие медико-экономического стандарта от клинических рекомендаций
Разработка рекомендаций отличается своей организованной методологией, гарантирует современность, достоверность, доказательность и эффективность, опираясь на международный медицинский опыт и данные многочисленных рандомизированных клинических исследований. Суждение об эффективности может быть основано на строгих научных доказательствах. Существует система ранжирования эффективности предлагаемых медицинских вмешательств по уровням достоверности в зависимости от количества и качества имеющихся доказательств. Каждый указанный в рекомендации метод лечения или диагностики сопровождается указанием степени доказательности (от A до D – от высокодостоверного до метода с неопределенной достоверностью, соответственно).
Клинические рекомендации разработаны врачами международных профессиональных сообществ для использования врачами практического здравоохранения и служат не только для обеспечения качества медицинской помощи, но и для обеспечения максимально возможного результата и безопасности для пациента. Данные документы не являются экономически- или фармацевтически-ангажированными, а служат для реализации принципов “доказательного здравоохранения” (evidence-based health care) – здравоохранения, основанного на принципах доказательной медицины. В России клинические рекомендации носят название “национальных руководств” по специальностям, они разработаны научными профессиональными сообществами, опираясь на международный и отечественный опыт. Национальные руководства рекомендованы к применению в практической деятельности российского врача. Данные руководства издаются на бумажных и электронных носителях и могут быть приобретены в магазине специализированной литературы.
Медико-экономические стандарты публикуются и обновляются с определенной периодичностью и доступны в электронном виде на сайте Министерства здравоохранения РФ.
Стандарты лечения в РФ в формате *.DOC: MS Word
Стандарты лечения в РФ в формате *.PDF: Acrobat Reader
Контроль качества медицинской помощи: кто проверяет работу врачей
Систему здравоохранения активно реформируют и улучшают, поэтому контроль качества и безопасности медицинской помощи стали вести более строго. Разберемся, какие меры должны принимать руководители больниц, как фиксировать работу в этом направлении и откуда ждать проверок.
Что такое экспертиза, контроль качества медицинской помощи
Контроль качества медицинской помощи — это комплексная процедура, которая включает в себя анализ работы больниц и проверку деятельности медицинского персонала. Порядок и особенности проведения КМП регулируются Приказом Министерства здравоохранения РФ от 7 июня 2019 года №381н, а также прочими методическими нормативными документами, которые могут быть приняты в субъектах РФ.
Приказ по внутреннему контролю качества медицинской помощи: фрагмент приложения к акту
Глубина оценки зависит от уровня ее проведения. Обычно в ходе экспертизы проверяют деятельность медиков, в том числе насколько правильно они подбирают методы диагностики, лечения, реабилитации, все ли пациенты получают помощь в нужном объеме и в установленные сроки. Основная задача контролирующих органов — выявить нарушения в ЛПУ и устранить их.
Для полноты оценки эксперты проводят медико-экономическую проверку, изучают отзывы пациентов, а также анализируют прочие показатели, которые указывают на качество оказываемой помощи. Результаты вносят в акт, на основании которого разрабатывают комплекс мер по улучшению качества помощи. Если выявлены серьезные нарушения, возможно наложение штрафных санкций.
Справка: после ужесточения КМП, издания дополнительных нормативных актов пациенты стали находиться в более выгодном положении. Сократилось время ожидания приема, увеличилась ответственность медработников. Реформирование системы в целом позитивно влияет и на работу врачей. Например, электронные очереди позволяют планировать день, а цифровые больничные облегчают бумажную работу.
Кто вправе проводить контроль качества медицинской помощи
Проведение контроля качества медицинской помощи входит в обязанности различных фондов и служб, о чем сказано в ст. 64 ФЗ «Об основах охраны здоровья граждан РФ». КМП могут осуществлять лица с профильным образованием, стажем работы свыше 10 лет. Кроме того, специалист должен пройти подготовку и иметь подтверждающий документ.
Внутренний контроль качества медицинской помощи обязаны проводить все учреждения. Организации, которые пренебрегают этим, привлекают особое внимание Росздравнадзора. В ходе проверок эксперты находят нарушения, ведь вся документация и деятельность сотрудников больницы подлежит углубленной оценке. Стоит отметить, что практически в каждом ЛПУ есть ряд недочетов, за которые можно привлечь к ответственности.
Читайте также: Безопасность врача
Как контролируют качество медпомощи на разных уровнях
1 уровень: внутренний контроль качества медицинской помощи заведующим
Заведующий отделением обязан систематически вести 100% контроль. Для этого он осуществляет проверку первичной документации, личный осмотр пациентов в условиях больницы или на дому. Заведующий контролирует работу всех врачей, назначения, наблюдает в динамике процесс выздоровления, а при необходимости — корректирует лечение, назначает дополнительные обследования и т.д.
Усиленному контролю подлежат три случая:
Заведующий отделением ЛПУ дает оценку качеству оказания помощи в первичной медицинской документации или в журнале контроля КМП. Если выявлены нарушения, он фиксирует их в протоколе или карте экспертной оценки, описывает ошибки подчиненных, возможные последствия и дает экспертное заключение.
Рассчитайте примерную стоимость обучения
2 уровень: внутренний контроль качества медицинской помощи заместителем главного врача
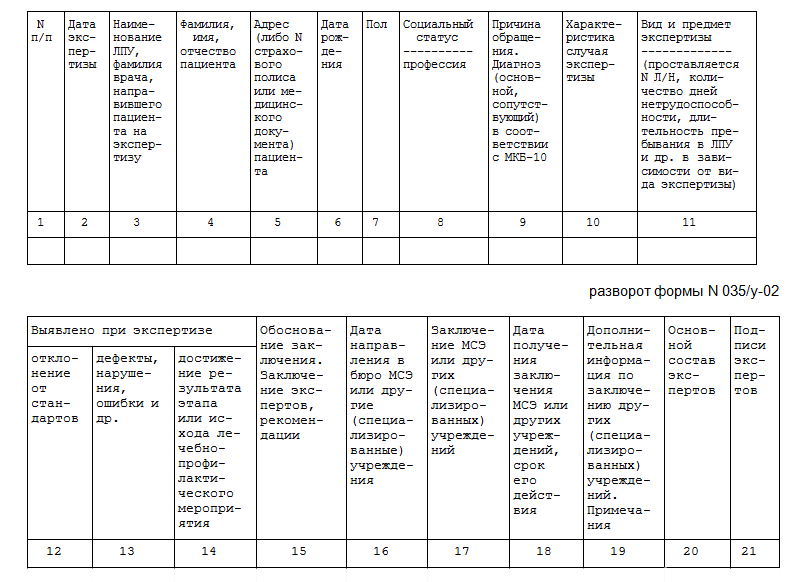
Заместитель ежемесячно анализирует документацию, осматривает пациентов и собирает сведения на врачебных комиссиях. КМП ведется на всех уровнях оказания помощи и обслуживания пациентов в 30% случаев от объема 1 уровня. Заместитель главврача вносит сведения в журнал формы № 035/у-02.
Фрагмент журнала № 035/у-02
Справка: индивидуальная экспертиза проводится главным врачом или его заместителем только при поступлении жалоб, запросов правоохранительных органов, смертельных исходах, случаях внутрибольничного инфицирования или при появлении серьезных осложнений у пациентов.
Заместитель главного врача ежемесячно проверяет отчеты КМП, которые подготовили заведующие. На основании анализа информации эксперт подготавливает годовой, полугодовой или квартальный отчет, пишет рекомендации по улучшению качества медицинской помощи, составляет проекты управленческих решений.
3 уровень: внутренний контроль качества медицинской помощи врачебной комиссией
Результаты оценки и контроля фиксируют в журнале клинико-экспертной работы — его форма утверждена приказом Минздрава РФ от 21.05.2002 года №154. Председатель комиссии формирует сводку раз в месяц, квартал, полугодие и год, после передает ее на следующий уровень контроля.
Обратите внимание! Сокрытие нарушений расценивается как серьезный проступок. Если заведующий отделением, заместитель главврача и представители комиссии утаят факты некачественного оказания медицинской помощи, не исключено, что в вышестоящие инстанции поступят обращения от пациентов, их родственников или опекунов. В ходе разбирательств возможен отзыв лицензий на ведение медицинской деятельности, весомые штрафы и уголовная ответственность.
4 уровень: контроль территориальными органами управления здравоохранением
На этом уровне изучают отчеты, которые подготовили заведующие отделениями, заместители главврача и представители ВК. Эксперты в целом анализируют работу медицинских учреждений, скорость совершенствования и внедрения новых технологий, оправданность управленческих решений. Дополнительно оценивают серьезность нарушений и необходимость наложения санкций, разрабатывают планы по улучшению качества оказываемой помощи.
5 уровень: контроль органами управления здравоохранением субъекта России
Анализ КМП ведут по материалам отчетов предыдущих уровней, результатам проверок и социологических исследований. Возможна внеплановая оценка из-за поступления заявлений и жалоб граждан.
Учитывайте, что органы управления здравоохранением вправе:
Главный внештатный специалист клинико-экспертной службы и сотрудники органа управления здравоохранением оказывают организационно-методическую поддержку больницам. Они помогают им в разработке мер по улучшению качества обслуживания с целью сохранения здоровья граждан.
Совет. Ведите постоянный контроль качества медицинской помощи. Приказ Министерства здравоохранения РФ от 7 июня 2019 года №381н поможет вам сориентироваться, что, как и в каком объеме проверять, поэтому изучите его особенно тщательно. Ответственный подход к КМП позволит предупредить серьезные нарушения и штрафные санкции.
Укмп врача 1 что это
Главный врач N 8, 2013 год
Опыт организации контроля качества медицинской помощи в рамках реализации территориальной программы госгарантий оказания бесплатной медпомощи в Новгородской области
Целью контроля качества медицинской помощи (КМП) в рамках реализации территориальных программ государственных гарантий оказания бесплатной медпомощи гражданам Российской Федерации (ТПГГ) является:
— обеспечение прав пациента на получение бесплатной медицинской помощи необходимого объема и надлежащего качества, предусмотренного ТПГГ, на основе оптимального использования кадровых и материально-технических ресурсов здравоохранения и применения порядков, стандартов и принятых медицинских технологий;
— обеспечение установленных законодательством РФ прав граждан на получение лекарственных препаратов и изделий медицинского назначения;
— предупреждение дефектов медицинской помощи путем анализа наиболее распространенных нарушений по результатам контроля и принятия профилактических мер;
— изучение удовлетворенности граждан доступностью и КМП.
Контроль КМП осуществляется путем проведения экспертизы КМП, анализа индикаторов качества, заложенных в ТПГГ, программе модернизации здравоохранения и изучения удовлетворенности населения КМП.
Под экспертизой КМП (КМП) понимают процесс выявления нарушений в оказании медицинской помощи, в том числе оценка правильности выбора медицинской технологии, степени достижения запланированного результата и установление причинно-следственных связей выявленных дефектов и результатов лечения.
Экспертиза КМП основана на проверке соответствия предоставленной гражданину медицинской помощи порядкам оказания, стандартам медицинской помощи, медицинским процедурам и технологиям и осуществляется в виде внутренней (внутриведомственной) и внешней (ведомственной) экспертиз.
Внутренняя (внутриведомственная) экспертиза КМП осуществляется в виде:
а) плановой экспертизы КМП;
б) целевой (тематической) экспертизы КМП.
Плановая внутренняя (внутриведомственная) экспертиза КМП проводится в каждой медицинской организации на постоянной основе.
В медицинских организациях, участвующих в реализации ТПГГ, действует трехуровневая система контроля КМП:
1-й уровень контроля качества в форме плановой экспертизы КМП осуществляют заведующие отделениями или врачи, назначенные руководителем организации здравоохранения;
2-й уровень контроля качества в форме целевой экспертизы качества на постоянной основе осуществляют заместители руководителей (по медицинской части, по поликлинической работе, по профильным направлениям работы), а также сотрудники отделов контроля КМП;
3-й уровень контроля качества на постоянной основе осуществляют заместители главных врачей учреждений здравоохранения по клинико-экспертной работе путем проведения целевых экспертиз и врачебные комиссии при направлении пациента на врачебную комиссию в период предоставления ему медицинской помощи, в том числе по его жалобе или обращению (очная экспертиза КМП), по плану учреждения.
Порядок оценки КМП
В ходе экспертизы оценивается:
— полнота и своевременность диагностических мероприятий;
— правильность постановки диагноза;
— адекватность выбора и соблюдение технологии лечебных мероприятий, обоснованность фармакотерапии;
— ведение первичной медицинской документации, в соответствии с нормативными документами.
Критерием уровня КМП является показатель УКМП=1,0.
Оценка уровня качества стационарной и амбулаторно-поликлинической медицинской помощи (УКМП) определяется по формуле: