Участок консолидации легочной ткани что это
а) Терминология:
• Замещение воздуха в альвеолах экссудатом или другим субстратом (транссудат, кровь, липопротеины, опухолевые клетки)
— Картина типична для инфекции (пневмония)
• Синоним: альвеолярная консолидация
• Фокусная, многоочаговая, многофокусная или диффузная
• Фокусная консолидация:
— Субсегментная, сегментная, долевая
— В виде объемного образования или опухоли
б) Рентгенография при консолидации легочной ткани:
— Повышение плотности паренхимы легкого
— На фоне консолидации не визуализируются видимые в норме структуры: бронхи, сосуды
— Пропадает граница с прилежащими к участку консолидации структурами: симптом утраты контура
— Может выявляться воздушная бронхограмма
— Может быть сферической по форме, занимать несколько сегментов или долю
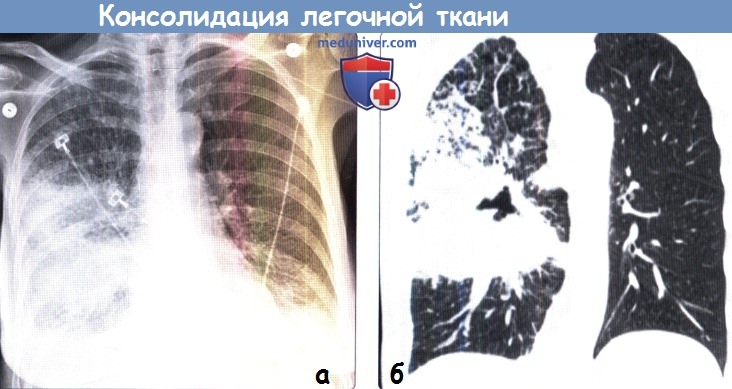
Проявления соответствуют низкодифференцированной плоскоклеточной карциноме. Следует отметить небольшой двусторонний плевральный выпот.
(б) У той же пациентки при КТ с контрастным усилением на реконструкции в коронарной плоскости визуализируется объемное образование больших размеров с дольчатым и спикулообразным контуром и наличием полости.
Вокруг образования определяются участки консолидации легочной ткани, что соответствует картине, выявленной при рентгенографии.
г) Дифференциальный диагноз:
• Инфекционное поражение легкого
— Бактериальной, вирусной, грибковой природы
• Отек легких
• Легочное кровотечение
• Опухолевый процесс:
— Рак легких, лимфома
д) Диагностические пункты:
• У взрослых при консолидации следует выполнять контрольное исследование, чтобы подтвердить переход рентгенологической картины в стадию разрешения и исключить злокачественную природу изменений
Редактор: Искандер Милевски. Дата публикации: 22.1.2019
Что показывает КТ легких при коронавирусе?
Компьютерная томография (КТ) при коронавирусе показывает участки инфильтрации и воспаления легких — вирусную пневмонию.
Легочная ткань обладает белковыми рецепторами ACE2, к которым прикрепляется вирион, благодаря прочным белковым шипам, по аналогии с пневмовирусом SARS-CoV-1, впервые обнаруженным у летучих мышей.
Помимо удушья и острого респираторного дистресс-синдрома (ОРДС), высокий риск смертности от COVID-19 сопряжен и с другими, нелегочными осложнениями: миокардитом, тромбозом внутренних органов, ДВС-синдромом. Однако по данным Уханьского технологического университета, у 92 из 100 китайских пациентов, госпитализированных по поводу коронавируса, компьютерная томография выявляет повреждение легких. Большую опасность для жизни и здоровья представляет острый респираторный дистресс-синдром (ОРДС) — это обширный двусторонний воспалительный процесс с полисегментарный очагами инфильтрации, который приводит к отеку легких и острой дыхательной недостаточности.
Коронавирус проникает в организм человека через носовую полость, слизистую глаз или рот и, когда достигает легких, провоцирует у большинства больных обширный воспалительный процесс — альвеолы (воздушные пузырьки легочной ткани) заполняются жидким экссудатом или соединительной тканью. Эти пораженные участки легких, более не участвующие в дыхательном процессе, врачи видят на посрезовой КТ легких в виде «матовых стекол», симптома «булыжной мостовой». Также коронавирус часто сопровождается плевральным выпотом.
По результатам томографии также оценивают тяжесть заболевания, то есть степень поражения легких: КТ-0, КТ-1, КТ-2, КТ-3, КТ-4. Подробнее о «рисунке» коронавирусной пневмонии и диагностических возможностях компьютерной томографии — в этой статье.
Когда необходимо сделать КТ легких при коронавирусе?
Обычно при подозрении на вирусную пневмонию КТ легких назначается лечащим врачом — терапевтом или инфекционистом. Больным пациентам нет необходимости ждать результатов ПЦР до 14 дней — томография покажет даже минимальное поражение легких (до 5%), при этом паттерн пневмонии, вызванной коронавирусом, виден довольно ясно. КТ легких рекомендовано делать на 5-7 день проявления симптомов острого респираторного заболевания.
Ключевое отличие компьютерной томографии от рентгена состоит в том, что КТ показывает первую степень поражения легких (до 25%), а по результатам обследования возможна дифференциальная постановка диагноза, то есть по специфическому клиническому рисунку на КТ можно отличить коронавирусную пневмонию от бактериальной и какой-либо другой без лабораторной диагностики. Однако не у всех пациентов, зараженных коронавирусом, развивается поражение легких с характерной симптоматикой.
КТ легких рекомендуется делать при наличии следующих симптомов:
Пациентам с выраженными симптомами и подозрением на коронавирус нет необходимости ждать результатов ПЦР-диагностики. Компьютерная томография покажет очаги воспаления и инфильтрации легких, фиброз, степень их распространенности. Таким образом пациент сможет не теряя времени приступить к лечению под контролем лечащего врача. Поражение легких более 50% по результатам КТ может быть показанием к госпитализации.
Важно! При наличии вышеуказанных симптомов нет необходимости ждать результатов теста на коронавирус, чтобы проверить легкие на КТ. Преимущество компьютерной томографии легких перед рентгеном и флюорографий заключается в том, что диагностика покажет воспалительные процессы даже когда они только начались (на 5-7 день с момента проявления симптомов ОРЗ).
Поражение легких при коронавирусе
В 2020 году была разработана эмпирическая шкала визуальной оценки легких, в которой КТ-0, КТ-1, КТ-2, КТ-3 и КТ-4 соответствуют стадии заболевания и, соответственно, степени поражения легких.
Врач изучает каждую долю легкого (всего 5) на посрезовых сканах в поперечной и фронтальных плоскостях и оценивает объем поражения каждой по пятибалльной шкале. Если признаки воспаления отсутствуют, рентгенолог присваивает значение 0 и так далее. Если воспалительные очаги и инфильтраты присутствуют в нескольких сегментах, такую пневмонию называют полисегментарной. При коронавирусе пациентам чаще всего диагностируют двустороннюю полисегментарную пневмонию. При своевременном обращении за медицинской помощью распространение инфекции в легких можно остановить.
Степени поражения легких при коронавирусе на КТ
В заключении КТ легких пациенты видят аббревиатуры: КТ-0, КТ-1, КТ-2, КТ-3 и КТ-4 Что они обозначают?
По данным исследования «Time Course of Lung Changes at Chest CT during Recovery from Coronavirus Disease 2019 (COVID-19)», опубликованного в июле 2020 года в международном журнале Radiology, максимальное поражение легких (пик пневмонии) у большинства пациентов наблюдается на 10 день заболевания. В выборку не вошли пациенты со специфическими осложнениями, такими как ОРДС, кардиогенный отек легкого, тромбоз, тяжелые последствия которых носят непредсказуемый характер.
Как коронавирус выглядит на КТ?
При коронавирусе на КТ отчетливо и ясно визуализируются инфильтраты в легких — участки, заполненные экссудатом (жидкостью, кровью, гноем), вследствие чего дыхание затруднено.
Особенно наглядно они представлены на 3D-реконструкции дыхательных путей. Такое изображение получается после компьютерной обработки сканов. Эти данные тоже записываются на диск, и пациент может посмотреть визуализацию его собственных легких.
По данным актуальных исследований, публикуемых в журнале Radiology, вирусная пневмония, вызванная COVID-19, чаще всего проявляется на КТ изображениях в виде двухсторонних затемнений по типу «матового стекла» и уплотнений легочной ткани, например, утолщения альвеолярных перегородок. На томограммах это, напротив, более светлые участки, поскольку они свидетельствуют о повышенной плотности легочной ткани, а она хуже пропускает рентгеновские лучи.
Наличие одиночного очага поражения по типу «матового стекла» в правой нижней доле легкого может быть интерпретировано как начальное, самое первое проявление вирусной пневмонии.
Отметим, что «матовые стекла» не являются специфическим признаком пневмонии при коронавирусе. Этот признак характерен для опухолей, кровоизлияний и других инфекций. По результатам КТ легких возможна лишь первичная дифференциальная диагностика пневмоний (бактериальной, вызванной пневмококком, грибками и др.). «Рисунок» этих заболеваний может лишь незначительно различаться. Чтобы врачи могли правильно поставить диагноз, пациенту следует пройти дополнительное обследование, например, сделать ПЦР. Лабораторная диагностика поможет выявить специфического возбудителя воспаления легких.
Когда заболевание переходит в более позднюю стадию, рисунок становится более специфическим. Коронавирусную пневмонию на КТ легких определяют по следующим признакам.
Матовое стекло при коронавирусе
«Матовые стекла» считаются основным признаком поражения легких при пневмонии. Так называют участки легочной ткани, в которых альвеолы заполнены жидкостью — это инфильтраты. Название отсылает непосредственно к визуализации этого признака при лучевой диагностике. Уплотнения по типу «матового стекла» напоминают беловатый налет, легочная ткань — светлая.
«Матовые стекла» при коронавирусе обычно локализуются с обеих сторон (двусторонняя пневмония) в нижних и боковых отделах, ближе к плевре либо сконцентрированы вокруг бронхов. При этом сохраняется видимость сосудов, бронхов и их стенок. По количеству и размерам инфильтратов определяют степень поражения легких.
Консолидация матовых стекол
Признак, который чаще всего наблюдается при среднетяжелом поражении легких. Матовых стекол уже достаточно много, и на некоторых участках можно наблюдать их объединение. Видимость воздушных просветов бронхов сохраняется, но сосуды и стенки бронхов в зоне уплотнения не видны.
Симптом булыжной мостовой
Симптом «булыжной мостовой» также называют «лоскутным одеялом». Легочная ткань на томограммах визуализируется в виде ячеек и приобретает сходство с брусчаткой. Такой рисунок наблюдается при утолщении межальвеолярных перегородок. Обширное воспаление затрагивает интерстиций, вследствие чего он уплотняется, нарушаются обменные процессы в тканях: в альвеолах накапливаются белки и липиды, сокращается воздушное пространство.
Симптом «булыжной мостовой» в сочетании с «матовыми стеклами» указывает на тяжелую, пиковую стадию пневмонии. Наблюдается на 10-12 день заболевания. При благоприятном разрешении проходит на 14-30 день.
Симптом воздушной бронхограммы
Воздушная бронхограмма — рентгенологический термин, который означает, что на фоне плотной и безвоздушной ткани легких с инфильтратами («матовых стекол» с консолидацией), сохраняется воздушное пространство в просвете бронхов. Этот отдел дыхательных путей полностью или частично визуализируются на КТ.
С одной стороны, воздушная бронхограмма говорит о проходимости проксимальных дыхательных путей, с другой — указывает на масштабную обструкцию легких, при которой практически отсутствует альвеолярный воздух.
Фиброз легких
Фиброз — это патологическое разрастание соединительной ткани, которое приводит к уменьшению размера альвеолярных пузырьков, то есть воздушного пространства. У некоторых пациентов организм таким образом реагирует на инфекционное воспаление или механическую травму. Фиброз легких напоминает рубцы и требует самостоятельного лечения. Последствия такого осложнения пневмонии могут быть необратимыми.
Симптом обратного гало
Симптом «обратного ободка» или «гало» представляет собой уплотнение легочной ткани вокруг очага воспаления. Свидетельствует о прогрессирующей пневмонии. На томограммах визуализируется светлым кольцом или ободком, опоясывающим «матовое стекло» в форме практически правильного круга или эллипса.
Симптом плеврального выпота
Плевральный выпот — это скопление жидкого экссудата в плевральной полости. Плевра представляет собой серозную оболочку, которая покрывает поверхность легких и внутреннюю часть грудной клетки. Патологическая жидкость скапливается в пространстве между легкими и грудной клеткой. В норме здесь содержится немного жидкости, около 3-5 мл, — она необходима для амортизации и уменьшения трения дыхательного органа о ребра. Дополнительная жидкость затрудняет дыхание и вызывает сдавление легких.
Важно! Интерпретировать результаты КТ легких может только врач-рентгенолог. Компьютерная томография показывает поражение легких при вирусной пневмонии. Чтобы достоверно определить тип инфекционного возбудителя воспаления легких, пациенту следует сделать ПЦР.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
Проблемы с лёгкими не бывают лёгкими
О чём говорит “матовое стекло”?
Все мы следим за ситуацией с пандемией, связанной с коронавирусом. Огромный поток информации часто сопровождается специальными медицинскими, не всегда понятными для обычных людей терминами: “дистресс-синдром”, “матовое стекло”, “коллективный иммунитет” и т. д. Попробуем разобраться в этих понятиях.
Общеизвестно, что коронавирус попадает с воздухом в верхние дыхательные пути. Проникая в клетки, вирусы начинают размножаться, разрушают клетки и попадают в кровь. Человек, у которого нормальный иммунитет, справится с инфекцией. Клинически это выглядит чаще всего так: повышение температуры на полтора-два дня, общее недомогание, слабость, редкий сухой кашель, першение в горле. И человек выздоравливает. Это лёгкое течение инфекции, так болеют многие заразившиеся.
Примерно у 20 процентов заболевших вирус провоцирует развитие пневмонии. Это случается, если вирусы попадают в организм со сниженным иммунитетом, часто — с тяжёлыми хроническими заболеваниями: сахарным диабетом, онкологическими заболеваниями, патологиями сердечно-сосудистой системы и особенно хроническими заболеваниями лёгких. В группе риска — пожилые люди с букетом болезней.
Дальнейшее развитие инфекции происходит так: поразив клетки верхних дыхательных путей, вирусы распространяются по кровеносным сосудам, поражая эпителий альвеол, а также желудка, кишечника, почек, у которых на поверхности есть фермент АПФ2. Соединяясь с ним, вирусы проникают в эпителиальные клетки и начинают очень быстро размножаться, разрушая их. Кроме того, коронавирус обладает специфическим влиянием на лимфоциты: уменьшает их количество, а также снижает сопротивляемость организма к инфекциям.
Это приводит к тому, что ткань лёгких, повреждённая SARS-CoV-2, становится мишенью и для бактерий, которые более-менее мирно обитают в дыхательных путях, активизируясь при малейшей возможности. В итоге развивается тяжёлая вирусно-бактериальная пневмония. В альвеолах происходит образование воспалительного экссудата, препятствующего газообмену кислорода между лёгочной тканью и кровеносными сосудами, что может привести к дыхательной недостаточности.
У больного повышается температура, появляется одышка, усиливается кашель, при котором возникают боли в груди. Появляется мокрота, при присоединении вторичной бактериальной крови она приобретает зеленовато-жёлтый оттенок. Нарастает слабость, головная боль, сердцебиение. Это типичные признаки пневмонии.
Коронавирусная пневмония имеет характерное течение, которое сильно отличает её от воспалений лёгких другого происхождения.
Одышка может развиться без температуры, на первый план выходят резкая слабость, ухудшение самочувствия, особенно у пожилых людей.
Начало пневмонии может быть без явных признаков патологии лёгких. Вирус поражает эпителий тонкого кишечника: человека беспокоят боли и дискомфорт в животе, расстройство стула. Может наблюдаться снижение количества мочи при поражении эпителия почек.
Быстрый переход от бессимптомного или лёгкого течения заболевания к тяжёлой форме, которая при отсутствии помощи в первые часы может стать причиной летального исхода.
И здесь важная рентгенологическая диагностика.
При рентгеновском излучении наиболее плотные ткани, такие как кости, поглощают лучи и поэтому выглядят белыми. Наименее плотные, как лёгкие, состоящие в основном из воздуха, — чёрными. Серыми выглядят ткани, которые частично задерживают излучение.
“Синдром матового стекла” — один из вариантов того, как зоны лёгочной патологии выглядят на КТ коронавирусного пациента: бледные помутнения, которые в радиологии называют “синдромом матового стекла”. Он показывает, что лёгочная ткань, которая должна быть воздушной и не задерживать лучи, в этих зонах незначительно уплотнилась. Значит, альвеолы частично заполнились патологическим жидкостным содержимым.
Консолидация лёгочной ткани
Если лёгочная ткань полностью потеряла воздушность, то она становится ещё более плотной и непроглядной, чем “матовое стекло”. Такой рисунок называют консолидацией.
При вирусной пневмонии на КТ выявляются двусторонние инфильтраты в лёгких в виде “матового стекла” или консолидации, имеющие преимущественное распространение в нижних и средних зонах лёгких.
Поскольку коронавирусная пневмония опасна быстрым переходом от бессимптомной формы к тяжёлой критической ситуации, которая требует срочного врачебного вмешательства, в начале апреля в Москве в Клиническом комитете по борьбе с коронавирусной инфекцией было принято решение отказаться от разделения стационаров на коронавирусные и для лечения пневмоний. Как пишет главный врач больницы в Коммунарке Денис Проценко, сейчас большинство новых случаев пневмонии среди населения вызваны коронавирусом. Но тесты на коронавирус иногда выдают ложноотрицательный результат, их точность не более 70—80 процентов.
Из-за этого комитет и решил изменить маршрутизацию пациентов. Теперь если у пациента нет результатов теста, но есть характерные симптомы, а на компьютерной томографии врачи видят признаки пневмонии, человека госпитализируют в стационар и считают больным коронавирусом. Это позволило защитить персонал больниц, которые теперь работают с такими больными по другим стандартам.
Примерно в одном из шести случаев коронавирусная пневмония принимает тяжёлое течение и называется “Тяжёлый острый респираторный синдром (SARS)”, атипичная пневмония с развитием дыхательной недостаточности из-за резкого нарушения газообмена. Она приводит к ОРДС — острому респираторному дистресс-синдрому, который проявляется в виде нарушения доставки кислорода к другим органам. Развивается гипоксия всех органов и, как следствие, полиорганная недостаточность.
На выручку организму приходит иммунная система, которая начинает бороться не только с вирусами, но и с бактериями, накапливающимися в лёгких. В результате развивается гиперактивация иммунной системы, её клетки начинают в очень больших количествах вырабатывать особые вещества, которые называются цитокинами, и выбрасывать их в кровь, чтобы, с одной стороны, бороться с инфекцией, а с другой — привлекать другие клетки иммунной системы. Это состояние называется цитокиновым штормом.
При массивном выбросе цитокининовых факторов повреждаются стенки мелких капилляров, окружающих альвеолы, увеличивается их проницаемость, что ведёт к проникновению плазмы крови в лёгкие. Ответная реакция на это — сужение сосудов и повышение в них тромбообразования. Этот процесс приводит к массивному повреждению всей лёгочной ткани, в том числе не поражённой вирусом или бактериями. Развивается тяжёлая дыхательная, а следом и сердечная недостаточность. Довольно быстро присоединяется полиорганная недостаточность, когда один за другим начинают отказывать различные органы. Без немедленных врачебных действий человек умирает.
Для диагностики и лечения таких экстренных состояний в специализированных отделениях имеется вся необходимая аппаратура. Основным методом лечения является искусственная вентиляция лёгких либо экстракорпоральная мембранная оксигенация, когда кровь насыщается кислородом. Во время процедуры к пациенту подсоединяют специальное газообменное устройство, которое как раз и предназначено для насыщения крови кислородом и удаления из неё углекислоты.
Трагизм этих тяжёлых осложнений заключается в том, что у ослабленных больных они развиваются очень быстро — счёт порой идёт не на дни, а на часы. Поэтому так важно вовремя доставить больного в специализированное отделение больницы.
Коллективный иммунитет (англ. “herd immunity” — дословно “стадный иммунитет”) — это эффект сопротивления инфекции популяции людей, члены которой имеют к ней личный иммунитет. Иначе говоря, когда переболело либо было привито достаточное число людей, распространение инфекции приостанавливается. Причём в этом случае меньше шансов заболеть и у тех, кто не переболел или не был вакцинирован.
Для каждого вируса показатель группового иммунитета свой. В Роспотребнадзоре заявляют, что для коронавируса он предварительно оценивается в 60—70 процентов, а в нашей стране его показатель чуть больше трёх процентов.
Вот почему мы все так ждём прививку от коронавируса, ведь пока коллективный иммунитет у нас достигается только за счёт переболевших людей.
Рекомендации по УЗИ легких в медицине внутренних болезней. Часть вторая
Авторы: Natalia Buda, Wojciech Kosiak, Marcin Wełnicki, Agnieszka Skoczylas, Robert Olszewski, Jakub Piotrkowski, Szymon Skoczyński, Elżbieta Radzikowska, Ewa Jassem, Elżbieta Magdalena Grabczak, Piotr Kwaśniewicz, Gebhard Mathis, Tudor P. Toma
▣ Интерстициальные заболевания легких, связанные с фиброзом легких
Легочные патологии, связанные с уплотнениями ткани легкого
▣ Субплевральные злокачественные поражения
Ультразвуковая оценка функции диафрагмы у пациентов с хронической обструктивной болезнью легких (ХОБЛ) может оказаться полезной при прогнозировании терапевтической эффективности (например, неинвазивной вентиляции (НИВ)).
Ультрасонография позволяет оценить характеристики движения диафрагмы, такие как амплитуда, сила и скорость сокращения, особые модели движения и изменения толщины диафрагмы во время вдоха.
Публикации ясно указывают на то, что прикроватное ультразвуковое исследование легких, проводимое обученными клиницистами, является лучшим решением, чем транспортировка пациента в отделение радиологии для проведения там ультразвукового исследования легких. У клинициста есть данные из истории болезни пациента и его физикального обследования, а также сведения о текущем состоянии пациента, которые влияют на точность окончательного диагноза.
Методика проведения ультразвукового исследования легких у пациентов с внутренними болезнями представлена на рисунке 1.
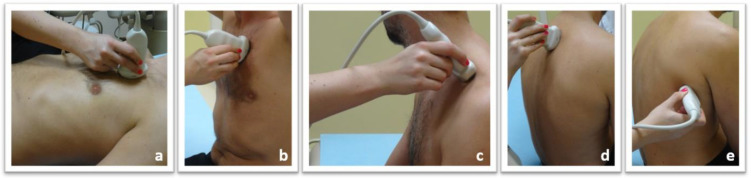
Рисунок 1 : Техника УЗИ легких у пациентов: Ультразвуковое исследование легких проводится с помощью конвексного и линейного датчика в положении лежа на спине и / или сидя: (а) сканирование передней грудной стенки в положении лежа на спине; (b) сканирование передней грудной стенки в сидячем положении; (c) оценка выступов через надключичную ямку; (d) оценка задней грудной стенки в положении сидя; (e) оценка заднебоковой стенки грудной клетки в положении сидя.
Дополнительные предложения экспертов
Конвексные (или, возможно, микроконвексные, или секторные) и линейные датчики рекомендуются при обследовании пациента в стабильном клиническом состоянии. Пациента можно обследовать в положении сидя или лежа (за исключением пациентов в вынужденном положении или с ортопноэ, у которых обследование проводится в сидячем или полусидячем положении).
Практические аспекты ультразвукового исследования легких
В литературе есть много предлагаемых протоколов УЗИ легких. Некоторые из них предназначены для быстрой оценки состояния пациента с острой одышкой (например, протокол BLUE), в то время как другие используются для полуколичественной оценки легочной недостаточности у пациентов с сердечной недостаточностью (сканирование протокола 28, также используется у пациентов, находящихся на гемодиализе, или его модификации). Авторы данного документа предлагают придерживаться следующих общих принципов экспертизы:
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
При анализе полученного ультразвукового изображения в первую очередь ответьте на следующие вопросы:
Примерные ультразвуковые изображения вместе с кратким описанием показаны на рисунках 2-6.
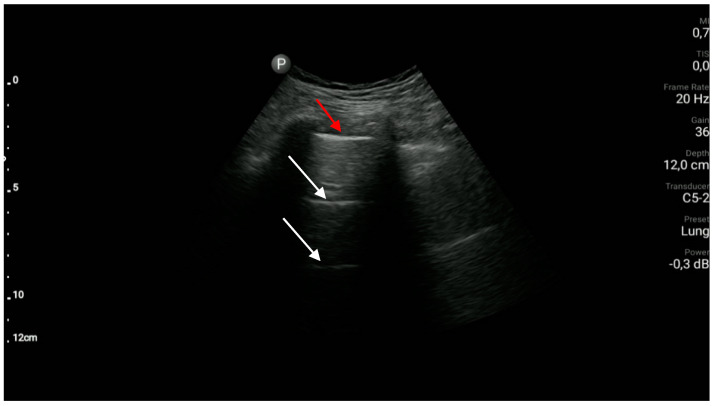
Рисунок 2 : Нормальная плевральная линия (красная стрелка) и артефакты А-линии (белые стрелки).
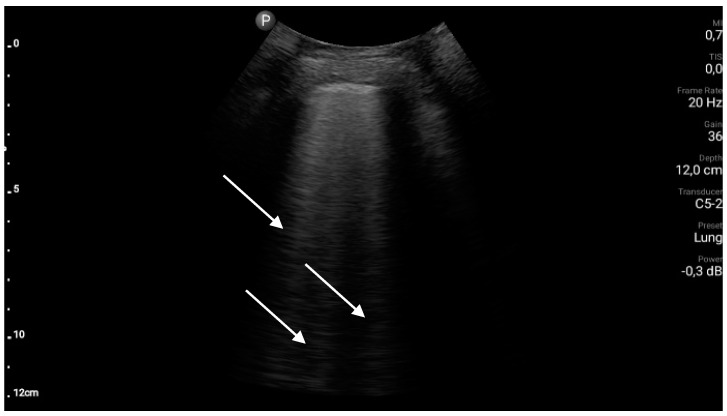
Рисунок 3 : Артефакты B-линии (белые стрелки).
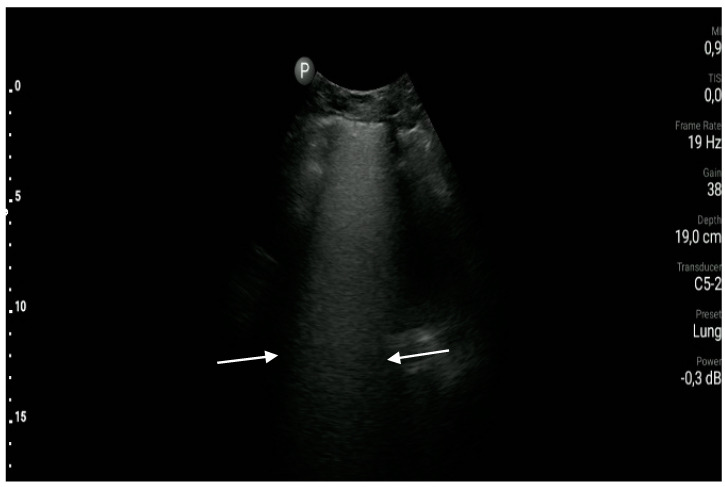
Рисунок 4 : Так называемое «белое легкое», значительное количество B-линий, которые нельзя визуализировать отдельно (область между белыми стрелками).
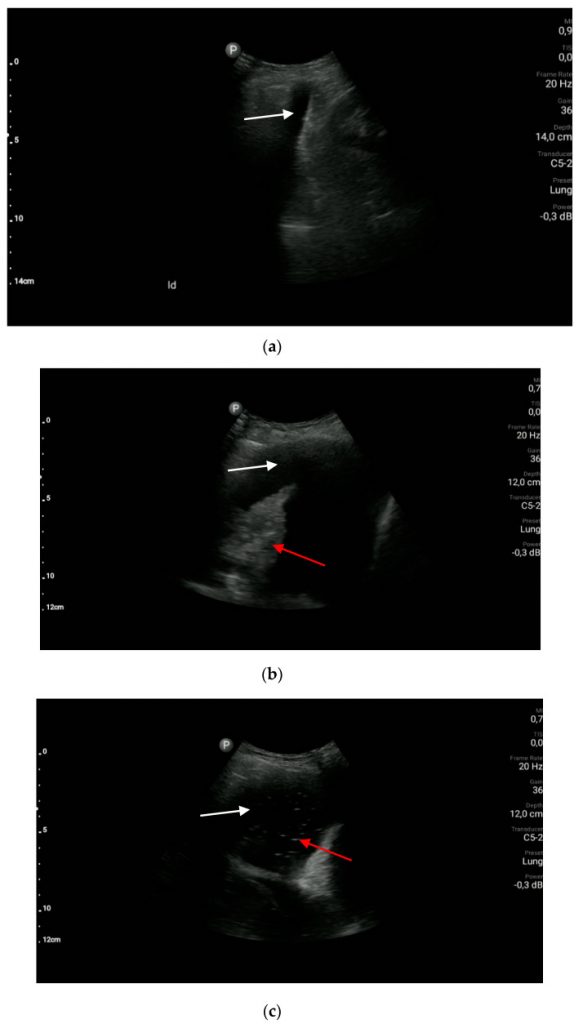
Рисунок 5 : Плевральный выпот: (а) небольшое количество безэховой жидкости (белая стрелка); (b) большое количество безэховой жидкости (белая стрелка) и ателектаз (красная стрелка); (c) большое количество жидкости (белая стрелка) и гиперэхогенные включения (красная стрелка), свидетельствующие об эмпиеме плевры.
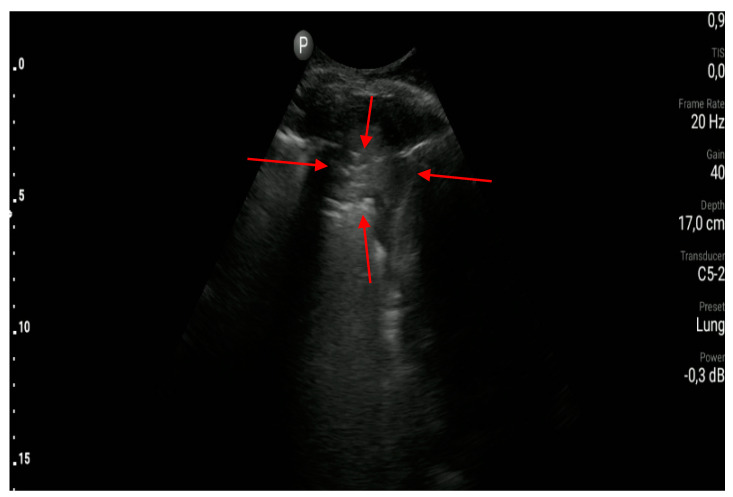
Рисунок 6 : Субплевральное уплотнение (между красной стрелкой).






