Лимфаденит у детей
Лимфаденит у детей – это воспалительная реакция лимфатических узлов в ответ на локальные или общие патологические процессы в организме. Серозный лимфаденит у детей протекает с увеличением, уплотнением, болезненностью лимфоузлов; гнойный лимфаденит сопровождается местными (гиперемией, отеком) и общими симптомами (резким ухудшением самочувствия, лихорадкой). Диагноз лимфаденита у детей устанавливается на основании клинического осмотра, общего анализа крови, УЗИ и пункции лимфоузлов. В лечении лимфаденита у детей применяется консервативная тактика (антибактериальная, десенсибилизирующая, дезинтоксикационная терапия, местные аппликации, УВЧ) или хирургическое вскрытие и дренирование гнойного очага с обязательной ликвидацией первичного источника инфекции.
МКБ-10
Общие сведения
Лимфаденит у детей – инфекционный или неинфекционный воспалительный процесс в периферических органах лимфатической системы – лимфоузлах. Лимфадениту принадлежит одно из ведущих мест по частоте встречаемости в педиатрической практике, что обусловлено морфофункциональной незрелостью лимфатической системы ребенка. Чаще всего лимфаденит наблюдается у детей в возрасте от 1 до 6 лет и имеет более бурное течение, чем у взрослых. Лимфаденит у детей развивается вторично, осложняя течение основных инфекционно-воспалительных заболеваний, поэтому увеличение лимфатических узлов у ребенка может обнаруживаться различными детскими специалистами: врачом-педиатром, детским отоларингологом, детским стоматологом, детским хирургом, детским иммунологом, детским ревматологом и др.
Причины
Рост и развитие лимфоидных образований у детей продолжается до 6-10 лет; этот период связан с повышенной восприимчивостью к различным инфекционным агентам и недостаточной барьерно-фильтрационной функцией. Лимфоузлы, как элементы иммунной защиты, вовлекаются во все патологические процессы, протекающие в организме: распознавая и захватывая чужеродные частицы (бактерии, токсины, продукты распада тканей), они препятствуют их распространению из местного очага и попаданию в кровь.
Лимфаденит у детей чаще всего имеет неспецифический генез, его основными возбудителями являются гноеродные микроорганизмы, в первую очередь, стафилококки и стрептококки. При лимфадените у детей обычно имеется первичный очаг острого или хронического гнойного воспаления, из которого инфекция попадает в лимфоузлы с током лимфы, крови или контактным путем.
В некоторых случаях лимфаденит у детей может быть связан с заболеваниями крови (острыми и хроническими лейкозами), опухолями лимфоидной ткани (лимфосаркомой, лимфогрануломатозом), а также травматическим повреждением самих лимфоузлов. Лимфаденит обычно наблюдается у детей с лимфатико-гипопластическим диатезом, часто болеющих ОРВИ, имеющих в анамнезе сопутствующие герпесвирусные инфекции (ЦМВ, вирус Эпштейна-Барра) и хронические заболевания ЖКТ.
Классификация
В зависимости от типа возбудителя выделяют неспецифический и специфический лимфаденит у детей, который может иметь острое (до 2-х недель), подострое (от 2-х до 4-х недель) или хроническое (более месяца) течение. По характеру воспалительных изменений лимфатических желез у детей различают серозные (инфильтрационные), гнойные, некротические (с расплавлением узлов) лимфадениты и аденофлегмоны.
Симптомы
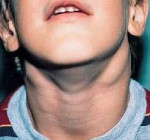
Серозная стадия острого неспецифического лимфаденита у детей (1-3 сутки заболевания) проявляется болезненными, заметно увеличенными в размерах и плотно-эластичными на ощупь регионарными лимфоузлами, без потери их подвижности и развития местной кожной реакции. Общее состояние ребенка не нарушено, температура колеблется от нормальных до субфебрильных значений.
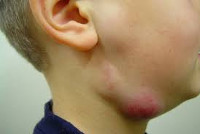
Переход острого лимфаденита в гнойную стадию (3-6 сутки заболевания) протекает с ярко выраженными местными признаками и резким ухудшением самочувствия детей. Наблюдаются признаки интоксикации: озноб, высокая температура (до 40ºС), головная боль, сильная слабость, отсутствие аппетита и нарушение сна. В области пораженных лимфоузлов возникают интенсивные тянущие или стреляющие боли, явления периаденита, местная гиперемия и отек кожи. Возможно развитие аденофлегмоны с появлением очагов флюктуации и выходом гнойного воспаления за пределы лимфоузла. Аденофлегмоны челюстно-лицевой области могут осложниться тромбозом кавернозного синуса, медиастинитом, сепсисом.
Хроническая форма лимфаденита у детей может развиться первично, если возбудителями являются слабовирулентные микроорганизмы, или стать продолжением острой формы заболевания. При хроническом течении вне обострения лимфоузлы увеличены, ограничены в подвижности, достаточно плотные, но безболезненные; самочувствие ребенка не нарушено; нагноение развивается редко. При наличии у ребенка очага хронической инфекции, длительно поддерживающего вялотекущий лимфаденит, лимфоузлы постепенно разрушаются и замещаются грануляционной тканью.
Туберкулезный лимфаденит у детей имеет продолжительное течение, ограничивается обычно шейной группой лимфоузлов, собранных в плотный, безболезненный, значительный пакет, похожий на ошейник. Туберкулезный лимфаденит у детей может осложняться казеозным распадом, образованием свищевых ходов, рубцовыми изменениями кожи.
Специфический лимфаденит, связанный с вакцинацией против туберкулеза («бецежеит»), может развиться у детей с низкой и измененной общей реактивностью, проявляясь хроническим кальцинирующим казеозным поражением подмышечных лимфоузлов. Генерализованный лимфаденит у детей отмечается при диссеминированном туберкулезе легких и хронической туберкулезной интоксикации; сопровождается характерным фиброзированием узлов («железы-камушки»).
Диагностика
Диагностика лимфаденита у детей включает тщательный физикальный осмотр, оценку клинической картины и анамнеза заболевания, исследование клинического анализа крови, УЗИ лимфатических узлов и ряд дополнительных дифференциально-диагностических исследований. Выявление лимфаденита у детей может потребовать обследования у врачей различных специальностей: педиатра, инфекциониста, детского отоларинголога, гематолога, хирурга, фтизиатра.
В ходе диагностики необходимо установить этиологию лимфаденита у детей, выявить первичный очаг гнойного воспаления. Вспомогательными методами выявления туберкулезного лимфаденита у детей служат туберкулиновые пробы, рентгенография грудной клетки, диагностическая пункция и бактериологический посев материала. При подозрении на онкологический процесс выполняется биопсия лимфатических узлов с цитологическим и гистологическим исследованием ткани.
Дифференциальная диагностика лимфаденитов различной локализации у детей проводится с опухолями слюнных желез, метастазами злокачественных новообразований, флегмоной, ущемленной паховой грыжей, остеомиелитом, системными заболеваниями (саркоидоз, лейкоз), диффузными заболеваниями соединительной ткани (ювенильный ревматоидный артрит, системная красная волчанка, дерматомиозит).
Лечение лимфаденита у детей
Лечение лимфаденита у детей определяется стадией, типом заболевания, степенью интоксикации и направлено на купирование инфекционно-воспалительных процессов в лимфоузлах и устранение первичного очага инфекции.
При остром серозном и хроническом неспецифическом лимфадените у детей применяют консервативную терапию, включающую антибиотики (цефалоспорины, полусинтетические пенициллины, макролиды), десенсибилизирующие средства, местное лечение (сухое тепло, компрессы с мазью Вишневского, УВЧ). Показаны общеукрепляющие препараты – кальция глюконат, аскорутин, витамины, иммуностимуляторы.
При отсутствии эффекта терапии или переходе лимфаденита в гнойную стадию, ребенка госпитализируют и проводят экстренное вскрытие, дренирование и санацию гнойного очага. В случае некротического лимфаденита у детей выполняют тщательный кюретаж полости, при необходимости производят удаление лимфоузла. В послеоперационном периоде показана комплексная противовоспалительная и дезинтоксикационная терапия. Лечение специфического туберкулезного лимфаденита у детей проводят в специализированных лечебных учреждениях.
Прогноз и профилактика
Прогноз лимфаденита у детей при своевременном адекватном лечении – благоприятный, при длительном хроническом течении возможно замещение лимфоидной ткани на соединительную; иногда в области пораженных лимфоузлов развивается нарушение лимфооттока (лимфостаз).
Предупреждение лимфаденита у детей заключается в устранении источников хронической инфекции, своевременном лечении зубов, травматических и гнойных поражений кожи и слизистых оболочек, повышении общей и местной сопротивляемости организма.
Почему воспаляются лимфоузлы на шее, и что делать?
Лимфатические узлы – это своего рода биологический фильтр, защищающий организм человека от проникновения чужеродных патогенов. Они содержат специфические иммунные клетки-лимфоциты, которые подавляют активность рост и активность возбудителей различных заболеваний.
Аномальные размеры лимфатического узла – сигнал о том, что в организме происходит борьба с болезнью. Локализация находиться в зоне воспаления лимфатического узла. Это первые органы, которые страдают от удара, когда количество возбудителей значительно превышает норму.
Классификация шейного лимфаденита
Острый лимфаденит шеи, сопровождается сильными болями и покраснением лимфатических узлов. Поскольку это не самостоятельное заболевание, а симптом, сначала лечат не лимфатические железы, а саму болезнь. При хроническом шейном лимфадените лимфатические узлы значительно увеличены.
Зависимость конкретного лимфатического узла от заболевания
От области локализации увеличенных лимфоузлов можно сделать предположение по поводу того, о каком заболевании идет речь. Даже при самостоятельном определении причины произошедших в организме изменений не стоит заниматься самолечением, т. к. это может привести к необратимым процессам в организме.
Таблица – Локализация лимфатических узлов, зоны дренирования и причины увеличения
На буграх затылочной кости
Кожный покров задней части шеи и волосистой части головы
В области сосцевидного отростка
Среднее ухо, ушная раковина (справа или слева), височная часть скальпа
локальные инфекционные процессы;
В верхнем шейном треугольнике
Ухо, кожа лица, слюнные железы, зев и ротовая полость, слизистые носа, миндалины и язык
В нижнем шейном треугольнике
Органы шеи, кожа грудной клетки и верхних конечностей, подмышечные и шейные лимфоузлы
местные инфекционные поражения;
опухоли шеи и головы;
Органы брюшины и грудина
Кожный покров верхней части грудины
новообразования молочной железы;
Почему воспаляются лимфоузлы на шее
Лимфатические узлы расположены по всему телу и служат для того, чтобы обезвреживать патогены, инородные вещества или раковые клетки. С этой целью они производят определенный тип лейкоцитов и лимфоцитов. Каждый лимфоузел является, так сказать, фильтрующей станцией определенной области.
Если лимфатические узлы набухают только в определенных местах, это дает врачу доказательства возможных заболеваний. Опухшие лимфоузлы указывают на активность заболевания.
Увеличение лимфатических узлов также может указывать на наличие ВИЧ. Опухолевые заболевания (лимфолейкоз) могут влиять на сам организм. Укусы насекомых и аллергия также провоцируют появление данного симптома.
Вариации симптомов шейного лимфаденита
Клиническая картина зависит от типа возбудителя и тяжести первичного заболевания. При вирусной инфекции организма, лимфатические узлы увеличиваются, становятся болезненными, но все эти изменения исчезают сами по себе через несколько недель.
Однако при бактериальной инфекции симптомы воспаления лимфатических узлов на шее выглядят по-разному, т. к. такие заболевания обычно сопровождаются образованием и накоплением гнойных масс. Лимфоузлы на шее заметно увеличиваются, становятся твердыми и хорошо заметными.
Если наблюдаются вышеперечисленные симптомы, необходимо обратиться к врачу. Дело в том, что лимфаденит на начальной стадии гораздо легче вылечить. В запущенных случаях без хирургического вмешательства не обойтись.
Что делать при подобных симптомах
Лечение опухших лимфатических узлов всегда зависит от причины дискомфорта. В более тяжелых случаях, бактериальная инфекция являющаяся триггером, подлежит лечению антибиотиками. Если отек сохраняется более 2-3 недель или дискомфорт возвращается, следует принимать кардинальные меры.
При тактильном осмотре врач определит, является ли уплотнение жестким или мягким, подвижным или неподвижным, и вызывает ли прикосновение боль. Эта информация уже может быть чрезвычайно полезна для определения причины. Самолечение в данном случае недопустимо. Даже если при воспалении лимфоузлов на шее отсутствует высокая температура, консультация со специалистом является залогом скорейшего выздоровления и исключения вероятности развития осложнений.
Лечение шейного лимфаденита
Если увеличенные лимфатические узлы мягкие и безболезненные, значит, иммунная система активно действует против болезнетворных организмов. После того, как инфекция побеждена, размер узлов возвращается к норме.
Лечение шейного лимфаденита следует начинать с выявления причин инфекции и устранения источника. После гриппа, ангины, острых дыхательных путей лимфатические узлы возвращаются в норму без лекарств спустя некоторое время. В противном случае врач может назначить противовоспалительные препараты.
От точности диагностики будет зависеть методика лечения. Индивидуальная схема терапии разрабатывается только после получения результатов проведенного обследования.
Если медикаментозная терапия недостаточно эффективна, тогда проводится операция по удалению лимфоузлов – лимфодиссекция. Необходимость в хирургическом вмешательстве возникает для получения материалов, чтобы провести гистологическое исследование. Такой подход позволяет определить тип и стадию происходящих в организме нарушений и подобрать эффективную схему лечения.
Профилактика шейного лимфаденита
Чем лечить воспаленные лимфоузлы на шее, может ответить только опытный врач. Если вовремя не посетить специалиста, то не исключено, что в организме будет дальше прогрессировать заболевание. Если в процессе острого течения не принять меры, то болезнь становится хроническим, что значительно осложняет процесс выздоровления.
У ребенка увеличены шейные лимфоузлы что делать
а) Анатомия шеи. Нижней границей шеи являются ключицы. Сверху и спереди область шеи ограничена нижней челюстью, сверху и сзади — основанием черепа. На шее выделяют различные треугольники и фасциальные пространства.
Каждую половину шеи можно разделить на два больших треугольника, передний и задний, которые разделяет грудинно-ключично-сосцевидная мышца. Далее передний треугольник шеи подразделяется на четыре более мелких треугольника: двубрюшный, сонный, мышечный и подподбородочный. Задний треугольник подразделяется на два меньших треугольника: затылочный и подключичный.
Кости, хрящи и мышцы отделяют треугольники друг от друга. Знание содержимого каждого из треугольников помогает в диагностике и планировании лечения при самых различных патологических состояниях шеи, от опухолей до проникающих травм и инфекций.
При рассмотрении шеи в поперечном сечении можно выделить несколько клетчаточных пространств, разделенных фасциями. Выделяют две основные фасции шеи: поверхностную и глубокую. Поверхностная фасция шеи окутывает платизму и мимические мышцы. Глубокая шейная фасция разделяется на три листка: поверхностный, средний и глубокий. Поверхностный листок глубокой шейной фасции покрывает трапециевидную, грудинно-ключично-сосцевидную и мышцы, крепящиеся к подъязычной кости.
Средний листок глубокой шейной фасции окутывает глотку, гортань, трахею, пищевод, щитовидную и паращитовидные железы, а также глубокие мышцы шеи. Глубокий листок глубокой шейной фасции (предпозвоночная фасция) окутывает позвоночный столб и окружающие его мышцы. Фасциальные влагалища ограничивают распространение инфекционных процессов (например, абсцессов) вдоль шеи. Знание организации клетчаточных пространств шеи позволяет определить этиологию, интерпретировать симптомы и прогнозировать осложнения инфекций глубоких фасциальных пространств шеи.
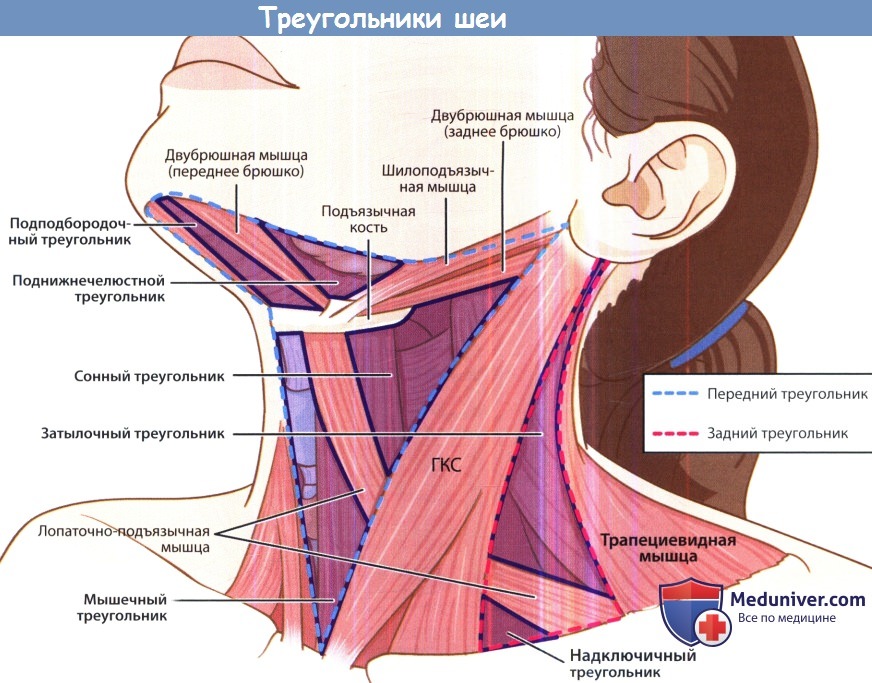
ГКС — грудино-ключично-сосцевидная мышца. 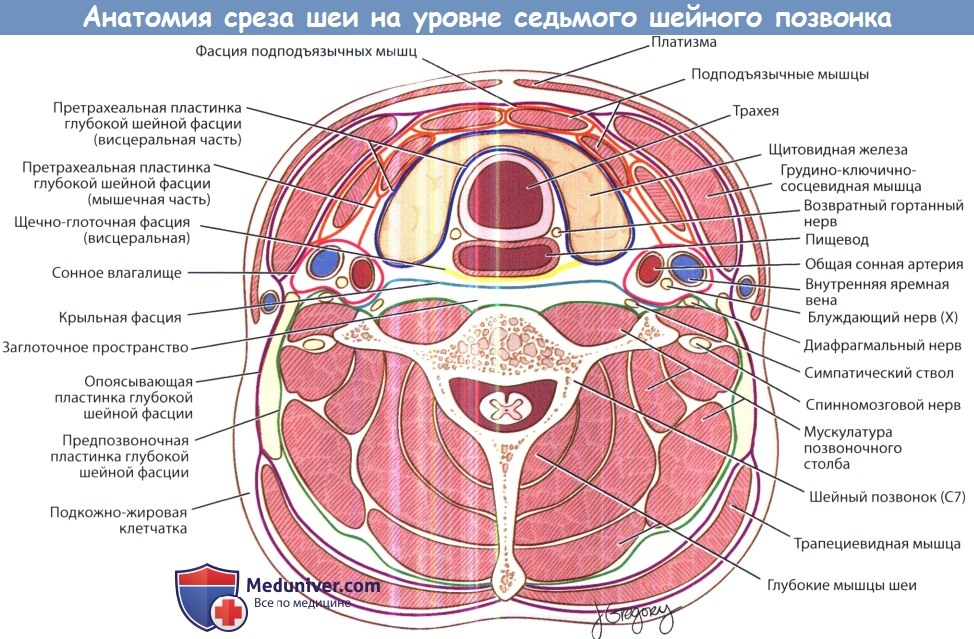
Фасциальные пространства шеи.
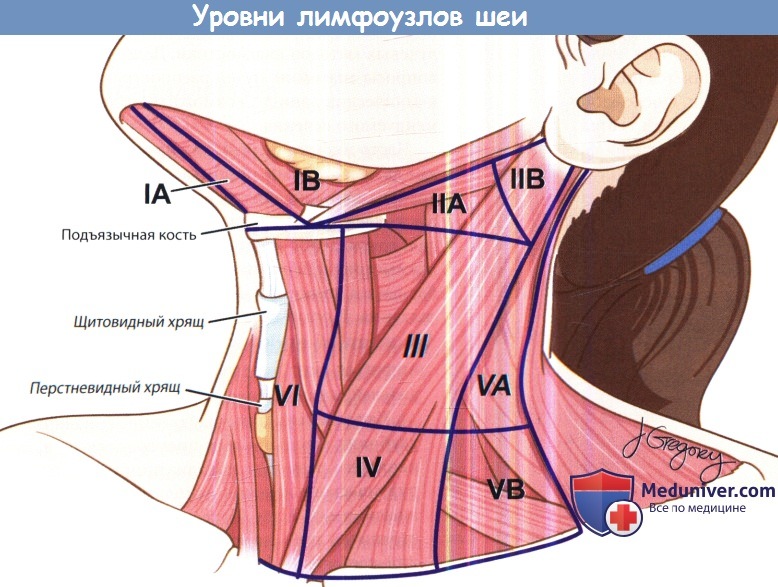
б) Причины увеличения лимфоузлов шеи у детей. Шейные лимфоузлы принято группировать по уровням. Всего на шее выделяют шесть уровней лимфоузлов. Уровень I ограничен сверху нижней челюстью, снизу подъязычной костью, латеральными границами его являются передние края грудинно-ключично-сосцевидных мышц. Уровни II, III и IV располагаются приблизительно вдоль грудинно-ключично-сосцевидной мышцы. Уровень II сверху ограничен сосцевидным отростком, снизу — подъязычной костью.
Уровень III расположен между подъязычной костью и перстневидным хрящом, уровень IV между перстневидным хрящом и ключицей. Уровень V расположен позади грудинно-ключично-сосцевидной мышцы. Уровень VI располагается медиальнее грудинно-ключично-сосцевидных мышц и ниже подъязычной кости.
Внимательное обследование шеи является ключевым моментом осмотра любого ребенка. Шею следует тщательно осмотреть и пропальпировать. Лимфоузлы могут пальпироваться и в норме. Нормальные лимфоузлы обычно имеют следующие характеристики: безболезненны, смещаются по отношению к коже и глубжележащим тканям, имеют сферическую или овальную форму, не больше 10 мм в диаметре.
Обнаружение болезненного лимфоузла или лимфоузла больше 10 мм у ребенка, перенесшего недавно респираторную инфекцию или инфекцию головы и шеи, является нормой. Изолированная шейная лимфаденопатия должна насторожить врача. Тщательный сбор анамнеза и внимательный осмотр часто позволяют найти причинную инфекцию, протекающую субклинически. Насторожить врача должны следующие признаки: если в течение 4-6 недель после разрешения инфекционного заболевания сохраняются узлы больше 10 мм в диаметре и/или болезненные лимфоузлы; узлы, спаянные с окружающими тканями; узлы больше 20 мм вне зависимости от наличия или отсутствия острого заболевания, а также флюктуация, которая может быть признаком некроза или формирования абсцесса.
Иногда для постановки диагноза достаточно лишь одного осмотра, но в некоторых случаях показано использование дополнительных методов диагностики. К примеру, лимфоузлы, расположенные глубже грудинно-ключично-сосцевидной мышцы, достаточно сложно пропалъпировать и дифференцировать от других образований шеи. Соответственно, если полностью пропальпировать узел невозможно, то невозможно оценить и его размер. Кроме того, использование лучевых методов диагностики позволяет определить соотношение лимфоузла с другими органами и крупными сосудами, что может быть крайне полезно при планировании хирургического лечения.
При наличии показаний методом выбора является КТ с контрастом. Воздействие ионизирующего излучения всегда должно сводиться к минимуму, особенно для пациентов детского возраста. Разумное использование лучевых методов позволяет снизить риск повреждения хромосом и формирования онкологических заболеваний.
Оториноларингологов часто вызывают на консультацию к пациентам с целью определить причину лимфаденопатии или отличить нормальные лимфоузлы от патологических. Пользуясь информацией, приведенной выше, а также данными клиники, необходимо принять решение: наблюдать за пациентом или начинать лечение. Более того, оториноларинголог должен суметь объяснить пациенту, его родителям и педиатру, почему именно он принял то или иное решение.
Лечение шейной лимфаденопатии зависит от ее причины. Иногда поначалу этиологию лимфаденопатии установить не удается, поэтому внимание уделяется самим лимфоузлам. В соответствующих случаях можно прибегнуть к выжидательной тактике, например, в случае здорового ребенка с увеличением лимфоузлов не более 20 мм после перенесенной вирусной инфекции. Пациента и членов его семьи нужно убедить в том, что лимфоузлы сами по себе не представляют какой-либо опасности требуют не срочного лечения, а лишь наблюдения до самопроизвольного разрешения.
Если лимфаденопатия является вторичной по отношению к какому-либо инфекционному процессу, возможно назначение антибиотиков. Назначается 10-14-дневный курс амоксициллина с клавулановой кислотой (при аллергии на пенициллины антибиотиком выбора является клиндамицин). Если случай является диагностически неясным, возможно выполнение тонкоигольной биопсии узла с цитологическим исследованием биоптата (и/или с выполнением посева). В зависимости от возраста, уровня развития и готовности ребенка сотрудничать, биопсия выполняется либо под местной, либо под общей анестезией.
Если тонкоигольной биопсии для постановки диагноза оказалось недостаточно, а у врача все еще сохраняется высокая степень клинической настороженности, выполняется эксцизионная биопсия лимфоузла. В большинстве случаев она выполняется под общей анестезией в условиях операционной. После забора материала хирург может сразу же отправить его на определение грибкового и бактериального состава (аэробные, анаэробные, кислотоустойчивые бактерии). Кроме того, если материал был отправлен в свежем виде, возможно его исследование методом проточной цитометрии (этот метод позволяет патологу диагностировать лимфому).
Видео техники пальпации лимфатических узлов
Редактор: Искандер Милевски. Дата обновления публикации: 19.7.2021
Увеличение лимфатических узлов у детей
Содержание статьи
Лимфатические узлы в норме имеют овальную форму, малый диаметр (несколько мм), внешнюю капсулу из соединительной ткани. Располагаются в разных частях тела группами. В зонах паха, шеи, подмышек узлы находятся неглубоко под кожей. Обычно к возрасту 1 года родители могут прощупать их и оценить размеры, плотность.
Общие сведения
Органы лимфатической системы выполняют защитную роль в организме человека. Они служат барьером на пути вирусов, бактерий, а также отфильтровывают вредные вещества. Всего в организме взрослого человека присутствует более 450 лимфоузлов, а их максимальное количество формируется к 10-ти годам.
Лимфоузлы соединены лимфатическими сосудами – по ним циркулирует лимфа (жидкость с высоким содержание лимфоцитов, или «белых кровяных телец»). Вырабатываясь в костном мозге, лимфоциты циркулируют по организму, проходя сначала селезенку, затем лимфоузлы. Благодаря этому они получают способность вырабатывать антитела для уничтожения микробов. Источник:
А.Г. Румянцев, профессор, В.М. Чернов, профессор, В.М. Делягин, профессор
Синдром увеличенных лимфатических узлов как педиатрическая проблема
Практическая медицина, 2007, №5 (24), с.12-15
Когда в организм попадает инфекция, совершается своеобразная «атака» на нее, вследствие чего лимфоузлы могут увеличиваться (в этот период они активнее продуцируют антитела). После выздоровления узлы принимают нормальные размеры. Если их диаметр и плотность не возвращаются к первоначальному состоянию, ребенка необходимо показать врачу.
Как правильно оценить размеры лимфоузлов?
Родители должны аккуратно прощупать узлы. Иногда увеличение настолько сильное, что это заметно внешне. Также при воспалительных процессах в лимфоузлах (лимфадените) дети ощущают боль, поэтому самостоятельно указывают на проблемный участок. Прощупывать лимфоузлы не рекомендуется более двух раз в день, чтобы не спровоцировать ухудшение состояния.
Показатели нормы лимфатических узлов:
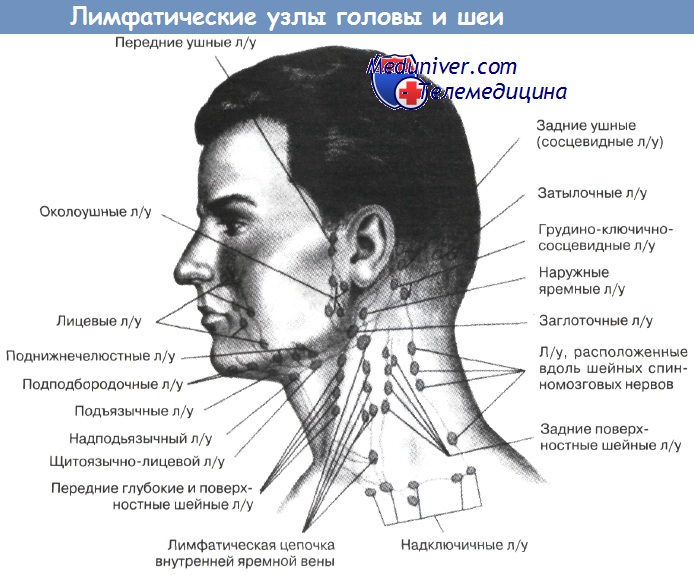
Причины увеличения и основные группы лимфоузлов
| Группа лимфатических узлов | Типичные причины увеличения | |||||
|---|---|---|---|---|---|---|
| Околоушная | Пиодермия (воспаление волосистой части головы, сопровождаемое гноем), воспаление наружного либо среднего уха, наличие вшей, атопический дерматит, экзема. | Различные воспаления в волосистой части головы, грибковые заболевания, краснуха и др. | Абсцесс челюсти, воспаление нижней губы, поражение передних зубов, стоматит. | Гингивит, стоматит, поражение зубов. | ||
| Шейная (по направлению мышц в задней части шеи) | Ангина, хронический тонзиллит, туберкулез миндалин, аденоиды, мононуклеоз инфекционной формы. | Скарлатина, ангина, «болезнь кошачьей царапины», ходжкинская либо неходжкинская лимфома (важно – это злокачественные онкологические процессы!), токсоплазмоз. | Опухоли, туберкулез лимфоузлов, инфекции носоглотки. | Инфекции предплечья или кисти. | Инфекции плеча или руки, реакция на вакцину, «болезнь кошачьей царапины». | Инфекции кожи, костей и мышц нижних конечностей, воспаление суставов, дерматит, воспалительные процессы в половых органах, реакция на вакцину, введенную в бедренную зону. Онкологическая настороженностьЛимфоузлы часто увеличиваются вследствие лимфогранулематоза (лимфома Ходжкина) либо лимфосаркомы (неходжкинская лимфома). Это злокачественные процессы, которые проявляются повышенной плотностью, безболезненностью и большим диаметром лимфоузлов при отсутствии других причин их деформации. Лимфатические узлы увеличиваются группами, несимметрично (например, с одной стороны шеи). На начальной стадии процесса сохраняется их подвижность, раздельное расположение. Если онкологический процесс продолжается без лечения, лимфоузлы могут спаиваться, редко возникает умеренная болезненность. Источник: Симптомы, при которых обязательна консультация врача – это увеличение лимфатических узлов: Методы диагностикиПосле осмотра и сбора жалоб и анамнеза специалист направляет ребенка на общее обследование. Оно включает рентгенографию, анализы крови и мочи. Дополнительно могут понадобиться такие исследования: Иногда детям в рамках диагностики назначают прием антибактериальных препаратов. По их эффективности подтверждают либо опровергают бактериальную природу недуга. Методы леченияУвеличенные лимфоузлы – это не самостоятельное заболевание, а симптом какого-либо другого. Поэтому терапия в этом случае сводится к устранению первопричины такой реакции. Скорость возвращения узлов к нормальному размеру различается, в зависимости от тяжести и вида основного заболевания. Если ребенок болеет очень часто, то ему рекомендуются иммуномодуляторы для усиления защитных сил организма. Выбор препарата должен осуществлять только врач. Важно! Увеличенные лимфоузлы нельзя прогревать – это может привести к развитию нагноения и заражению крови! Любое самолечение запрещено – причину и тип терапии определяет специалист. Преимущества обращения в «СМ-Клиника»«СМ-Клиника» – это коллектив одних из лучших в Санкт-Петербурге специалистов, передовое диагностическое оборудование и комфортные условия. У нас нет очередей, все исследования выполняются быстро, прием ведут врачи высокой квалификации. При увеличении у вашего ребенка лимфоузлов на шее или в любой другой зоне необходимо срочно обратиться к специалисту для диагностики и лечения. Промедление в ряде случаев очень опасно! Чтобы записаться на прием к педиатру, иммунологу или другому детскому специалисту, позвоните нам. Источники: |