Ребёнок долго кашляет. Когда волноваться?
✔ Кашель-это друг! Кашель нужен для эвакуации остатков слизи из легких.
✔ Это НОРМАЛЬНО. Если после ОРВИ держится вплоть до 6 и даже 8 недель, постепенно становясь все реже.
❗При кашле ПОСЛЕ ОРВИ никакое лечение и обследование не нужно
❗Ребенок с остаточным кашлем не заразен для окружающих!
❗Назначение при кашле после ОРВИ муколитиков, ингаляций (с физраствором и др), противокашлевых и прочих препаратов приводит к избыточной секреции слизи в дыхательных путях и более длительному сохранению кашля после ОРВИ!
✔ ❗ Единственное что нужно при кашле после ОРВИ- это успокоиться, увлажнять воздух, почаще проветривать, выйти на улицу чтобы побольше двигаться и способствовать выведению мокроты, проводить дыхательную гимнастику и перкуторный массаж. Важно устранить раздражающие факторы (краска, парфюм, табачный дым, сухой и теплый воздух, пыль и т.д.)
✔ Если после ОРВИ на фоне активных движений у ребенка усиливается кашель,- не пугайтесь! Это нормально, так выводится остаток мокроты из легких!
✔ В 90% случаев кашель обусловлен ОРВИ, но есть и другие причины
Пристального внимания требует кашель, который:
возник НЕ НА ФОНЕ ОРВИ
длится более 8 нед. после ОРВИ
прогрессирует (а не становится реже) в течение 4 нед. после ОРВИ
✔ Врач проводит сбор информации, осмотр и доп.диагностику, которая может включать в себя: рентген, оценку функции внешнего дыхания, лабораторные исследования и др и только потом устанавливает ДИАГНОЗ.
❗НЕЛЬЗЯ лечить кашель без установления его причины!
❗НЕ НУЖНО без установленного диагноза давать «сиропы от кашля», антигистаминные препараты, противокашлевые препараты (в тч на основе кодеина), антибиотики и тд!
❗Родителям детей с хроническим кашлем необходимо избегать курения при детях (даже в машине с открытым окном!), а лучше- совсем бросить курить, т.к. курение может усугубить кашель.
❗В первую очередь нужно найти причину кашля и ПОСТАВИТЬ ДИАГНОЗ.
ул. Советская, 181, г. Тамбов
☎ 45-25-19
⚠ Имеются противопоказания, необходима консультация специалиста.
Лечение остаточного кашля у детей
Остаточный кашель после перенесенного респираторного заболевания и особенно бронхита мешает ребенку вести полноценную активную жизнь и, конечно, тревожит родителей. Сложно не переживать, когда, казалось бы, полностью выздоровевший и бодрый ребенок без температуры, насморка и каких-либо признаков болезни весело скачет по детской площадке и вдруг резко начинает кашлять и не может остановиться. Или же когда, проснувшись, вы слышите из детской не «Доброе утро», а долгий изнурительный сухой или влажный кашель.
Причины остаточного кашля у детей
Во время ОРВИ, бронхита, трахеита, ларингита, пневмонии или коклюша поражается слизистая оболочка трахеи и бронхов. Даже после выздоровления она остается раздраженной и ей нужно время на восстановление и выведение остатков мокроты. На это может уйти как одна неделя, так и три — все зависит от тяжести перенесенного заболевания и того, много ли ваш ребенок вообще болеет. В любом случае остаточный кашель у ребенка после ОРВИ или другого простудного заболевания довольно часто сопровождает процесс восстановления слизистой и выведения остатков мокроты из бронхов.
Как лечить остаточный кашель у детей
Несмотря на то, что любой тип кашля у малыша всегда настораживает родителей, сильно тревожиться не стоит: остаточный кашель у ребенка — это распространенный симптом. Если нет никаких других характерных признаков серьезного заболевания, то наберитесь терпения и приступайте к лечению. Обязательно нужно помочь детскому организму справиться с недугом. Важно помнить, что неопасный сам по себе остаточный кашель может иметь серьезные последствия, ведь раздраженные бронхи — очень благоприятная среда для развития новой инфекции, которую легко подхватить в садике, в школе, в общественном транспорте. Если не предпринимать никаких мер, то процесс выздоровления может затянуться и закончиться осложнениями. Стало быть, чем быстрее вы вылечите остаточный кашель у ребенка, тем лучше.
Чтобы избавить ребенка от остаточного кашля после бронхита, ОРВИ или другого простудного заболевания, необходимо:
Часто остаточный кашель у ребенка лечат лекарствами с сильными действующими веществами. Но важно помнить, что их нельзя применять больше 5–10 дней, в то время как болезнь может беспокоить малыша гораздо дольше. Растительный, не содержащий спирта сироп от кашля Доктор МОМ ® подходит для детей от 3 лет. В отличие от химических лекарственных средств его можно принимать в течение двух-трех недель. В его состав входят экстракты 10-ти лекарственных растений, включая экстракты алоэ, имбиря и солодки. Сироп от кашля Доктор МОМ ® оказывает комплексное действие: муколитическое, отхаркивающее, противовоспалительное, а также бронхолитическое (препарат расширяет дыхательные пути, облегчая поступление воздуха в легкие при спазме бронхов). Это «идеальный союзник» в борьбе с остаточными явлениями.
Важно знать
Во время лечения остаточного кашля стоит предупредить окружающих ребенка взрослых — в школе, в детском саду или просто в гостях, — что его кашель не заразный. А если заболевание не проходит слишком долго или появляются другие симптомы, необходимо незамедлительно обратиться к врачу.
Лечение затяжного кашля у детей
Если кашель у ребенка не проходит более трех недель подряд, то мы имеем дело с затяжным кашлем. У детей он протекает тяжелее, чем у взрослых, так как детская слизистая более чувствительна и сильнее раздражается при кашле.
Чем лечить затяжной кашель
Если его не лечить, он может перейти в бронхит или пневмонию, поэтому нужно быть внимательным и грамотно подбирать лекарства. Не стоит заниматься самолечением и без назначения врача использовать антибиотики при затяжном кашле у ребенка – они могут не только не помочь, но и оказать негативное действие на микрофлору ЖКТ (желудочно-кишечный тракт). Однако не следует бросаться и в другую крайность – применять для лечения затяжного кашля у детей народные средства: прогревания, ингаляции над горячим картофелем, травяные отвары и полоскания горла. Нужно обратиться к врачу, чтобы получить адекватную схему терапии. Также при необходимости можно использовать препараты растительного происхождения. Однако прежде чем начать лечение кашля, необходимо выяснить его причину.
Причины возникновения затяжного кашля у детей
Чтобы знать, чем лечить затяжной кашель у ребенка, важно понять, каким именно возбудителем он был вызван. Такое состояние часто провоцируется не бактериями или вирусами, а бытовыми причинами. Ниже мы привели наиболее распространенные. Затяжной кашель у ребенка может быть вызван серьезными заболеваниями вроде бронхита, коклюша или пневмонии — и в каждом случае понадобится своя тактика лечения. Кроме того, затяжной лающий кашель порой имеет аллергическую природу, развивается на фоне неблагоприятной экологической обстановки, возникает на почве стресса или вследствие гастроэзофагеального рефлюкса — речь идет о нарушении пищеварения, при котором пища вместе с желудочным соком попадает обратно в пищевод, что и провоцирует приступ кашля.
Иногда же причины появления у ребенка затяжного кашля без температуры вполне безобидные и от них легко избавиться. К примеру, это слишком сухой и теплый воздух в квартире или большое количество пыли, осевшей за ночь на мягких игрушках. Одна из главных причин затяжного кашля — высокая чувствительность кашлевых рецепторов на фоне выделения мокроты после перенесенного бронхита, простуды, ОРВИ или гриппа. В этой ситуации ребенок в целом чувствует себя хорошо, но по-прежнему кашляет. Особенно сильные приступы случаются после активных игр на свежем воздухе, занятий спортом или, скажем, вдыхания холодного воздуха.
Что делать при затяжном кашле у ребенка
Если затяжной сухой или влажный кашель у ребенка наблюдается в процессе терапии дыхательной системы после перенесенного респираторного заболевания, важно следовать определенным рекомендациям, чтобы успешно его вылечить.
Сухой кашель у ребенка
Сам по себе кашель не является чем-то плохим. Наоборот, при влажном кашле организм избавляется от слизи, которая вырабатывается абсолютно у всех людей — и у больных, и у здоровых. Но сильный длительный кашель у ребенка без отделения мокроты — довольно тревожный симптом, который может говорить о развитии не только простуды, ОРВИ или бронхита. Иногда ребенок долго кашляет сухим кашлем на фоне коклюша или из-за того, что в дыхательные пути попал посторонний предмет — бусина, фрагмент пластика от игрушки или пуговица. В этом случае требуется безотлагательная врачебная помощь. Если лечение сухого кашля у детей будет начато несвоевременно, ухудшение состояния может приводить к опасным осложнениям.
Причины и механизм возникновения сухого кашля у ребенка
Кашель — это защитный механизм, в ходе которого происходит удаление из дыхательных путей инородных тел, слизи, продуктов жизнедеятельности вирусов и микробов. Он возникает при химическом или физическом раздражении специальных чувствительных рецепторов, которые отвечают за своевременное реагирование на попадание в дыхательные пути инородных тел. Нервные импульсы передаются в определенные структуры мозга, а затем — в кашлевой центр. В результате возникает кашель, который может быть сухим или влажным. Сухой кашель сильно изматывает ребенка, лишает его сил, мешает спать. Дети отказываются от еды, долго плачут, а при затяжном течении заболевания, которое продолжается недели и месяцы, могут даже формироваться диафрагмальные и паховые грыжи из-за увеличения внутригрудного давления и сильного напряжения брюшной стенки.
Основные причины сухого кашля у детей:
Только квалифицированный специалист может знать, чем лечить сухой кашель у ребенка и что предпринять для борьбы с основным заболеванием, а также для профилактики развития осложнений. Не затягивайте с лечением, особенно если сухой кашель у ребенка не проходит, имеет приступообразный или «лающий» характер, сопровождается хрипами, ухудшением самочувствия и выраженной слабостью. Длительно текущий кашель у детей снижает качество жизни как самого малыша, так и его родителей, которые не знают, что дать ребенку, чтобы ему стало легче. Экспериментировать с лекарственными средствами в детском возрасте крайне опасно — не занимайтесь самолечением, обратитесь за помощью к квалифицированному врачу.
Симптомы сухого кашля у детей при различных заболеваниях дыхательных путей
Сухой детский кашель сигнализирует о том, что дыхательные пути не освобождаются от мокроты, а значит, происходит ее застой, который может привести к бронхиту или пневмонии. Распознать его легко: першение в горле, невозможность откашляться, приступы сухого кашля у ребенка, которые повторяются снова и снова. Такой кашель усиливается в теплой комнате и непосредственно после того, как малыш ложится спать.
ОРЗ и ОРВИ
При ОРЗ, ОРВИ сухой непродуктивный кашель причиняет ребенку много страданий. Может повышаться температура до высоких значений, и тогда родителям приходится вызывать неотложную помощь, чтобы нормализовать состояние малыша. Сухой кашель раздражает слизистую глотки, от него повышается давление.
Респираторно-вирусные заболевания в детском возрасте сопровождаются не только кашлем, но и другими характерными признаками:
Чем младше ребенок, тем сложнее он переносит вирусные инфекции наподобие ОРВИ и ОРЗ, которые без лечения могут осложняться болезнями верхних дыхательных путей, протекающими, как правило, хронически, с частыми обострениями и упорным кашлем. Вылечить его бывает довольно сложно. Каждый родитель стремится помочь своему ребенку, приобретая средства от сухого кашля у детей, но с медикаментами лучше не шутить. Назначать их должен только врач.
Бронхиты и трахеиты
Трахеит и бронхит — распространенные осложнения ОРЗ, гриппа, ОРВИ и других вирусных инфекций. Иногда заболевания протекают самостоятельно, но это случается редко. При трахеите инфекционные возбудители вызывают воспаление трахеи — трубочки, соединяющей бронхи и гортань. Кашель при этом заболевании сухой, мучительный, усиливается ночью и утром. Температура остается в пределах нормы, могут возникать боли за грудиной. При бронхите кашель сухой обычно первые дни болезни, а потом он становится влажным, и мокрота начинает активно отходить. Дополнительно у ребенка наблюдаются насморк, першение в горле, головные боли, слабость, повышенная утомляемость.
Ларингит и фарингит
При ларингите (воспаление слизистой гортани) кашель у ребенка сухой, приступообразный и мучительный, мокрота плохо отделяется из-за ее повышенной вязкости. При этом может развиться саднение в горле, нередко появляется головная боль. При обострении ларингита температура тела часто повышается, миндалины могут быть отечными и красными, как и голосовые связки. Фарингит (воспаление глотки) протекает с сухим кашлем, покраснением задней стенки глотки, повышением температуры и чувством першения в горле. Мокрота в большинстве случаев не выделяется, если только заболевание не протекает на фоне других инфекций.
Чем лечить сухой кашель у ребенка
Чаще всего упорный детский кашель вызывают простуды. В них нет ничего страшного, и, если действовать правильно, заболевание проходит примерно в течение недели. Но простуженный ребенок плохо себя чувствует, и любой маме хочется сделать все возможное, чтобы облегчить его состояние и не допустить развитие осложнений. Вот несколько простых советов, как вылечить у ребенка сухой кашель.
1. Давать много жидкости Теплое обильное питье — простое, всем известное и весьма действенное средство. Жидкость разжижает слизь, позволяет организму выводить бактерии как из бронхов, так и из полости носа. Кроме того, теплые напитки смягчают боль в горле. Что лучше дать ребенку при сухом кашле? Идеальный вариант — простая чистая вода. Хороши и домашние морсы, разбавленные пополам с водой (чтобы не было слишком сладко), фруктовые соки.
2. Увлажнять воздух Сухой воздух в отопительный сезон сам по себе может стать причиной пересыхания слизистых и возникновения кашля. Поэтому желательно иметь дома увлажнитель воздуха. Другие возможные меры — постеленные на батареях мокрые полотенца и влажная уборка без применения химических средств. Можно посидеть вместе с ребенком полчаса в ванной комнате с горячим паром. Ежедневное продолжительное купание (конечно, не в период болезни) может служить хорошей профилактикой пересушивания слизистых и возможного кашля.
3. Попробовать мед Мед содержит антибактериальные вещества и компоненты, которые выступают в роли антиоксидантов. Важно помнить, что мед — продукт высокоаллергенный, поэтому детям от года до пяти лет следует давать не больше половины чайной ложки меда ежедневно.
4. Принимать сироп Доктор МОМ ® При сухом кашле у ребенка врачи часто рекомендуют сиропы и настойки, особенно на основе лекарственных трав. Они облегчают отхаркивание и ускоряют очищение бронхов. Сироп Доктор МОМ ® разжижает вязкую мокроту, улучшает ее отделение и снимает воспаление. В составе лекарства исключительно растительные компоненты, в том числе экстракты алоэ, базилика, лекарственного имбиря, куркумы и солодки. Это позволяет принимать его достаточно долго — до двух-трех недель — с минимальным риском побочных эффектов. Детский отхаркивающий сироп назначают при ларингите, бронхите, трахеите, фарингите и ларинготрахеите, поскольку он обладает бронхолитическим, муколитическим, отхаркивающим и противовоспалительным действием. Сироп показан детям с трех лет.
5. Не принимать самостоятельно/ без рекомендации врача средства, которые подавляют кашлевой рефлекс и не способствуют выведению мокроты Очень тяжело смотреть на то, как мучается и задыхается ребенок от сухого ночного кашля. Поэтому желание дать ему лекарство, останавливающее этот неприятный синдром, вполне объяснимо и естественно. Однако самостоятельно делать этого ни в коем случае нельзя! Средства, подавляющие кашлевой рефлекс, не способствуя выведению мокроты, может назначить только врач и в ряде особенных случаев: при кашле после коклюша, плеврита (воспаление плевры — внешней оболочки легких) или вызванном внешними факторами. Квалифицированный специалист, изучив данные анамнеза, осмотра и диагностики, может определить, чем лечить сухой лающий кашель у ребенка. Самолечение средствами, подавляющими кашлевой рефлекс и не способствующими выведению мокроты, опасно!
6. Массаж и лечебная физкультура Будут ли это физиопроцедуры от районной поликлиники или аккуратный массаж специалиста с медицинским образованием, результат должен быть один — активизация обменных процессов, в результате которых мокрота начинает легче отделяться и выводиться из организма. Также под наблюдением инструктора можно делать специальные дыхательные упражнения.
ВАЖНО! Кроме простуды причиной кашля могут быть астма, аллергия, заболевания центральной нервной системы, химические отравления, поэтому перед началом лечения ребенка нужно показать педиатру. Только врач может поставить диагноз и назначить лечение, в которое входит прием лекарственных препаратов.
Длительный сухой кашель, не приносящий облегчения, может осложняться:
Лечить сухой кашель у детей необходимо вовремя и проверенными средствами, желательно максимально натуральными и безопасными. Незамедлительно обращайтесь за помощью, если заметите в мокроте прожилки крови — это может говорить о развитии внутреннего кровотечения. Также насторожить должны такие признаки, как очень высокая температура, сохраняющаяся в течение нескольких дней и больше, наличие хрипов при дыхании, «лающий» характер кашля, выраженный диарейный синдром, появляющийся у ребенка сухой кашель до рвоты.
Динамика кашлевого синдрома при острых респираторных инфекциях у детей. Подходы к терапии малопродуктивного неэффективного кашля
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Ключевые слова: кашель, острые респираторные инфекции, ОРИ, Эвкабал, Эспа-нац, экстракт, подорожник, чабрец, ацетилцистеин, муколитик.
Для цитирования: Сорока Н.Д. Динамика кашлевого синдрома при острых респираторных инфекциях у детей. Подходы к терапии малопродуктивного неэффективного кашля. РМЖ. Медицинское обозрение. 2019;3(8):25-29.
I.P. Pavlov First St. Petersburg State Medical University
I.I. Mechnikov North-Western State Medical University, St. Petersburg
Acute respiratory infections are the most common respiratory disorders in children. Cough is the most common and stable symptom of acute respiratory infections. Treatment for cough is a pathogenic therapy. Medications derived from plants which efficacy and safety were demonstrated in clinical trials and by long-term clinical experience are used in pediatrics for cough. Eucabal ® is a complex plant medication which contains the extract of plantain and thyme. Eucabal ® provides mucoactive, anti-cough, and anti-inflammatory effects. Medicines containing the active ingredient acetylcysteine are recommended for acute respiratory infections with thick, viscous, purulent sputum that is difficult to expectorate and risk of mucostasis. ESPA-NAC ® is a novel member of this pharmaceutical group. Treatment for cough is a very important component of the therapy for any disease. However, cough relief should not substitute adequate etiologic treatment for the disease manifested with cough. Cough treatment should be personalized and consider the hallmarks of underlying disease, its period, and premorbidity.
For citation: Soroka N.D. Cough in acute respiratory infections in children. Treatment approaches to inefficient cough. RMJ. Medical Review. 2019;8:25–29.
В статье рассмотрены подходы к терапии малопродуктивного неэффективного кашля при острых респираторных инфекциях у детей.
Введение
Среди заболеваний органов дыхания в детском возрасте наиболее распространенными являются острые респираторные инфекции (ОРИ). Данным термином обозначают группу заболеваний, имеющих сходную этиологию и клинические характеристики, включающую как болезни верхних дыхательных путей (риниты, синуситы, фарингиты, ларингиты и пр.), так и инфекции нижних дыхательных путей (трахеиты, бронхиты и др.). Медицинское и социально-экономическое значение этой группы болезней обусловлено не только чрезвычайно высоким уровнем заболеваемости, но и опасностью осложненного течения, вероятностью неблагоприятного исхода. По официальным статистическим данным, в РФ ежегодно регистрируется около 27 млн детей в возрасте до 17 лет, больных ОРИ. Так, в течение 2018 г. зарегистрировано 30,9 млн случаев ОРИ, а показатель заболеваемости составил 21 034 случая заболеваний на 100 тыс. среднегодового населения [1]. Общеизвестно, что основным этиологическим фактором ОРИ является вирусная инфекция. Несмотря на то, что каждое вирусное заболевание в зависимости от вида вируса имеет свои особенности, клиническая диагностика конкретной ОРИ может быть весьма затруднительна, поскольку набор симптомов заболеваний не имеет строго специфического характера. Такие симптомы, как ринит, боль в горле, головная боль, ограничение физической активности, кашель, могут быть характерны для каждой клинической формы ОРИ.
Наиболее частым и устойчивым симптомом практически всех ОРИ детского возраста является кашель. Именно с кашля обычно начинается любое острое респираторное заболевание, кашель может сопровождать болезнь на всем ее протяжении, и нередко кашлевой симптом задерживается после выздоровления на довольно длительный период времени (так называемый постинфекционный кашель), являясь причиной беспокойства родителей и обращения за медицинской помощью. Длительный кашель входит в пятерку ведущих причин обращений пациентов за медицинской помощью, поскольку, будучи затяжным, изнуряющим, он существенно влияет на качество жизни, нередко требует специального обследования и соответствующего лечения [2].
Патофизиология кашля
С точки зрения современных представлений о роли кашля при ОРИ существует две позиции, которые должен учитывать врач при выборе тактики лечения. С одной стороны, кашель следует рассматривать как рефлекторный защитный симптом, направленный на удаление из дыхательных путей инородного материала и микроорганизмов, попадающих из атмосферы при дыхании, а также патологического секрета, образующегося в процессе воспаления. Физиологический механизм формирования кашля в период воспаления связан с:
раздражением кашлевых рецепторов слизистой дыхательных путей возбудителем;
проведением афферентным путем импульсов к кашлевому центру, расположенному в области ствола головного мозга;
эфферентным возвратом импульсов (через возвратный, гортанный и спинномозговые нервы) на дыхательную мускулатуру;
сокращением дыхательных мышц, с последующим увеличением внутригрудного давления, приводящего к созданию высокой скорости воздушного потока выдыхаемого воздуха, оптимального для удаления воспалительного материала.
Кашель принято относить к респираторным рефлексам, отвечающим за механическую защиту дыхательных путей от любого патологического воздействия [3]. С учетом этой позиции подавлять кашлевой рефлекс при ОРИ не всегда правильно и целесообразно.
Однако, с другой стороны, интенсивный, длительный, непродуктивный, мучительный, не приносящий облегчения, приступообразный кашель, нарушающий сон, мешающий бодрствованию, можно рассматривать как патологический симптом, требующий обязательной противокашлевой терапии, поскольку такой кашель может быть непосредственной причиной ряда осложнений:
слабость, недомогание, обморочные состояния, боли в груди;
отсутствие аппетита, тошнота, позывы к рвоте, истощение;
непроизвольное мочеиспускание и/или дефекация;
повышение внутричерепного давления, приводящее к головным болям, а в тяжелых случаях — к обморочным состояниям, гипоксическим судорогам и даже нарушению мозгового кровообращения;
дыхательные расстройства, эмфизема, пневмоторакс, диафрагмальные грыжи;
нарушение ритма сердца (брадиаритмия) и пр.
Доказано, что кашель может быть симптомом большой группы пульмонологических и непосредственно не связанных с патологией органов дыхания заболеваний (сердечно-сосудистых заболеваний, болезней ЖКТ, заболеваний ЦНС и пр.). Безусловно, его особенности и клинические характеристики (интенсивность, продуктивность, тембр, время возникновения, связь с каким-либо фактором и пр.) во многом зависят от основного заболевания [4]. Исходя из этого, непосредственное лечение кашля как симптома заболевания всегда требует дифференцированного подхода, а лечебная тактика должна быть персонализированно подобранной — с учетом основного заболевания, фазы болезни, преморбидного фона пациента.
Кашель у больных ОРИ
Сложность лечения кашля при ОРИ определяется и тем, что в большинстве случаев обращение к врачу по поводу кашля осуществляется не с первых дней болезни, а в процессе течения ОРИ. Кашель при этом, соответствуя клинической динамике заболевания, может менять свои характеристики, что требует изменений и в подходах к его лечению.
Если рассмотреть динамику кашля у пациентов с ОРИ, можно условно выделить 4 основных кашлевых периода заболевания.
Первый (начальный) период продолжается несколько дней (обычно 2–3 дня заболевания). В этот период кашель, как правило, сухой, довольно частый, иногда изнурительный, болезненный. Причина такого кашля связана с повреждением эпителия дыхательных путей вирусной инфекцией, формированием воспалительного отека с последующим раздражением кашлевых рецепторов. Подавлять кашлевой симптом в эту фазу заболевания нецелесообразно, поскольку кашель способствует санации дыхательных путей, выполняя свою основную физиологическую функцию. Однако негативные моменты такого раздражающего кашля (болевой синдром, чувство заложенности в груди, позывы к тошноте и пр.) требуют проведения мероприятий, ослабляющих их влияние.
В этот период заболевания для смягчения кашлевой симптоматики показаны достаточный питьевой режим и лечебные мероприятия, направленные на уменьшение ирритативного воздействия на слизистую дыхательных путей. Достаточно эффективны голосовой покой, теплые влажные ингаляции 0,9% раствора хлорида натрия (физиологического раствора), назначение препаратов, препятствующих раздражению периферических кашлевых рецепторов дыхательных путей. В частности, могут быть показаны препараты, содержащие растительные муцины, которые за счет стимуляции слизеобразования уменьшают раздражение слизистой дыхательных путей, снижают интенсивность сухого непродуктивного кашля, что особенно важно при судорожном сухом кашле.
Второй кашлевой период ОРИ обычно продолжается от 3–4-го до 7–10-го дня болезни.
Он связан с активацией мукоцилиарной системы, являющейся основой нормального функционирования дыхательных путей с неспецифическим механизмом местной защиты слизистой. Клинически этот кашлевой период характеризуется «смягчением кашля» за счет уменьшения его интенсивности и увлажнения в результате увеличения секреции. Из лекарственных препаратов в этот кашлевой период целесообразно назначение мукокинетиков (экспекторантов), т. е. препаратов, стимулирующих цилиарную активность поврежденного вирусной инфекцией эпителия дыхательных путей, облегчающих откашливание секрета. Несмотря на то, что медикаментозная палитра препаратов-экспекторантов представлена большим числом лекарственных средств, приоритет имеют препараты растительного происхождения (как монопрепараты, так и комбинированные лекарственные средства).
Третий кашлевой период ОРИ может продолжаться до 10–12-го дня заболевания. Он характеризуется появлением мокроты и ее интенсивным откашливанием. В этот кашлевой период создается высокая опасность формирования мукостаза — избыточного скопления воспалительного секрета в дыхательных путях, эвакуация которого может быть нарушена или за счет воспалительного повреждения эпителия, и/или в связи с неблагоприятными физико-химическими свойствами бронхиального секрета (его вязкостью, адгезивностью). Клиническим признаком мукостаза может служить так называемый неэффективный кашель, который наиболее характерен для детей младшего возраста (у ребенка влажный кашель, но экспекторация мокроты отсутствует, при этом в легких выслушиваются сухие и среднепузырчатые влажные хрипы).
В этот кашлевой период ОРИ рационально добавление к экспекторантам препаратов из группы муколитиков, непосредственно влияющих на реологические свойства бронхиального секрета. Под действием муколитиков бронхиальный секрет становится более жидким (за счет разрыва полимеров слизи). При наличии густой, вязкой, трудноотделяемой мокроты особенно показаны препараты, действующим веществом которых является ацетилцистеин. Наоборот, при экспекторации обильной чрезмерно жидкой мокроты (например, на фоне заболеваний ЦНС, цилиарной дискинезии, некоторых генетически обусловленных заболеваний легких и пр.) наиболее целесообразно назначение мукорегуляторов — производных карбоцистеина [7].
Четвертый кашлевой период ОРИ (постинфекционный кашель) — это сухой кашель, который продолжается после завершения ОРИ, на фоне полной нормализации клинической картины. Он связан с постепенным восстановлением эпителия дыхательных путей, поврежденного в ходе воспаления. Обычная продолжительность постинфекционного кашля составляет 10–15 дней после завершения заболевания, но нередко он сохраняется до 8 нед. и более [6].
Причины длительного кашля у каждого пациента индивидуальны. Длительно кашляющие дети — это дети с особенностями строения дыхательных путей и/или дисфункцией некоторых органов и систем организма, причем не только дыхательной, но и иммунной, нервной, эндокринной и пр. Большое значение при длительном кашле имеет преморбидный фон пациента (аллергическая
настроенность, гиперреактивность дыхательных путей, перинатальные особенности ЦНС и пр.). Длительный кашель всегда требует углубленного обследования с целью диагностики заболевания или патологического состояния, проявлением которого он является, и причинно-значимого лечения, соответствующего выявленному заболеванию. В лечении длительного непродуктивного кашля рационально использовать препараты, направленные на репарацию эпителия дыхательных путей, а также противокашлевые препараты прямого периферического или центрального действия, снижающие чувствительность кашлевых рецепторов бронхов или непосредственно кашлевого центра.
Лечение кашля у пациентов с ОРИ
Возможности применения препаратов растительного происхождения
Лечение кашля относится к патогенетическому варианту терапии и предполагает широкое использование препаратов различных фармакотерапевтических групп. В педиатрии достаточно часто для лечения кашля используются препараты, созданные на основе растительного сырья, эффективность и безопасность которых доказаны в ходе клинических испытаний и на основе опыта длительного применения в медицине.
Важными аргументами в пользу назначения для лечения кашля препаратов растительного происхождения являются:
длительный (исторический) опыт успешного применения этой группы препаратов для лечения заболеваний органов дыхания;
высокое содержание в них биологически активных веществ (сапонинов, альдегидов, эфирных соединений и пр.), которые более быстро и естественно, по сравнению с синтетическими препаратами, включаются в обменные процессы;
эффективность, физиологичность, относительная безопасность (побочные эффекты достаточно редки).
Одним из широко применяемых препаратов для лечения кашля у детей является Эвкабал ® — комбинированный препарат растительного происхождения, в состав которого входят экстракты подорожника и чабреца. Основные фармакологические эффекты препарата — мукоактивный, противокашлевой и противовоспалительный [8].
Экстракт подорожника, входящий в состав препарата, содержит растительные муцины, которые стимулируют слизеобразование в дыхательных путях и тем самым защищают слизистую трахеи и бронхов от ирритативного воспалительного раздражения, препятствуя активации периферических кашлевых рецепторов дыхательных путей. Наличие муцинов позволяет эффективно применять Эвкабал ® при сухом кашле как в дебюте ОРИ, так и в постинфекционный период, т. е. на протяжении всего кашлевого периода заболевания. Доказан противокашлевой эффект препарата даже при судорожном и сухом непродуктивном кашле, вызванном атрофическими изменениями эпителия слизистой [8]. Фармакологические эффекты тимьяна
(чабреца) обусловлены комплексом составляющих его активных растительных соединений: фитонцидов, фенолов, флавоноидов, эфирных масел.
Фитонциды и фенолы обладают бактерицидным эффектом в отношении грамположительной кокковой микрофлоры и бактериостатическим — в отношении грамотрицательных бактерий.
Фенолы — активны в отношении грибов и резистентной к антибиотикам микробной флоры, в т. ч. L-форм бактерий.
Флавоноиды и эфирные масла обладают мукокинетическим и секретолитическим эффектом, ферментируют густой, вязкий секрет, повышают двигательную активность ресничек цилиарного эпителия слизистой дыхательных путей, способствуя эвакуации патологического секрета, а также обладают спазмолитическим эффектом, обеспечивая умеренную бронходилатацию, улучшая бронхиальную проходимость.
Эфирные масла за счет своих поверхностно-активных свойств способны изменять коллоидное состояние мокроты.
Эти эффекты тимьяна обеспечивают эффективность препарата Эвкабал ® как мукоактивного лекарственного средства (в период влажного кашля), обладающего также противовоспалительными свойствами.
Комбинация взаимно потенцирующих друг друга компонентов препарата (противокашлевого и мукоактивного), не имеющих негативных лекарственных взаимодействий, позволяет применять данный препарат на всем протяжении кашлевого периода ОРИ как мономукоактивное средство, что существенно сокращает медикаментозную нагрузку на пациента, а следовательно, предотвращает возможные побочные эффекты и полипрагмазию.
Эвкабал ® применяется в составе комплексной терапии воспалительных заболеваний верхних дыхательных путей, сопровождающихся кашлем с трудноотделяемой мокротой (трахеит, бронхотрахеит), а также спастическим кашлем [8].
Эвкабал ® выпускается в виде сиропа во флаконах по 100 мл. Препарат содержит этиловый спирт 8,1% (объем в процентах). Применяют препарат в неразбавленном виде после еды. Доза зависит от возраста ребенка (табл. 1) [8].

Длительность приема определяется индивидуально и зависит от тяжести течения болезни, выраженности клинической симптоматики. При легких формах заболевания продолжительность приема обычно составляет 2 нед., при более длительных, затяжных бронхолегочных процессах прием можно продлить до 3 нед. Считается целесообразным прием препарата в течение всего периода клинических проявлений заболевания и еще 2–3 дней после исчезновения симптомов болезни.
Побочные эффекты, непосредственно связанные с приемом препарата, встречаются очень редко, однако возможны. К ним относятся аллергические реакции, реакция гиперчувствительности, включая ангионевротический отек, кожные высыпания, крапивница, а также боли в животе, тошнота, рвота, диарея.
Противопоказаниями и ограничениями к применению препарата Эвкабал ® могут быть следующие состояния:
индивидуальная непереносимость компонентов препарата (наличие повышенной чувствительности к подорожнику, тимьяну или другим растениям семейства губоцветных и компонентам метилпарагидроксибензоату и пропилпарагидроксибензоату);
дефицит сахаразы/изомальтазы, непереносимость фруктозы, глюкозо-галактозная мальабсорбция;
из-за возможного негативного влияния этанола применение препарата противопоказано детям до 1 года, при беременности и в период грудного вскармливания, а также при заболеваниях печени, эпилепсии и черепно-мозговой травме.
При назначении препарата Эвкабал ® детям, страдающим сахарным диабетом и находящимся на диете с пониженным содержанием углеводов, следует помнить, что препарат содержит раствор инвертного сахара: в 1 чайной ложке препарата содержится 3,8 г смеси фруктозы и глюкозы, что соответствует 0,316 ХЕ, в 1 столовой ложке — 7,6 г смеси, что соответствует 0,632 ХЕ [8].
Эвкабал ® является официнальным препаратом. Клинические исследования, токсикологические испытания и ретроспективный анализ применения препарата показали высокую эффективность, минимальное число (сравнимое с плацебо) нежелательных эффектов, хорошую переносимость препарата в рамках рациональной фитотерапии.
Роль производных цистеина в терапии кашля у больных ОРИ
ЭСПА-НАЦ ® является производным аминокислоты цистеин и оказывает непосредственное влияние на реологические свойства бронхиального секрета за счет способности разрывать внутри- и межмолекулярные дисульфидные связи кислых мукополисахаридов мокроты, что приводит к деполяризации мукопротеидов и уменьшению вязкости мокроты.
Препарат ЭСПА-НАЦ ® обладает:
выраженным и быстрым муколитическим эффектом;
антиоксидантным действием (как донатор аминокислоты цистеин, необходимой для синтеза глутатиона печени);
способностью влиять на мукоцилиарную активность эпителия дыхательных путей;
противовоспалительным эффектом (за счет уменьшения бактериальной колонизации бронхов);
возможностью снижать активность эластазы в крови и бронхиальном секрете, предотвращая разрушение легочного эластина, что имеет существенное значение при длительном бронхолегочном процессе и опасности его хронизации;
способностью подавлять пролиферацию фибробластов (предотвращает развитие фиброза).
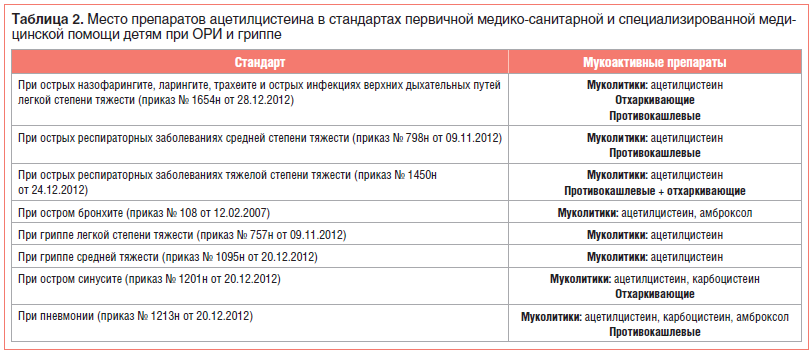
Препараты ацетилцистеина имеют широкие показания и входят в стандарты первичной медико-санитарной и специализированной медицинской помощи детям при ОРИ и гриппе, в т. ч. легкой степени тяжести (табл. 2) [9].
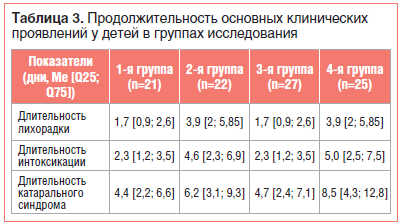
Препарат ЭСПА-НАЦ ® показан к применению у пациентов с заболеваниями органов дыхания, сопровождающимися образованием вязкой трудноотделяемой мокроты. Он выпускается в форме порошка с фруктовым запахом для приготовления раствора и приема внутрь, в дозировке 200 мг, 600 мг. Суточные дозы зависят от возраста пациента (табл. 3).
при ингаляционном и интратрахеальном применении дозу, частоту применения и длительность курса устанавливают индивидуально;
закапывают в наружный слуховой проход и носовые ходы по 150–300 мг на 1 процедуру.
препарат не рекомендуется принимать после 18:00, поскольку он стимулирует кашель, увеличивает объем секреции;
на фоне приема препарата желательно увеличить объем потребляемой жидкости;
после приема препарата полезно проведение кинезитерапии (постуральный дренаж, массаж, подвижные игры);
важно не сочетать с приемом противокашлевых и антигистаминных средств;
помнить, что в первые 2–3 дня приема препарата ЭСПА-НАЦ ® кашель и отделение мокроты могут усилиться.
Противопоказаниями к приему препарата ЭСПА-НАЦ ® являются заболевания ЖКТ (обострение язвенной болезни желудка и/или двенадцатиперстной кишки), а также детский возраст до 2 лет (для дозировки 200 мг) и до 14 лет (для дозировки 600 мг), повышенная чувствительность к ацетилцистеину.
Заключение
Таким образом, кашель является одним из симптомов как болезней органов дыхания, так и заболеваний, не относящихся к респираторной патологии (болезней сердечно-сосудистой системы, ЖКТ, ЦНС и пр.). Кашель нельзя рассматривать отдельно от заболевания, проявлением которого он является. Лечение исключительно кашля ни в коей мере не должно подменять адекватную этиотропную терапию заболевания, симптомом которого кашель является, оно должно носить персонализированный характер, с учетом особенностей основного заболевания, периода его течения, преморбидного состояния пациента. Терапия кашля является патогенетической и предполагает широкое использование препаратов различных фармако-терапевтических групп, в т. ч. препаратов растительного происхождения и производных ацетилцистеина.
Только для зарегистрированных пользователей