Конъюнктивиты у детей
Евгения Васильевна Голубева,
зам.главного врача ОПТИК СИТИ,
детский офтальмолог
Конъюнктива – это наружная соединительная оболочка глазного яблока, которая выполняет защитную, барьерную, увлажняющую, питательную функции. Конъюнктива покрывает видимую белочную оболочку и выстилает внутреннюю поверхность век. Детская конъюнктива очень тонка и нежна. Чувствительность ее еще не высока, поэтому маленькие дети часто не жалуются на боль в глазах и есть опасность «пропустить» развитие инфекции, не заметить ее ранних признаков, а значит, не начать своевременное лечение.
Конъюнктивиты – это большая группа воспалительных заболеваний глазного яблока, имеющая инфекционное или аллергическое происхождение.
Начало заболевания бывает острым, появляется покраснение глаз, отек, боль в глазах. Дети старшего возраста жалуются на чувство инородного тела, «песка» в глазах. После сна слипаются веки, появляется отделяемое из глаза, на ресницах засыхают корочки. Утром ребенку трудно открыть глаза, что часто пугает и детей и их родителей. Ребенок младшего возраста становится раздражительным, плохо спит, трет глаза, отказывается от еды. В некоторых случаях может подняться температура.
По виду возбудителя, который вызывает конъюнктивит, можно выделить группы, объединенные общими характерными признаками:
Вирусные коньюнктивиты
Причиной являются вирусы, поэтому заразиться ребенок может воздушно-капельным путем. Распространяется такой конъюнктивит очень быстро, особенно в детских коллективах. Да и дома, вирусной инфекцией может переболеть вся семья. Начало острое, часто заболевает сначала один глаз, затем присоединяется второй. Появляется жидкое водянистое отделяемое (глаза «текут», говорят пациенты). Глаз становится красным, отекает, болит. У ребенка поднимается температура, что бывает на фоне катаральных (простудных) явлений.
Конъюнктивит на фоне детских инфекций:
Бактериальные конъюнктивиты
При попадании в глаз микроорганизмов возникают бактериальные конъюнктивиты. Ребенок может заразиться через грязные руки, игрушки, предметы обихода. Даже мелкие соринки, пыль, песок проникшие в конъюнктивальную полость, могут вызвать микроскопические травмы конъюнктивы. В них-то и попадают бактерии, вызывающие заболевание.
Начало бывает как острым, в случае травмы глаза, так и постепенным, Покрасневшим может быть один глаз или сразу оба, иногда второй глаз вовлекается в инфекционный процесс при несоблюдении правил гигиены. Появляется чувство «песка» в глазах, отек, вязкое желто-зеленое отделяемое, по утрам веки склеены и на ресничках засыхают желтоватые корочки.
Нередко воспалительные заболевания уха (отиты), носа (риниты) и придаточных пазух (гайморит, этмоидит) могут приводить к распространению инфекции на глаза. У детей младшего возраста, испытывающих трудности с освобождением носовых ходов от скапливающегося отделяемого, возникает заброс содержимого носа в глаз через носослезный канал. Поэтому педиатры рекомендуют освобождать носовые ходы ребенку без «сморкательных» действий и обязательно проводить ежедневный туалет глаз заболевшему ребенку для профилактики распространения инфекции.
Грибковые коньюнктивиты
Грибковые коньюнктивиты развиваются реже других форм, часто как осложнение при грибковой инфекции век и кожи вокруг глаз, при иммунодефицитных состояниях. Характеризуется тяжелым течением с вовлечением глубоких сред глаза и плохо поддается лечению.
Аллергические коньюнктивиты
Причиной является действие всевозможных аллергенов, все больше и больше окружающих нас и наших детей. К аллергенам можно отнести домашнюю пыль и шерсть животных, сигаретный дым, бытовую химию и лекарственные препараты, продукты питания, пыльцу растений в весеннее-летний период. Отдельный вид аллергической реакции развивается при инфекционных заболеваниях, когда организм отвечает аллергией на проникновение инфекционного агента.
Заболевание имеет двусторонний характер, развивается остро или постепенно, часто встречаются хронические формы, текущие длительное время и плохо поддающиеся лечению. Основным проявлением является отек, сильный зуд, жжение. Отек часто распространяется и на кожу век.
Острый лекарственный конъюнктивит развивается в среднем в течение 6 часов после введения лекарственного средства, проявляется резким нарастанием отека слизистой, сильным зудом, жжением. При длительном использовании лекарств также может развиваться аллергический процесс, но он имеет подострое течение, часто с развитием сухости слизистой, чувством «засоренности» глаз, непостоянным зудом.
При весеннем аллергическом конъюнктивите, так называемом весеннем катаре, выходя на яркое солнышко, дети жалуются на светобоязнь и слезотечение. Это связано с повышенной чувствительностью организма к УФ лучам.
Конъюнктивиты новорожденных
Отдельно нужно обратить внимание на гонококковые и хламидийные коньюнктивиты, развивающиеся у новорожденных детей. Заражение происходит при прохождении через родовые пути матерей, страдающих гонореей или хламидиозом.
Хламидийный конъюнктивит (паратрахома) развивается на 5-12 сутки жизни ребенка, проявляется острым началом, слизистым или гнойным отделяемым, возникает часто на фоне врожденных пневмоний.
В настоящее время все женщины должны проходить обязательное обследование в женской консультации и при выявлении инфицирования активно лечить заболевание. Всем новорожденным детям проводят профилактический туалет глаз с использованием раствора борной кислоты и закапывают 1% раствор нитрата серебра.
Такие коньюнктивиты новорожденных, как гоннобленнорея и паратрахома лечатся сначала в родильных домах, а в тяжелых случаях, ребенка могут перевести в специализированное отделение для проведения дальнейшего лечения.
Диагностика
Распознать конъюнктивит у ребенка может каждый родитель, воспитатель или учитель. Важно своевременно принять меры по уточнению диагноза для правильного выбора лекарственной терапии. Быстрое распространение конъюнктивита в коллективе диктует необходимость изоляции заболевшего ребенка и проведения мер по обработке предметов обихода, которыми пользовался ребенок.
Поставить диагноз конъюнктивита может только квалифицированный врач-офтальмолог на основании жалоб, клинической картины, инструментального обследования и лабораторных методов диагностики. Для выделения возбудителя и определения его чувствительности к лекарственным препаратам проводят посев отделяемого из глаза. Анализ крови позволит определить наличие аллергической предрасположенности у ребенка. Кожные пробы и иммунологическое исследование позволяет выявить аллергены, к которым у ребенка есть аллергия.
Но еще до обращения к врачу родители должны знать, как помочь ребенку, как облегчить его состояние. Важно уметь оказать первую помощь ребенку при попадании в глаз песка, грязи, пыли. Эти мероприятия могут предотвратить развитие бактериального конъюнктивита у ребенка. Важно знать меры профилактики и ухода за глазами ребенка во время вирусных инфекционных заболеваний.
Общие принципы лечения конъюнктивитов у детей:
Туалет глаз необходимо проводить ватными тампонами с использованием настоя ромашки, крепкого чая, фурациллина или раствора борной кислоты. Каждый глаз обрабатывается отдельно в направлении от наружного угла глаз к внутреннему. Необходимо следить за тем, чтобы отделяемое из одного глаза не попало в другой. Целью обработки является удаление выделений из глаза и предотвращение распространения инфекции. Засохшие корочки нужно удалять очень аккуратно, сначала наложив примочку на несколько минут, чтобы корочки стали мягче и не травмировали края век. Проводить очистку следует несколько раз в день в зависимости от интенсивности выделений и тяжести состояния глаз. В среднем рекомендуемая частота процедур от 6-8 раз в день в начале заболевания до 3-4 раза в день при стихании процесса
При бактериальных конъюнктивитах начинают лечение с закапывания антибактериальных капель. До получения результатов посева с чувствительностью к различным препаратам обычно назначают антибиотики широкого спектра действия. Пока возбудитель неизвестен используют 0,01% раствор Мирамистина, 20% раствор Сульфацил-натрия, 0,25% раствор Левомицетина.
При подозрении на вирусный конъюнктивит рекомендуется использовать противовирусные препараты. Издавна применяют раствор Интерферона лейкоцитарного человеческого по 4000Ед/мл или Полудана каждые 2 часа. В виде мазей рекомендуется использовать, например, 0,25% Оксолиновую мазь. В этом случае антибиотики не только не дают эффекта, но и могут ухудшить состояние глаз, вызвав аллергическую реакцию. Их назначают только в случае присоединения вторичной бактериальной инфекции.
После уточнения причины и получения результатов посева врач может изменить лечение, назначив те лекарственные средства, к которым чувствителен данный возбудитель. Арсенал таких средств в настоящее время достаточно велик.
Выявление аллергии требует всестороннего обследования ребенка, включающего общие анализы крови, иммунологические исследования, выявление дисбактериоза, хронических очагов инфекции, паразитарных инвазий. В случае появления у ребенка аллергического конъюнктивита следует провести кожные аллергические пробы, которые позволят определить, какой аллерген вызывает у ребенка реакцию. Лучший способ лечения аллергий – исключение контакта пациента с аллергеном.
Детям с повышенной чувствительностью к УФ лучам следует использовать солнцезащитные очки, сократить время пребывания на ярком солнце, ограничить время воздействия прямыми солнечными лучами. В весеннее-летнее время применяют десенсибилизирующие препараты 2% раствор Лекролин, 0,1% раствор Аломид. На ночь можно закладывать мазь, например, Гидрокортизон 0,5%. Препараты, содержащие гормональные компоненты применяют с большой осторожностью, так как они снижают сопротивляемость к инфекции, вызывают привыкание и могут привести к ухудшению состояния в случае резкой отмены лечения. Для снижения риска присоединения вторичной инфекции желательно использовать комбинированные препараты, например, Максидекс. Учитывая высокий риск побочных эффектов, лечение глюкокортикоидными средствами проводится строго по назначению врача.
Наиболее эффективным способом лечения поллинозов является проведение специфической гипосенсибилизации. В период полного отсутствия проявлений заболевания пациенту предлагается провести введение пыльцевых аллергенов в низких дозах. Это позволяет «подготовить» организм к следующей «встрече» с аллергеном. В период обострения используют антигистаминные средства местного и общего действия. Начинать терапию необходимо не менее чем за 2 недели до начала цветения предполагаемого аллергена, продолжать весь период цветения и еще, как минимум 2 недели после окончания цветения.
В случае развития острой лекарственной аллергии следует немедленно отменить лекарственный препарат, вызвавший реакцию. Назначаются противоотечные и десенсибилизирующие средства (тавегил, кларитин) В тяжелых случаях в глаза закапываются кортикостероидные растворы.
Если все же с малышом случилась беда, и он заболел конъюнктивитом, обязательно проконсультируйтесь с врачом. Выполняйте назначения и обратитесь за повторной консультацией для того, чтобы быть уверенным, что заболевание прошло бесследно!
У ребенка болит глаз что делать
Проявлением болей в глазу у маленьких детей могут быть трение глаза, светобоязнь, частое моргание и раздражительность. Дети постарше могут предъявлять жалобы на боли в глазу любой этиологии, от инородного тела до попытки привлечь к себе внимание.
а) Система боли. Болевые импульсы идут по двум типам волокон — миелиновым и безмиелиновым. Первые обеспечивают чувство острой преходящей боли, вторые — тупой ноющей боли. Болевые волокна, иннервирующие глаз и периорбитальные структуры идут в составе тройничного (пятого черепного) нерва. Хотя чаще всего боль возникает в месте поражения, при стимуляции чувствительных путей в других зонах могут возникнуть отраженные боли: стимуляция твердой мозговой оболочки может вызывать ретробульбарные боли.
Одной из зон с наибольшей плотностью болевых нервных окончаний является роговица, особенно высокая их концентрация отмечается в центральной зоне. Сетчатка и зрительный нерв не имеют болевых нервных волокон. Чувствительность век, слезного мясца и конъюнктивы ниже, чем роговицы. Другие структуры глаза, которые могут вызывать боли, включают в себя сосудистую оболочку, склеру и оболочки зрительного нерва. Боли в глазу у ребенка могут быть вызваны невритом зрительного нерва.
Боль провоцируется взглядом из стороны в сторону, что вызывает растяжение оболочек воспаленного нерва. Хроническое растяжение влагалища зрительного нерва, например, при глиоме зрительного нерва, не сопровождается болями. Орбитальные боли могут вызываться локальным раздражением болевых нервных волокон. Такие боли обычно вызываются острым процессом, например быстро увеличивающейся массой или инфекцией.
У некоторых пациентов не удается выявить патологических изменений, объясняющих боли в глазу, в таких случаях выставляется диагноз астенопия, атипичная лицевая боль или поведение, направленное на привлечение внимания. Для постановки правильного диагноза необходимо тесное взаимодействие с родителями и ребенком и тщательное обследование.
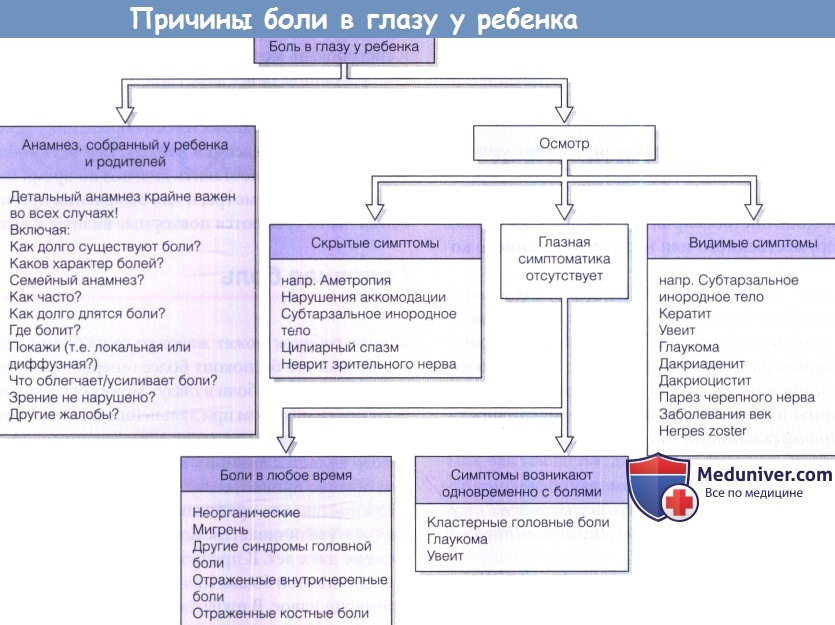
б) Классификация болей в глазу:
1. Видимые патологические изменения глаз.
2. Скрытые патологические изменения глаз: рефракционные, аккомодационные.
3. Глаза спокойны, но имеется локализующая нейроофтальмологическая симптоматика.
4. Отсутствие глазной и нейроофтальмологической симптоматики: функциональные.
5. Другие:
а. Специфические длительные или кратковременные синдромы головных или глазных болей.
б. Отраженные боли в глазу, вызванные другими патологическими процессами (вторичная боль в глазу).
в. Боли при поражении глазницы, верхней глазной щели, кавернозного синуса, внутричерепных инфильтратах, новообразованиях или воспалительных процессах.
в) Анамнез при боли в глазу. Где болит? Когда появились боли? В течение какого времени беспокоят/возникают боли? Как часто возникают боли? Каков характер болей? Имеются ли сопутствующие проявления (например светобоязнь, зрительные расстройства, головная боль, боли в семейном анамнезе, общее состояние здоровья, недавно перенесенные заболевания, инфекции)? Препятствуют ли боли какой-либо деятельности? Имеются ли у других членов семьи какие-либо заболевания? г) Осмотр при боли в глазу:
1. Проведите общий осмотр ребенка по системам и офтальмологический осмотр.
2. Оцените общий вид ребенка.
3. Рост, вес и окружность головы (если пациент младше двух лет).
4. Термометрия по необходимости.
5. Острота зрения, цветовосприятие и подвижность глаз: нет ли содружественного или несодружественного косоглазия?
6. Лицо: наличие отеков и других патологических изменений; особое внимание уделите векам (могут быть малозаметные изменения) и ресницам, конъюнктиве, роговице, хрящевым пластинкам (выверните веки, если это возможно), зрачкам, цвету радужки и сравнению размеров, формы и реакции зрачков, их симметричности, наличию экзофтальма или смещения глазного яблока. Нет ли отеков?
7. Краснота/отек ограничены местом прикрепления перегородки к периорбитальному краю (патология глазницы) или распространяются за его пределы (поражение периорбитальной зоны)?
8. Расширьте зрачок и оцените красный рефлекс, рефракцию, выполните офтальмоскопию, осмотрите диск зрительного нерва.
9. Выполните тонометрию, если это возможно (тонометр [саге, пневмотонометр)
10. Осмотрите других членов семьи (родителей и сиблингов), особенно на предмет дистрофий роговицы и системных заболеваний.
д) Другие исследования:
1. Периметрия: конфронтационная (по Donders—прим, иерее. ) или Goldman/Humphrey.
2. Может потребоваться осмотр под анестезией или в состоянии седации, если вам не удается провести тщательный осмотр ребенка, особенно при покраснении глаза и остром начале болей, при вероятности наличия субтарзального инородного тела.
3. МРТ, КТ с целью диагностики патологии глазницы или неврологического заболевания.
4. Анализы крови: полный анализ крови, скорость оседания эритроцитов/С-реактивный белок как маркер воспаления, антитела к вирусу Epstein-Barr, глюкоза сыворотки крови.
5. При подозрении на наличие системного заболевания — направление к педиатру/детскому неврологу.
Чтобы быть уверенным в полноте и качестве собранной информации, сбор анамнеза и осмотр следует проводить систематически. Возможно, что ребенок с инородным телом не заметил препятствия из-за высокой аметропии или плохо видящего глаза. Рецидивирующие слезотечение и светобоязнь могут быть первыми проявлениями дистрофии роговицы, более заметной при осмотре у родителя. Задержка роста или низкий вес могут быть следствием системного заболевания или жестокого обращения с ребенком. Ирит может быть проявлением лейкоза или ретинобластомы.
Не всегда возможно поставить диагноз во время первого, хотя и тщательного, осмотра, и для выявления причины заболевания часто требуются повторные визиты к врачу.
е) Головная боль как причина боли в глазу. Иногда ребенок может жаловаться на боли в глазу, когда на самом деле его беспокоит более генерализованная головная боль. Ощущение «боли в глазу» может быть важным локализующим симптомом при дальнейшем обследовании ребенка с головной болью. Ключом к постановке диагноза является анамнез; головная боль встречается чаще, чем обычно думают, ее частота среди детей школьного возраста составляет приблизительно 50/1000. С возрастом ее частота увеличивается, но она редко встречается у детей младше двух лет.
В препубертатном периоде число страдающих головной болью мальчиков превышает число девочек примерно вдвое. В пубертатном возрасте количество мальчиков уменьшается, и в результате среди взрослого населения количество женщин превышает количество мужчин. Новая классификация головной боли и ее пересмотр представлены в третьей международной классификации головной боли (Third International Headache Classification). Также полагают, что мигрени чаще встречаются среди детей, подвергшихся жестокому обращению.
При рождении лобные пазухи неразвиты, они формируются в течение второго года жизни. При рождении имеется лишь рудиментарная клиновидная пазуха. Решетчатые пазухи при рождении уже развиты, но имеют очень маленькие размеры. Синуситы могут развиваться как осложнения инфекций верхних дыхательных путей и проявляться покраснением глаз, отеком конъюнктивы и ограничением движений глаз. Боли в придаточных пазухах носа обычно также относят к причинам головных болей у молодых людей, хотя Международное общество изучения головной боли (IHS — International Headache Society) настаивает на том, что хронические синуситы не являются причиной головных и лицевых болей, пока не перейдут в острую фазу.
Подавляющее большинство жалоб на головные боли в височной или теменной областях у детей вызвано головной болью напряжения.
ж) Рефракция как причина боли в глазу. При высоких аметропиях основной жалобой является снижение зрения. При меньшей степени аметропии она может проявляться различными симптомами, возникающими вследствие усилия, направленного на повышение четкости изображения. При дальнозоркости наблюдается постоянное напряжение аккомодации, а несоответствие аккомодации и конвергенции может потребовать постоянного усилия для обеспечения единого бинокулярного зрения.
При близорукости из-за того, что пациент постоянно вглядывается, могут развиваться периокулярные боли. Хотя эти жалобы часто объединяют вместе как «астенопию», они, однако же, могут быть очень разнообразными и не соответствовать вызвавшей их причине.
з) Зрительные нарушения. Для них характерна периодичность возникновения, жалобы наиболее выражены у пациентов с хорошим зрением в периоды высокой зрительной нагрузки. Однако в эти периоды особенного напряжения могут возникать эпизоды ухудшения зрения, особенно при напряженном чтении или выполнении задач, связанных с необходимостью высокой детализации, когда внезапно ощущается размытость изображения, спутанность деталей и скученность букв. При прогрессирующем утомлении возникают ощущения усталости глаз и тяжести век.
и) Жалобы со стороны глаз. Термин астенопия используется в качестве общего названия этих жалоб. При «напряжении глаз» жалобы возникают вследствие усиленной мышечной работы и последующего мышечного утомления. После длительного периода работы на близком расстоянии возникают чувства жара, утомления и дискомфорта глаз. При продолжении работы в глазах может возникнуть сильная боль. В таких случаях слезотечение и покраснение глаз могут быть связаны с хроническим блефаритом или рецидивирующим конъюнктивитом. При трении глаз грязными руками могут обостряться вялотекущие инфекции.
к) Другие сопутствующие жалобы:
1. Наиболее частая жалоба — головная боль, она может возникать почти в любой форме.
2. Спазм аккомодации: пациент жалуется на двоение, размытость изображения, макропсию или головные боли и боли в глазу. Будут наблюдаться различной степени эзотропия, миоз и псевдомиопия. При некоррелированной дальнозоркости большое значение имеет рефрактометрия; также спазм аккомодации может наблюдаться при периодической экзотропии, в этом случае пациент с помощью конвергенции и аккомодации пытается контролировать экзотропию. Также встречается функциональный спазм аккомодации, причины которого выявить не удается.
3. Недостаточность/паралич конвергенции: типичными жалобами являются головные боли в области лба и «напряжение глаз» при работе на близком расстоянии, и размытость изображения. Те же жалобы могут возникать при экзофориях.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Давящая боль в глазах: причины и лечение
Иногда мы испытываем дискомфорт особого рода – кажется, что болит то ли голова, то ли глаза. Эта боль возникает в районе носовых пазух или в задней части глаза. Иногда она пульсирующая, иногда – постоянная. Это состояние нас очень пугает и хочется узнать, чем вызвана эта боль? Что можно сделать, чтобы ее облегчить? Может что-то не так со зрением?
Давайте для начала ответим на последний вопрос.
Ученые из Американской академии офтальмологии определили «боль в глазах» как «физический дискомфорт, вызванный глазным или другим заболеванием». Но ученые подчеркивают при этом, что «место боли не обязательно указывает на причину боли».
В большинстве случаев причина головной боли, ощущаемой в глазах, может скрываться в совсем другом месте. Мы чувствуем боль именно в этом месте из-за сети взаимосвязанных сенсорных нервов, которые пронизывают все ткани организма.
«Почти все структуры головы, чувствительные к боли, переносят ощущение боли в область глаз», – рассказывает доктор Марк У. Грин, доктор медицины, профессор неврологии в Медицинской школе Икана при больнице Mount Sinai в Нью-Йорке. «То, что болит глаз, не означает, что проблема в самом глазу. На самом деле, это случается довольно редко».
Грин советует помнить одно полезное правило: если белая часть глаза (склера) не покраснела, и нет жалоб на зрение – нечеткую или искаженную картинку, весьма маловероятно, что головная боль связана с самими глазами.
Распространенные причины боли в глазах
Мигрень
Мигрень – самый распространенный тип головной боли, которая лишает нас радости жизни. Это головная боль, приступы которой напоминают приливы, она может продолжаться до 72 часов, ее частая характеристика – сильная пульсирующая боль с одной стороны головы и за глазами. Боль может ощущаться и в затылочной части головы. Другие классические симптомы мигрени – тошнота, рвота и чувствительность к свету, запахам и звукам.
«Мигрень произошла от термина «migraine», что означает «боль в половине головы». Людям с мигренью приходится очень тяжко, – говорит Грин. – «Это сильная боль, причем она бывает разных типов, то есть имеется несколько видов головной боли. Люди могут чувствовать себя по-разному, но у них у всех мигрень».
Предшествовать головной боли могут зрительные расстройства – мигания света или ореолы вокруг источников света. Однако у большинства людей, страдающих мигренью, такие симптомы отсутствуют.
Есть много триггеров, которые могут запустить мигрень. К ним относятся усталость, эмоциональное напряжение, недостаток сна или чрезмерный сон, пропуск приема пищи, яркий или мерцающий свет, резкие запахи, громкие звуки, определенные продукты, а также изменения температуры и влажности.
Существует и генетическая предрасположенность к мигрени: 70% пациентов сообщают, по крайней мере, об одном близком родственнике, который также страдал от мигрени.
Мигрень, выявленную на достаточно ранней стадии, можно успешно лечить безрецептурными обезболивающими, но есть несколько рецептурных лекарств, которые можно использовать как в профилактических целях, так и для уменьшения количества приступов и уменьшения болевого симптома.
Для лечения хронической мигрени и болезненных ощущений в глазах может потребоваться ежедневный прием лекарств.
Кластерные головные боли
Кластерная головная боль – это состояние, характеризующееся многочисленными и частыми приступами головных болей. Эти кластерные периоды могут длиться недели или месяцы, а затем следует период ремиссии, когда головные боли не возникают в течение нескольких месяцев или лет.
Кластерная головная боль обычно возникает быстро, иногда у боли бывают предвестники, болевые ощущения могут длиться до трех часов. Симптомы включают мучительную боль (часто головную боль за одним глазом), которая отдает в другие части лица, головы и шеи; красные и опухшие глаза; и чрезмерное слезоотделение.
Считается, что причинами кластерных головных болей могут быть аномалии в гипоталамусе (части мозга, которая контролирует многие важные функции организма). Что может вызывать боли пока не выявили, и лекарства от кластерных головных болей в глазах пока нет.
Лечение кластерных головных болей направлено на уменьшение тяжести симптомов, сокращение периода кластерных болей и предотвращение будущих приступов. Среди методов лечения – кислородная терапия, инъекции триптанов и местные анестетики.
Инфекции носовых пазух
Пазухи – это заполненные воздухом пространства черепа. Они расположены за носом, лбом и щеками, а также за глазами. Инфекция носовых пазух (гайморит) – частая причина боли, в том числе головной боли в глазах.
Мигрень часто ошибочно принимают за головную боль при инфекции носовых пазух. Лечение головной боли, локализующейся в носовых пазухах, включает устранение основной инфекции с помощью рецептурных антибиотиков и противоотечных средств.
Офтальмологические заболевания, вызывающие головную боль, локализующуюся за глазами
Наконец, существует ряд заболеваний глаз и других проблем, которые могут вызвать болевые ощущения в глазах. Среди них:
Глаукома
Глаукома – это заболевание глаз, при котором поражен зрительный нерв, что вызывает потерю периферического зрения, помутнение зрения, трудности с адаптацией к темноте и появление ореолов вокруг источников света.
Склерит
Неврит зрительного нерва
Неврит зрительного нерва или воспаление зрительного нерва сопровождается болью в глазах или головной болью позади глаза, нечеткостью зрения, потерей цветового зрения, плавающими мушками, тошнотой и потерей зрения.
Болезнь Грейвса или базедова болезнь
Базедова болезнь – это аутоиммунное заболевание, связанное с неполадками в щитовидной железе. Базедова болезнь затрагивает глаза, они становятся очень выпуклыми, краснеют, веки втягиваются, у больных ограничена способность двигать глазами, изображение двоится, иногда может наблюдаться потеря зрения. В некоторых случаях болезнь Грейвса также может вызывать боль в глазах.
Когда обращаться к окулисту?
Если вы испытываете необычные боли за глазами, немедленно обратитесь к окулисту. Если белок глаза поменял цвет, или вы испытываете тошноту или проблемы со зрением, связанные с головной болью, это признаки и симптомы острого приступа глаукомы, который может вызвать необратимую потерю зрения. Выясните, что вызывает боль в глазах. Запишитесь к офтальмологу и обязательно получите консультацию.