Какой пульс считается нормальным для человека того или иного возраста: сводная таблица значений по годам
Говоря о том, что сердце «бьется» или «стучит», мы имеем в виду знакомое нам понятие – пульс. Изменения при воздействии внешних факторов или эмоций, считаются нормальными. Пульс ускоряется при стрессе, физической активности и из-за различных заболеваний.
Все, что стоит за сердечным ритмом, является основным биологическим маркером благополучия человека. Но чтобы «расшифровать» сигналы, посылаемые сердцем в виде ударов и биений, необходимо знать норму пульса по возрастам.
Пульс характеризуется определенными свойствами, которые используются в диагностике сердечных и сосудистых патологий:
Какие-либо изменения могут быть вызваны наличием определенных нарушений, поэтому являются поводом обратиться к специалисту для проведения диагностики, постановки диагноза и начала лечения.
Нормы и различные вариации
Кислород поступает в органы и мягкие ткани с кровью, которая течет под определенным давлением (артериальным/АД). Это приводит к колебаниям стенок артерий, опорожнению и наполнению вен. Под влиянием АД красные кровяные тельца или эритроциты с силой «пробиваются» через тончайшие кровеносные сосуды или капилляры. При этом они преодолевают определенное сопротивление. Вещества, пропускающие электрический ток или электролиты, подвергаются аналогичному процессу.
Так создается пульс, ощущаемый во всем нашем теле, и в каждом сосуде нашего организма. С другой стороны пульсовую волну можно рассматривать, как волну движений стенок сосудов под определенным давлением. Количество этих волн обычно соответствует количеству ударов сердца.
Как подсчитать пульс?
Основной способ измерения – пальпация. Ручной метод, который основан на прикосновении. Быстро и легко, это не требует специальной подготовки. Чтобы получить точные показания, необходимо соблюдать правила измерения пульса:
Также существует и быстрый способ – подсчет на протяжении 20 секунд и умножение полученного значения на три. Также можно использовать специальный прибор – пульсометр.
ЧСС определяется в полном физическом и эмоциональном покое. У здорового человека – от 60 до 80 уд/мин. Увеличение частоты сердечных сокращений выше этих пределов называется тахикардией, снижение – брадикардией.
Сколько ударов в минуту должно быть в норме?
У мужчин
На скорость пульса оказывает влияние привычка организма к физическим нагрузкам – например, к пробежкам, ходьбе, плаванию и езде на велосипеде. У мужчин, которые занимаются спортом и ведут здоровый образ жизни, сердечная мышца прокачивает такой же объем крови, но за меньшее число сокращений. С научной точки зрения это состояние называется синдромом спортивного сердца.
Таблица – Значения пульса у мужчин в зависимости от возраста, физического состояния (значения указаны в ударах в минуту)
У женщин
Активный образ жизни и занятия спортом тренируют сердечную мышцу. Регулярные кардионагрузки повышают качество и длину жизни. Нет необходимости в каких-то специальных средствах. Достаточно совершать ежедневные пешие прогулки на свежем воздухе. Быстрый шаг против сидячего образа жизни – гарантия улучшения самочувствия и функционирования внутренних органов.
Таблица – Значения пульса у женщин в соответствии с физическим состоянием и возрастом (измерения – в ударах в минуту)
От 65 лет и старше
В период беременности изменения отмечаются уже на 20-22 неделю. Частота сердечного ритма повышается. Связано это с тем, что в организме женщины увеличивается объем крови, циркулирующей по венам. Чаще всего изменения не выходят за установленные значения. К примеру, к концу 3-го триместра беременности нормы пульса возрастают на 10-15 единиц. Перед родами значения, как правило, нормализуются.
У детей
Средние значения пульсации сердца у детей довольно значительно отличаются от частоты сердечных сокращений у взрослых. То, что считается патологией у пожилых пациентов, считается допустимым для новорожденных.
По мере взросления ребенка частота пульса постепенно уменьшается и останавливается к концу полового созревания (подросткового возраста) на отметке 60-90 уд/мин.
Таблица – Пульс у детей в зависимости от и возраста
Стоит отметить, что показатели в детском возрасте разные – утром допустимыми считаются одни, вечером и ночью другие. Оптимальное время для его измерения – после пробуждения.
Регулярный контроль помогает вовремя предотвратить развитие проблем или убедиться, что сердце ребенка работает правильно. Довольно простая процедура измерения поможет быстро диагностировать развитие возможных заболеваний.
Если у детей учащается сердцебиение и это не вызвано физическим или эмоциональным стрессом, то рекомендуется обратиться к врачу.
Какой пульс считается нормой у ребенка в 6-12 лет?
Какой пульс считается нормой у подростка в 13-17 лет?
При беге и других физических нагрузках
После еды
Причиной также может стать переедание. Много пищи требует повышенной нагрузки – усиления метаболизма. Значения могут находиться на той же отметке, что и при умеренной физической активности.
ЧСС во время сна
Во сне тело расслабляется, но нервная система, кровообращение и иные системы организма продолжают функционировать. Пульс при этом заметно замедляется, что связано с тем, что часть внутренних органов находятся в состоянии покоя, не требуя дополнительного снабжения кислородом.
Значения пульса во сне:
Повышаться может во время кошмаров. При этом не исключены скачки артериального давления.
ЧСС для сжигания жира
Многие фитнес-тренеры для расчетов используют метод Карвонена (военного врача и физиолога). Им был разработан способ определения границы при проведении тренировок.
Зона сжигания жира определяется от 50 до 80% от максимально допустимых значений. В данном случае не нужно учитывать норму о возрасту, но сам возраст нужно брать в расчет. К примеру, возьмем 35-летний возраст и проведем расчет:
Из этого следует, что зона сжигания жира колеблется от 92,5 до 144 ударов в минуту. Полученный разброс требует индивидуального определения показателей, т. к. значение имеет тренированность организма, самочувствие и иные особенности каждого. По этой причине предварительное медицинское обследование является обязательным.
Отклонения от нормы
На ЧСС оказывают влияние такие факторы, как физическая активность/покой, состояние сердечных клапанов и мышцы, показатели артериального давления, функционирование нейроэндокринной системы и уровень метаболизма.
Возможные заболевания при изменении ЧСС: миокардит, инфаркт миокарда, феохромоцитома, заболевания ЦНС (центральной нервной системы), злокачественные образования, патологии щитовидной железы, нарушения метаболизма (гипер-, гипокалиемия).
Причины замедления
Сердцебиение менее 60 ударов в минуту не всегда указывает на проблемы со здоровьем. Это может быть связано с использованием медикаментов, например бета-блокаторов.
Сердцебиение до 40 уд/мин может присутствовать у физически активных людей или лиц, которые занимаются профессиональными видами спорта. Это обусловлено натренированностью миокарда, который хорошо сжимается и способен поддерживать кровоток, не прилагая усилий.
Причины увеличения
Наиболее распространенной причиной ускоренного сердечного ритма является отсутствие отдыха перед измерением. Лучше всего делать это утром после пробуждения ото сна, не вставая с постели. Также следует убедиться, что подсчет верен.
Большинство болезней повышают работу миокарда, в том числе повышенная температура тела, гипертиреоз и врожденные пороки сердца.
Естественные причины тахикардии у женщин
Физиологическая тахикардия не указывает на патологию и возникает при физических нагрузках, нарушении гормонального фона и при повышенном психическом напряжении. Также причиной является чрезмерное употребление кофе, чая и шоколада.
На показателях могут сказаться такие факторы, как инфекционные заболевания, медикаментозная интоксикация и злоупотребление вредными привычками. Повыситься ЧСС может при резком изменении положения тела и значительных потерях крови.
Естественные причины тахикардии у мужчин
Физиологическая тахикардия не несет для здоровья опасности. И представляет собой реакцию на раздражитель. Речь идет о чрезмерной физической активности, приеме медикаментозных препаратов или о сильных стрессовых ситуациях. Стать причиной естественной тахикардии у мужчин могут непривычные климатические условия.
Естественные причины тахикардии у детей и подростков
Физиологическая тахикардия возникает, как адекватная реакция на определенные факторы, среди которых следует выделить лихорадка, острые болевые приступы и прием лекарственных средств. У детей и подростков в норме пульс увеличивается в ответ на отравление ядами и кислородное голодание.
Как проявляется нарушение пульса?
Бывает, что человек не замечает повышение или понижение показателей, но узнает об этом при обычных медицинских осмотрах. Но чаще всего нарушения дают о себе знать.
При нарушении сердечного ритма могут возникнуть осложнения, а именно в виде инфаркта миокарда, сердечной недостаточности, тромбоэмболии и нарушениям кровообращения в области головного мозга.
При наличии нарушений со стороны ЧСС используются несколько методов диагностики сердечных аритмий. Основным методом диагностики сердечных аритмий является электрокардиограмма (ЭКГ). Такое обследование поможет определить тип аритмии. Также используется электрофизиологический метод – комплексное и точное исследование сердечных аритмий. Также назначается эхокардиография и УЗИ.
Чтобы вовремя принять меры, необходимо знать норму пульса, которая различна в зависимости от возраста, половой принадлежности и образа жизни. Чем раньше будут приняты меры по нормализации ЧСС, тем меньше вероятность развития осложнений.
Аритмия сердца у детей
Содержание статьи
Аритмия – одна из самых часто диагностируемых патологий сердечно-сосудистой системы у детей. По частоте выявления заболевание занимает третье место, уступая только порокам сердца и артериальной гипертонии. Источник:
Павлова Н.П., Максимцева Е.А., Артемова Н.М. Аритмии у детей Кардиоваскулярная терапия и профилактика №18, 2019, стр. 118-119 При этом аритмия сердца может возникать у ребенка в любое время: до года, в 5, 7, 10, 12 лет и в подростковом возрасте.
Патологическое состояние сопровождается нарушением работы сердечной мышцы. При этом происходит сбой частоты, регулярности и последовательности ее сокращений. То есть, ритм отклоняется от нормы.
Виды аритмии у детей
С учетом особенностей отклонений сердечного ритма, детскую аритмию распределяют на четыре ключевых вида:
Симптомы сердечной аритмии у ребенка
Симптоматика сбоев сердечного ритма обладает разной спецификой и отличается у детей разных возрастных групп.
Аритмия у новорожденного ребенка может проявляться через:
Аритмия у ребенка от 6 лет и старше очень часто не имеет симптомов. В таких случаях патологию обнаруживают при плановом медицинском осмотре. Лишь иногда у детей проявляются характерные симптомы заболевания:
Причины аритмии у детей
Детская нервная, вегетативная и иммунная системы еще не вошли в устойчивую стадию зрелости. Прежде чем синусовый узел, который отвечает за нормальный ритм, начнет генерировать правильные электрические импульсы для ритмичного сокращения сердечных камер, должны пройти годы. Только у подростков сердце начинает биться в таком ритме, как у взрослых – 60-80 ударов в минуту.
Самыми распространенными причинами аритмии сердца у детей являются:
Чем опасно заболевание
В большинстве случаев аритмия сердца у ребенка обладает благоприятным прогнозом и протекает доброкачественно. Однако при любой форме болезни крайне важно следить за состоянием здоровья малыша, регулярно проводить профилактическое обследование и по решению врача проходить лечение.
При отсутствии грамотной и своевременной терапии патология в будущем может вызывать серьезные осложнения. Длительное течение заболевания пагубно сказывается на работе сердца и приводит к опасным последствиям.
Аритмия может стать причиной сердечной недостаточности и кардиомиопатии, которые несут опасность ранней инвалидизации и даже летального исхода. Повышает риск развития артериальной гипотонии, ишемии миокарда. Длительный приступ тахикардии может спровоцировать кардиогенный шок или острую сердечную недостаточность с отеком легких.
Диагностика
Врачи выделяют несколько острых временных промежутков, когда особо обостряется возможность развития патологии. Зачастую аритмия у ребенка развивается в младенчестве, в 4-5 лет, в 7-8 лет, в 11-12 лет и в подростковом периоде. В эти возрастные интервалы происходят скачки роста. Поэтому проведение профилактической диагностики и кардиологического обследования в это время имеет особое значение, даже если симптомы болезни никак себя не проявляют.
Выявить отклонение и установить диагноз может только детский кардиолог или аритмолог. Изначально следует пройти консультацию у профильного специалиста, который:
Чтобы выявить заболевание и зафиксировать диагноз, доктор назначает:
Результаты диагностики позволяют кардиологу установить заболевание. Дополнительно врач может назначать процедуры, которые помогут выявить причины развития патологии:
Лечение аритмии сердца у детей
После завершения обследования врач изучает результаты диагностических процедур и устанавливает диагноз. Только после этого специалист разрабатывает индивидуальный план терапии с учетом типа и степени развития болезни, ее продолжительности, наличия или отсутствия сопутствующих патологий, причины развития аритмии, возраста и общего самочувствия пациента, а также многих других факторов.
Комплексное лечение аритмии у детей предусматривает прием препаратов разного спектра действия: сосудистых, нейрометаболических, антиаритмических. Применяются также антиоксиданты и стабилизаторы клеточных мембран. Вид медикаментов, дозировку и продолжительность приема врач определяет индивидуально.
Помимо лекарственной терапии, назначаются также профилактические меры. Родители получают рекомендации, которые помогут ускорить выздоровление и стабилизацию сердечно-сосудистой системы ребенка:
Лечение детской аритмии в «СМ-Клиника»
В наших медицинских центрах проводят комплексную диагностику и терапии сердечно-сосудистых патологий у маленьких пациентов. Обращаясь к «СМ-Клиника», вы можете быть уверены в том, что:
Записывайтесь на консультацию по телефону или заполняйте форму обратной связи, и мы свяжемся с вами для подтверждения записи.
Источники:
У ребенка 10 лет пульс 110 что делать
«Только сердце больного человека бьется как часы» Джеймс Маккензи, 2010г.
«При помощи пульса можно узнать существование в организме болезни и предвидеть грядущие». Герофил Халкедонский, ок. 335 до н.э.
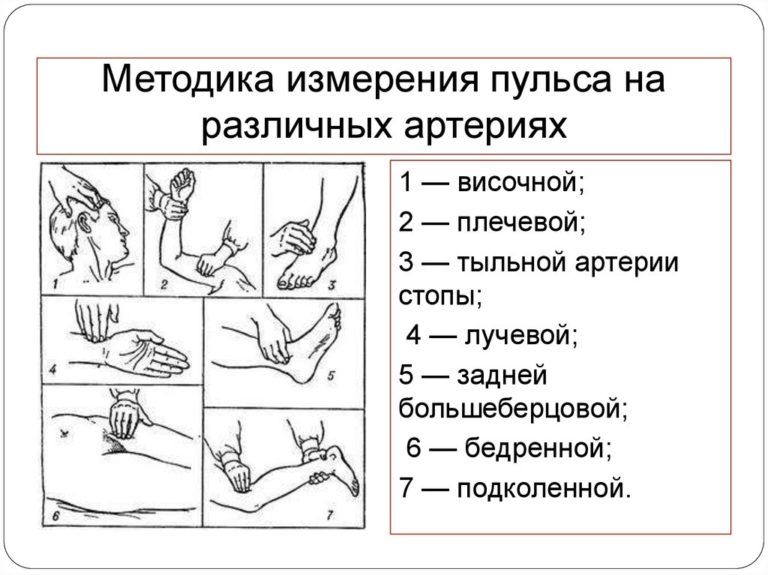
В экстренных ситуациях чаще используют исследование каротидного пульса: на сонной артерии, расположенной в области шеи, ниже подъязычной кости и кнаружи от щитовидного хряща (см.картинку).
При данном методе измерения следует мягко пальпировать артерию, при этом обследуемый должен сидеть или лежать. Чрезмерное сдавление сонных артерий может привести к обмороку или ишемии мозга. Нельзя пальпировать обе сонные артерии одновременно!
Можно научиться считать ЧСС и через фонендоскоп, но в этом случае Вам, скорее всего, понадобится консультация специалиста, так как выслушиваются два тона и надо различать, какой из них первый, по которому собственно ЧСС и считается. Подсчитывается количество колебаний сосудов за 15 секунд и умножается на 4 или за 10 секунд и умножается на 6.
Итак, будем исходить из того, что Вы уже умеете считать пульс у своего малыша.
Учащение ЧСС (тахикардия).
В связи с эластичностью грудной клетки, тонким подкожно-жировым слоем у ребенка, даже при небольшом учащении пульса, можно увидеть вибрацию передней грудной стенки, синхронную с сокращением сердца, что порой пугает родителей. Растущему организму необходим интенсивный обмен веществ, высокая потребность в кислороде. Поэтому, чем младше ребенок, тем ЧСС у него выше. Это знают все. Но где та граница, превышение которой уже нормой не является – это важный вопрос, вызывающий у многих родителей волнение.
Нормы ЧСС в покое и после нагрузки разные. Нагрузкой для грудного ребенка является кормление, плач, двигательная активность. Для более старших – ходьба, бег, сильные эмоции (как положительные, так и отрицательные).
Нормы ЧСС у детей в покое.
В таблице N1 представлено процентильное распределение ЧСС по возрастам – от 25‰ до 75‰ – это норма. От 75‰ до 98‰ – тахикардия, выше 98‰ – выраженная тахикардия, которая, как правило, всегда патологическая.
ЧСС после нагрузки определяется по формуле: (220-возраст) х 0,85.
Например, для 3-х летнего малыша это (220-3)х0,85 = 184 удара в минуту (для сравнения – в покое допускается до 137). Для самых дотошных родителей: если Вы посчитали и получили цифру, превышающую указанные нормы на 1-5 ударов, не стоит волноваться. Кроме того, Вы могли ошибиться, есть смысл измерить несколько раз. Все нормы – это усредненные величины и небольшое отклонение вполне допустимо. Кроме цифры, которую Вы получили при подсчете пульса, обязательно учитывается общее состояние ребенка: если он активный, веселый, с нормальным цветом кожных покровов, поводов для беспокойства, вероятнее всего, нет.
Кроме частоты пульса, многие родители обращают внимание на его ритмичность. Неритмичность пульса у ребенка, связанная с дыханием, является нормой. Если Вы можете попросить малыша задержать ненадолго дыхание, то пульс сразу становится ритмичнее.
NB! Если пульс значительно (на 10-20 и более ударов) превышает норму, если его неритмичность не связана с дыханием, ребенок бледный, вялый, носогубный треугольник серый, одышка – это повод обратиться к врачу.
Регистрация патологически учащенного пульса не обязательно связана с проблемами сердечно-сосудистой системы, но и патологией других внутренних органов, особенно ЖКТ и эндокринной системы. В рутинной практике, чаще всего, это дебют какого-то острого инфекционного заболевания, которое еще не проявило себя.
Урежение ЧСС (брадикардия). Как практикующий педиатр и кардиолог могу сказать, что на протяжении последних 10 лет число детей с пульсом реже средних показателей значительно увеличилось. Доказательной базы этого явления в доступной мне медицинской литературе нет, поэтому могу только предположить, что это может быть результатом повальной гиподинамии, увлечении гаджетами, о чем мы поговорим в отдельной беседе.
Если выявлен редкий пульс, это повод обратиться к детскому кардиологу. Но не удивляйтесь, если врач вместо ожидаемого Вами лечения посоветует больше двигаться, пребывать на открытом воздухе и контролировать данную ситуацию.? Иногда назначаются препараты, но их эффективность не доказана. Учитывая, что с возрастом пульс физиологически должен становиться реже, то у ребенка с брадикардией возможно его патологическое урежение, которое нельзя упустить.
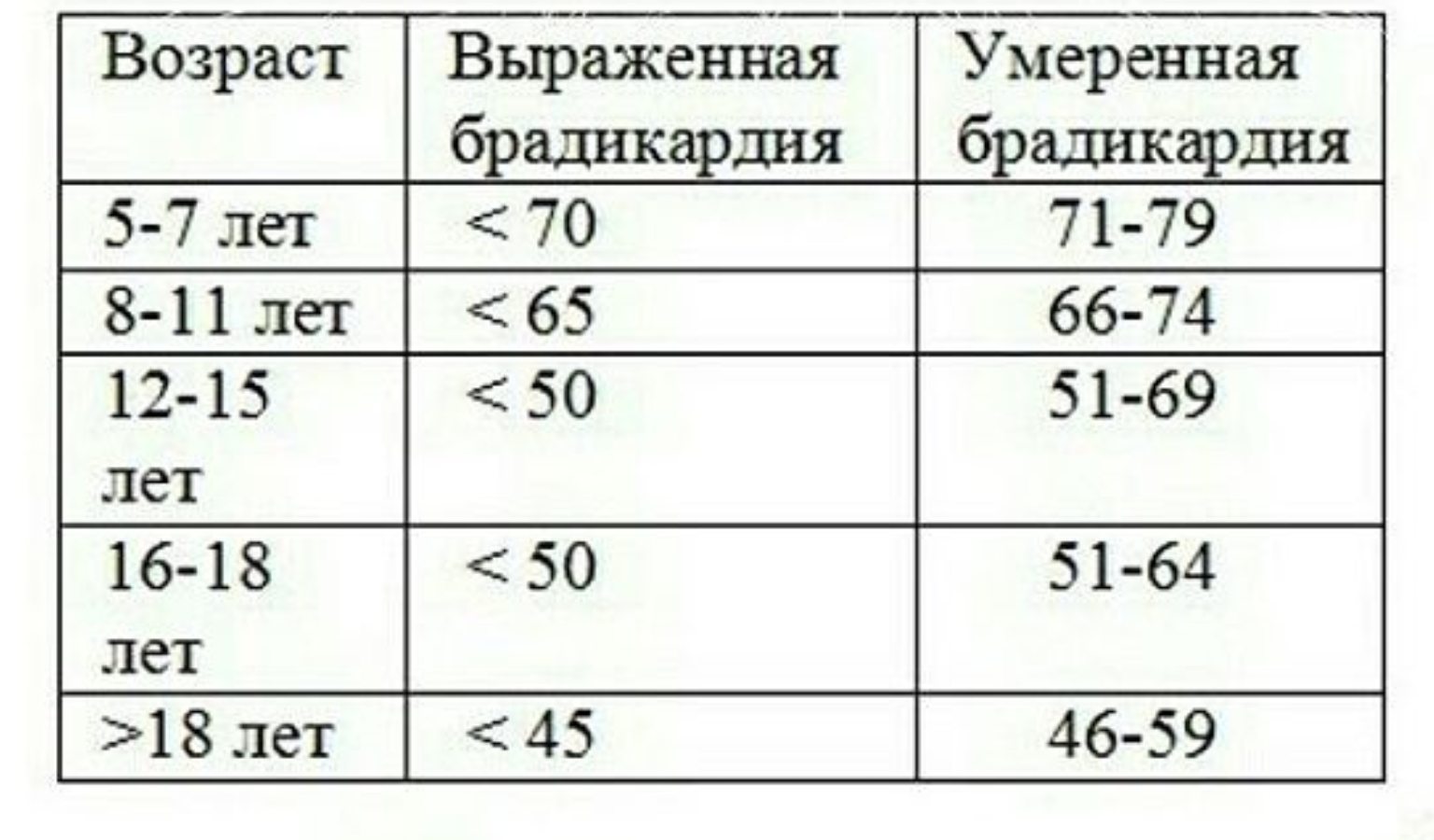
Детей с редким пульсом часто беспокоят головные боли, головокружение, повышенная утомляемость, плохая переносимость физической нагрузки. Границы умеренной и выраженной брадикардии представлены в таблице N2.
NB! : Обморок (синкопе) или предобморок (пресинкопе) – это повод к немедленному обращению за медицинской помощью. Большинство таких ситуаций, особенно в подростковом возрасте не опасны, но есть ряд патологических состояний, которые нуждаются в немедленном лечении.
Таблица N2. Интерпретация изменения ЧСС (уд/мин) у детей 5-18 лет (протокол ЦСССА ФМБА России)
Несколько слов о современных возможностях инструментальной регистрации пульса:
1. Стандартная ЭКГ, известная всем, ограничена 30-40 секундами регистрации, но в связи с простотой и доступностью незаменима в данном вопросе.
2. Суточное (Холтеровское) мониторирование (ХМ) ЭКГ дает информацию о каждом биении сердца в течение суток, его изменчивости в период сна и бодрствования, нагрузки и покоя. Одновременно ведется дневник наблюдения и, если он достаточно информативен, можно доказать или отвергнуть связь жалоб с изменениями на ЭКГ. Это «золотой стандарт» диагностики нарушений ритма сердца и проводимости в любом возрасте, начиная с рождения. Очень важно знать, что нормы, определяемые в покое, значительно отличаются от норм для суточного мониторирования, так как за сутки допускается больший диапазон изменений. Их приводить не буду, так как они – удел специалистов.
3. Наружные мониторы, так называемые Event recorder (регистраторы событий) – могут быть прикреплены к иповерхности тела от 7 до 28 дней, при этом для регистрации ЭКГ необходимо нажимать на кнопку, когда есть симптомы.
4. Ривил (Reveal) – имплантируемый под кожу прибор, напоминающий флешку – используются, если есть угрожающие симптомы, но на ХМ ЭКГ ничего не удается зарегистрировать. Такой прибор может находится под кожей до двух лет.
При регистрации редкого пульса на ЭКГ бывает полезным проведение пробы с физической нагрузкой, когда ЭКГ регистрируется в покое (лежа), после нагрузки 30 приседаний в течение 20 секунд) и через 3 минуты после нагрузки. Простая, но очень информативная проба: если пульс увеличивается адекватно нагрузке, своевременно восстанавливается и нет патологических изменений на ЭКГ, то поводов для беспокойства, как правило, нет. Тест с нагрузкой можно проводить и на специальных приборах – тредмил-тесте, велоэргометре и др..
Статью подготовил кардиолог медицинского центра «ТИГРЕНОК» Конопко Н.Н.
ФАРМАКОТЕРАПИЯ нарушений ритма сердца у детей
Лечение нарушений ритма сердца (НРС) у детей является одной из серьезнейших проблем в практике и педиатра, и «взрослого» кардиолога.
Лечение нарушений ритма сердца (НРС) у детей является одной из серьезнейших проблем в практике и педиатра, и «взрослого» кардиолога. Несмотря на общность многих терапевтических подходов, особенности физиологического развития ребенка, отсутствие у детей типичных для взрослых причин развития аритмий часто определяют несколько другие патогенетические механизмы развития НРС и подходы к лечению.
В лечении НРС выделяют медикаментозные и немедикаментозные методы. К немедикаментозным относятся хирургические, мини-инвазивные методы электротерапии (радиочастотная катетерная аблация) и использование имплантируемых антиаритмических устройств. Медикаментозные методы можно условно разделить на экстренное купирование наиболее опасных форм НРС и хроническую фармакотерапию.
В экстренном купировании нуждаются НРС с высоким риском развития сердечной недостаточности, остановки кровообращения и внезапной смерти — прежде всего это желудочковая тахикардия (ЖТ), переходящая в фибрилляцию, и брадиаритмии. В значительно меньшей степени непосредственной причиной остановки кровообращения у детей старше года может стать суправентрикулярная пароксизмальная тахикардия (СПТ). Однако у детей грудного возраста СПТ представляет значительно большую угрозу как возможная причина внезапной смерти.
При развитии СПТ лечение начинают с вагусных проб. Их эффективность у детей максимальна в первые 20-30 мин после начала приступа. Если приступ не удалось прервать за это время, переходят к введению антиаритмических препаратов — ААП. Препаратом выбора в данном случае является аденозин (АТФ). Клиническая эффективность АТФ обусловлена быстрым началом действия (до 10 с), минимальными возможными побочными эффектами (кашель, чувство жара, гиперемия, брадикардия), которые быстро проходят. Начальную дозу вводят в виде 1%-ного раствора внутривенно, быстро (3-4 с), без разведения, в дозе 0,1 мг/кг. При экстренном купировании приступа можно ориентироваться и на возрастные дозировки препарата: до 6 мес. — 0,5 мл; 6 мес. — 1 год до 0,7 мл; 1-3 года — 0,8 мл; 4-7 лет — 1,0 мл; 8-10 лет — 1,5 мл; 11-14 лет — 2,0 мл. Если ритм не восстановился в течение 1-2 мин, вводят повторно удвоенную дозу и при необходимости повторяют еще раз. При развитии СПТ у больных с синдромом Вольфа—Паркинсона—Уайта (WPW) эффективно введение гилуритмала (аймалина) в дозе 1 мг/кг, в/в, но не более 50 мг. Сохраняет свою актуальность и купирование СПТ изоптином. Хотя препарат может вызывать брадикардию и артериальную гипотонию, он эффективен в лечении детей с политопной предсердной тахикардией. Используются следующие дозы изоптина: до 1 мес. — 0,2-0,3 мл; до 1 года 0,3-0,4 мл; 1-5 лет — 0,4-0,5 мл; 5-10 лет — 1,0-1,5 мл, больше 10 лет — 1,5-2,0 мл. Изоптин абсолютно противопоказан при тахикардии неясной этиологии с широким QRS-комплексом и синдроме WPW, так как возможна трансформация СПТ в фибрилляцию желудочков вследствие ускорения антероградного проведения по дополнительным проводящим путям. Препаратами выбора для купирования СПТ у детей являются также кордарон (в/в с 5%-ном раствором глюкозы в дозе 5 мг/кг), дигоксин (в/в, медленно, на физрастворе, в дозе 0,1-0,3 мл), новокаинамид (в/в, медленно, на физрастворе, в дозе 0,15-0,2 мл/кг, максимально до 17 мг/кг). Возможная артериальная гипотензия предупреждается введением 1%-ного раствора мезатона в дозе 0,1 мл на год жизни, но не более 1,0 мл. Действие ААП при СПТ усиливается при совместном использовании транквилизаторов с симпатолитическим эффектом (реланиум, тазепам, радедорм).
Выявленная на ЭКГ во время приступа тахикардия с широким QRS-комплексом не всегда позволяет определить, что это — ЖТ или СПТ с абберацией проведения или блокадой ножек пучка Гиса. Если форма аритмии точно не установлена, лечение проводят как при ЖТ. Во всех случаях противопоказаны антагонисты кальция. Препаратом первого ряда при купировании ЖТ является лидокаин, который вводится в/в, медленно, на 5%-ном растворе глюкозы, в начальной дозе 1,0 мг/кг в виде 1-2%-ного раствора. Если ритм не восстанавливается, можно через каждые 5-10 мин дополнительно вводить препарат в половинной дозировке (до общей дозы не более 3 мг/кг). В качестве препаратов второго ряда при ЖТ можно использовать новокаинамид, гилуритмал, кордарон или β-блокаторы (дозировки указаны выше). Средством выбора при купировании приступа тахикардии «пируэт», характерной для больных с удлинением интервала QT, является сульфат магния (введение 10%-ного раствора 25-50 мг/кг, максимум 2 г в течение 1-2 мин, при неэффективности — повторно через 5-10 мин).
Из брадиаритмий в экстренном лечении нуждаются симптомные брадикардии, асистолия или электромеханическая диссоциация (наличие на ЭКГ синусовой брадикардии при отсутствии пульсовой волны). Основные мероприятия при развитии асистолии у детей — введение адреналина и атропина. При неэффективности небольших доз адреналина (0,01 мг/кг/ в/в) и развитии остановки сердца вводят более высокие дозы (0,1-0,2 мг/кг в/в), которые можно повторять каждые 3-5 мин, пока есть угроза рецидива аритмии. Как правило, атропин используется в лечении брадиаритмий после адреналина. Доза для введения в/в — 0,02 мг/кг (максимальная разовая 0,5 мг у детей младшего возраста и 1,0 мг у подростков), которую можно повторять каждые 5 мин (до общей дозы 1,0 мг у детей младшего возраста и 2,0 мг у подростков).
Длительная фармакотерапия НРС у детей основана на коррекции интра- и экстракардиальных механизмов их развития. В первом случае речь идет об использовании традиционных для кардиологии ААП, непосредственно влияющих на электрофизиологический механизм запуска и поддержания аритмии (так называемая симптоматическая терапия). Их применение достаточно эффективно, однако при длительном лечении практически все они дают побочные эффекты и обладают проаритмогенным действием. С учетом доказанного значения вегетативной и центральной нервной системы в патогенезе развития НРС у детей — в схеме лечения идиопатических аритмий в педиатрии значительная роль принадлежит препаратам, нормализующим уровень кардиоцеребральных взаимодействий, что составляет основу так называемой базисной антиаритмической терапии. В нее входят ноотропные, мембраностабилизирующие и метаболические препараты. Ноотропы (пирацетам в дозе 0,2 мл три раза в день; пиридитол 0,05-0,1 мл три раза в день; аминалон 0,5-1,0 мл три раза в день; глютаминовая кислота от 0,1 до 1,0 мл три раза в день; фенибут 0,05 — 0,3 3 раза в день) стимулируют синтез АТФ, обладают ваголитическим эффектом. Рекомендуемый курс лечения — 4-6 недель приема каждого препарата, при этом назначается одновременно не более двух препаратов. Среди других лекарственных средств следует отметить карнитин хлорид, коэнзим Q, милдронат. Как антиоксидантный препарат в лечении детей активно используется ксидифон. В последние годы в комплексной терапии НРС нашли широкое применение препараты магния, в частности магнерот. Соединение магния с оротовой кислотой суммирует их положительные метаболические и антиаритмические эффекты. Рекомендуемые дозировки: Дети до 6 мес 40 мг в сутки, 6 мес-1 год — 60-75 мг в сутки, 1-3 года-80 мг в сутки, 4-6 лет — 120 мг в сутки, 7-10 лет — 170 мг в сутки, 11-14 лет 270 мг в сутки, старше 15 лет 280-400 мг в сутки.
Назначается не более трех представителей разных групп одновременно.
При наличии органического поражения миокарда (кардиомиопатии, пороки сердца, кардиты и т. д.), сохраняющейся более 6 мес. идиопатической аритмии на фоне базисной терапии, развитии гемодинамических нарушений или аритмогенной симптоматики к лечению подключаются классические ААП I-IV класса. К первому классу относятся ААП-блокирующие быстрые каналы кардиомиоцита (калиевые — класс IA и натриевые IB и IC), ко второму — β-блокаторы, к третьему — средства, увеличивающие продолжительность действия, и к четвертому — антагонисты ионов кальция. Это деление достаточно условно, так как не учитывает многих электрофизиологических свойств ААП и в него не вписывается ряд эффективных ААП, выделяемых дополнительно. Ниже мы остановимся на основных ААП, используемых у детей.
Хинидин — наиболее давно используемый из ААП класса IA. Per os применяется в виде сульфата или глюконата. При приеме глюконата пик концентрации наступает через 3-4 ч (прием три раза в день), сульфата — через 1-2 ч. (прием четыре раза в день в дозе 30-60 мг/кг). Из побочных кардиальных эффектов наиболее значимым является возможность развития брадиаритмий и удлинения интервала QT. Возможны гастроэнтерологические или неврологические расстройства. Практическое использование хинидина в педиатрии в настоящее время невелико, хотя он может являться препаратом выбора при лечении мерцательной аритмии. Новокаинамид используется преимущественно при экстренном купировании тахиаритмий (см. выше). Прием per os в дозе 40-100 мг/кг/день. Суточная доза разбивается на шесть приемов у грудных детей, четыре — у детей 1-2-го года жизни и три приема в более старшем возрасте. Из побочных эффектов кроме брадикардии и гипотонии может отмечаться удлинение интервала QT, люпус-синдром, артралгия, сыпь.
Неогилуритмал в отличие от хинидина и новокаинамида не обладает выраженным гипотензивным действием. Он оказывает отрицательное инотропное и умеренное адренолитическое действие. Препарат является высокоэффективным при синдроме WPW. Доза насыщения 20 мг каждые 6-8 ч (3 дня), затем 20-40 мг в сутки. Для профилактики приступов возможен однократный прием 10-20 мг утром. Осложнения — АВ-блокады, брадиаритмии, удлинение интервала QT.
Из препаратов класса IB (местные анестетики) при приеме per os перспективен мексилетин (мекситил). Есть данные об эффективности его применения у больных с синдромом удлиненного интервала QT с дефектом натриевых каналов. Стартовая доза препарата 2 мг/кг, разбитая на 4 приема в сутки. Разовая доза может быть увеличена до 5 мг/кг у старших детей и до 7-8 мг/кг у грудных детей.
Препарат класса IС флекаинид достигает максимума концентрации через 1-2 ч. Расчет дозы на поверхность тела у детей более тесно коррелирует с уровнем препарата в плазме, чем при расчете на вес. Стартовая доза у грудных детей составляет 80-90 мг/м 2 в сутки, разделенная на два приема. В более старшем возрасте доза увеличивается до 100-110 мг/м 2 в сутки (максимально до 200). Есть данные об эффективном использовании препарата в педиатрии в комбинации с кордароном и мексилетином в лечении устойчивых форм ЖТ. Ритмонорм (пропафенон) в последние годы широко используется в педиатрии. Препарат достигает пика концентрации при приеме per os через 2-3 ч. Дозы препарата 10-20 мг/кг в четыре приема или при расчете на поверхность тела 150-200 мг/м 2 в сутки в максимальной дозе до 600 мг/м 2 в сутки. Побочные эффекты флекаинида и ритмонорма общие (удлинение интервала QT, блокады АВ, внутрижелудочковые блокады, парастезии и транзиторные нарушения зрения) и чаще проявляются у детей с органическим поражением миокарда.
II класс ААП составляют блокаторы β-адренергических рецепторов. В педиатрии они являются препаратами первого ряда при лечении ЖТ, но используются и в лечении предсердных НРС. Наиболее распространен в педиатрии обзидан (пропранолол). Стартовая доза составляет 1-2 мг/кг/сутки. У детей от 0 до 8 мес. суточная доза делится на четыре приема, в дальнейшем уменьшается до двух-трех приемов в день. Используется также атенолол, блокирующий преимущественно β1-рецепторы и являющийся конкурентным антагонистом эндогенных катехоламинов (прием 1-2 мг/кг, максимум до 3 мг/кг в один-два приема в сутки). В последние годы в лечении ЖТ активно используется надолол (коргард). Продолжительный период элиминации (20-24 ч) делает возможным его применение (доза 1-3 мг/кг) один раз в сутки. Основные побочные эффекты у всех β-блокаторов общие — брадикардия, артериальная гипотензия, развитие АВ-блокад. Из экстракардиальных эффектов отмечаются головокружения, депрессии, ночные кошмары. Одним из наиболее активно используемых в педиатрии является ААП класса III кордарон (амиодарон). Он блокирует медленные натриевые каналы и оказывает неконкурентное антиадренергическое действие на α- и β-рецепторы. Особенностью кордарона является длительность достижения терапевтического эффекта. При приеме per os доза насыщения составляет 10-15 мг/кг в день, распределенная на два приема в день в течение 5-10 дней. Затем дозу снижают до 2-5 мг/кг в один или два приема в сутки. Несмотря на высокую эффективность при большинстве НРС, кордарон имеет очень серьезный список возможных побочных эффектов. Наиболее частыми экстракардиальными эффектами являются: гипо- и гипертиреоидизм, светобоязнь, корнеальные микроотложения липофусцина, фиброз легочной ткани, парастезии, сыпь. Из кардиальных осложнений наиболее значимы брадикардия, АВ-блокады, удлинение интервала QT, гипотензия. При сочетанном использовании с другими ААП кордарон увеличивает концентрацию дигоксина в плазме на 50-100% и на 30-50% таких ААП, как хинидин, новокаинамид, флекаинид. Антагонисты кальция (IV класс ААП) не нашли широкого применения в хронической терапии НРС у детей и более актуальны при экстренном купировании СПТ (см. выше). Кроме того, при терапии НРС используют и ряд ААП, не вошедших в классическую классификацию. Так, финлепсин (карбамазепин) первоначально применялся как антиконвульсант, однако многочисленные исследования показали его высокую антиаритмическую активность. Финлепсин применяют в дозе 10-15 мг/кг, длительность первого курса 6 мес. По-прежнему для лечения суправентрикулярных аритмий активно назначаются сердечные гликозиды. Наиболее часто у детей используется дигоксин. Взаимодействие дигоксина с другими ААП (хинидин, кордарон, изоптин) способно увеличивать его концентрацию на 50-100%. К побочным эффектам относятся брадиаритмии, АВ-блокады, удлинение интервала QT.
Эффективность и безопасность терапии НРС значительно повышается при использовании хронотерапевтических схем, основанных на определении суточного типа НРС по данным холтеровского мониторирования и приеме 2/3 суточной дозы ААП с расчетом максимума его эффекта перед ожидаемым временем усиления или возникновения аритмии.
Литература
1. Белоконь Н. А., Кубергер М. Б. Болезни сердца и сосудов у детей. М.: Медицина, 1987, с. 448.
2. Школьникова М. А. Жизнеугрожающие аритмии у детей. М., 1999, с. 230.
3. Макаров Л. М. Холтеровское мониторирование. М.: Медпрактика, 2000. 216 с.
4. Гроер К., Кавалларо Д. Сердечно-легочная реанимация. Пер. с англ. М.: Практика, 1996, с. 128.
5. Luedtke S. A., Kuhn R. J., McCaffrey F. M. Pharmacologic management of supraventricular tachycardia in children // ANN Pharmacother 1997; 31: 1227-1359.
6. Kugler J. D., Danford D. A. Management of infants, children and adolescents with paroxysmal supraventricular tachycardia // J. Pediatr. 1996; 129: 324-338.