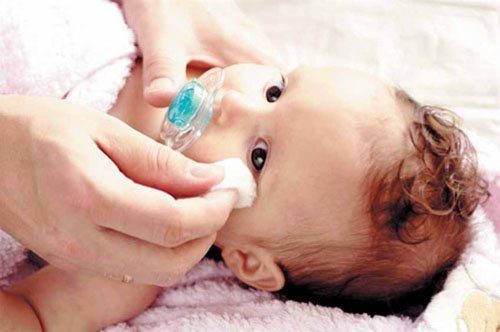
У новорожденного течет глазик что делать
а) Офтальмия новорожденных. Гнойные выделения в течение 48 часов после рождения должны насторожить врача на предмет наличия инфекции Neisseria, тогда как хламидийная инфекция проявляется примерно на десятый день жизни. Большое значение имеет посев для идентификации микрофлоры конъюнктивы, но для быстрой диагностики все чаще применяется микроматричный анализ. Родители должны пройти обследование в венерологической клинике.
Для лечения заболеваний, вызванных хламидиями необходима системная терапия с целью профилактики таких осложнений, как пневмонит. Профилактика офтальмии новорожденных в Великобритании и Швеции была прекращена. 1,25-2,5% раствор повидон-йода, тетрациклин местно или фузидовая кислота могут быть использованы в тех случаях, когда дородовое наблюдение не было хорошо документировано, но йод может вызвать раздражение.
б) Бактериальный конъюнктивит. Большинство случаев острого конъюнктивита у новорожденных вызвано бактериями. Хотя обычно выздоровление наступает без лечения, применение антибиотиков приводит к более быстрому клиническому и микробиологическому разрешению.
Многочисленные сравнительные исследования лечения острого конъюнктивита показали небольшое различие между антибиотиками широкого спектра действия. Все чаще выявляется устойчивость бактерий к антибиотикам, в частности, к грамположительным изолятам.
в) Вирусный и аллергический конъюнктивит. Вирусный конъюнктивит составляет большинство остальных случаев конъюнктивита; особенно часто он встречается в холодное время года во время эпидемии аденовируса. Все чаще появляются сообщения об эпидемиях вирусного геморрагического конъюнктивита, вызванного вирусом Сохsackie и энтеровирусом. Вирусы простого герпеса и ветрянки могут вызывать первичные поражения конъюнктивы. Незамеченное небольшое поражение края век контагиозным моллюском легко может привести к хроническому конъюнктивиту.
Аллергический конъюнктивит достаточно необычное явление у младенцев, но его следует принимать во внимание при наличии другого атопического заболевания.
г) Непроходимость носослезного протока. Рецидивирцющее отделяемое из глаз чаще всего связано с врожденной непроходимостью носослезного протока и суперинфекцией оппортунистической бактериальной микрофлорой. Большинство случаев сопровождается слезотечением. Клинически доказано, что у 20% младенцев имеются признаки окклюзии, но в 95% случаев они проходят к первому году жизни. Следует исключить мукоцеле слезного мешка, необходимо провести осмотр ребенка на наличие врожденных аномалий, в т.ч. дополнительной слезной точки.
Первоначальное лечение заключается в массаже слезного мешка и протирании века по направлению от носа кости к виску чистой вату смоченной водой; при стойком слезотечении у детей старше одного года или тяжелой рецидивирующей инфекции производят зондирование слезных канальцев. В случаях сохранения слезотечения после повторного зондирования следует прибегнуть к интубации силиконовым стентом. Некоторые исследования показывают, что би- и моноканаликулярная интубация одинаково эффективны. Можно прибегнуть к баллонной дилатации, но в разных источниках приводятся противоречивые данные об эффективности данного метода.
д) Ресницы и веки. Воздействие мягких ресниц маленьких детей при эпиблефароне, как правило, легко переносится. Однако стойкое окрашивание роговицы может быть признаком того, что требуется вмешательство. Могут встречаться рост ресниц в несколько рядов или расщелина века, сопровождающиеся трихиазом. Блефарокератит, связанный с рецидивирующим изъязвлением роговицы, приводит к васкуляризации и рубцеванию роговицы. Системная терапия эритромицином полезна для ослабления степени тяжести заболевания века. Следует избегать системного применения тетрациклинов у детей.
е) Нарушение питания и другие причины выделений из глаз. В развивающихся странах недоедание, в том числе дефицит витамина А, может способствовать рецидиву инфекции.
Изредка рецидивирующий конъюнктивит у детей может быть связан с общими заболеваниями организма. Увеличение лимфатических узлов, высокая температура и конъюнктивит должны насторожить врача на предмет болезни Kawasaki, сопровождающейся аневризмами коронарных артерий. Синдром Stevens-Johnson может вызывать тяжелое воспаление конъюнктивы с рубцеванием. Синдром сухого глаза с обильным выделением слизи и потеря чувствительности роговицы могут свидетельствовать о наследственной вегетативной дистонии.
Фиброзный (древесный) конъюнктивит также редко встречается у младенцев. У детей с ослабленным иммунитетом все инфекционные болезни следует лечить с большой осторожностью.
Слезотечение и светобоязнь повышают вероятность врожденной глаукомы, дистрофии или изъязвления роговицы.
Видео урок методики проверки проходимости слезного канала (слезно-носовая проба)
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Конъюнктивит у детей: симптомы и лечение
Конъюнктива – тонкая прозрачная слизистая оболочка, покрывающая внутренние поверхности век и плотно облегающая глазное яблоко (иногда употребляется выразительный термин «конъюнктивальный мешок»). При моргании, во время сна и, вообще, при любом смыкании век глаз полностью охвачен этой оболочкой. Назначение конъюнктивы состоит в секреции естественной «смазки» и ее распределении, – наряду с секретом слезных желез, – по поверхности глаза, прежде всего по переднему защитному роговичному слою. Этим достигается необходимое увлажнение (при длительном непрерывном контакте с кислородом воздуха роговица пересыхала бы) и очищение от мелких частиц, а также минимизируется трение при глазных движениях.
Причины заболевания
Обширная группа воспалительных процессов в конъюнктиве, имеющих существенные различия в причинах, эпидемиологии, динамике, прогнозе и т.д., носит собирательное название «конъюнктивит». В офтальмологической практике используются различные классификации конъюнктивитов, но, как правило, в них подчеркивается этиопатогенетический фактор, т.е. причины и механизмы воспаления, например:
Первые два типа являются наиболее распространенными; вообще, конъюнктивиты считаются самым частым диагнозом в офтальмологии, и особенно – в детской.
Симптомы конъюнктивита у ребенка
Основные жалобы, общие для всех возрастов и разновидностей конъюнктивита, включают покраснение и характерное помутнение глаз, заметную красноту краев век, усиленное истечение слез (в некоторых случаев со слизисто-гнойным экссудатом), жжение, резь, зуд, ощущение инородного тела и другие симптомы. В зависимости от поражающего фактора и типа течения, выраженность симптоматики варьирует от вполне терпимой до мучительной. В возрастном аспекте следует, однако, заметить, что для самых маленьких пациентов попросту не существует «терпимых» симптомов; иначе говоря, при первых признаках воспаления конъюнктивы меры должны быть своевременными и, главное, адекватными.
Учитывая, что конъюнктивит вовсе не так безобиден, как зачастую кажется взрослым, и в ряде случаев чреват опасными осложнениями, наиболее адекватной реакцией родителей является обращение к офтальмологу, наименее – попытка самодеятельной медикаментозной терапии детского конъюнктивита.
Возрастные особенности
Данные о заболеваемости конъюнктивитами во многом противоречивы. Так, некоторые специалисты утверждают, что возрастных различий практически нет, однако в большинстве источников четко показано: дети заболевают конъюнктивитами гораздо чаще работоспособных взрослых, и чаще пожилых людей (которые по ряду причин подвержены не столько острым, сколько хроническим формам).
Достоверно известно также, что различается структура заболеваемости, в частности, инфекционными конъюнктивитами, где у взрослых пациентов преобладающей (в несколько раз) причиной является аденовирусная инфекция. Среди детей же бактериальные и вирусные конъюнктивиты распространяются одинаково «охотно» – и очень быстро. Объясняется это высокой контагиозностью и вирулентностью возбудителей (аденовирусов, кокков, синегнойной палочки и т.п.), то сеть, попросту говоря, заразностью подобных инфекций и вероятностью того, что при попадании в организм возбудитель вызовет заболевание.
Учитывая особенности детских коллективов в дошкольных и школьных учреждениях, неполную сформированность иммунитета и санитарно-гигиенических автоматизмов, а также основные пути заражения (вирусная инфекция передается воздушно-капельным путем, бактериальная через грязные руки, общие полотенца, подушки и т.д.), – нет ничего удивительного в том, что детский инфекционный конъюнктивит почти всегда приобретает характер эпидемической вспышки. Поэтому остро заболевшего ребенка рекомендуют как можно скорее изолировать и, если есть такая возможность, несколько дней «подержать дома» – пока иммунная система и/или назначенное лечение не ликвидируют инфекцию.
Кроме того, существует еще один специфически детский механизм заражения, причем самыми опасными и легко хронифицирующимися урогенитальными инфекциями (гонококки, хламидии и т.п.), патогенными также в отношении конъюнктивы: инфицирование от матери во время родов. Именно поэтому игнорировать направления на мазки и анализы в период беременности, а также пренебрегать необходимостью лечения такого рода инфекций, – преступно.
Лечение конъюнктивита у детей
Очевидно, что лечение конъюнктивита определяется теми факторами, которые его вызвали. Установить эти причины – прерогатива врача, и не стоит в этом случае строить догадки, напр., «В позапрошлом году был диатез, значит, и конъюнктивит аллергический». В качестве доврачебной помощи допускаются промывания глаз отварами с асептическими и успокаивающими свойствами (ромашка, шалфей, обычная чайная заварка), специальными растворами фурацилина или борной кислоты.
Любые повязки на глаз противопоказаны: если конъюнктивит бактериальный, повязка будет способствовать накоплению кишащих возбудителем слизисто-гнойных выделений, которые затем подсыхают, склеивают веки, вызывают дополнительное раздражение, инфицируют второй глаз (если воспаление началось на одном). Следует помнить о важности соблюдения правил асептики, выдать ребенку индивидуальное постельное белье, полотенце и т.д. Пипетка, если она понадобится, должна быть со скругленными краями – во избежание даже случайной травматизации.
Дальнейшее лечение будет назначено врачом, как говорится, по показаниям.
Капли и мази для глаз
При аллергических конъюнктивитах применяются антигистаминные средства (капли), в более тяжелых случаях могут потребоваться гормонсодержащие противовоспалительные мази. При бактериальном конъюнктивите основным терапевтическим средством являются антибиотики, в т.ч. в форме глазных мазей (при выраженном воспалении и гнойном компоненте). При вирусном необходима иммуностимуляция; с этой целью назначаются капли на основе человеческого интерферона, либо препараты, способствующие выработке собственного интерферона. Кроме того, в качестве симптоматического лечения, – в зависимости от конкретной клинической картины, – могут быть рекомендованы дополнительные увлажняющие, десенсибилизирующие, противовоспалительные средства, препараты на основе нитрата серебра и т.п.
Следует помнить, что медикаментозные назначения офтальмолога категорически нельзя модифицировать, – «дополнять», «улучшать», «корректировать дозы», – и отменять по своему собственному разумению: это чревато рецидивами и формированием лекарственно-резистентных штаммов; к тому же некоторые виды конъюнктивитов (например, грибковые) требуют значительно более длительного и упорного лечения, чем, например, аденовирусные (с которыми иммунная система зачастую может за несколько дней справиться самостоятельно, без какого-либо лечения).
Торговые названия каких-либо лекарств здесь пропущены умышленно. Во-первых, чтобы исключить иллюзию «простоты» и соблазн самолечения конъюнктивита: многие препараты детям ПРОТИВОПОКАЗАНЫ! Во-вторых, потому, что большинство практикуемых сегодня средств обладают широким спектром и комбинированным характером действия. Они могут назначаться в рамках лечебного курса при конъюнктивитах разного типа, что отнюдь не означает врачебную ошибку или некомпетентность.
В заключение следует повторить: при вовлечении в воспалительный процесс смежных тканей или структур глазного дна «банальный» конъюнктивит может привести к тяжелым последствиям для зрения в целом. Если ваш ребенок подвержен частым конъюнктивитам, или же есть основания подозревать хроническую форму, – обратите на это самое серьезное внимание. Возможно, понадобится тщательное всестороннее обследование, лабораторные анализы, инструментальная диагностика, аллергопробы, консультации смежных специалистов, решительные меры по изменению, например, рациона питания или даже региона проживания – однако в любом случае это будет на порядки разумнее, чем рисковать зрением собственного ребенка.
Почему у ребенка гноятся глаза?
Содержание статьи
Гнойные воспаления глаз: возможные причины
Если вы обнаружили у детей гной в глазах, самое разумное решение в такой ситуации — обратиться к профессиональному врачу для выяснения причин воспаления. Наилучший вариант — вызвать педиатра на дом: клиника «Гармония» гарантирует приезд специалиста в течение часа.
Лечение гнойных воспалений глаз — дело медицинских работников, однако всем родителям полезно знать, какие заболевания или патологические состояния могут провоцировать возникновение данной ситуации. Рассмотрим наиболее частые причины гнойных поражений глаз у детей.
Конъюнктивит
Самое распространенное заболевание, которого у ребенка часто гноятся глаза, — конъюнктивит: воспаление слизистой оболочки глаза. Болезнь имеет множество разновидностей и вызывает, помимо гнойных воспалений, другие симптомы.
Существует 3 типа конъюнктивита:

Вирусный конъюнктивит развивается, как правило, на фоне ОРВИ и проявляется позже основных признаков болезни — кашля, насморка, температуры. Первичными причинами гнойного воспаления глаз могут быть аденовирусные инфекции, корь, герпес. Лечение назначает врач; терапия зависит от возбудителя болезни.
Аллергический конъюнктивит возникает при контакте ребенка с раздражающим фактором. Аллергеном может быть пыльца некоторых растений, шерсть животных, продукты питания, средства гигиены. Основной тип лечения при аллергическом конъюнктивите — устранение контакта с аллергеном и параллельная симптоматическая терапия.
Дакриоцистит
Дакриоцистит — воспаление слезной полости. Каналы, по которым отводится слезная жидкость, имеют извилистую структуру — если возникает сужение и блок на любом участке слезного пути, это создаёт благоприятную среду для инфицирования и воспаления.
Болезнь диагностируется в основном у новорожденных и грудных детей. Если вы обнаружили, что у вашего ребенка загноились глаза, а слезная жидкость в избытке омывает глазное яблоко, это может свидетельствовать о наличии дакриоцистита.
Малыша с дакриоциститом обязательно надо показать врачу: он назначит наиболее эффективный способ терапии в зависимости от конкретной клинической ситуации. В ряде случаев дакриоцистит устраняется консервативными методами: применяются препараты для местной терапии и массаж. В более сложных ситуациях требуется хирургическое вмешательство — механическая прочистка слезного пути.
Другие причины

Другие причины, которые могут спровоцировать гнойное воспаление:
Иногда гнойные воспаления — следствие несоблюдения элементарной гигиены: мамы недостаточно тщательно промывают глаза малыша по утрам или ребенок трет глаза грязными руками и заносит туда бактерии.
Какова бы ни была причина гнойного воспаления, заниматься самолечением — опасно. Народные методы могут временно устранить симптомы болезни, но не их причину. Только специалист по детским болезням может решить проблему эффективно и грамотно, поэтому лучший вариант при нагноении глаз — вызвать опытного врача и доверить ему заботу о здоровье и самочувствии ребенка.
Вашему ребенку нужна помощь специалиста?
Записаться на прием к врачу вы можете по телефону
или с помощью системы на сайте
Записаться к врачу
Дакриоцистит у новорожденных

Дакриоцистит может развиться и у взрослых, и у детей. Но чаще всего мамы сталкиваются именно с дакриоциститом новорожденных, в первые месяцы жизни (чаще всего – к концу второго месяца, когда начинают работать слезные железы). Он может быть и односторонним, и двухсторонним, но чаще поражается только один глаз. Что же это такое, и как победить дакриоцистит новорожденных – детский офтальмолог Территории Здоровья Анастасия Петухова.
Во время внутриутробного развития просвет слезоносового канала заполнен слизисто-желатинозной массой, а выход прикрыт мембраной (она нужна, чтобы инфекция из околоплодных вод не попадала в легкие). К моменту рождения перепонка должна развиться обратно или же разорваться от первого вдоха новорожденного. На практике это происходит не всегда, бывает, что у некоторых детей она не прорывается, но рассасывается сама примерно к 14-му дню жизни.
Если и этого не произошло, то вследствие воспалительных процессов в полости носа, его околоносовых пазухах или из-за врожденного сужения происходит закупорка канала. Закупорка способствует задержке оттока слезной жидкости и развитию патогенных микробов, что ведет к воспалению и растяжению слезного мешка. Это и есть заболевание дакриоцистит (но диагноз должен поставить детский офтальмолог).
Симптомы дакриоцистита
2. Гнойные корочки из глаза (особенно после сна).
3. Припухание и покраснение кожи около слезного мешка (при надавливании на него из слезных точек выделяется слизистая или гнойная жидкость).
4. При распространении воспалительного процесса за пределы слезного мешка, при отсутствии лечения, может развиться флегмона – серьезное, особенно для новорожденного, заболевание. Симптомы флегмоны слезного мешка:
Лечение дакриоцистита необходимо начинать сразу после постановки диагноза. Лечение дакриоцистита новорожденных может быть:
Непроходимость носо-слезного канала у ребенка: симптомы и лечение
Непроходимостью носо-слезного канала у ребенка или дакриоциститом новорожденных называют такое состояние, когда отток слезной жидкости нарушен, что приводит к гнойному воспалению. Как утверждает статистика, такая патология наблюдается у 5% новорожденных.
Симптомы заболевания
Проявления дакриоцистита новорожденных внешне похожи на признаки другого гнойного заболевания глаз – конъюнктивита:
Причины дакриоцистита новорожденных
 |