Фарингит
Фарингит – это воспалительный процесс, который образуется на задней стенке гортани и поражает слизистую оболочку, а также более глубокие слои, ткани мягкого нёба и лимфатические узлы. Острая форма фарингита может перерасти в хроническую, если пациент не обращается за помощью к врачу и занимается самолечением.
Так как патологический процесс в гортани вызван распространением болезнетворных бактерий, риск развития фарингита повышается у людей со слабой иммунной системой и у тех, кто страдает ЛОР-заболеваниями или имеет к ним предрасположенность.
Чем опасен фарингит и как он проявляет себя? К какому врачу обращаться и как лечить заболевание? На эти и другие вопросы мы ответим в данной статье.
Причины развития фарингита
Специалисты полагают, что пик развития патологии приходится на конец зимы и начало весны, так как в это время иммунная система человека особо подвержена простудным заболеваниям. Часто в весеннее время года недостаток витаминов и микроэлементов в организме человека приводит к появлению авитаминоза, организм ослабевает и создает прекрасную среду для развития болезнетворных бактерий. Также возможны воспалительные процессы: как отдельно, так и на фоне основного заболевания.
Первые признаки наличия фарингита и его дальнейшее лечение могут отличаться в зависимости от стадии патологии, пола, возраста и общего состояния здоровья пациента.
К основным причинам развития фаринголарингита мы относим:
Симптомы фарингита
Острый фарингит
Острые фарингиты могут протекать самостоятельно, а также сопровождаться острыми воспалениями, охватывающими верхние дыхательные пути: ринитами или воспалениями слизистых носоглотки.
В зависимости от причины развития острый фарингит бывает:
Хронический фарингит
По глубине поражения слизистой оболочки глотки хронический фарингит различается на: катаральную, гипертрофическую и атрофическую формы.
Любой вид хронического фарингита развивается по причине того, что острая форма заболевания не была излечена вовремя и переросла в более серьезную форму. А также хронические фарингиты появляются как следствие ринитов, гайморитов, искривления носовой перегородки, полипов в носу – то есть когда длительное время затруднено носовое дыхание. Кроме того, длительное применение сосудосуживающих капель также приводит к появлению хронического фарингита.
Как проявляется и протекает фарингит у детей?
Фарингиты дети переносят тяжелее, чем взрослые. Особенно это относится к малышам до года. Отек слизистой может вызвать признаки удушья, боль, которая сопровождает заболевание, снижает аппетит у ребенка. Зачастую температура тела у малыша может достигать 40°. Самое сложное в этой ситуации то, что маленький ребенок не может сказать, что у него болит.
Неправильное лечение может привести к непоправимым последствиям для маленького неокрепшего организма. Поэтому при первых признаках фарингита, сразу же обращайтесь к врачу.
Ангина и фарингит: в чем разница?
Общее состояние пациента при острой форме ангины или тонзиллита можно спутать с симптомами фарингита. Если заболевание диагностировано неправильно, то лечение фарингита у взрослых не даст никакого эффекта. И острая форма патологии может перерасти в хроническую.
К сожалению, многие пациенты занимаются самолечением и начинают применять препараты без специального назначения врача. Это делать крайне противопоказано! Лучше вовремя позаботьтесь о своем здоровье и обратитесь за помощью к опытному отоларингологу.
Важно помнить, что во время фарингита воспаляется гортань, а при ангине – гланды. Во время ангины всегда больно глотать, болевые ощущения усиливаются еще больше при употреблении пищи. При фарингите происходит наоборот – во время поедания теплой пищи или теплых напитков боль в горле уменьшается.
Во время развития ангины нет кашля или першения, только боль в горле и иногда образование белого налета. При фарингите присутствует першение, а также шум, боль или заложенность в ушах. Трудность в различие этих двух заболеваний еще осложняется тем, что у одного пациента одновременно могут развиваться обе патологии, так как они вызваны одним возбудителем.
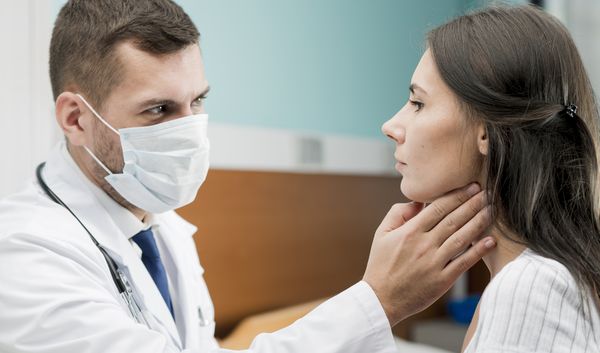
Диагностика фарингита
Обнаружение всех видов фарингита начинается с визуального осмотра гортани при помощи специального прибора и сборе анамнеза. Также для изучения берется мазок из зева – на дифтерию.
Другие виды диагностики:
В зависимости от симптомов заболевания, а также состояния гортани, наличия или отсутствия кашля, лихорадки, налета на миндалинах и болезненности и увеличенном размере лимфатических узлов, может понадобиться дополнительно консультации других узких специалистов: эндокринолога, кардиолога, аллерголога.
Методы лечения фарингита
Лечение должно проходить в комплексе. Пациенту прописываются медикаменты, которые снимут боль и уберут воспаление. А также важно придерживаться специальной диеты и исключить из рациона продукты, которые раздражают слизистую оболочку горла и приносят еще больше дискомфорта: алкогольная продукция, острая и соленая пища, кислые блюда, газированные напитки.
Медикаментозная терапия
В зависимости от клинической картины и общего состояния пациента, врач может прописать антигистаминные, противокашлевые и противовирусные медикаменты. Используются таблетки/пастилки для рассасывания, которые снимают боль.
В некоторых случаях прибегают к использованию антибиотиков. Их можно принимать только по наставлению врача.
Местное воздействие
Также хорошее действие на воспалительный процесс и покраснение гортани оказывают полоскания специальными растворами. Они мягко воздействуют, снимают боль и улучшают общее состояние пациента.
Для диагностики и выявления заболевания нужна консультация отоларинголога. В городской поликлинике можно обратиться к своему лечащему терапевту, который выпишет направление к ЛОРу. Однако на это требуется время. Часто своей записи к врачу приходится ждать по 2 недели. В некоторых случаях это просто невозможно, так как нужно быстрее провести обследование и назначить лечение, пока ситуация не стала критической.
Поэтому мы рекомендуем обращаться в медицинскую клинику «Медюнион». У нас работают практикующие отоларингологи, записи к которым не нужно ждать несколько недель. Запишитесь уже сегодня на удобное для вас время, и уже завтра пройдите обследование.
Пациенты выбирают нас за то, что мы оказываем услугу выезда узкого специалиста на дом в случае, если самостоятельно прибыть в клинику вы не можете. Прямо на дому можно также провести забор анализов.
Стоимость первичной консультации отоларинголога в Красноярске в клинике «Медюнион» от 1300 рублей. Записаться можно на сайте или по телефону 201-03-03.
У кошки гноятся глаза: что делать
Глаза – это зеркало души – знакомое высказывание, не так ли? Специалисты приюта «Муркоша» уверены, что эта фраза характеризует не только нас – людей. Вспомните, сколько раз вы замирали, заглядывая в глаза своего усатого питомца, тонули в них и долгие минуты не могли отвести взгляда? Мы уверены – такое было не единожды. Но только ли душу отражают глаза кошки? Увы, но нет. Глаза питомца способны показать нам, что с ним что-то не так и ему требуется наша помощь. В этой статье мы постараемся подробно разобрать именно такой случай, а также максимально развернуто ответить на вопрос: что делать, если глаза у кота гноятся?
Симптомы, указывающие на заболевание глаз питомца
Выделения из глаз – явление, присущее всем кошачьим. Как правило, это обычные прозрачные слезы, без какого-либо оттенка. Паниковать просто потому, что глаза у котенка слезятся, точно не стоит. А вот если слезы стали явлением частым, утратили прозрачность и приобрели сероватый или красноватый оттенок, к ним добавились гнойные выделения зеленого или желтого цвета – это уже тревожный знак, проигнорировав который, вы рискуете нанести непоправимый вред здоровью пушистой мурлыки. Причины, вызывающие гноение глаз у кошки, могут быть самыми различными. К ним можно отнести и непосредственное воспаление органов зрения, например, в результате полученной травмы, и более серьезные заболевания, для которых выделение гноя из глаз кота лишь один из симптомов.
Для механических повреждений и аллергических реакций характерны водянистые выделения сероватого или красноватого оттенка, гнойные же выделения говорят уже о более серьезных заболеваниях, среди которых могут быть бактериальные и грибковые инфекции. Важно понимать, что любое заболевание, симптомом которого является выделение из глаз, само по себе пройти не сможет, а определить недуг и назначить правильное лечение способен только специалист. Именно поэтому самым правильным действием со стороны владельца заболевшего животного будет незамедлительная поездка в ветеринарную клинику. Далее мы разберем основные заболевания, симптомом или одним из симптомов которых является выделение гноя из глаз кошки. Опыт специалистов приюта «Муркоша» показывает, что наиболее часто среди них встречаются следующие.
Ушибы и раны век
Это механические повреждения целостности покровов, которые могли быть получены животным, например, от царапины когтем. Для этого случая характерны нарушения целостностей тканей вокруг пострадавшего участка. В тяжелых случаях может наблюдаться некроз пораженной области. Зона такого ушиба опухает, становится болезненной и горячей на ощупь. При наличии раны на веке повреждения и кровотечения заметны невооруженным глазом. Как и любая другая, такая рана – это открытые врата для инфекций. Поэтому очень важно своевременно оказать помощь питомцу, не доводя состояние до критичного, а именно: тщательно очистить пострадавшую область от грязи, используя марлевые тампоны и 3% раствор перекиси водорода. Важно понимать, что процедура должна проводиться с максимальной осторожностью, дабы исключить дополнительные повреждения. После очищения глаза котенка промывают при помощи раствора перманганата калия и следом закапывают в них препараты, содержащие в себе антибиотики. Назначать такие препараты должен врач, поскольку действуя по своему усмотрению, вы рискуете не только не оказать необходимую сейчас питомцу помощь, но и усугубить ситуацию.
Читайте подробнее: Как лечить раны у кошки
Конъюнктивит
Именно так называют воспаление слизистой оболочки глаза – конъюнктивы. Конъюнктива представляет собой ткань, покрывающую внешнюю сторону глаза и внутреннюю сторону век. Основная её функция – защита глаза от попадания механических частиц и проникновения инфекции, а также секреция жидкости, смазывающей глаз. Это заболевание достаточно распространено и может быть как самостоятельным, так и осложнением на фоне других проблем со здоровьем. Основными симптомами этого заболевания являются покраснения глаз кота, отек век, выделения из глаз. К наиболее частым причинам, вызывающим этот недуг, можно отнести следующие:
— внутреннее воспаление глаз;
— воспаление век и роговицы;
— травмы слизистой оболочки – конъюнктивы, век, роговицы, а также самого глаза;
— раздражители, к которым можно отнести сигаретный дым, и инородные материалы: частички мусора, песок и др.;
— инфекционные заболевания, среди которых хламидиоз, герпес и др.;
— аллергическая реакция, хотя, как показывает практика, к аллергическому конъюнктивиту более предрасположены собаки.
Ветеринарные врачи различают первичный и вторичный конъюнктивит. Первичный возникает по причине различных травм, вторичный же сопровождает другие заболевания. В любом случае, прежде чем приступить к лечению конъюнктивита у кошки, необходимо правильно определить причину заболевания. Если воспаление было вызвано попаданием инородного тела, то необходимо его удалить и тщательно промыть глаз стерильным физраствором. Если же первопричиной стала инфекция верхних дыхательных путей (кальцивироз, хламидиоз и др.), то лечение конъюнктивита будет поддерживающим до тех пор, пока не будет устранена причина его возникновения. В этом случае могут использоваться антибиотики, например, тетрациклиновая мазь. В случае, когда питомец переболел инфекционным ринотрахеитом (герпесом), вирус останется в организме, и в результате стрессов конъюнктивит может возникать до конца жизни – лечение будет поддерживающим. Какой бы ни была первопричина, определять ее должен ветеринар. Только специалист может назначить правильное лечение и сохранить глаза кошки. Задача же хозяина – своевременно доставить питомца к такому специалисту.
Подробнее о данном заболевании: Симптомы и лечение конъюнктивита у кошек
Блефарит
Также является одним из офтальмологических состояний, преследующих семейство кошачьих. Блефаритом называют патологию, вызывающую воспаление века. Подвидов этого заболевания достаточно много, причем часто они перетекают одно в другое. Ярким примером может быть простой блефарит, при котором краснеют веки, уплотняются их края и образуются чешуйки. Простой блефарит часто перетекает в более тяжелую стадию – язвенную. При язвенной стадии веки покрываются гнойным налетом, под которым появляются язвенные образования. Характерными для всех форм блефарита признаками являются зуд зрительных органов, слезоточивость и выделения из глаз. Блефарит часто путают с конъюнктивитом, что неудивительно, поскольку оба эти заболевания могут протекать одновременно и переходить одно в другое. Лечение строго медикаментозное. Глаза кота обрабатывают специальными препаратами, назначенными ветеринарным врачом. Используются и антибактериальные и антибиотические мази. Для размягчения корочек часто применяют различные жирные кремы, которые позволяют после проведения процедуры очистить пораженную область. Если блефарит развился по вине микроорганизмов, кошке не обойтись без курса антибиотиков и иммуностимуляторов. Антибиотическая терапия будет состоять не только из мазей, но также и из инъекций.
Панофтальмит
Болезнь хоть и не так часто встречающаяся, но весьма серьезная. Это заболевание поражает весь глазной орган и сопровождается обильным нагноением. Чаще всего данная патология встречается у кошек, которые ведут бродячий образ жизни, но известны случаи и заболевания домашних питомцев. При данном заболевании, помимо гнойных выделений, увеличивается само глазное яблоко животного. К сожалению, на данный момент лечения не существует. Проблема решается исключительно хирургическим путем – удалением глазного яблока. Как мы видим, заболеваний, которым подвержены глаза котенка, множество и, к сожалению, не все они излечимы. Поэтому крайне важно оказать питомцу своевременную помощь и назначить правильное лечение. Заниматься же самолечением не стоит ни в коем случае – любой на первый взгляд несерьезный процесс, характеризующийся воспалением в глазах кота, может перерасти в критическую форму и привести к слепоте.
Профилактика нагноения глаз
Специалисты приюта «Муркоша» уверены, что любое заболевание всегда проще предотвратить, чем потом заниматься его лечением, поэтому всегда уделяют особое внимание профилактике. К профилактическим мерам, направленным на предотвращение заболеваний глаз котенка, можно отнести следующие:
— Соблюдение календаря вакцинаций животного и своевременная обработка питомца от паразитов. Эта простая мера поможет оградить глаза кошки от инфекционных и паразитических инфекций.
— Запрет свободного выгула. Чаще всего травмы глаз наши питомцы получают именно на улице.
— Гигиена. Не удивляйтесь, гигиена глаз – это не выдумка, а реальность. Хороший ветеринарный врач подскажет вам специальные офтальмологические лосьоны, которыми время от времени можно обрабатывать глаза кошки, главное здесь не переусердствовать и действовать, строго соблюдая рекомендации врача. Санацию (промывание) необходимо проводить по мере интенсивности появления выделений.
Соблюдая эти простые правила, вы многократно снизите риск возникновения большинства заболеваний у своей кошки. Но если все же хвостатый питомец заболел, не ждите чуда, а скорее хватайте мурлыку в охапку и спешите к специалисту. Помните, способность видеть – великий дар, и сохранить этот дар для своего питомца можете только вы!
Панариций. Лечение нарывов
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными.
Цены на услуги
Панариций – острый гнойный воспалительный процесс, который локализуется в мягких тканях пальцев рук (реже – пальцев ног) и возникает на ладонной поверхности пальцев. Гнойные воспаления на тыльной поверхности пальцев к панарициям не относятся, за исключением процессов в области ногтя.
Панариций развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), которые проникают в ткани через мелкие повреждения кожи (ссадины и мелкие ранки на руках), которые порой могут оставаться незамеченными. При этом наблюдаются характерный отек, покраснение и боли в области пораженного пальца. На начальных стадиях еще возможно консервативное лечение. При тяжелых формах заболевания наблюдается озноб и повышение температуры. Боли могут носить резкий, пульсирующий характер и мешать нормальному сну. На пораженном участке кисти начинает формироваться гнойник.
Все дело в том, что на ладонной поверхности пальцев расположено множество важных анатомических образований: сухожилия и сухожильные влагалища, нервы, сосуды, капсулы суставов и т. д. Подкожная клетчатка в этой области имеет особое строение. От кожи к ладонному апоневрозу идут многочисленные эластичные и прочные волокна. Кроме того, в толще клетчатки располагаются продольные пучки соединительной ткани. В результате клетчатка оказывается разделенной на мелкие ячейки, напоминающие пчелиные соты.
Такое строение, с одной стороны, препятствует распространению воспаления «вдоль», с другой – создает благоприятные условия для проникновения гнойного процесса вглубь тканей. Именно поэтому при панариции возможно быстрое прогрессирование с вовлечением сухожилий, костей и суставов или даже всех тканей пальца.
При формировании гнойника необходима операция, т.к. особенности строения и расположения мягких тканей в этой области, как было отмечено выше, способствуют распространению нагноения в глубину. В отсутствие надлежащего лечения вероятны серьезные осложнения, поэтому при подозрении на панариций следует незамедлительно обращаться к врачу.
Панариций чаще наблюдается у детей, а также у лиц молодого и среднего возраста – от 20 до 50 лет. По статистике, три четверти пациентов заболевают после микротравмы, полученной на производстве. Самой распространенной локализацией являются I, II и III пальцы правой кисти. Развитию панариция способствуют как внешние (охлаждение, вибрация, воздействие химических веществ), так и внутренние (ослабление иммунитета) факторы.
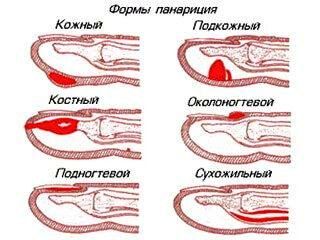
Классификация панарициев
С учетом месторасположения и характера пораженных тканей выделяют следующие виды панариция:
Предрасполагающие факторы и причины развития панариция
Непосредственной причиной возникновения панариция чаще всего становится золотистый стафилококк, который проникает в ткани через ранки, ссадины, уколы, трещины, занозы или заусенцы, чаще всего остающиеся незамеченными, т.к. выглядят настолько незначительными, что больной попросту не обращает на них внимания. Реже панариций вызывается грамотрицательной и грамоложительной палочкой, стрептококком, кишечной палочкой, протеем, а также анаэробной неклостридиальной микрофлорой и возбудителями гнилостной инфекции.
К числу внешних факторов, способствующих развитию панариция, относятся:
Внутренними факторами, увеличивающими вероятность возникновения панариция, являются:
Симптомы панариция
В области воспаления формируется гнойный очаг, который хорошо виден при поверхностных формах панариция. Формирование гнойника может сопровождаться слабостью, повышенной утомляемостью, головной болью и повышением температуры тела. Симптомы интоксикации ярче выражены при глубоких, тяжелых формах панариция (костном, суставном, сухожильном).
Кроме того, у каждой формы панариция существуют свои характерные симптомы.
Кожный панариций
Обычно возникает в области ногтевой фаланги. Кожа в этом месте краснеет, затем в центре покраснения отслаивается ограниченный участок эпидермиса. Образуется пузырь, наполненный мутной, кровянистой или серовато-желтой жидкостью, просвечивающей через кожу. Сперва боли нерезкие, затем они постепенно усиливаются, становятся пульсирующими. Эта форма панариция часто сопровождается стволовым лимфангитом, при котором на предплечье и кисти образуются красные полосы по ходу воспаленных лимфатических узлов. При неосложненном панариции общее состояние не страдает, при лимфангите возможно повышение температуры, слабость, разбитость.
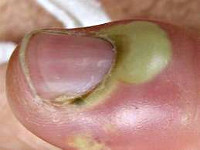
Околоногтевой панариций (паронихия)
Как правило, развивается после неудачно проведенного маникюра или является осложнением заусенцев и трещин околоногтевого валика у людей физического труда. Вначале отмечается локальный отек и покраснение, затем процесс быстро распространяется, охватывая весь ногтевой валик. Достаточно быстро формируется гнойник, просвечивающий через тонкую кожу этой области. В области воспаления возникают сильные боли, нарушающие сон, однако общее состояние почти не страдает. Лимфангит при данной форме панариция наблюдается редко.
Возможно самопроизвольное вскрытие гнойника, однако его неполное опорожнение может стать причиной перехода острой формы панариция в хроническую. При прогрессировании процесса гной может прорваться под основание ногтя, распространиться в подкожную клетчатку ладонной области, на кость и даже дистальный межфаланговый сустав.
Подногтевой панариций
Обычно является осложнением паронихии, однако, может развиваться и первично – в результате занозы, колотой ранки в области свободного края ногтя либо при нагноении подногтевой гематомы. Поскольку формирующийся гнойник в этой области «придавлен» жесткой и плотной ногтевой пластиной, для подногтевого панариция характерны чрезвычайно интенсивные боли, общее недомогание и значительное повышение температуры. Ногтевая фаланга отечна, под ногтем просвечивает гной.
Подкожный панариций
Самый распространенный вид панарициев. Обычно развивается при инфицировании небольших, но глубоких колотых ранок (например, при уколе шипом растения, шилом, рыбьей костью и т. д.). Вначале появляется небольшое покраснение и локальная боль. В течение нескольких часов боль усиливается, становится пульсирующей. Палец отекает. Общее состояние пациента может как оставаться удовлетворительным, так и значительно ухудшаться. При гнойниках, находящихся под большим давлением, отмечаются ознобы и повышение температуры до 38 градусов и выше. При отсутствии лечения, недостаточном или позднем лечении возможно распространение гнойного процесса на глубокие анатомические образования (кости, суставы, сухожилия).
Костный панариций
Может развиться при инфицированном открытом переломе или стать следствием подкожного панариция при распространении инфекции с мягких тканей на кость. Характерно преобладание процессов расплавления кости (остеомиелит) над ее восстановлением. Возможно как частичное, так и полное разрушение фаланги. На ранних стадиях симптомы напоминают подкожный панариций, однако, выражены гораздо более ярко. Пациент страдает от чрезвычайно интенсивных пульсирующих болей, не может спать.
Пораженная фаланга увеличивается в объеме, из-за чего палец приобретает колбообразный вид. Кожа гладкая, блестящая, красная с цианотичным оттенком. Палец слегка согнут, движения ограничены из-за боли. В отличие от подкожного панариция при костной форме невозможно определить участок максимальной болезненности, поскольку боль носит разлитой характер. Отмечается озноб и лихорадка.
Суставной панариций
Может развиться в результате непосредственного инфицирования (при проникающих ранах или открытых внутрисуставных переломах) или распространения гнойного процесса (при сухожильном, подкожном и костном панариции). Вначале возникает небольшой отек и боль в суставе при движениях.
Затем боль усиливается, движения становятся невозможными. Отек увеличивается и становится особенно выраженным на тыльной поверхности пальца. При пальпации определяется напряжение капсулы сустава. В последующем на тыле пальца образуется свищ. Первичные панариции могут заканчиваться выздоровлением, при вторичных панарициях (обусловленных распространением нагноения с соседних тканей) исходом обычно становится ампутация или анкилоз.
Сухожильный панариций (гнойный тендовагинит)
Как и другие виды панариция, может развиться как при прямом проникновении инфекции, так и при ее распространении из других отделов пальца. Палец равномерно отечен, слегка согнут, отмечаются интенсивные боли, резко усиливающиеся при попытке пассивных движений. При давлении по ходу сухожилия определяется резкая болезненность. Покраснение может быть не выражено. Отмечается значительное повышение температуры, слабость, отсутствие аппетита. Возможны спутанность сознания и бред.
Сухожильный панариций – самое тяжелое и опасное гнойное воспаление пальца.
Это обусловлено тем, что гной быстро распространяется по сухожильным влагалищам, переходя на мышцы, кости, мягкие ткани ладони и даже предплечья. При отсутствии лечения сухожилие полностью расплавляется, и палец теряет свою функцию.
Диагностика панариция
Диагноз выставляется на основании жалоб пациента и клинических симптомов болезни. Для определения формы панариция и уточнения локализации гнойника проводится пальпация пуговчатым зондом.
Для исключения костного и суставного панариция выполняют рентгенографию. При этом следует учитывать, что, в отличие от костного панариция, при суставной форме заболевания изменения выявляются не сразу и могут быть слабо выраженными. Поэтому для уточнения диагноза следует назначать сравнительные рентгенограммы одноименного здорового пальца на другой руке.
Лечение панариция
На ранних стадиях пациентам с поверхностным панарицием может быть назначена консервативная терапия: дарсонваль, УВЧ, тепловые процедуры.
На поздних стадиях поверхностного панариция, а также на всех стадиях костной и сухожильной формы заболевания показана операция. Вскрытие панариция дополняют дренированием так, чтобы обеспечить максимально эффективный отток из разделенной на ячейки клетчатки.
Хирургическая тактика при костном или суставном панариции определяется степенью сохранности пораженных тканей. При частичном разрушении выполняют резекцию поврежденных участков. При тотальной деструкции (возможна при костном и костно-суставном панариции) показана ампутация. Параллельно проводится лекарственная терапия, направленная на борьбу с воспалением (антибиотики), уменьшение болей и устранение явлений общей интоксикации.