Что такое преэклампсия (гестоз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дубового А. А., акушера со стажем в 13 лет.
Определение болезни. Причины заболевания
Преэклампсия — это осложнение беременности, при котором из-за увеличения проницаемости стенки сосудов развиваются нарушения в виде артериальной гипертензии, сочетающейся с потерей белка с мочой (протеинурией), отеками и полиорганной недостаточностью. [1]
Сроки развития преэклампсии
Причины преэклампсии
По сути, причина преэклампсии — беременность, именно при ней возникают патологические события, в конечном счете приводящие к клинике преэклампсии. У небеременных преэклампсии не бывает.
В научной литературе описывается более 40 теорий происхождения и патогенеза преэклампсии, а это указывает на отсутствие единых взглядов на причины ее возникновения.
Факторы риска
Установлено, что преэклампсии чаще подвержены молодые и нерожавшие женщины (от 3 до 10%). [2] У беременных с планируемыми вторыми родами риск ее возникновения составляет 1,4-4%. [3]
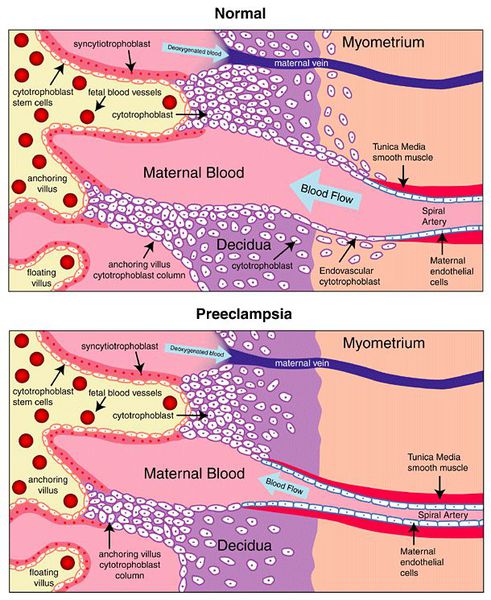
Пусковым моментом в развитии преэклампсии в современном акушерстве считается нарушение плацентации. Если беременность протекает нормально, с 7 по 16 неделю эндотелий (внутренняя оболочка сосуда), внутренний эластичный слой и мышечные пластинки участка спиральных артерий, вытесняется трофобластом и фибриносодержащим аморфным матриксом (составляющие предшественника плаценты — хориона). Из-за этого понижается давление в сосудистом русле и создается дополнительный приток крови для обеспечения потребностей плода и плаценты. Преэклампсия связана с отсутствием или неполным вторжением трофобласта в область спиральных артерий, что приводит к сохранению участков сосудистой стенки, имеющей нормальное строение. В дальнейшем воздействие на эти сосуды веществ, вызывающих вазоспазм, ведет к сужению их просвета до 40% от нормы и последующему развитию плацентарной ишемии. При нормальном течении беременности до 96% из 100-150 спиральных артерий матки претерпевают физиологические изменения, при преэклампсии же — всего 10%. Исследования подтверждают, что наружный диаметр спиральных артерий при патологической плацентации вдвое меньше, чем должно быть в норме. [4] [5]
Симптомы преэклампсии
Раньше в отечественном акушерстве то, что сейчас называется термином «преэклампсия», называлось «поздний гестоз», а непосредственно под преэклампсией при беременности понимали тяжелую степень позднего гестоза. Сегодня в большинстве регионов России перешли на классификацию, принятую ВОЗ. Ранее говорили о так называемом ОПГ-гестозе (отеки, протеинурия и гипертензия).
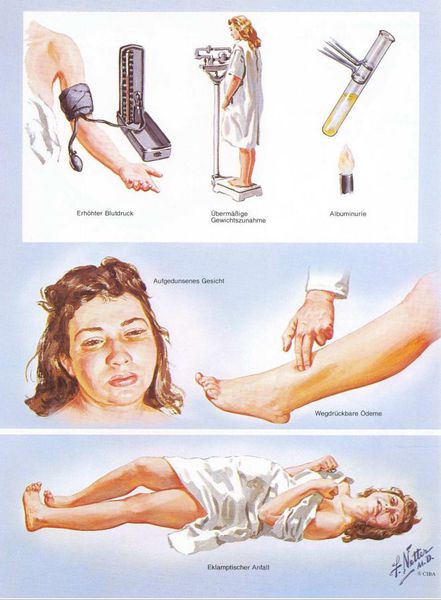
1. Артериальная гипертензия
Преэклампсия характеризуется систолическим АД>140 мм рт. ст. и/или диастолическим АД>90 мм рт. ст., измеряется дважды с интервалом 6 часов. По меньшей мере два повышенных значения АД являются основанием для диагностики АГ во время беременности. Если есть сомнения, рекомендуется провести суточное мониторирование АД (СМАД).
2. Протеинурия
Чтобы диагностировать протеинурию, необходимо выявить количественное определение белка в суточной порции (в норме при беременности — 0,3 г/л). Клинически значимая протеинурия во время беременности определена как наличие белка в моче ≥ 0,3 г/л в суточной пробе (24 часа) либо в двух пробах, взятых с интервалом в 6 часов; при использовании тест-полоски (белок в моче) — показатель ≥ «1+».
Умеренная протеинурия — это уровень белка > 0,3 г/24 часа или > 0,3 г/л, определяемый в двух порциях мочи, взятой с интервалом в 6 часов, или значение «1+» по тест-полоске.
Выраженная протеинурия — это уровень белка > 5 г/24 часа или > 3 г/л в двух порциях мочи, взятой с интервалом в 6 часов, или значение «3+» по тест-полоске.
Чтобы оценить истинный уровень протеинурии, нужно исключить наличие инфекции мочевыделительной системы, а патологическая протеинурия у беременных является первым признаком полиорганных поражений. [1]
3. Отечный синдром
Триада признаков преэклампсии, описанная Вильгельмом Цангемейстером в 1912 г. (ОПГ-гестоз), сегодня встречается лишь в 25-39%. Наличие отеков в современном акушерстве не считается диагностическим критерием преэклампсии, но важно, когда нужно оценить степень ее тяжести. Когда беременность протекает нормально, отеки встречаются в 50-80% случаев, амбулаторное ведение безопасно для лёгкого отечного симптома. Однако генерализованные, рецидивирующие отеки зачастую являются признаком сочетанной преэклампсии (нередко на фоне патологии почек). [6]
Американский врач-хирург и художник-иллюстратор Фрэнк Генри Неттер, которого справедливо прозвали «Микеланджело медицины», очень наглядно изобразил основные проявления преэклампсии. [7]
Патогенез преэклампсии
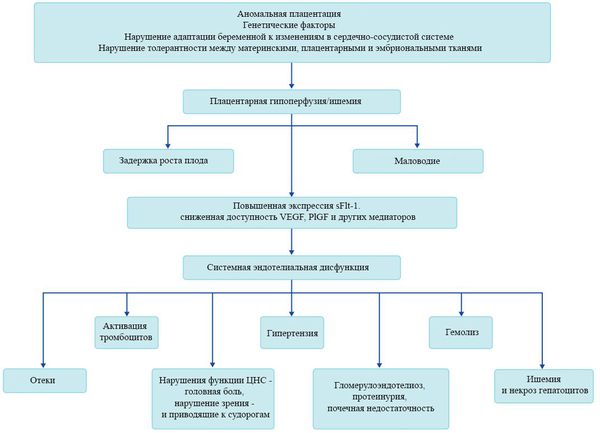
В ответ на ишемию при нарушении имплантации (см. рисунок) начинают активно вырабатываться плацентарные, в том числе антиангиогенные факторы и медиаторы воспаления, повреждающие клетки эндотелия. [8] Когда компенсаторные механизмы кровообращения на исходе, плацента с помощью прессорных агентов активно «подстраивает» под себя артериальное давление беременной, при этом временно усиливая кровообращение. В итоге этого конфликта возникает дисфункция эндотелия. [9]
При развитии плацентарной ишемии активируется большое количество механизмов, ведущих к повреждению эндотелиальных клеток во всем организме, если процесс генерализуется. В результате системной эндотелиальной дисфункции нарушаются функции жизненно важных органов и систем, и в итоге мы имеем клинические проявления преэклампсии.
Нарушение плацентарной перфузии из-за патологии плаценты и спазма сосудов повышает риск гибели плода, задержки внутриутробного развития, рождения детей малых для срока и перинатальной смертности. [10] Кроме того, состояние матери нередко становится причиной прерывания беременности на раннем этапе — именно поэтому дети, родившиеся от матерей с преэклампсией, имеют более высокий показатель заболеваемости респираторным дистресс-синдромом. Отслойка плаценты очень распространена среди больных преэклампсией и связана с высокой перинатальной смертностью.
Классификация и стадии развития преэклампсии
В Международной классификации болезней (МКБ-10) преэкслампсия кодируется как О14. Выделяют умеренную и тяжёлую форму заболевания.
Эклампсия – состояние, при котором в клинических проявлениях преэклампсии преобладают поражения головного мозга, сопровождаемые судорожным синдромом, который не может быть объяснен другими причинами, и следующим после него периодом разрешения. Эклампсия может развиться на фоне преэклампсии любой степени тяжести, а не является проявлением максимальной тяжести преэклампсии.
Осложнения преэклампсии
Основные осложнения при преэклампсии у беременных:
Диагностика преэклампсии
Диагностика преэклампсии заключается прежде всего в установлении наличия указанных выше симптомов. В ряде случаев представляет сложность дифференциальная диагностика преэклампсии и существовавшая до беременности артериальная гипертензия.
Дифференциальная диагностика гипертензивных осложнений беременности
| Клинические признаки | Хроническая гипертензия | Преэклампсия |
|---|---|---|
| Возраст | часто возрастные (более 30 лет) | часто молодые ( [1] |
2. Антигипертензивная терапия
Цель лечения — поддерживать АД в пределах, которые сохраняют на нормальном уровне показатели маточно-плодового кровотока и снижают риск развития эклампсии.
Антигипертензивную терапию следует проводить, постоянно контролируя состояние плода, потому что снижение плацентарного кровотока провоцирует у него прогрессирование функциональных нарушений. Критерием начала антигипертензивной терапии является АД ≥ 140/90 мм рт. ст.
Основные лекарственные средства, используемые для лечения АГ в период беременности:
3. Профилактика и лечение судорог
Для профилактики и лечения судорог основным препаратом является сульфат магния (MgSO4). Показанием для противосудорожной профилактики является тяжелая преэклампсия, если есть риск развития эклампсии. При умеренной преэклампсии — в отдельных случаях решает консилиум, потому что при этом повышается риск кесарева сечения и есть ряд побочных эффектов. Механизм действия магния объясняется нарушением тока ионов кальция в гладкомышечную клетку.
Кроме того, необходимо контролировать водный баланс, уделять внимание лечению олигурии и отека легких при их возникновении, нормализации функции ЦНС, реологических свойств крови, улучшение плодового кровотока.
Прогноз. Профилактика
Сегодня до 64% смертей от преэклампсии предотвратимы.
Основные факторы качественной и своевременной помощи:
К сожалению, сегодня нет достаточно чувствительных и специфичных тестов, которые бы обеспечивали раннюю диагностику/выявление риска развития преэклампсии.
Факторы риска развития преэклампсии: [2]
1. антифосфолипидный синдром;
2. заболевания почек;
3. преэклампсия в анамнезе;
4. предстоящие первые роды;
5. хроническая гипертензия;
7. жительницы высокогорных районов;
8. многоплодная беременность;
9. сердечно-сосудистые заболевания в семье (инсульты/инфаркты у близких родственников);
10. системные заболевания;
12. преэклампсия в анамнезе у матери пациентки;
13. возраст 40 лет и старше;
14. прибавка массы тела при беременности свыше 16 кг.
Установлено, что для преэклампсии характерен недостаточный ангиогенез — процесс образования сосудов. [11] В нем участвуют около 20 стимулирующих и 30 ингибирующих ангиогенез факторов, их список постоянно пополняется. Наиболее изучен и представляют особый интерес с точки зрения исследования патогенеза преэклампсии два проангиогенных фактора: сосудисто-эндотелиальный фактор роста (VEGF) и плацентарный фактор роста (PlGF), антиангиогенный фактор — Fms-подобная тирозинкиназа (Flt-1) и ее растворимая форма (sFlt-1).
Повышение содержания этого sFlt-1 с одновременным снижением VEGF и PlGF начинается за 5-6 недель до клинических проявлений преэклампсии. [12] Данный факт позволяет прогнозировать развитие преэклампсии у женщин из группы риска в первом триместре беременности. Однако другими исследователями отмечено, что несмотря на высокую чувствительность теста (96%), изолированное определение sFlt-1 не может быть использовано при диагностике преэклампсии из-за низкой специфичности. Таким образом, обнаружение изменений в соотношении уровня PlGF и sFlt-1 в течение беременности может сыграть важную вспомогательную роль для подтверждения диагноза преэклампсии.
Сегодня существуют коммерческие наборы, которые позволяют проводить иммуноферментное исследование, чтобы определить вероятность развития преэклампсии, на основании определения содержания PlGF (DELFIA Xpress PlGF kit, PerkinElmer; США), предложены скрининговые тесты для прогнозирования и ранней диагностики преэклампсии, основанные на определении соотношения sFlt-1 и PlGF (Elecsys sFlt-1/PlGF, Roche, Швейцария).
Из-за нарушения инвазии трофобласта увеличивается сосудистое сопротивление в маточной артерии и снижается перфузия плаценты. Повышение пульсационного индекса и систолодиастолического отношения в маточной артерии в 11-13 недель беременности является лучшим предиктором преэклампсии, и его настоятельно рекомендуется использовать в клинической практике у беременных из группы риска.
Профилактика преэклампсии
Из-за того, что исчерпывающая информация об этиологии и патофизиологии преэклампсии отсутствует, разработка эффективных профилактических мер представляет определенные трудности.
Сегодня доказан прием только 2 групп препаратов для профилактики преэклампсии: [1] [2]
• Аспирин в низких дозах (75 мг в день), начиная с 12 недель до родоразрешения. При этом необходимо брать письменное информированное согласие пациентки, поскольку согласно инструкции по применению, прием аспирина противопоказан в первом триместре.
• Беременным с низким потреблением кальция (
Смертельно опасное осложнение беременности: кто в группе риска
Поделиться:
Когда-то давным давно в СССР удалось существенно снизить показатели материнской смертности простым, но удивительно эффективным способом.
В каждый небольшой населенный пункт посадили акушерку, которая могла измерить беременной АД и самостоятельно прокипятить порцию мочи для того, чтобы найти в ней белок.
Что такое преэклампсия?
Это тяжелое осложнение беременности, при котором серьезно нарушается работа всего организма. Кроме повышения АД, в моче появляется большое количество белка, снижается количество тромбоцитов в крови, страдает работа печени и почек, появляются боли в эпигастрии, нарушения зрения, тяжелые головные боли.
Иногда преэклампсия развивается в послеродовом периоде, именно поэтому акушеры-гинекологи не расслабляются никогда.
Почему это происходит?
Наука до сих пор не может дать точный ответ на этот вопрос, несмотря на то, что патогенез заболевания хорошо изучен.
В некоторых случаях мы можем предсказать развитие заболевания, но почти никогда не можем предотвратить.
Чем рискует ребенок?
Преэклампсия может потребовать экстренного родоразрешения в любом сроке беременности. Часто это единственный способ спасти жизнь матери.
Чем рискует женщина?
Женщины, пережившие преэклампсию, скорее всего будут сталкиваться с этим состоянием в каждой своей беременности, причем последующая преэклампсия всегда тяжелее предыдущей.
Несмотря на то, что преэклампсия проходит вместе с беременностью, остаются риски развития сердечно-сосудистых заболеваний, гипертонической болезни, инсульта и инфаркта.
Что такое HELLP синдром?
Это тяжелое и потенциально смертельное состояние сопровождается тяжелым нарушением свертывания крови, некрозом и разрывам печени, кровоизлияниями в мозг.
Опасные симптомы
Преэклампсия может проявляться болью в эпигастральной области, правом подреберье; опасны тошнота и рвота во второй половине беременности, затрудненное дыхание. Тревожным сигналом может быть внезапное увеличение веса (3-5 кг в неделю).
Преэклампсия легкой не бывает
В сроке до 34 недель для профилактики синдрома дыхательных расстройств вводят кортикостероиды. Иногда ситуация быстро ухудшается и требует немедленных активных действий и родоразрешения
Как предотвратить преэклампсию?
К сожалению, многие акушерские осложнения врачи могут предсказать, но не могут предотвратить.
За долгие годы исследований накопился длинный список разочарований. Точно не поможет предотвратить развитие преэклампсии режим bed-rest (отдых в положении лежа в течение дня), ограничение поваренной соли, рыбий жир или прием чеснока в таблетках.
Не является профилактикой ни прием препаратов прогестерона, ни применение сульфата магния, ни прием фолиевой кислоты, ни применение гепаринов, в том числе низкомолекулярных (клексан, фраксипарин). Однако, все эти препараты могут быть применены во время беременности в иных целях
При высоком риске преэклампсии врач может предложить ежедневный приём ацетилсалициловой кислоты после 12-ой недели беременности.
Беременным с низким потреблением кальция ( Фото depositphotos.com
Мнение автора может не совпадать с мнением редакции
Преэклампсия. Подготовка и ведение беременности после преэклампсии
Преэклампсия – это тяжёлое осложнение второй половины беременности, сопровождающееся повышением артериального давления и появлением белка в моче. Основной причиной развития преэклампсии во время беременности является нарушение процессов формирования плаценты в сроке до 16 недель гестации. Преэклампсия является четвертой по частоте причиной материнской смертности, фактором риска развития у матери после родов заболеваний сердечной-сосудистой системы, почек, органа зрения, метаболических нарушений. Развившаяся преэклампсия во время беременности в тяжелых её вариантах является показанием к досрочному родоразрешению женщины, рождению глубоко недоношенного ребёнка, повышая частоту перинатальной заболеваемости и смертности. В настоящий момент не существует эффективных методов лечения преэклампсии за исключением родоразрешения, поэтому крайне важным является профилактика этой патологии. Основным методом профилактики преэклампсии является приём низкодозированного аспирина женщиной с этапа предгравидарной подготовки и ранних сроков беременности у женщин из группы высокого риска, а также у женщин с 12-13 недель беременности при повышенном риске преэклампсии по данным первого пренатального скрининга.
Специалисты нашего центра имеют многолетний опыт работы с беременными группы высокого риска, в том числе, после преэклампсии.
Определение
Преэклампсия – это патологическое состояние, возникающее во время беременности (после 20 недель), в родах и послеродовом периоде и характеризующееся наличием артериальной гипертензии и значительной протеинурии.
Частота развития преэклампсии во время беременности достаточно высока и составляет примерно 3-4%. При этом, развившаяся преэклампсия угрожает здоровью и жизни матери и плода.
Основной причиной развития преэклампсии, особенно ранней преэклампсии, развивающейся до 34 недель беременности, является нарушение процессов плацентации, то есть формирования плаценты.
Это стойкое повышение систолического артериального давления выше 140 мм рт.ст., а диастолического артериального давления выше 90 мм рт.ст.
Наличие белка в моче.
Для преэклампсии характерна значительная протеинурия > 0,3 г в суточной моче или 0,3 г/л в двух порциях мочи, взятых с интервалом более 6 часов.
В настоящий момент принята классификация американского общества акушеров-гинекологов (ACOG), включающая две степени тяжести преэклампсии – умеренную и тяжёлую преэклампсию, а также эклампсию (развитие судорог). В литературе можно встретить и другое название этого осложнения – «гестоз», которое в настоящий момент не употребляется.
Плацентация
Плацента – это орган, который формируется только во время беременности и позволяет развиваться плоду в организме матери на протяжении всего периода беременности.
Плацента осуществляет огромное количество функций во время беременности, в том числе:
Плацента образуется последовательно в 3 этапа:
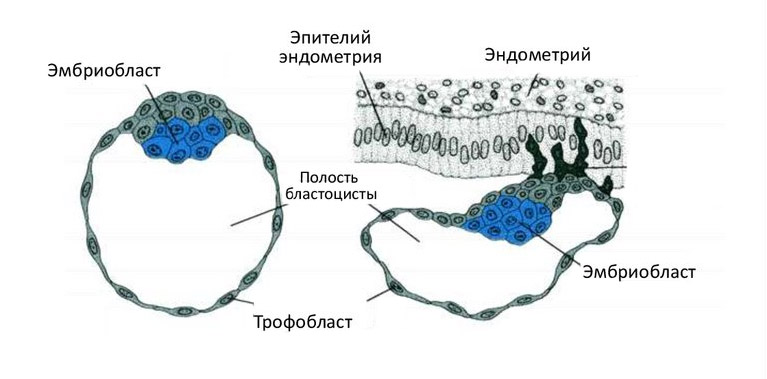
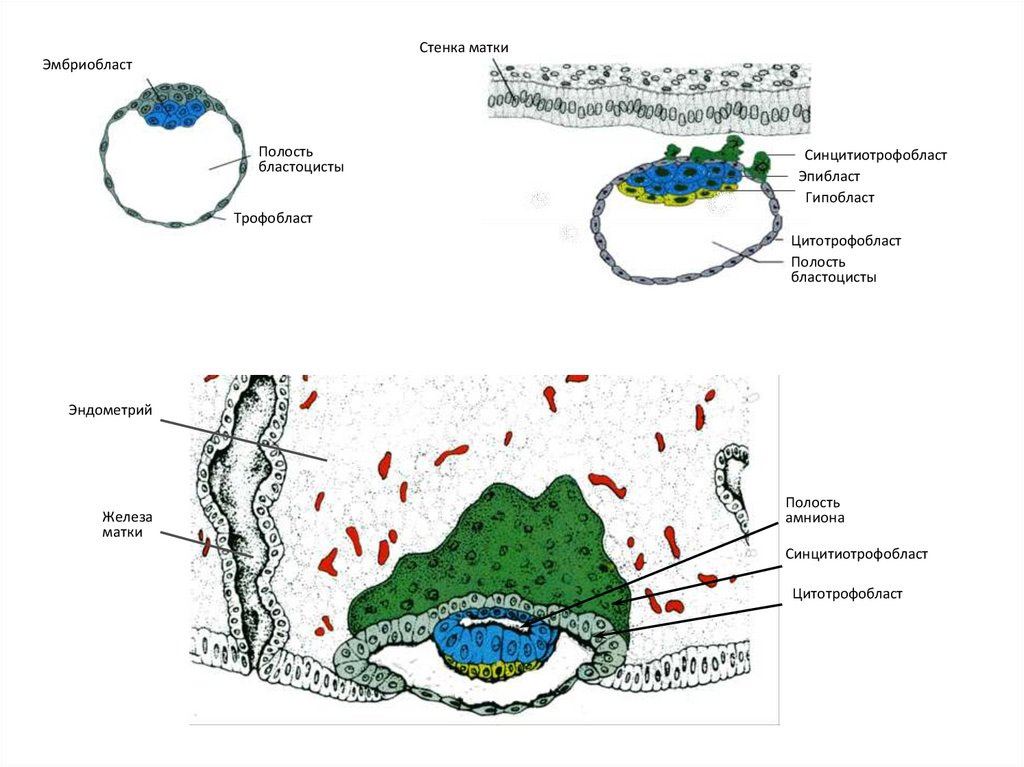
В процессе имплантации трофобласт делится на цитотрофобласт (внутренний слой) и синцитиотрофобласт (наружный слой).
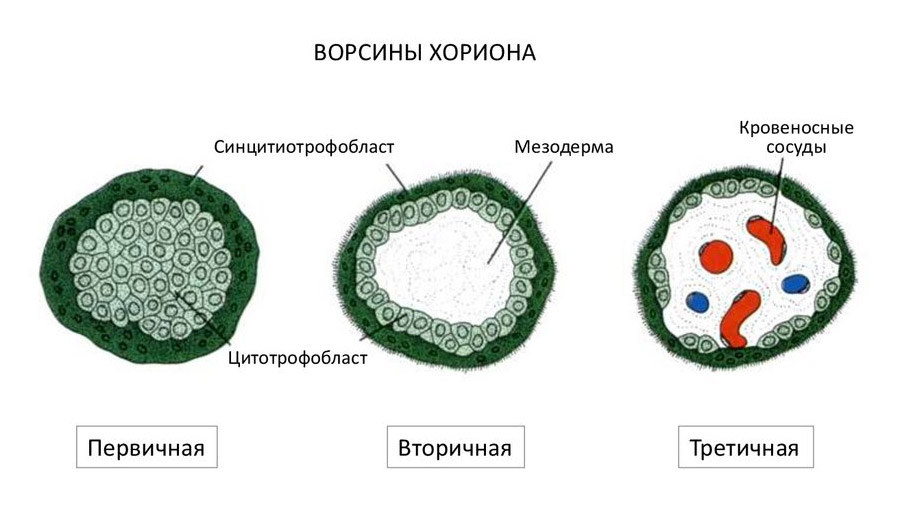
В дальнейшем трофобласт образует выпячивания внутрь эндометрия – ворсины, после чего начинает называться ворсинчатым хорионом. Впоследствии внутри ворсин образуются кровеносные сосуды, которые соединяются с сосудами эмбриона.
Участок хориона, обращенный к полости матки, теряет ворсинки к восьмой неделе беременности и называется гладким хорионом.
В ходе погружения в слизистую оболочку матки, ворсины хориона активно растут, разветвляются.
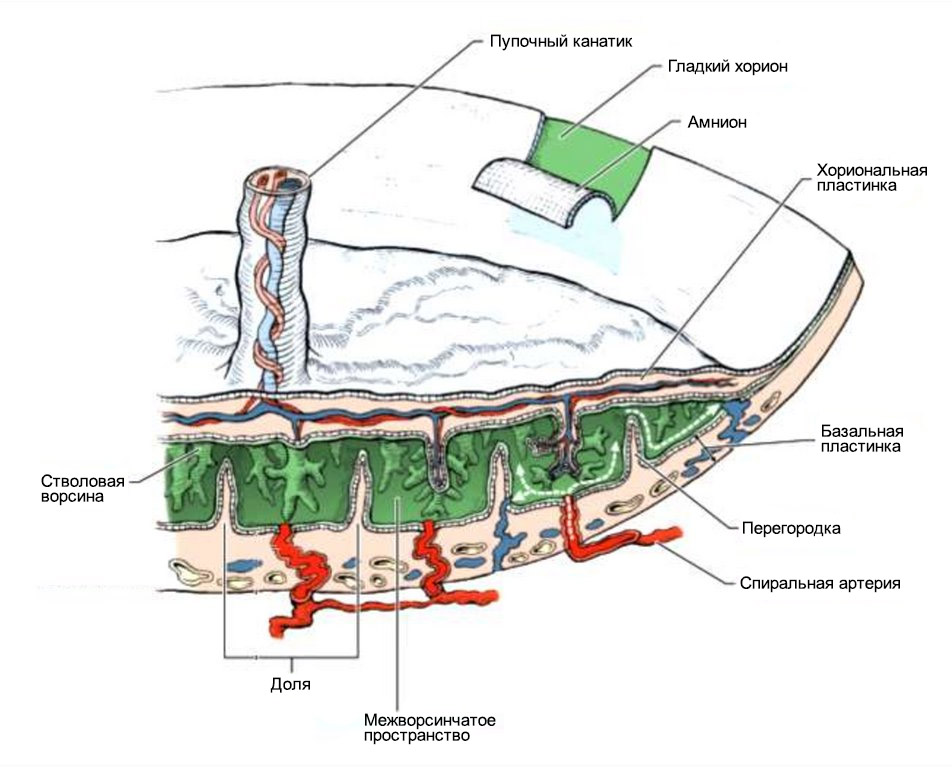
Кровь матери не смешивается с кровью плода, а питание происходит за счет диффузии питательных веществ и кислорода из крови матери, поступающей по спиральным артериям в межворсинчатое пространство.
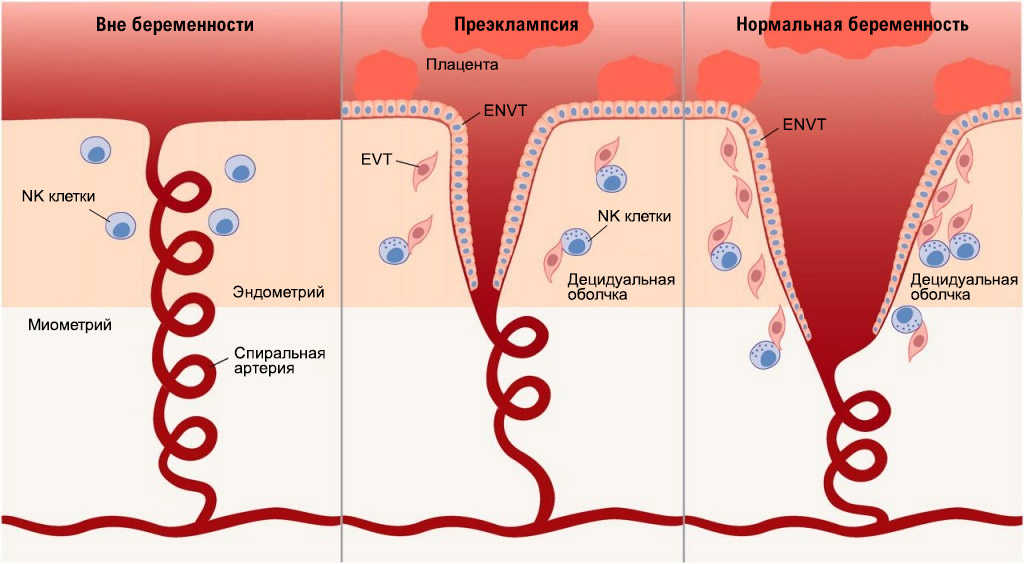
Глубина инвазии вневорсинчатого цитотрофобласта (по отношению к толщине миометрия – мышечного среднего слоя матки) определяют степень ремоделирования спиральных артерий.
Нарушения плацентации
В том случае, если ремоделирование спиральных артерий происходит не в полной мере, артерии сохраняют свою способность к сокращению, что на поздних сроках беременности может приводить к снижению кровоснабжения плода – плацентарной недостаточности и, как следствие, внутриутробной задержке роста плода.
При этом плод из-за снижения поступления к нему кислорода подаёт определённые сигналы материнскому организму, в ответ на которые организм женщины реагирует повышением артериального давления. При повышении артериального давления кровоснабжение плода в норме должно усиливаться, чего не происходит в том случае, если спиральные артерии матки в первом и начале второго триместров беременности не потеряли своей способности к сокращению.
Таким образом в том случае, если процессы ремоделирования спиральных артерий произошли правильно в сроке до шестнадцати недель беременности, риски развития таких осложнений беременности, как внутриутробная задержка роста плода и преэклампсия минимальны. Если же процессы формирования плаценты были нарушены это с высокой долей вероятности приведёт к данным осложнениям гестации.
Симптомы преэклампсии
Преэкламсия бывает двух степеней – умеренная и тяжёлая. В зависимости от степени тяжести заболевания могут возникать различные симптомы:
Осложнения преэклампсии для матери
Преэклампсия является четвёртой по частоте причиной материнской смертности.
Отдалённые последствия для здоровья матери также существуют. Перенесённая женщиной преэклампсия повышает риски сердечно-сосудистых (инсультов, инфарктов) осложнений, заболеваний почек (хроническая почечная недостаточность), органа зрения (патология сетчатки), метаболических нарушений (сахарный диабет 2 типа) в течение жизни. Учитывая тот факт, что преэклампсия является жизнеугрожающим состоянием для матери, а терапия во время беременности оказывается неэффективной, врачам к сожалению приходится прибегать к оперативному родоразрешению путем операции кесарева сечения даже тогда, когда прогноз для плода крайне неблагоприятный (в сроке менее 25-26 недель беременности).
Осложнения преэклампсии для плода
Преэклампсия является одной из основных причин перинатальной заболеваемости и смертности.
Основной причиной гибели плода во время беременности (антенатальной гибели плода) в случае развившейся преэклампсии является декомпенсация плацентарной недостаточности, то есть глубокое нарушение функции плаценты, приводящее к тяжёлой гипоксии плода.
Значимой причиной гибели и заболеваемости новорожденных является глубокая недоношенность. Дети, родившиеся в сроке 22-25 недель имеют крайне неблагоприятный прогноз, на данном сроке выживаемость новорожденных минимальна. С увеличением срока беременности смертность и заболеваемость новорожденных снижается и в большой степени зависит от возможностей медицинского учреждения к оказанию помощи недоношенным детям, как в ближайшие часы и дни после родов в отделении реанимации новорожденных, так и на втором этапе выхаживания – в отделении патологии новорожденных.
Преждевременые роды – это роды в сроке от 22 недель до 36 недель 6 дней.
Новорожденные, рожденные до срока 37 недель считаются недоношенными.
Среди последствий недоношенности можно выделить:
Таким образом, крайне важным является выявление женщин из групп риска развития преэклампсии на этапе предгравидарной подготовки (подготовки к беременности) и на ранних сроках беременности (до 12 недель).
Профилактика преэклампсии
В настоящий момент существует единственный эффективный метод профилактики преэклампсии – приём аспирина (ацетилсалициловой кислота) в дозе 75-162 мг, начатый в сроке до 16 недель беременности. Но чем раньше женщина начнёт приём препарата, тем ниже вероятность возникновения осложнений, связанных с нарушением плацентарной функции.
Можно выделить категории женщин, приём аспирина которым показан с этапа предгравидарной подготовки или сразу при наступлении беременности.
Аспирин показан женщинам с высоким риском преэклампсии:
Оценка риска преэклампсии
Группу женщин с высоким риском развития преэклампсии также можно определить в первом триместре на этапе проведения первого пренатального скрининга в сроке 11 недель – 13 недель 6 дней.
Риски преэклампсии высчитываются на основании:
Для высокого риска преэклампсии характерны:
Следует отметить, что до сих пор во многих медицинских учреждениях во время проведения скрининга первого триместра при ультразвуковом исследовании не проводится оценка пульсационного индекса маточных артерий, а биохимический скрининг включает в себя оценку только двух маркёров – ассоциированного с беременностью протеина А (PAPP-A) и свободной субъединицы бета-ХГЧ (св. бета-ХГЧ), что не позволяет с высокой точностью выявить группу беременных с высоким риском плацентарных нарушений!
Дополнительным, но менее чувствительным маркёром, чем плацентарный фактор рост является ассоциированный с беременностью протеин А (PAPP-A). Снижение PAPP-A, особенно в сочетании со снижением PlGF, характерно для беременных с высоким риском развития преэклампсии.
Дополнительно оценивать уровень этих маркёров можно оценивать и на более раннем сроке беременности. Оценка уровня ассоциированного с беременностью протеина А (PAPP-A) возможна уже с 8 недель гестации, а плацентарного фактора роста (PlGF) – с 10 недель.
Эти анализы можно сдать в лаборатории ЦИР.
Огромное значение в ведении беременных с высоким риском плацентарных нарушений отводится оценке фето-плацентарного и маточно-плацентарного кровотоков при помощи допплерометрии. В сроке, начиная с 16-17 недель гестации в случае высокого риска ранней преэклампсии, и в сроке 19-21 недели у всех беременных женщин обязательным является оценка пульсационного индекс маточных артерий и артерий пуповины плода. Нормы значений отличаются в различные сроки беременности и оцениваются при помощи специальных таблиц врачами ультразвуковой диагностики. Интервалы и частота исследований индивидуальны в каждом случае.
Допплерометрия маточно-плацентарного и плодово-плацентарного кровотоков в сочетании с фетометрией при ультразвуковых исследованиях позволяют своевременно выявлять беременных с тенденцией к внутриутробной задержке роста плода (или синдрому задержки роста плода).
Для оценки риска развития преэклампсии в сроке более 20 недель возможно определять соотношение растворимой fms-подобной тирозинкиназы-1 к плацентарному фактору роста (sFlt-1/PlGF). Растворимая fms-подобная тирозинкиназа-1 (s1Flt) – это белок, вырабатываемый плацентой.
При нормально протекающей беременности уровень растворимой fms-подобной тирозинкиназы-1 остается стабильно низким вплоть до 33 – 36 недель беременности, после чего может повышаться. Уровень плацентарного фактора роста при благополучно протекающей беременности наоборот высокий. Соотношение растворимой fms-подобной тирозинкиназы-1 к плацентарному фактору роста (sFlt-1/PlGF) при этом низкое.
Напротив, при преэклампсии уровень растворимой fms-подобной тирозинкиназы-1 повышен, а значение плацентарного фактора роста низкое, соотношение sFlt-1/PlGF выше, чем при нормально протекающей беременности. Соотношение растворимой fms-подобной тирозинкиназы-1 к плацентарному фактору роста менее 38 исключает развитие преэклампсии в течение ближайших 7 дней. Увеличение соотношения более 85 в сроке менее 34 недель гестации и более 110 в сроке более 34 недель ассоциировано с высоким риском развития преэклампсии.
Лечение преэклампсии
Эффективного медикаментозного лечения преэклампсии в настоящий момент не существует. Лечение преэклампсии на амбулаторном (поликлиническом) этапе симптоматическое и возможно только в случае умеренной преэклампсии.
Терапия включает в себя:
Медикаментозная терапия в случае тяжёлой преэклампсии обычно длится не более 48 часов и направлена на:
Единственным эффективным методом лечения тяжёлой преэклампсии до сих пор является родоразрешение.
Планирование повторной беременности после перенесенной преэклампсии
Рекомендуемый интервал между родами и наступлением следующей беременности составляет 2 года, однако этот срок может быть сокращён до 6 – 12 месяцев в отдельных случаях.
На этапе подготовки к следующей беременности женщине с тяжёлыми осложнениями беременности в анамнезе (перенесённой преэклампсией, внутриутробной задержкой роста плода, антенатальной гибелью плода) рекомендуется более углублённое обследование для оценки факторов риска развития данных состояний.
В первую очередь женщина должна посетить врачей следующих специальностей для того, чтобы исключить последствия перенесённой преэклампсии и скомпенсировать имеющиеся заболевания:
План обследования определяется индивидуально в каждом случае, но, как правило, включает в себя:
Указанное выше обследование позволяет врач акушеру-гинекологу оценить наличие тех или иных факторов риска развития преэклампсии и рекомендовать соответствующую терапию на предгравидарном этапе и на самых ранних сроках беременности.
При выявлении определенных комбинаций генов гемостаза и сосудистого тонуса будет рассмотрен вопрос о добавлении в терапию антикоагулянтов (низкомолекулярного или нефракционированного гепарина).
Поэтому без полного обследования нельзя однозначно сказать, достаточно ли будет приёма низкодозированного аспирина во время беременности или нет. Каждый случай рассматривается индивидуально.
Супружеская пара, жене 33 года, мужу 35 лет.
В 2015 году – экстренное кесарево сечение в сроке 27 недель в связи с тяжёлой преэклампсией, в 2018 году – экстренное кесарево сечение в сроке 24 недель в связи с тяжёлой преэклампсией.
Первая беременность протекала без особенностей со слов пациентки до 26 недель, в дальнейшем – повышение АД до 190/110 мм рт. ст., сопровождающееся головной болью, дезориентацией, нарушением координации. По данным УЗИ в сроке 27 недель тяжёлая плацентарная недостаточность (нулевой кровоток в артерии пуповины, снижение кровотока в средней мозговой артерии), внутриутробная задержка роста плода 3 степени. В результате оперативного родоразрешения родился мальчик весом 530 грамм и умер на 3 сутки.
Вторая беременность протекала без особенностей до срока 24 недель. На ранних сроках гестации беременная была консультирована гематологом, была рекомендована терапия низкомолекулярными гепаринами (клексан). В сроке 24 недель – тяжелая плацентарная недостаточность, тяжёлая задержка роста плода, тяжелая преэклампсия. Ситуация осложнилась частичной отслойкой нормально расположенной плаценты, в результате развилось массивное кровотечение, с целью остановки которого была выполнена перевязка маточных артерий.
По результатам проведенного обследования:
Какое обследование рекомендуется этой паре?
В нашем центре в настоящий момент рекомендуется исследование тех генов системы гемостаза, которых не было в панели у этой пациентки. Стандартная панель других лабораторий включает только 12 генов – F2, F5, FBG, F13A1, PAI-1, ITGA2, ITGB3, F7 и 4 гена, отвечающих за фолатный обмен. В нашей лаборатории панель расширена, дополнительно проводится оценка четырёх не менее важных генов – F11, F12, PLAT, GP1ba. Также рекомендуется исследование генов, ответственных за поддержание нормального артериального давления крови и генов иммунной системы – это исследование полиморфизмов генов сосудистого тонуса и цитокинов.
Из генетических обследований достаточно большой объем информации мы можем получить при типировании пары по генам HLA 1 и 2 классов. Зачастую это помогает нам понять, в каком направлении двигаться дальше, к каким заболеваниям есть предрасположенность у данной супружеской пары и как это может отразиться на репродуктивной функции.
При оценке аутоиммунных факторов дополнить обследование возможно проведением иммуноблота на антинуклеарные факторы, а также анализом крови на волчаночный антикоагулянт. Для того, чтобы оценить иммунную конституцию женщины, понять, есть ли какие-то иммунные факторы, препятствующие процессам нормальной плацентации факторы, желательно сдать такой анализ, как иммунограмма.
Более подробно рассмотреть этот случай можно на консультации, так как огромную роль играет семейный анамнез, наличие тех или иных хронических заболеваний. Многие нюансы возможно выяснить только при непосредственном общении с парой.