Сирдалуд в лечении хронической головной боли
Сирдалуд ( Tizanidine hydrochloride ) – агонист а2-(пресинаптических) адренорецепторов, блокирующий выделение возбуждающих нейротрансмиттеров, в первую очередь норадреналина и аспартата в спинном и головном мозге (на уровне синего пятна – locus ceruleus ). Благодаря этому Сирдалуд оказывает миорелаксирующий эффект и, кроме того, обладает антиноцицептивным действием, не связанным с воздействием на центральную опиоидную систему [2,4].
Препарат выпускается в таблетках по 2 и 4 мг и применяется главным образом для устранения болезненного мышечного спазма и уменьшения мышечной спастичности, наблюдающейся при различных неврологических заболеваниях. Центральный механизм действия препарата связан с воздействием на структуры ствола головного мозга ( locus ceruleus ), наличие антиноцицептивного и миорелаксирующего эффектов являются теоретическим обоснованием для применения Сирдалуда в лечении отдельных видов первичных головных болей, в генезе которых имеет значение центральное нарушение регуляции тонуса краниальных и церебральных артерий, тонуса перикраниальных мышц, а также снижение порога болевого восприятия.
Согласно международной классификации головной боли (1988 год) и ее пересмотренной версии (2004 год) различают первичные головные боли, являющиеся самостоятельными нозологиями, и вторичные, представляющие собой проявления различных неврологических и системных заболеваний [7,8]. Двумя наиболее частыми видами первичных головных болей являются мигрень и головная боль напряжения.
Характерными чертами мигрени служат умеренная или сильная по интенсивности головная боль, длящаяся от 4 до 72 часов, обычно односторонняя и пульсирующая, усиливающаяся при движении, которой сопутствуют тошнота и/или рвота, фоно– и фотофобия. В отличие от мигрени головная боль напряжения имеет легкую или умеренную интенсивность, давящий или сжимающий характер, обычно двустороннюю локализацию, не усиливается при физической нагрузке, не сопровождается рвотой или сильной тошнотой, хотя может сочетаться с легкой тошнотой, либо фото– или фонофобией.
Выделяют два подвида головной боли напряжения: сочетающаяся с напряжением перикраниальных мышц, которое регистрируется пальпаторно или электромиографически; без напряжения перикраниальных мышц [7]. Как мигрень, так и головная боль напряжения могут быть эпизодическими и хроническими. При этом хронический вариант мигрени впервые был выделен в качестве ее самостоятельного подвида только в пересмотренной версии международной классификации головной боли (2004 год) [8].
Наиболее актуальна медикаментозная коррекция хронического варианта мигрени и головной боли напряжения. Боль считается хронической, если беспокоит пациента более 15 дней в месяц на протяжении не менее чем 3 месяцев. Оба вида первичной хронической головной боли могут осложняться головной болью, обусловленной чрезмерным приемом анальгетиков и других лекарств [3]. Последние представляют собой самостоятельный вид цефалгии.
Актуальность лечения первичных головных болей также обусловлена нередко возникающими, особенно в хронических случаях, трудностями медикаментозной коррекции. В связи с этим большое значение имеет поиск и применение нетрадиционных, но патогенетически обоснованных препаратов, одним из которых является Сирдалуд, влияющий на центральные стволовые регулирующие механизмы и антиноцицептивную систему, которые вовлечены в генез первичных головных болей. Специальные исследования, посвященные оценке эффективности Сирдалуда в лечении первичных головных болей, немногочисленны. Е. Г. Филатова и соавторы (1997) применяли Сирдалуд у 32 больных с хронической головной болью напряжения в суточной дозе 4 и 6 мг [1]. Курс лечения составил 14 дней. В 75% случаев было отмечено уменьшение головной боли, причем во всех случаях ее присутствие сочеталась с напряжением перикраниальных мышц. Наряду с этим дополнительно у больных наблюдалось уменьшение тревожно-депрессивного состояния, что указывало на психотропное действие препарата. Кроме того, отмечалась нормализация ночного сна и уменьшение вегетативных нарушений. При исследовании ноцицептивного флексорного рефлекса авторы выявили повышение его порога, а также порога боли, что свидетельствовало о повышении активности антиноцицептивной системы. При отсутствии напряжения перикраниальных мышц или при высоком уровне тревоги эффект от применения Сирлалуда отсутствовал. Побочные эффекты включали сонливость и легкое головокружение.
Авторы пришли к выводу о том, что наряду с антидепрессантами Сирдалуду принадлежит немаловажная роль в лечении хронической головной боли напряжения, сочетающейся с напряжением перикраниальных мышц. Клинические испытания, проведенные за рубежом, также показали эффективность Сирдалуда в лечении хронической головной боли [5,6,11,12,13,15,16]. Двойное слепое плацебо-контролируемое исследование, проведенное R. Fogelhom et al., K. Murros (1992) [5], показало, что лечение Сирдалудом в дозе 6–18 мг в день на протяжении 6 недель достоверно снижало интенсивность хронической головной боли напряжения. Меньшие дозы Сирдалуда (3 мг в день, разделенные на 3 приема), по данным японских исследователей, также дают хороший эффект: значительное уменьшение интенсивности, частоты и продолжительности хронической головной боли напряжения в ходе 4-недельного курса лечения отмечено у 2/3 больных [15,16].
Следует отметить, что применение небольших доз препарата особенно важно у пациентов, склонных к гипотонии, т.к. Сирдалуд может несколько снижать артериальное давление. Уменьшение хронической головной боли напряжения, отмеченное M. Sakuta и K. Takeda (1991) [11] у 90% больных, сопровождалось положительными изменениями электромиографических показателей, регистрируемых в перикраниальных мышцах. Предварительное исследование 39 больных с хронической головной болью (в основном мигренозного типа) продемонстрировало целесообразность применения Сирдалуда [12]. Так, уменьшение интенсивности, частоты и ежедневнойпродолжительности головной боли в первые 4 недели лечения отмечено у 49% больных, на 5–8 и 9–12 неделях – у 64% и 65% пациентов соответственно. При этом на 9–12 неделях лечения состояние 67% больных улучшилось по сравнению с исходным наполовину. Доза препарата повышалась постепенно в течение 4 недель и варьировала от 4 до 20 мг в день, составляя в среднем 13,5 мг/сут. (разделенная на 3 приема). Побочные эффекты, отмеченные более чем у 10% больных, были легкими либо умеренными и включали сонливость, слабость, сухость во рту, редко – запоры и гиперкинезы. Повышение ферментов печени на фоне приема Сирдалуда наблюдалось только у 1 из 39 больных, причем после прекращения лечения показатели полностью нормализовались.
Заслуживает внимания возможность применения Сирдалуда в комбинации с нестероидными противовоспалительными препаратами при лечении головной боли, возникающей от чрезмерного применения анальгетиков и других лекарственных средств для купирования приступов мигрени (лекарственно зависимая головная боль). Как правило, при отмене анальгетиков в этих случаях головная боль усиливается (ребаунд-феномен). По данным T. R. Smith (2002) [17], в этих случаях эффективно назначение Сирдалуда в комбинации с нестероидными противовоспалительными препаратами. Через 6 недель лечения эффект был отмечен у 65% больных, через 12 – у 69%. В отличие от положительной оценки Сирдалуда в лечении головной боли K. Murros и соавт. (2000) получили иные данные [10].
Литература
Источник Русский медицинский журнал
Лечение головной боли напряжения и мигрени
Головную боль можно назвать одной из наиболее частых жалоб при обращении к врачу. К самым распространенным первичным цефалгиям относится головная боль напряжения [G44.2]. Выделяют эпизодическую и хроническую формы головной
Головную боль можно назвать одной из наиболее частых жалоб при обращении к врачу.
К самым распространенным первичным цефалгиям относится головная боль напряжения [G44.2]. Выделяют эпизодическую и хроническую формы головной боли напряжения [1, 6].
Диагностические критерии эпизодической головной боли напряжения следующие.
1. Как минимум 10 эпизодов головной боли в анамнезе, отвечающих пунктам 2–4. Число дней, в которые возникала подобная головная боль — менее 15 в месяц (менее 180 в год).
2. Длительность головной боли от 30 мин до 7 дней.
3. Наличие как минимум 2 из нижеперечисленных характеристик:
4. Наличие перечисленных ниже симптомов:
5. Наличие как минимум одного из перечисленных ниже факторов:
Эпизодическая головная боль напряжения встречается у людей всех возрастов независимо от пола.
Чаще всего эпизодическая головная боль провоцируется усталостью, длительным эмоциональным напряжением, стрессом. Механизм ее возникновения связан с длительным напряжением мышц головы.
Боль отличается постоянством и монотонностью, сдавливающим или стягивающим характером. Локализуется в затылочно-шейной области, часто становится диффузной.
Эпизодическая головная боль напряжения проходит после однократного или повторного приема ацетилсалициловой кислоты (АСК) — АСК «Йорк», анопирина, аспирина, упсарина упса, ацифеина (для детей старше 2 лет разовая доза составляет 10–15 мг/кг, кратность приема — до 5 раз в сутки; для взрослых разовая доза варьирует от 150 мг до 2 г, суточная — от 150 мг до 8 г, кратность применения — 2–6 раз в сутки) или ацетаминофена: панадола, парацетамола, проходола, цефекона, далерона, эффералгана (разовые дозы для детей 1–5 лет — 120–240 мг, 6–12 лет — 240–480 мг, взрослым и подросткам с массой тела более 60 кг — 500 г, кратность назначения препарата — 4 раза в сутки), а также после полноценного отдыха и релаксации.
Хроническая головная боль напряжения аналогична эпизодической головной боли, однако средняя частота эпизодов головной боли значительно выше: более 15 дней в месяц (или более 180 дней в год) при длительности заболевания не менее 6 мес.
Хроническая головная боль напряжения возникает на фоне продолжительного стресса и не проходит до тех пор, пока не будет устранена вызвавшая ее причина.
Пациенты с хронической головной болью испытывают тревогу и подавленность. Головная боль всегда двусторонняя и диффузная, но наиболее болезненная зона может мигрировать в течение дня. В основном головная боль тупая, средней степени выраженности, возникает в момент пробуждения и может длиться в течение всего дня, но не усиливается при физической нагрузке. Большинство пациентов описывают головную боль как ежедневную, непрекращающуюся в течение длительного времени с короткими интервалами ремиссий. Очаговая неврологическая симптоматика при этом заболевании не выявляется. Рвота, тошнота, фото- и фонофобия и транзиторные неврологические нарушения не характерны.
Диагноз хронической головной боли напряжения следует рассматривать в качестве диагноза исключения. В первую очередь данное заболевание стоит дифференцировать с мигренью и состоянием, вызванным отменой анальгетиков. Оба заболевания могут сосуществовать с хронической головной болью напряжения. С помощью нейрорадиологических методов исследования следует исключить такую возможную причину повышения внутричерепного давления, как опухоль мозга.
Хроническая головная боль плохо поддается лечению. Большинство пациентов еще до обращения к врачу начинают принимать большое количество обезболивающих препаратов, и поэтому сопутствующим состоянием часто является головная боль вследствие отмены анальгетиков. Использование лекарственных средств, уменьшающих мышечное напряжение, и более сильных анальгетиков не всегда приносит успех, но может привести к осложнениям со стороны желудочно-кишечного тракта. Наиболее эффективным препаратом является амитриптилин в дозе 10–25 мг 1–3 раза в сутки. При его неэффективности целесообразен курс психотерапии.
Мигрень [G43] — это хроническое состояние с непредсказуемыми, остро возникающими приступами головной боли.
Слово «мигрень» имеет французское происхождение («migraine»), а во французский язык оно пришло из греческого. Термин «гемикрания» впервые был предложен Галеном. Первая клиническая характеристика мигрени («гетерокрании») относится ко II в. нашей эры и принадлежит Areteus из Cappadocia. Однако уже в папирусах древних египтян были обнаружены описание типичной мигренозной атаки и рецепты лекарственных средств, применяемых для устранения головной боли.
По данным разных авторов, распространенность мигрени колеблется от 4 до 20% случаев в общей популяции. Мигренью страдают 6–8% мужчин и 15–18% женщин. Она является вторым по частоте видом первичной головной боли после головной боли напряжения. Принято считать, что каждый восьмой взрослый страдает от мигрени. По данным мировой статистики, 75–80% людей хотя бы один раз в жизни испытали приступ мигрени [1, 2, 10, 19].
Мигрень — заболевание лиц молодого возраста, первый приступ отмечается до 40-летнего возраста, а пик заболеваемости приходится на 12–38 лет. До 12 лет мигрень чаще встречается у мальчиков, после пубертата — у лиц женского пола. У женщин приступы мигрени регистрируются в 2–3 раза чаще, чем у мужчин [14].
Немаловажную роль в развитии мигрени играет наследственная предрасположенность. У 50–60% больных родители страдали мигренью. У детей заболевание встречается в 60–90% случаев, если приступы мигрени отмечались у обоих родителей. В 2/3 случаев заболевание передается по линии матери, в 1/3 случаев — по линии отца [17, 23].
Патогенез мигрени чрезвычайно сложен, многие его механизмы до конца не изучены [4, 16, 20, 21, 22, 24]. Для возникновения приступа мигрени необходимо взаимодействие множества факторов: нейрональных, сосудистых, биохимических. Современные исследователи полагают, что церебральные механизмы являются ведущими в возникновении приступа мигрени.
С 1988 г. применяют классификацию и критерии диагностики мигрени, предложенные Международным обществом по изучению головной боли [15, 18]. Таким образом, в настоящий момент выделяют:
80% всех случаев мигрени приходятся на мигрень без ауры. Диагностическими критериями этой формы мигрени являются следующие.
1. Не менее 5 приступов, соответствующих перечисленным в пунктах 2–5 критериям.
2. Длительность головной боли от 4 до 72 ч (без терапии или при неэффективной терапии).
3. Головная боль соответствует не менее чем 2 из нижеперечисленных характеристик:
4. Головная боль сочетается с одним из нижеперечисленных симптомов:
5. Как минимум один фактор из нижеперечисленных:
Мигрень с аурой встречается значительно реже (20% случаев). Диагностические критерии мигрени с аурой идентичны мигрени без ауры, но в первом случае добавляются дополнительные критерии, характеризующие ауру.
В зависимости от характера фокальных неврологических симптомов, возникающих во время ауры, выделяют несколько форм мигрени: наиболее часто встречающуюся — офтальмическую (ранее «классическую») и редкие (2% случаев мигрени с аурой) — гемиплегическую, базилярную, офтальмоплегическую и ретинальную.
Факторы, провоцирующие возникновение приступа мигрени, многообразны: психотравмирующая ситуация, страх, положительные или отрицательные эмоции, шум, яркий мерцающий свет, переутомление, недосыпание или избыточный сон, голод, употребление в пищу шоколада, какао, кофе, орехов, сыра, красного вина, пребывание в душном помещении, резкие запахи, определенные климатические и метеорологические условия, применение препаратов, активно влияющих на состояние сосудов (нитроглицерин, гистамин и др.), менструальный цикл [24].
Клинические проявления мигрени подразделяются на 4 фазы, большинство из которых незаметно переходят одна в другую на протяжении всей атаки. Продромальную фазу испытывают 50% больных. Симптомы ее возникают скрытно и развиваются медленно на протяжении 24 ч. Клиническая картина включает в себя изменения эмоционального состояния (обостренное или сниженное восприятие, раздражительность), снижение работоспособности, тягу к конкретной пище (особенно сладкой), чрезмерную зевоту. Часто эти симптомы удается выявить только при целенаправленном опросе пациента.
Зрительные симптомы являются наиболее часто описываемыми нарушениями мигренозного приступа с аурой.
В типичных случаях пациент видит вспышки света (фотопсии), мерцающие зигзагообразные линии. Сенсорные симптомы могут возникать в виде покалывания и онемения в руках, дисфазии и других речевых расстройств, которые вызывают сильный стресс у больного. Эти симптомы длятся не менее 4 и не более 60 мин и фаза головной боли возникает не позже, чем через 60 мин после ауры. Головная боль пульсирующего характера, чаще локализуется в одной половине головы, но может быть и двусторонней, усиливается при движении и физическом напряжении, сопровождается тошнотой и рвотой, свето- и шумобоязнью. Является наиболее стойким симптомом мигрени и длится от 4 до 72 ч. В постдромальной фазе, длительностью до 24 ч, после стихания головной боли, больные испытывают сонливость, вялость, разбитость, боль в мышцах. У некоторых пациентов возникают эмоциональная активация, эйфория.
К осложнениям мигрени относят мигренозный статус и мигренозный инсульт. Мигренозный статус — это серия тяжелых, следующих друг за другом приступов, сопровождающихся многократной рвотой, со светлыми промежутками, длящимися не более 4 ч, или 1 тяжелый и продолжительный приступ, продолжающийся более 72 ч, несмотря на проводимую терапию. Риск возникновения инсульта у пациентов, страдающих мигренью без ауры, не отличается от такового в популяции. При мигрени с аурой мозговой инсульт возникает в 10 раз чаще, чем в популяции. При мигренозном инсульте один или более симптомов ауры не исчезают полностью через 7 дней, а нейрорадиологические методы исследования выявляют картину ишемического инсульта.
В межприступном периоде в неврологическом статусе больных мигренью, как правило, отклонений не наблюдается. В 14–16% случаев, по данным О. А. Колосовой (2000), имеют место нейроэндокринные проявления гипоталамического генеза (церебральное ожирение, нарушения менструального цикла, гирсутизм и т. п.), у 11–20% больных в соматическом статусе выявляется патология желудочно-кишечного тракта.
Данные дополнительных методов исследований не информативны. С помощью исследования, проведенного нейрорадиологическими методами в межприступный период, патологических изменений обнаружить не удается. Лишь при частых и тяжелых приступах мигрени в веществе головного мозга выявляют участки пониженной плотности, расширение желудочков мозга и субарахноидальных пространств [3, 11].
При анализе характера приступа мигрени и критериев его диагноза необходимо обращать внимание на такие симптомы, как:
Данные симптомы требуют детального неврологического обследования и проведения нейрорадиологических методов исследования (КТ, МРТ) для исключения текущего органического процесса.
Дифференциальный диагноз мигрени проводят: с головной болью при органическом поражении мозга (опухоль, травма, нейроинфекция); головной болью при синуситах; головной болью при артериальной гипертензии; головной болью напряжения и пучковой (кластерной) головной болью; эпилепсией; абузусной головной болью.
Методы лечения мигрени подразделяется на превентивную терапию и терапию острого болевого приступа. Превентивная терапия направлена на снижение частоты, длительности и тяжести приступов и применяется у больных в следующих случаях:
При проведении профилактического курса препараты рекомендуется принимать ежедневно, а лечение считается успешным, если частота, длительность и интенсивность приступов снижаются на 50% или более. Если в течение нескольких месяцев (обыкновенно 6 или более) приступы мигрени хорошо контролируются или не беспокоят пациента, дозы препаратов постепенно сокращаются и решается вопрос о целесообразности их дальнейшего применения.
При выборе лекарственных препаратов опираются на патогенез мигрени, а также учитывают наличие сопутствующих заболеваний у пациента и побочных действий лекарственных средств. Препараты следует назначать в минимальных дозировках, постепенно увеличивая их до максимально рекомендуемых, либо до появления побочных реакций или достижения терапевтического эффекта. Курс профилактической терапии может длиться от 2 до 6 мес.
Наиболее широко используемыми лекарственными средствами являются:
Для профилактической терапии используются как лекарственные, так и немедикаментозные методы лечения. Например, диета с ограничением продуктов, содержащих тирамин (красное вино, шоколад, сыр, орехи, цитрусовые и др.); лечебная гимнастика с акцентом на шейный отдел позвоночника; массаж воротниковой зоны; водные процедуры; иглорефлексотерапия; биологическая обратная связь, психотерапия.
Для купирования приступов мигрени используют 3 группы препаратов [4, 8, 12, 19]. Оценивается эффективность препарата, согласно международным стандартам, по следующим критериям:
Первая группа. При легких и средних по интенсивности приступах могут быть эффективны парацетамол, ацетилсалициловая кислота и ее производные, а также комбинированные препараты: седальгин, пенталгин, спазмовералгин и др. Действие препаратов этой группы направлено на уменьшение нейрогенного воспаления, подавление синтеза модуляторов боли (простагландинов, кининов и др.), активацию антиноцицептивных механизмов мозгового ствола. При их применении необходимо помнить о противопоказаниях к назначению ацетилсалициловой кислоты: наличие заболеваний желудочно-кишечного тракта, склонность к кровотечениям, повышенная чувствительность к салицилатам, аллергия, а также о возможности развития абузусной головной боли при длительном и бесконтрольном применении этих средств.
Вторая группа. Препараты дигидроэрготамина (редергин, дигидроэрготамин, дигидергот) обладают мощным сосудосуживающим действием, благодаря влиянию на серотониновые рецепторы, локализованные в сосудистой стенке, предотвращают нейрогенное воспаление и тем самым купируют мигренозную атаку. Дигидроэрготамин является неселективным агонистом серотонина и обладает также допаминергическим и адренергическим действием. При передозировке или повышенной чувствительности к эрготаминовым препаратам возможны загрудинная боль, боли и парестезии в конечностях, рвота, понос (явления эрготизма). Наименьшими побочными действиями обладает назальный спрей дигидроэрготамина. Достоинством данного препарата является удобство применения, быстрота действия и высокая эффективность (75% приступов купируются в течение 20–45 мин) [7].
Третья группа. Селективные агонисты серотонина (имигран, нарамиг, зомиг). Обладают избирательным воздействием на серотониновые рецепторы мозговых сосудов, блокируют выделение субстанции Р из окончаний тройничного нерва и предотвращают нейрогенное воспаление. Побочными явлениями агонистов серотониновых рецепторов являются: чувство покалывания, давления, тяжести в разных частях тела, гиперемия лица, усталость, сонливость, слабость. Противопоказаны при сопутствующей патологии сердечно-сосудистой системы и диабете [9].
Существенным для проведения эффективной терапии селективными агонистами серотонина является соблюдение следующих правил [4]:
Имигран (суматриптан) применяется в таблетированной (50, 100 мг), инъекционной форме по 6 мг для подкожного введения и в виде назального спрея. Эффективность имиграна при любой форме применения равна 70–80%. Работоспособность пациентов восстанавливается, как правило, через 1–2 ч при подкожном и через 3–4 ч при пероральном применении, причем независимо от дозы [4, 5].
Нарамиг (наратриптан) — таблетки по 2,5 мг. Поскольку у наратриптана период полувыведения равен 5 ч, препарат может быть эффективен при купировании продолжительных мигренозных атак. «Возврат головной боли» в ближайшие 24 ч отмечается в меньшем проценте случаев, чем при приеме имиграна [6, 13].
Зомиг (золмитриптан) — таблетки по 2,5 мг. Эффект наступает через 20–30 мин. Преимуществами золмитриптана по сравнению с другими триптанами являются: более высокая клиническая эффективность при пероральном приеме, более быстрое достижение терапевтического уровня препарата в плазме крови, меньшее вазоконстрикторное влияние на коронарные сосуды [9].
Препараты второй и третьей групп являются в настоящее время базовыми средствами, используемыми для купирования мигренозных приступов.
Превентивная терапия, а также эффективное и безопасное купирование приступов головной боли у пациентов с частыми приступами позволяют в значительной степени улучшить качество жизни больных с мигренью.
По вопросам литературы обращайтесь в редакцию.
М. Ю. Дорофеева
Е. Д. Белоусова, кандидат медицинских наук
МНИИ педиатрии и детской хирургии МЗ РФ, Детский научно-практический противосудорожный центр МЗ РФ, Москва
Возможности применения тизанидина (Сирдалуда) в клинической практике. Обзор литературы
1370
Данилов А.Б.
Успех проводимого лечения зависит не только от правильности выбора того или иного лекарственного препарата с точки зрения симптомов, описанных в инструкции по применению, и доказательных исследований по эффективности препарата, но также и от того, насколько удается лечащему врачу соотнести особенности клинического воздействия лекарства с индивидуальными характеристиками пациента.
В настоящей статье собрана информация о возможностях клинического применения миорелаксанта центрального действия тизанидина (Сирдалуда), рассказывается о механизме его действия, проводится сравнение тизанидина (Сирдалуда) с другими миорелаксантами, а также даются практические рекомендации по оптимизации лечения при использовании препарата. При подготовке статьи проанализированы результаты доказательных исследований, а также использованы рекомендации зарубежных и отечественных экспертов.
В нашей стране тизанидин зарегистрирован под названием Сирдалуд (Новартис Фарма) и выпускается в виде таблеток для приема внутрь в дозе 2 и 4 мг, а также в виде капсул с модифицированным высвобождением препарата (Сирдалуд МР) в дозе 6 мг.
Механизм действия тизанидина (Сирдалуда)
Тизанидин (Сирдалуд) относится к миорелаксантам центрального действия ( a2–адренергическим агонистам) и реализует свой эффект на спинальном и супраспинальном уровнях. Стимулируя пресинаптические a2–рецепторы, он подавляет высвобождение возбуждающих аминокислот, которые стимулируют NMDA–рецепторы. Это приводит к угнетению полисинаптических рефлексов спинного мозга, ответственных за гипертонус мышц, и подавлению передачи возбуждения через них, что вызывает снижение повышенного тонуса сгибательной и разгибательной мускулатуры и уменьшение болезненных мышечных спазмов. В дополнение к миорелаксирующим свойствам тизанидин оказывает также центральный умеренно выраженный анальгезирующий эффект (за счет снижения высвобождения возбуждающих нейромедиаторов в головном мозге на уровне locus ceruleus). В исследованиях на животных было показано, что тизанидин (Сирдалуд) может реализовывать свой эффект через снижение центральной сенситизации [12].
Клиническая эффективность
тизанидина (Сирдалуда)
Исходно тизанидин (Сирдалуд) был разработан для лечения мышечных спазмов при различных неврологических заболеваниях, однако в скором времени после начала его применения проявил анальгетические свойства. Имеются публикации, показавшие уменьшение боли у пациентов с тригеминальной невралгией [13], миофасциальной болью жевательных мышц [20], головной болью [8,15,21,22], нейропатической болью [19], др. видами мышечно–скелетной боли [2,17,26].
Таким образом, все показания по применению Сирдалуда можно свести в 2 группы: 1) лечение спастичности; 2) лечение боли, связанной с мышечным спазмом.
Рассмотрим возможности применения тизанидина при отдельных патологических состояниях (нарушениях).
Применение тизанидина (Сирдалуда)
при болевых синдромах
Мышечно–тонические синдромы чаще всего отмечаются в мышцах, которые испытывают перегрузки. Больные с мышечно–тоническими синдромами обычно жалуются на боли в позвоночнике или в мышцах плечевого и тазового пояса (в пояснице, в шее, плече), которые уменьшаются после отдыха, растирания, разминания и растяжения мышцы. Мышечно–тонический синдром может выполнять саногенетическую функцию, защищая пораженную область от дальнейшего повреждения. Однако длительно сохраняющийся мышечный спазм приводит к негативным последствиям в виде повышения нагрузки на костные и связочные структуры, что способствует ускорению развития дегенеративных изменений в костной системе, и может привести также к переходу мышечно–тонического синдрома в миофасциальный болевой.
Основной характеристикой миофасциального болевого синдрома является наличие триггерной точки (точек) – участка локального уплотнения в мышце, при раздражении которого вызывается местная болезненность и иррадиация боли. Миофасциальный синдром может развиться в любой поперечно–полосатой мыш-це – от лица до голени. Однако наиболее часто развитию миофасциального синдрома подвержена трапециевидная мышца, что проявляется в виде боли в спине, в области лопатки или шеи. При отсутствии поддерживающих факторов триггерные точки могут самопроизвольно исчезнуть (если мышца сохраняет состояние покоя в течение нескольких дней). Напротив, сохранение воздействия первоначально патогенного фактора способствует формированию вторичных триггеров и увеличению зоны болевого синдрома.
Боль, обусловленная мышечно–тоническим и/или миофасциальным болевым синдромом очень часто являются основной причиной обращения пациента к врачу.
В лечении мышечно–тонической боли центральное место принадлежит местным воздействиям, направленным на расслабление мышцы (массаж, аппликации разогревающих мазей, гелей, влажные компрессы и др.), а в случае миофасциального болевого синдрома – на «разрушение» триггерных точек с помощью постизометрической релаксации, введения сухой иглы или анестетика в триггерную зону. Сроки терапии существенно сокращаются при эффективном обезболивании, общепринятым способом снятия миофасциальной боли является в том числе применение НПВП.
Большую помощь в лечении мышечно–тонических и миофасциальных болевых синдромов могут оказать миорелаксанты за счет уменьшения интенсивности боли, снижения болезненного мышечного напряжения, улучшения двигательной активности. В европейских рекомендациях для лечения острой боли в нижней части спины в качестве эффективных миорелаксантов отмечают тизанидин, дантролен, диазепам, баклофен [26]. Применение миорелаксантов обосновано признанием важной роли мышечного спазма в патогенезе боли в нижней части спины. Боль вследствие поражения межпозвонковых дисков, фасеточных суставов позвоночника, самих мышц и других причин повышает активность двигательных нейронов спинного мозга, что приводит к мышечному спазму, который, в свою очередь, играет значительную роль в поддержании самой боли. Патологичесчки повышенный мышечный тонус имеет различные механизмы усиления боли: непосредственное раздражение болевых рецепторов мышц, ухудшение их кровоснабжения, что приводит к образованию порочного круга, ведущего к усилению мышечного спазма и сопровождающей его боли. Миорелаксанты разрывают порочный круг «боль – мышечный спазм – боль» и вследствие этого способны ускорять процесс выздоровления [6].
При легких болевых синдромах назначение тизанидина (Сирдалуда) можно ограничить приемом препарата на ночь в дозе 2–4 мг до прекращения боли (обычно 5–7 дней). При умеренно выраженном болевом синдроме первый прием лучше также назначить на ночь в дозе 2–4 мг, затем постепенно повысить дозу до 6–8 мг/сут. В тяжелых случаях можно добавить еще 2–4 мг тизанидина (Сирдалуда) на ночь. Диапазон эффективной суточной дозы препарата при болевых синдромах составляет 2–12 мг (оптимальная доза 6–8 мг/сут.). Положительный эффект, как правило, отмечается уже на 3–й день терапии. При хронических болевых синдромах обычно проводят курс длительностью 2–4 недели, регулируя продолжительность лечения и дозу препарата в зависимости от эффективности/переносимости.
Следует отметить, что при слабой или умеренной боли, связанной с мышечным спазмом (например, острая боль в шее или пояснице), может быть достаточно назначить тизанидин (Сирдалуд) в виде монотерапии, эффективность которой была подтверждена во многих исследованиях, в т.ч. и в многоцентровом с участием 2251 пациента с острой болью, вызванной мышечным спазмом в пояснице, шее или плече. 88% пациентов оценили результат лечения как «хороший» или «очень хороший». В исследовании была отмечена также очень хорошая переносимость препарата (90% пациентов отметили переносимость как «хорошую» или «очень хорошую»). Эти результаты позволили авторам рекомендовать тизанидин как препарат выбора среди миорелаксантов для лечения боли, связанной с мышечным спазмом [17].
Однако при более выраженной боли для усиления терапевтического эффекта, либо при лежащих в ее основе воспалительных изменениях, целесообразно совместное применение тизанидина и НПВП. Проведенные исследования показывают, что применение тизанидина потенцирует эффект НПВП [10,23]. Кроме того, прием тизанидина (Сирдалуда) оказывает гастропротективный эффект, который связывают с его адренергической активностью и спазмолитическим действием. Тизанидин (Сирдалуд) уменьшает базальную и индуцированную секрецию кислоты в желудке, устраняет дисбаланс гликопротеидов в слизистой оболочке желудка и в желудочном секрете [12,23].
В экспериментальных исследованиях при применении тизанидина продемонстрировано значительное снижение ульцерогенного эффекта ацетилсалициловой кислоты, индометацина, мелоксикама, нимесулида и напроксена. Гастропротективная активность тизанидина была доказана и в клинических исследованиях. У пациентов, получавших комбинацию ибупрофена и тизанидина, частота желудочно–кишечных побочных эффектов, включая кровотечения, была достоверно (p=0,002) ниже, чем у пациентов, получавших комбинацию ибупрофена и плацебо [10]. Аналогичные результаты были получены и при сравнении комбинации диклофенака и тизанидина с комбинацией диклофенака и плацебо в многоцентровом (12 центров) проспективном двойном слепом плацебо–контролируемом рандомизированном клиническом исследовании, проведенном в 6 странах Азиатско–Тихоокеанского региона и включавшем 405 участников [23]. Гастропатия зарегистрирована у 12% пациентов, получавших комбинацию диклофенака и тизанидина, против 32% пациентов, получавших диклофенак в сочетании с плацебо (p Тизанидин (Сирдалуд) в лечении головной боли
При некоторых цефалгиях существенный вклад в формирование и поддержание головной боли вносит напряжение перикраниальных мышц. Проведенные ис-следования продемонстрировали эффективность тизанидина (Сирдалуда) в лечении головной боли напряжения и других цефалгий.
Двойное слепое плацебо–контролируемое исследование, проведенное R. Fogelhom et al., K. Murros (1992), показало, что лечение тизанидином (Сирдалу-дом) в дозе 6–18 мг/сут. на протяжении 6 недель достоверно снижало интенсивность хронической головной боли напряжения [14]. Меньшие дозы Сирдалуда (3 мг/сут., разделенные на 3 приема), по данным японских исследователей, также дают хороший эффект: значительное уменьшение интенсивности, частоты и продолжительности хронической головной боли напряжения в ходе 4–недельного курса лечения отмечено у 2/3 больных [22]. В работе Филатовой Е.Г. и др. (1997) было показано уменьшение головной боли в 75% случаев у пациентов с головной болью напряжения при применении тизанидина в суточной дозе 4–6 мг в течении 14 дней [8].
Назначение тизанидина (Сирдалуда) включено в рекомендации по лечению головной боли, выпущенные Осиповой В.В. под эгидой Российского общества по изучению головной боли (2009), для головной боли напряжения у пациентов с выраженным напряжением перикраниальных мышц. Лечение рекомендуется начинать с малых доз: 2 мг/сут. (на ночь) в течение первых 3 дней, затем постепенно повысить дозу до 2 мг 2 раза в сут. (утром и на ночь). При недостаточном эффекте доза может быть повышена до 6–8 мг/сут. (по 2 мг 3 раза/сут. или по 2 мг утром и днем и 4 мг на ночь). Продолжительность лечения может составлять от 2 недель до 2 мес. [4].
Таким образом, суммирование имеющихся исследований показывает эффективность тизанидина (Сирдалуда) в большинстве случаев хронических головных болей, в первую очередь при головной боли напряжения, сочетающейся с напряжением перикраниальных мышц.
Применение тизанидина (Сирдалуда)
для снижения спастичности
Нарушения мышечного тонуса, связанные с ними болевые синдромы, ограничения двигательных функций, вторичные изменения суставов и мышц составляют часть клинических проявлений многих заболеваний нервной системы. Как правило, клиническое значение приобретает проблема повышения мышечного тонуса – «гипертонус», или «спастика» [9]. Однако причины и механизмы, лежащие в основе «гипертонуса», могут быть разными, в связи с чем для лечения «спастики» требуются дифференцированные подходы к лечению.
Применение тизанидина (Сирдалуда) получило наиболее широкое распространение в лечении спастичности при травматических повреждениях головного и спинного мозга, рассеянном склерозе, инсульте. При спастичности, связанной с дистоническими нарушениями, паркинсонизмом, более целесообразно использование других средств (например, клоназепама, диазепама).
Спастичность приводит к существенным функциональным расстройствам и снижению качества жизни больного. Однако следует помнить, что сама по себе спастичность не всегда требует лечения. Например, у ряда пациентов с выраженным парезами наличие спастичности в мышцах, анатомически препятствующих силе тяжести (антигравитационные мышцы), может облегчить стояние и ходьбу. Кроме того, наличие повышенного мышечного тонуса может препятствовать развитию мышечных атрофий, отека мягких тканей и остеопороза, а также уменьшить риск развития тромбоза нижних конечностей. Показаниями для лечения спастичности являются лишь те случаи, когда вследствие повышенного тонуса нарушается «функционирование, позиционирование или комфорт» пациента.
Тизанидин (Сирдалуд) в лечении постинсультной спастичности. При инсульте основными задачами лечения являются не только уменьшение выраженности спастичности, но также улучшение функциональных возможностей паретичных конечностей, уменьшение боли и дискомфорта, связанного с высоким мышечным тонусом, облегчением ухода за парализованным пациентом.
Наиболее эффективными средствами в борьбе со спастичностью являются лечебная физкультура и физиотерапия, особенно на раннем этапе. В тех случаях, когда у пациентов с постинсультным парезом конечности имеется локальная спастичность, можно использовать локальное введение препаратов ботулини-ческого токсина. Существенный вклад в лечение спастичности может дать применение антиспастических средств (миорелаксантов) для приема внутрь. Применение миорелаксантов позволяет уменьшить мышечный тонус, улучшить двигательные функции, облегчить уход за обездвиженным пациентом, снять болезненные мышечные спазмы, усилить действие лечебной физкультуры и таким образом предупредить развитие контрактур. В России для лечения постинсультной спастичности применяют тизанидин, баклофен, толперизон, диазепам.
Анализ 20 исследований, посвященных сравнению использования различных антиспастических средств при разнообразных неврологических заболеваниях, сопровождающихся спастичностью, показал, что тизанидин, баклофен и диазепам примерно в одинаковой степени способны уменьшить спастичность, но тизанидин (Сирдалуд) эффективнее других антиспастических средств в отношении снижения клонусов [18]. В отличие от баклофена тизанидин (Сирдалуд) не вызывает снижения мышечной силы при уменьшении спастичности (что очень важно для улучшения функциональных возможностей конечности), он лучше переносится пациентами, чем баклофен и диазепам (при его использовании пациенты реже прекращают лечение из–за побочных эффектов) [18,27]. Среди побочных эффектов, выявленных во время исследования по изучению тизанидина у пациентов с постинсультной спастичностью, проведенных Gelber (2001), чаще всего встречались сонливость, слабость, головокружение, сухость во рту, ортостатическая гипотензия. Эти явления проходили при отмене или уменьшении дозы лекарственного средства. Вместе с тем при лечении тизанидином не отмечено ни одного серьезного побочного эффекта [Gelber, 2001], что позволило авторам сделать вывод о высокой безопасности тизанидина.
Авторы, проводившие исследования по изучению клинических эффектов тизанидина (Сирдалуда), и многие клиницисты сходятся во мнении, что среди миорелаксантов тизанидин (Сирдалуд) представляет средство первого выбора при лечении постинсультной спастичности [7,16,18,27].
Для лечения спастичности, обусловленной неврологическими заболеваниями, обычно используются более высокие дозы тизанидина (Сирдалуда), чем при лечении болевых синдромов. Обычно оптимальный терапевтический эффект достигается при суточной дозе от 12 до 24 мг. (Диапазон эффективных доз составляет 2–36 мг). Тем не менее, учитывая дозозависимое повышение риска появления побочных эффектов при увеличении дозы препарата, начинать лечение следует с маленьких доз (2–6 мг/сут.), затем постепенно повышать дозу до достижения терапевтического эффекта, наблюдая за индивидуальной переносимостью (обычно на 2–4 мг каждые 3–7 дней, разделив суточную дозу на 3 приема). При возникновении побочных явлений можно временно приостановить повышение дозы (если не повышать дозу, во многих случаях через несколько дней побочные явления проходят) и продолжить увеличение дозы, после того как пациент «привыкнет» к препарату. Это позволяет, во–первых, подобрать максимально эффективную минимальную дозу препарата для конкретного пациента (у некоторых пациентов (вследствие индивидуальной вариабельности) достаточный терапевтический эффект может возникнуть при приеме меньших доз, чем в рекомендуемых стандартах), а также избавить от лишних страданий больных с индивидуальной плохой переносимостью тизанидина (у больных с плохой переносимостью тизанидина побочные эффекты появляются уже при применении дозы 2–4 мг/сут.). Титрование дозы обычно занимает 2–4 недели. Продолжительность лечения устанавливается индивидуально (от нескольких недель до нескольких месяцев) [9].
При длительном применении удобна лекарственная форма тизанидина в виде капсул с модифицированным освобождением (Сирдалуд МР), которая выпускается в дозе 6 мг. Клинический опыт показывает, что для большинства пациентов оптимальная доза составляет 12 мг/сут. (2 капсулы), в редких случаях может потребоваться увеличение суточной дозы до 24 мг. Лечение при этом также начинают с минимальной дозы – 6 мг (1 капсула), при необходимости постепенно увеличивая дозу на 6 мг (1 капсула) с интервалами 3–7 дней.
Тизанидин (Сирдалуд) в лечении спастичности, связанной с черепно–мозговой травмой
Среди миорелаксантов тизанидин (Сирдалуд) наиболее часто используется для лечения спастичности, связанной с черепно–мозговой травмой [5]. Основания для назначения, тактика подбора дозы и предостережения такие же, как и при лечении постинстультной спастичности.
Тизанидин (Сирдалуд) в лечении спастичности при рассеянном склерозе и спинальной травме. Ограничение подвижности больных рассеянным склерозом связано со значительным повышением мышечного тонуса по спастическому типу, преимущественно в нижних конечностях. Основой лечения подобных нарушений являются специальные упражнения, которые должны выполняться под контролем специалиста по лечебной физкультуре. Лекарственная терапия играет роль дополнительной: применяются толперизон, баклофен, тизанидин, диазепам. Медикаментозное лечение спастического тонуса должно подбираться индивидуально, контролироваться врачом и самим больным. Это связано с тем, что большинство препаратов, снижающих тонус, увеличивают слабость парализованных конечностей и могут приводить к ухудшению состояния пациента. В связи с этим дозу антиспастического препарата необходимо постепенно увеличивать с минимальной до оптимальной, когда уменьшается спастичность, но нет нарастания слабости. Сирдалуд в этом отношении более предпочтителен, чем баклофен и диазепам (при применении тизанидина (Сирдалуда) реже развивается мышечная слабость; из–за избыточного расслабления сфинктеров мочевого пузыря при применении баклофена пациенты чаще жалуются на учащение тазовых нарушений; применение диазепама связано с большей частотой развития побочных эффектов, лекар-ственной зависимости) [3,24]. Сирдалуд более эффективен по сравнению с другими миорелаксанами в отношении клонусов [18].
Оптимальная суточная доза Сирдалуда при лечении спастичности при рассеянном склерозе – 6–8 мг (максимальная суточная доза – 36 мг). Лечение также необходимо начинать с минимальной дозы, шаг увеличения дозы – 2 мг [3].
У больных со спастичностью вследствие спинальной травмы наиболее часто используют тизанидин (Сирдалуд) и баклофен, а для снятия болезненных мышечных спазмов – и диазепам. Лечение начинают с минимальной дозы (4–6 мг Сирдалуда), которую постепенно (на протяжении нескольких дней или недель) доводят до терапевтической, стараясь избежать нежелательных побочных эффектов (мышечной слабости и седативного эффекта). Баклофен эффективен преимущественно при интратекальном введении, при пероральном приеме тизанидин (Сирдалуд) дает более выраженный положительный эффект и лучше переносится больными, чем баклофен [25].
При других видах спастичности, встречающихся в неврологической практике (при паркинсонизме, торсионной дистонии, кривошеи, БАС), применение тизанидина (Сирдалуда) неоправданно: более целесообразно использование клоназепама, диазепама – у этих препаратов больше вероятность побочных эффектов, но и антиспатический эффект у них более выражен при этих нарушениях.
Рекомендации по практическому использованию тизанидина (Сирдалуда)
Достаточно широкий диапазон эффективно действующих доз тизанидина (Сирдалуд) (от 2 до 36 мг/сут.) позволяет использовать препарат для коротких и длительных курсов лечения болевых синдромов и спастичности в виде монотерапии или в сочетании с другими лекарственными средствами. Для улучшения клинической эффективности могут быть полезны следующие рекомендации по практическому использованию тизанидина (Сирдалуда).
1. Начинайте лечение с маленьких доз препарата и контролируйте развитие побочных явлений
Развитие побочных эффектов при применении тизанидина (Сирдалуда) является дозозависимым (например, вероятность развития побочных эффектов при применении дозы 12–24 мг в 2 раза выше, чем при применении дозы 6–12 мг). В то же время достаточного терапевтического эффекта иногда удается добиться и при меньших дозах, чем рекомендуется в стандартах лечения. В связи с этим лечение рекомендуется начинать с минимальной дозы (2–4 мг), затем постепенно ее повышать наблюдая за индивидуальной переносимостью.
2. Проводите постепенную отмену препарата
После длительного применения тизанидина (Сирдалуда), особенно в больших дозах необходимо проводить постепенную отмену препарата, так как резкая отмена препарата может вызвать развитие мышечной слабости (это характерно и для других миорелаксантов).
3. Используйте седативный эффект тизанидина (Сирдалуда) в терапевтических целях
Побочные эффекты препаратов не всегда являются нежелательными и могут быть использованы в терапевтических целях. Среди побочных эффектов тизанидина (Сирдалуда) отмечается повышенная сонливость. Поэтому пациентам, у которых отмечается сонливость при приеме тизанидина (Сирдалуда), следует избегать всех видов деятельности, требующих повышенной концентрации внимания и быстроты реакции. В то же время у многих пациентов, особенно с хроническими болевыми синдромами, нарушен сон. Указанный побочный эффект тизанидина (Сирдалуда) можно использовать в терапевтических целях, назначив препарат «на ночь» для улучшения сна пациента. Учитывая то, что эффект тизанидина (Сирдалуда) является кратковременным, некоторые врачи для сохранения социальной активности пациента назначают препарат только «на ночь» либо распределяют основную суточную дозу препарата на вторую половину дня и «на ночь». Это позволяет пациенту сохранять социальную активность в первой половине дня (работать, водить автомобиль), а вечером помогает заснуть.
4. Добивайтесь получения максимального терапевтического эффекта при комбинировании тизанидина (Сирдалуда) с другими препаратами
а. Тизанидин (Сирдалуд) и НПВП. Тизанидин (Сирдалуд) является наиболее предпочтительным среди миорелаксантов для комбинированной терапии с НПВП. Комбинированное применение тизанидина (Сирдалуда) и НПВП:
1) усиливает эффективность лечения;
2) позволяет уменьшить необходимую дозу НПВП;
3) оказывает гастропротективный эффект.
б. тизанидин (Сирдалуд) и антигипертензивные препараты. Одним из побочных эффектов при применении тизанидина (Сирдалуда) является умеренное снижение АД. Одновременное применение вместе с антигипертензивными средствами может усилить антигипертензивный эффект. При необходимости длительного применения тизанидина (Сирдалуда) (например, при лечении постинсультной спастичности) гипотензивный эффект Сирдалуда можно использовать для уменьшения дозы либо прекращения назначенной ранее антигипертензивной терапии.
в. комбинированное применение тизанидина (Сирдалуда) и других миорелаксантов. Обычно не практикуют одновременное применение различных миорелаксантов у одного пациента. Некоторые специалисты предлагают комбинированное назначение различных миорелаксантов для повышения эффективности и уменьшения развития побочных эффектов (при совместном применении назначаются меньшие дозы препарата), что теоретически, может быть оправданно, учитывая различные точки приложения у разных миорелаксантов.
г. тизанидин (Сирдалуд) и антидепрессанты. Тизанидин может потенцировать действие трициклических антидепрессантов (амитриптилин).
Одновременное применение тизанидина с флувоксамином противопоказано, так как может привести к тяжелому и продолжительному снижению артериального давления и сильно потенцирует эффекты на ЦНС.
5. При выборе миорелаксанта для лечения спастичности учитывайте возможность развития мышечной слабости
Развитие мышечной слабости часто является побочным эффектом, побуждающим пациента прекратить прием миорелаксанта. Сравнительные исследования показывают, что тизанидин (Сирдалуд) является наиболее предпочтительным среди миорелаксантов в отношении риска развития мышечной слабости (при его применении значительно реже наблюдается развитие мышечной слабости, чем при использовании баклофена и диазепама).
Предостережения по безопасности
Обычно, описанные в инструкции по препарату побочные реакции умеренно выражены и преходящи, коррелируют с пиками концентрации препарата в крови, т.е. достигают пика в течение 1 часа после приема. Наиболее частыми побочными эффектами тизанидина являются сухость во рту, сонливость и головокружение. Осторожность следует соблюдать при назначении препарата лицам пожилого возраста и больным с нарушениями функции печени и почек. В последнем случае тизанидин (Сирдалуд) применяют в малых дозах, под контролем лабораторных показателей.
Заключение
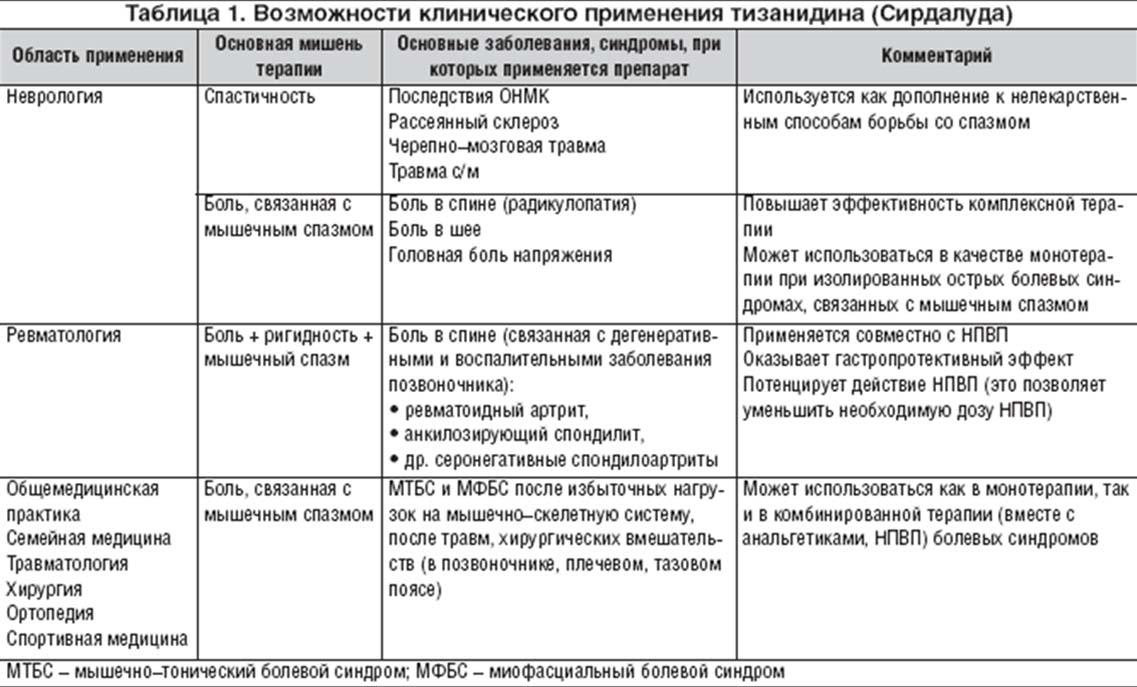
Тизанидин (Сирдалуд) относится к a2–адренергическим миорелаксантам центрального действия, который был разработан для лечения спастичности при неврологических заболеваниях. Он является также эффективным препаратом для лечения болевых синдромов, связанных с повышением мышечного тонуса. В настоящее время тизанидин (Сирдалуд) применяется в моно– или комплексной терапии широкого круга болевых синдромов, встречающихся (помимо неврологии) в общеврачебной практике, в ревматологи, травматологии, ортопедии, спортивной медицине (табл. 1).
Литература
1. Бадокин В.В. Применение Сирдалуда в ревматологической практике // Рус. мед. журн. – 2005, том 13, № 24, С. 1588–1589.
2. Воробьева О.В. Возможности альфа2–адренергических агонистов в лечении миофасциальной боли / О. В. Воробьева // Рус. мед. журн. – 2007. – № 5. – C. 445–448.
3. Гусев Е.И., Бойко А.Н. Рассеянный склероз: от новых знаний к новым методам лечения // Русский медицинский журнал. – 2001. – № 1. – С. 4–10.
4. Осипова В.В. Головная боль напряжения: практическое руководство для врачей. – М., 2009.– 44 c.
5. Парфенов В.А. Ведение больных со спастичностью // Рус. мед. журн. – 2004. – Том 12. №10, 2004.
6. Парфенов В.А. Диагноз и лечение при острых болях в нижней части спины // Рус. мед. журн. – 2007. – Т 15. №6.
7. Парфенов В.А. Постинсультная спастичность и ее лечение // Рус. мед. журн. – 2006. – Т. 14. – №9.
8. Филатова Е.Г., Соловьева А.Д., Данилов А.Б. Лечение головной боли напряжения // Журнал неврол. и психиатр. 1996, 4, 21–25.
9. Широков Е.А. Сирдалуд: области клинического применения // Рус. мед. журн. – 2004. – № 14. – C. 874–875.
10. Berry H., Hutchinson D.R. Tizanidine and ibuprofen in acute low–back pain: Results of a double–blind multicentre study in general practice //J. Intern. Med. Res. – 1988. – Vol.16. – Р. 83–91.
11. Bettucci D, Testa L, Calzoni S et al. Combination of tizanidine and amitriptyline in the prophylaxis of chronic tension — type headache: evaluation of efficacy and impact on quality of life // J Headache Pain 2006;7(1):34 – 36.
12. Coward D.M. Tizanidine: Neuropharmacology and mechanism of action. Neurology 1994; 44 (Suppl. 9): 6–11.
13. Delzell JE Jr, Grelle AR. Trigeminal neuralgia. New treatment options for a well–known cause of facial pain. Arch Fam Med 1999 May–Jun; 8 (3): 264–8.
14. Fogelholm R., Murros K. Tizanidine in chronic tension–type headache: a placebo controlled double–blind crosss–over study. Headache 1992; 32: 509–513.
15. Freitag FG. Preventative treatment for migraine and tension–type headaches: do drugs having effects on muscle spasm and tone have a role? CNS Drugs 2003; 17 (6): 373–81.
16.Gelber D. A., Good D. C., Dromerick A. et al. Open–Label Dose–Titration Safety and Efficacy Study of Tizanidine Hydrochloride in the Treatment of Spasticity Associated With Chronic Stroke // Stroke. – 2001. – Vol.32. – P. 1841–1846.
17. Hutchinson DR, Daniels F. A multinational study in general practice to evaluate the effectiveness and tolerability of tizanidine in the treatment of painful muscle spasms. // Br J Clin Res 1990; 1:39–48.
18. Lataste X, Emre M, Davis C, Groves L. Comparative profile of tizanidine in the management of spasticity // Neurology. – 1994. – Vol. 44 (suppl 9). – P. 53–59.
19. Leiphart JW, Dills CV, Levy RM. Alpha2 – adrenergic receptor subtype specificity of intrathecally administered tizanidine used for analgesia for neuropathic pain // J Neurosurg. 2004; 101(24):641–647.
20. Manfredini D, Romagnoli M, Cantini E, Bosco M. Efficacy of tizanidine hydrochloride in the treatment of myofascial face pain. Minerva Med 2004 Apr; 95 (2): 165–71.
21. Saper JR, Lake AE 3rd, Cantrell DT et al. Chronic daily headache prophylaxis with tizanidine: a double–blind, placebo–controlled, multicenter outcome study. Headache 2002 Jun; 42 (6): 470–82.
22. Shimomura T, Awaki E, Kowa H, Takahashi K. Treatment of tension–type headache with tizanidine hydrochloride: its efficacy and relationship to the plasma MHPG concentration. Headache 1991 Oct; 31 (9): 601–4.
23. Sirdalud Ternilin Asia–Pacific Study group. Efficacy and gastroprotective effects of tizanidine plus diclofenac versus placebo plus diclofenac in patients with painful muscle spasm. Curr Ther Res 1998; 59: 13–22.
24. Smolenski C, Muff S, Smolenski–Kautz S. A double–blind comparative trial of new muscle relaxant, tizanidine (DS 103–282), and baclofen in the treatment of chronic spasticity in multiple sclerosis. Curr Med Res Opin. 1981;7(6):374–83.
25. Tarrico M, Adone R, Pagliacci C, Telaro E. Pharmacological interventions for spasticity following spinal cord injury. Cochrane Database Systematic Review. In: The Cochrane Library 2000; Issue 4.
26. van Tulder M., Becker A., Bekkering T. Et al. European guidelines for the management of acute nonspecific low back pain in primary care // Eur Spine J. 2006– Vol. 15. (Suppl. 2): S.169–191.
27. Wallace JD. Summary of combined clinical analysis of controlled clinical trials with tizanidine // Neurology. – 1994. – Vol. 44 (suppl 9). – P. 60–P69.
Ключевые слова статьи: тизанидина, Сирдалуда, применения, практике, Возможности
03 сентября 2009 г, том 17, № 20
РМЖ Неврология. Психиатрия



