Лучшие препараты от влажного кашля
Чем лечить влажный кашель?
Содержание
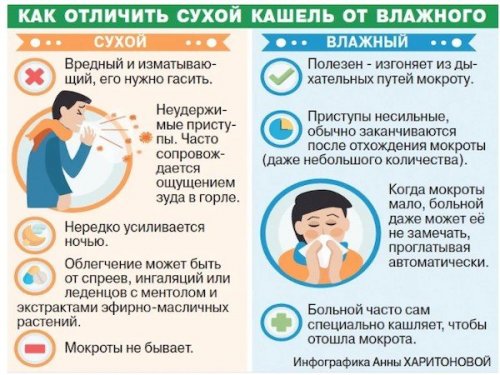
Кашель называют «влажным» когда он сопровождается образованием мокроты. И основная задача противокашлевых средств в этом случае – разжижение этой мокроты и ее выведение. В первые дни лечения влажного кашля возможно его усиление, но он будет уже не таким жестким. Сегодня в аптеках представлено множество препаратов от кашля: это и сиропы, и таблетки, и пастилки для рассасывания. Подобные средства должен назначать исключительно врач, который определит причину кашля, самолечение здесь неуместно.
Причины влажного кашля
Влажный кашель появляется, когда в дыхательной системе есть воспаление. Кашель – это рефлекторная защитная реакция организма, призванная очистить дыхательные пути от мокроты и микробов.
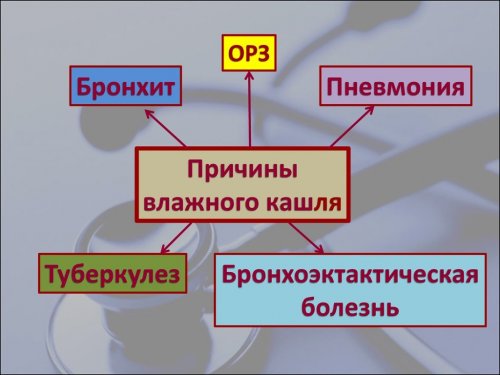
Среди самых распространенных причин влажного кашля – такие:
Кроме того, влажный кашель возможен при таких хронических заболеваниях, как туберкулез, сердечная недостаточность бронхоэктатическая болезнь, муковисцидоз.
Симптомы влажного кашля
С помощью влажного кашля (с отделением густой мокроты) бронхи и легкие очищаются от слизи. Кроме кашля, человека могут беспокоить боль в грудной клетке и хрипы в легких. Обычно больше всего человек кашляет ночью, что существенно ухудшает его сон. Кроме изнурительного кашля, появляется ухудшение общего самочувствия, головокружение, одышка, слезоточивость, насморк и повышение температуры тела.
Влажный кашель обязательно нужно лечить, ведь он чреват осложнениями. Если мокрота будет застаиваться в бронхах и легких, в ней начнут размножаться бактерии (в таком случае ОРВИ осложнится гнойным бронхитом или воспалением легких). Если к вирусной инфекции присоединилась бактериальная, у человека будут такие симптомы: повышение температуры, ухудшение общего самочувствия, мокрота с примесью гноя. В таких случаях врач назначает антибиотики.
Чем лечить влажный кашель
Лечение влажного кашля направлено на то, чтобы остановить развитие воспалительного процесса, разжижение и выведение мокроты, снятие бронхиального спазма. В каждом конкретном случае врач подбирает индивидуальную схему лечения кашля, учитывая его причины, тяжесть симптомов, имеющиеся хронические заболевания и т. д. Обычно лечение влажного кашля предполагает назначение таких препаратов (одного или нескольких):
Чтобы на фоне лечения влажного кашля улучшить общее состояние, человеку нужно потреблять достаточно жидкости, исключить из рациона продукты, раздражающие горло. А теперь остановимся более подробно на каждом лекарственном средстве, которое назначают при кашле.
8 самых эффективных препаратов от влажного кашля
В нашем рейтинге – проверенные, безопасные и эффективные препараты, которые в самые короткие сроки помогут вылечить влажный кашель. Эти средства чаще всего назначают врачи, а пациенты положительно о них отзываются.
Аскорил
«Аскорил» – комбинированный препарат для комплексного лечения влажного кашля, в составе которого несколько активных веществ: сальбутамол, гвайфенезин и бромгексин. «Аскорил» ‒ это муколитик и бронхолитик с отхаркивающим эффектом. Препарат обычно назначают при таких серьезных проблемах, как обструктивный бронхит и воспаление легких, то есть в тех случаях, когда мокрота плохо отходит и очень густая. «Аскорил» действует быстро – облегчение наступает буквально в первые дни приема. Но нужно помнить и о побочных эффектах «Аскорила»: у некоторых пациентов бывает тахикардия, повышенное потоотделение, сухость во рту.
Аскорил
Гленмарк Фармасьютикалз, Индия
В составе комбинированной терапии острых и хронических бронхо-легочных заболеваний, сопровождающихся образованием трудно отделяемого вязкого секрета: бронхиальная астма; трахеобронхит; обструктивный бронхит; пневмония; эмфизема легких; коклюш; пневмокониоз; туберкулез легких.
Лекарства для небулайзерной терапии и ингаляций
Группы ингаляционных препаратов:
Не рекомендуются использовать для небулайзеров:
Растворы для ингаляций при лечении детей:
Бронходилятаторы (препараты, которые расширяют бронхи)
Беродуал (фенотерол и бромид ипратропиума раствор для ингаляций)
Взрослым и детям старше 12 лет – 2 мл (40 капель) препарата на 1 ингаляцию, до 4 раз в день
Детям от 6 до 12 лет – 1 мл (20 капель) препарата на 1 ингаляцию, до 4 раз в день
Детям до 6 лет – 0,5 мл (10 капель) препарата на 1 ингаляцию, до 3 раз в день
Атровент (бромид ипратропиума 0,025% раствор для ингаляций)
Взрослым и детям старше 12 лет – 0,5 мг (40 капель) на 1 ингаляцию, 3–4 раза в день
Детям 6–12 лет – 0,25 мг (20 капель) на 1 ингаляцию, 3–4 раза в день
Детям до 6 лет – по 0,1–0,25 мг (8-20 капель) на 1 ингаляцию, 3–4 раза в день (под наблюдением врача).
Рекомендованную дозу перед применением разводят физиологическим раствором до объема 4 мл.
АЦЦ (ацетилцистеин 10% раствор для инъекций)
Взрослым и детям старше 12 лет – 3 мл препарата на 1 ингаляцию, 1-2 раза в день
Детям от 6 до 12 лет – 2 мл препарата на 1 ингаляцию, 1-2 раза в день
Детям от 2 до 6 лет – 1-2 мл препарата на 1 ингаляцию, 1-2 раза в день
Рекомендуемую дозу препарата необходимо развести с физиологическим раствором в соотношении 1:1.
Взрослым и детям старше 6 лет – 2-3 мл раствора на 1 ингаляцию, 1-2 раза в день
Детям от 2 до 6 лет – 2 мл раствора на 1 ингаляцию 1-2 раза в день
Детям до 2 лет – 1 мл раствора на 1 ингаляцию, 1-2 раза в день
Для приготовления ингаляционного раствора необходимо развести дозу препарата с физиологическим раствором в соотношении 1:1
Нарзан, Боржоми (слабощелочные минеральные воды)
На 1 ингаляцию используют 3-4 мл минеральной воды, 2-4 раза в день.
Перед ингаляцией минеральную воду следует отстоять до дегазации.
Для приготовления ингаляционного раствора препарат необходимо предварительно развести в физиологическом растворе:
Для взрослых и детей старше 16 лет – в соотношении 1:1 (на 1 мл препарата 1 мл физраствора)
Для детей от 6 до 16 лет – в соотношении 1:2 (на 1 мл препарата 2 мл физраствора)
Для детей от 2 до 6 лет – в соотношении 1:3 (на 1 мл препарата 3 мл физраствора)
На 1 ингаляцию используют 3-4 мл полученного раствора, 3 раза в день.
Мукалтин (таблетки на основе экстракта корня алтея)
Для приготовления ингаляционного раствора необходимо 1 таблетку растворить в 80 мл физиологического раствора до полного растворения таблетки без оставления осадка
На 1 ингаляцию используют 3-4 мл полученного раствора, 3 раза в день.
Взрослые/пожилые и дети старше 12 лет – 1 мг на 1 ингаляцию, 1-3 раза в день
Дети от 6 мес. и до 12 лет – 0,25 мг на 1 ингаляцию, 1-3 раза в день
Этот препарат не используют в ультразвуковых небулайзерах. Если разовая доза препарата меньше 2 мл, то необходимо добавить физиологический раствор для увеличения объема раствора до 2 мл.
Суточная доза препарата:
0,25 мг/мл – 1 мл по 0,25 мг/мл
0,5 мг/мл – 2 мл по 0,25 мг/мл
0,75 мг/мл – 3 мл по 0,25 мг/мл
1 мг/мл – 4 мл по 0,25 мл/мг или 2 мл по 0,5 мг/мл
1,5 мг/мл – 3 мл по 0,5 мг/мл
2 мг/мл – 4 мл по 0,5 мг/мл\
Дексаметазон (0,4% раствор для инъекций, 4 мг/мл)
На 1 ингаляцию используют 0,5 мл (2 мг) препарата, до 4 раз в день.
Для приготовления ингаляционного раствора добавляют к рекомендуемой дозе 3 мл физиологического раствора.
Фурацилин (нитрофурал 0,024% водный раствор, 1:5000)
Для ингаляции используют готовый раствор фурацилина по 4 мл на 1 ингаляцию 2 раза в день. Раствор приготавливается и покупается в аптеке, также можно приготовить раствор самостоятельно, растворив 1 таблетку фурацилина в 100 мл физиологического раствора до полного растворения таблетки без осадка.
Гентамицин (4% раствор сульфата гентамицина для инъекций, 40 мг/мл)
Взрослым и детям старше 12 лет – 0,5 мл (20 мг) препарата на 1 ингаляцию, 1-2 раза в день
Детям от 2 до 12 лет – 0,25 мл (10 мг) препарата на 1 ингаляцию, 1-2 раза в день
Для приготовления ингаляционного раствора к дозе препарата следует добавить 3 мл физиологического раствора.
Мирамистин (0,01% раствор)
Взрослым и детям старше 12 лет для ингаляции используют готовый 0,01%-ный раствор мирамистина по 4 мл на 1 ингаляцию 3 раза в день.
Детям до 12 лет для приготовления раствора для ингаляций препарат следует развести физиологическим раствором в соотношении 1:2.
Хронический и острый бронхит: чем опасна болезнь и как её лечить
Бронхит – это патологическое состояние, при котором развивается воспаление бронхов. В свою очередь, бронхи – это пути, которые проводят воздух от трахеи к тканям легких, согревают воздушный поток, увлажняют и очищают его. Находятся они в нижней части трахеи и представляют собой две крупных ветви.
Болезнь вызывает воспаление слизистой оболочки или всей толщи бронхиальных стенок. Начинается чрезмерное выделение слизи, затрудняется дыхание. Организм пытается самостоятельно вывести лишнюю слизь, поэтому появляется сильный мучительный кашель. Патология может переходить из кратковременной острой в продолжительную хроническую форму, поэтому требует комплексного незамедлительного лечения.
Острый бронхит
Развивается в подавляющем большинстве случаев и представляет собой распространенное осложнение острой респираторной инфекции. Зачастую диагностируется у детей, так как они более восприимчивы к подобным инфекциям.
При остром поражении бронхов происходит размножение условно-патогенной микрофлоры. Слизистая меняет свою структуру, развивается поражение верхних слоев и стенок бронхов. Формируется отек слизистой, эпителиальные клетки отторгаются организмом, появляются инфильтраты на подслизистом слое. Процессы сопровождаются тяжелым продолжительным кашлем, который может сохраняться даже после излечения пациента.
Острая форма лечится в течение 3-4 недель. На протяжении этого времени восстанавливается структура и функции бронхов. При правильной и своевременной терапии прогноз благоприятный.
Хронический бронхит
При хроническом бронхите кашель с выделением мокроты наблюдается на протяжении не менее двух лет в течение трех месяцев ежегодно. При этом важно исключить наличие других причин кашля.
Такая форма чаще возникает у взрослых, так как формируется только при длительном раздражении бронхов. Причиной раздражения может быть не только многократно перенесенное острое заболевание, но и сигаретный дым, газы, пыль, химические испарения и прочие отрицательные факторы.
Продолжительное воздействие на слизистую бронхов неблагоприятных факторов вызывает изменения в слизистой, постепенное повышение выделения мокроты. Существенно снижается способность бронхов проводить воздух, а вентиляция легких нарушается.
Формы хронического бронхита
В зависимости от характера воспалительных процессов выделяют:
С учетом наличия нарушения проходимости (обструкции) дыхательных путей бронхит может быть:
По причинам развития болезни выделяют:
Причины заболевания
При острой и хронической формах причины развития патологического состояния бронхов несколько отличаются.
Острый бронхит в 90% случаев формируется в результате попадания в организм вирусной инфекции: гриппа, аденовируса, респираторно-синцитиального, коревого или коклюшного вируса, а также прочих возбудителей. Реже болезнь становится результатом бактериального поражения стафилококком, стрептококком, пневмококком и др.
Среди прочих факторов, которые способствуют развитию острой формы болезни:
При хронической форме основной причиной развития признано курение. У курильщиков болезнь диагностируют в 2-5 раз чаще, чем у некурящих людей. Табачный дым наносит вред как при активном, так и при пассивном курении.
Среди прочих предпосылок развития хронической формы – повторно перенесенные и частые острые бронхиты, ОРВИ, пневмонии, болезни носоглотки. Инфекционная составляющая в таких условиях усугубляет уже имеющееся поражение бронхов.
Симптомы бронхита
Признаки патологии отличаются в зависимости от острой или хронической формы течения болезни:
Осложнения
Острый бронхит может провоцировать осложнение в виде бронхопневмонии – инфекционно-воспалительного процесса, который поражает легкие, вызывает лихорадку, сухой кашель, общую слабость.
Бесконтрольное прогрессирование хронического заболевания приводит к регулярным острым пневмониям и со временем переходит в обструктивную болезнь легких. При этом сужается просвет и отекает слизистая дыхательных путей, частично разрушаются легочные ткани.
Хронический бронхит также может стать причиной развития легочной гипертензии, сердечно-легочной недостаточности, эмфиземы легких, бронхоэктатичской болезни, пневмонии и ряда других опасных заболеваний.
Когда стоит обратиться к врачу
Крайне важно не пускать болезнь на самотек. К врачу нужно обращаться при появлении первых симптомов возможного бронхиального поражения: кашля, повышенной температуры, недомогания. Врач проведет диагностику, укажет, как и чем лечить бронхит и кашель, а дальнейшая терапия пройдет в домашних условиях под контролем доктора. В большинстве случаев патология не требует госпитализации.
Бесконтрольное течение острой болезни в большинстве случаев приводит к усугублению симптоматики, повторному развитию заболевания, переходу в хроническую болезнь и формированию осложнений.
Чтобы определить болезнь и изучить степень поражения бронхов, необходима комплексная диагностика пациента и изучение клинической картины. Этим занимается терапевт или педиатр, который назначает необходимые для диагностики обследования. При необходимости он направляет пациента на консультации к пульмонологу и другим смежным специалистам.
Если по результатам опроса и осмотра у врача появились подозрения на бронхит или другие схожие болезни, назначаются дополнительные обследования:
Среди возможных дополнительных исследований: эхокардиография, электрокардиография, бронхография и др.
Лечение
Терапия бронхита носит комплексный характер, так как преследует цель избавить организм от инфекции, восстановить проходимость бронхов, устранить усугубляющие болезнь факторы.
В первые дни острой фазы необходимо придерживаться постельного режима, много пить, соблюдать молочно-растительную диету. Крайне важно отказаться от курения и поддерживать влажность воздуха в помещении, где находится больной, на уровне 40-60%.
Медикаментозная терапия острой стадии cводится к приему препаратов, которые облегчают симптомы и предотвращают развитие осложнений. Для этого используют:
Важную роль играет физиотерапия. Улучшить состояние пациента помогает лечебная гимнастика, физиотерапия, вибрационный массаж.
Хроническая форма заболевания требует продолжительного лечения как при обострении, так и во время ремиссии. Схема терапии предусматривает прием перечисленных препаратов по назначению врача, а также интенсивную программу легочной реабилитации, которая помогает снизить проявления болезни.
Максимально важно устранить из жизни пациента причину, которая спровоцировала развитие хронического бронхита, вести здоровый образ жизни, укреплять иммунитет и правильно питаться.
Профилактика бронхита
Профилактика легочных заболеваний – это комплексный и систематический процесс, цель которого – укрепить защитные силы организма и минимизировать воздействие факторов риска. Для этого необходимо в первую очередь отказаться от курения, защищать легкие от пыли, вредных химических соединений, слишком горячего или сухого воздуха. В рамках профилактики важно своевременно лечить хронические инфекции, предотвращать аллергические реакции и обязательно обращаться к врачу при первых признаках заболевания, проходить ежегодную вакцинацию от гриппа и пневмонии.
Ингаляции при кашле
Ингаляции начали применять ещё с древних времен и до сих пор этот метод успешно используют при лечении кашля. С каждым годом происходит усовершенствование аппаратов для ингаляции, а также появляются новые лекарственные препараты, которые используют в ингаляционной терапии. При использовании ингаляционных приборов (небулайзеров) расширяются возможности для лечения острых и хронических заболеваний дыхательной системы.
Применение ингаляций
Преимущества ингаляций
Противопоказания
Ингаляции не рекомендуются при:
Виды ингаляторов
Метод ингаляционной терапии основан на проникновении лекарственных веществ в дыхательные пути в виде аэрозоля, то есть мельчайших частиц, взвешенных в газообразной среде. При вдыхании аэрозоля:
Ингаляторы подразделяются на виды в зависимости от механизма образования частиц.
Ультразвуковые ингаляторы
В ультразвуковых ингаляторах лекарственное вещество распыляется за счет высокочастотной вибрации пьезоэлектрических кристаллов.
Исследования показывают, что ультразвуковые ингаляции эффективны за счет распыления не только самого лекарственного вещества, но и отрицательно заряженных частиц, которые оказывают дополнительный противовоспалительный эффект.
Однако у такого типа ингаляторов есть недостаток: воздействие ультразвука разрушает многие лекарственные препараты (например, антибиотики и препараты, разжижающие мокроту).
Компрессорные ингаляторы
Компрессорный ингалятор преобразует лекарственное вещество в мелкодисперсный аэрозоль за счет сжатого воздуха от компрессора.
Компрессорный ингалятор считается самым эффективным для воздействия на все отделы дыхательных путей. Большим его преимуществом является создание аэрозольной взвеси с очень мелким размером частиц лекарственного вещества. Можно использовать любые лекарственные препараты, которые предназначены для ингаляции.
Паровые ингаляторы
Основаны на испарении лекарственных веществ под воздействием высоких температур.
В лечебной практике обычно используют два вида ингаляторов: компрессорные и ультразвуковые.
Как проводить ингаляции
Ингаляции с бромгексином
От чего помогает бромгексин?
Бромгексин относится к муколитическим и отхаркивающим препаратам. Применяется препарат при бронхите, пневмонии, ларингите, фарингите, туберкулезе, бронхиальной астме. Его можно использовать как при сухом, так и при влажном кашле. Желательно начать принимать бромгексин на ранних стадиях заболевания для получения наилучшего эффекта.
Можно ли делать ингаляции с бромгексином?
Согласно инструкции бромгексин принимают внутрь, и нет официальной информации о том, что его следует использовать для ингаляции, однако иногда он применяется ингаляторно в домашних условиях.
Специально в виде раствора для ингаляций продается ближайший аналог бромгексина — амброксол (Амбробене, Лазолван и др). В любом случае, прежде чем использовать тот или иной препарат, обязательно проконсультируйтесь у специалиста.
Какой бромгексин подходит для ингаляций?
В качестве примера возьмём форму: бромгексин капли по 8мг/мл. Прежде чем проводить ингаляцию, его нужно разбавить с дистиллированной водой в соотношении 1:1.
Если брать другой раствор бромгексина, где доза препарата составляет 4 мг на 5 мл, то общий объем составит для взрослого человека 20 мл. Тогда как камера ингалятора обычно имеет максимальную вместимость 5 мл.
Бромгексин раствор для ингаляций
Дозировка для приготовления раствора:
Ингаляцию проводят два раза в день. Курс лечения: 5 дней.
Как приготовить раствор
Разбавляют препарат с дистиллированной водой (водой для инъекций) в соотношении 1:1. Затем греют приготовленный раствор до температуры 36-38 градусов, но не больше и не меньше, потому что высокая и низкая температура раствора влияет отрицательно на воспалительный процесс. При температуре 25-28 градусов является раздражителем для бронхов из-за холодового фактора. А если раствор имеет 39-40 градусов, то губительно действуют на компоненты лекарства: такая температура разрушает лекарственный препарат.
Раствор для ингалятора
| Статья подготовлена Беликовой Екатериной Вячеславовной, врач, с высшим образованием. Специально для сайта medprostor.by |
Содержание:
При заболеваниях респираторного тракта терапевты часто назначают раствор для ингаляции. Для этого необходимо иметь специальный прибор – небулайзер. Такой способ лечения применим при патологии любого отдела респираторного тракта. Необходимо правильно подобрать раствор и его дозировку, чтобы получить лечебные действия без побочных эффектов.
Классификация препаратов для ингаляций
Выделяется обширная классификация растворов, применяемых для ингаляций. Разновидность препарата зависит от диагноза.
Бронхолитики. Применяются для расширения бронхов при их сужении (обструктивный бронхит, бронхиальная астма). Используя Беродуал, Атровент, Беротек.
Муколитики. Разжижают и выводят мокроту вверх по респираторному тракту. Используются в случае, если мокрота становится слишком вязкой. Применяют Амброксол, АЦЦ, Лазолван.
Противовоспалительные и гормональные средства. Применяют при ларингите и других заболеваниях, сопровождающихся воспалением. Использовать Пульмикорт, Декасан.
Антибактериальные препараты, антисептики. Используют только при доказанной природе инфекционного заболевания, например, трахеит или бронхит с гнойной мокротой. Применяют Фурацилин, Флуимуцил-Антибиотик ИТ.
Антигистаминные средства. Применяют во время аллергии: Кромгексал.
Иммуномодуляторы. Используют в качестве дополнительной терапии, когда человек часто болеет респираторными вирусными инфекциями. Используют Интерферон, Деринат.
Категорически не рекомендуется применение средства самостоятельно. Могут возникнуть серьезные побочные эффекты. Например, если использовать антибиотики при вирусных заболеваниях, состояние пациента может обостриться грибковой инфекцией.
Какие растворы подходят для детей

Раствор для ингаляций включает инструкцию по применению, ей следует строго руководствоваться. На всех средствах указан возраст, с которого можно начинать использовать раствор.
Большинство антибактериальных препаратов для ингаляции применимы только с 2-3 летнего возраста. Гормональные средства рекомендуется применять с 4-6 летнего возраста. Для усиления выведения мокроты при продуктивном кашле используют Амбробене, Амброксол. Они применимы с 3 месяцев. Более серьезным считается Флуимуцил. Его используют с 2 лет.
Чтобы снизить концентрацию препарата, его необходимо развести. Педиатр расскажет, как разводить препарат физраствором для ингаляций, чтобы получить эффект.
Какие растворы подходят для взрослых

Для назначения лекарства учитывают состояние здоровья. Например, если человек страдает от иммунодефицита, не рекомендуется применять ингаляции с антибиотиками. Это вызовет грибковую инфекцию. Гормональные ингаляции не делают людям эндокринными нарушениями.
Если здоровье пациента удовлетворительно, он может использовать любые препараты для ингаляции, в соотношении с определяемыми симптомами болезни. У терапевта узнают, какие растворы для ингаляций применимы.
Подбор раствора для ингаляции в зависимости от диагноза
Лекарственные средства определяются врачом терапевтом, инфекционистом, пульмонологом и другими специалистами в зависимости от поставленного диагноза. Если самостоятельно выбрать раствор, высок риск осложнений, так как нужно знать, как развести раствор для ингаляции правильно.
Многие препараты разбавляют физраствором. Некоторые пациенты не знают, каким физраствором делать ингаляцию. Для этого применяется стерильная жидкость из аптеки, которую набирают шприцем и перемещают в небулайзер.
Не рекомендуется самостоятельно делать физраствор из поваренной соли, так как он должен быть стерилен. Поэтому пациенту нет необходимости знать, как приготовить раствор для ингаляций, его только покупают.
Бронхит
Бронхит – воспалительное заболевания бронхиального дерева. При нем возможен сухой или влажный кашель.
Пертуссин. Разжижает и выводит мокроту. Препарат примененим для влажного и сухого кашля. Обладает сильным противокашлевым действием. Взрослые осуществляют ингаляции до еды по 15 мл 3 раза в сутки. Для детей от 3 до 6 лет используется 5 мл 2 раза в сутки. После 6 лет применяют 10 мл 3 раза в сутки.
Лазолван, Амброгексал. Раствор для ингаляций, разжижающий и выводящий мокроту. В основе средства лежит амброксола гидрохлорид. По инструкции к применению средство используют с 2-летнего возраста в концентрации 2 мл до 2 раз в сутки. Детям старше 6 лет: 3 мл 2 раза в день. Взрослым: 4 мл 3 раза в сутки.
Минеральная вода Боржоми или Нарзан. В них содержится на соль, которая способствует увлажнению слизистой оболочки. Раствор можно применять для любых возрастов. В детском возрасте используют 3-4 мл 2-3 раза в сутки. Взрослым: 5 мл 3-4 раза в сутки.
Хлорофиллипт. Обладает антисептическим эффектом. Подходит для бронхита с гнойной мокротой. Разведение осуществляют в концентрации 1 мл препарата на 10 мл физраствора. Детям делают ингаляции 2 в день по 3 мл раствора. Взрослым можно делать 4 ингаляции в день концентрации 5 мл раствора.
АЦЦ, Флуимуцил. Сильно разжижают и выводят мокроту. Детям с 2 до 6 лет применяют 2 мл средства до 2 раз в день. С 6 до 12 лет дозировка увеличивают до 2 мл 3 раза в сутки. Взрослым можно использовать 3 мм до 4 раз в сутки.
Пульмикорт. Относится к гормональным веществам на основе будесонида. Показан при воспалительном бронхите. Его разводят в соотношении 1 мл препарата на 2 мл физраствора. Детям от 6 месяцев и старше применяют дозировку 0,25- 0,5 мг за 1 сутки. Для взрослых дозировку увеличивают до 2 мг в сутки.

Чтобы не переразжижить мокроту, все дозировки следует соблюдать полностью.
Бронхоспазм
При бронхоспазме сужается просвет бронхов, поэтому мокрота не может выйти наружу.
Беродуал. Расширяет просвет бронхов, степень действия зависит от количества препарата. Для детей до 6 лет средство должно применяться не более 10 капель. Детям старше 6 лет применяют до 40 капель, в зависимости от тяжести заболевания. Взрослым можно применять по 80 капель в тех же критериях.
Пульмовент. Раствор для ингаляций, по инструкции устраняет спазм бронхов. Детям до 6 лет назначают до 12 капель. После 6 лет используют до 24 капель. Взрослым – до 48 капель. Применяют 3-4 раза в день.
Бронхоспазм – опасное состояние, которое необходимо быстрее устранить.

Насморк
Перед проведением ингаляции рекомендуется прочистить носовые ходы, чтобы пары проходили беспрепятственно.
Синупрет. Растительное средство, снимающее воспаление, отек. Обладает небольшим антибактериальным действием. Устраняет воспаление в носовых пазухах. Используют для детей от 2 лет. Его разводят соотношении 1 мл препарата на 2 мл физраствора. Применяют 2 раза в сутки. Для детей от 6 лет разведение 1:2, применяют 2 раза в сутки. Для взрослых разведение 1:1, применяется в 3 раз в сутки.
Эвкалиптовое масло. Препарат разводят в соотношении 7 капель на 100 гр. раствора. Вдхание может осуществляться только с помощью паровых приборов, но не небулайзеров. Обладает увлажняющим, антибактериальным действием. Снимает раздражение и воспаление.
Физраствор. Это наиболее подходящее средство, практически не имеет противопоказаний, применяется в любом возрасте. Родители должны знать, как делать ингаляции с физраствором ребенку. Используют концентрацию 2 мл для детей, 4-5 мл – для взрослых. Ингаляции делают 2-3 раза в сутки. Как заправить ингалятор физраствором: жидкость помещается в контейнер и плотно закручивается крышкой, подсоединяются трубочки и маска.
Также можно применять ингаляции с помощью Нарзана и Боржоми в той же концентрации.

Гайморит
Гайморит – воспалительный процесс в носовых пазухах. Применяются те же препараты, что и при насморке, но обязательно должны употребляться системные антибактериальные средства.
Фарингит
Фарингит – воспаление горла и окружающей лимфоидной ткани.
Тонзилгон Н. Растительное, антисептическое средство. Подходит для детей с самого рождения. Для детей с 1 года применяют 1мл препарата на 2 мл физраствора. Для взрослых используется в отношении 1:1. Используют 1-2 раза в сутки.
Ротокан. Это средство на основе ромашки, календулы. Обладает антисептическим, успокаивающим действием. Для получения необходимой жидкости 10 мл препарата разводят 50 мл физраствора. Для детей используют концентрацию 2 мл 2 раза в сутки, взрослым можно использовать 4мл 4 раз в сутки.
При фарингите средства используются редко, в основном применимы для полоскания.

Ларингит
Ларингит – воспаление гортани, которое сопровождает простудное заболевание.
Дексаметазон. Гормональное средство, показано для снятия воспаления. Как сделать раствор для ингаляции: 2 мл препарата на 2 мл физраствора. Показан к применению с трёхлетнего возраста. Рекомендуется единократное использование для устранения лающего кашля.
Применяют те же препараты, что и при фарингите.
Рекомендовано перед применением гормонального средства проконсультироваться с терапевтом для снижения риска побочных эффектов.

Ангина
Ангина – гнойное воспаление миндалин.
Хлорофиллипт в том же разведении, что и для бронхита.
Мирамистин. Обладает антисептическим, успокаивающим действием. Как приготовить раствор для ингаляции: 2 мл средства на 2 мл физраствора. Ингаляции 2 раза в сутки.

Если появилось побочное действие от выбранного препарата, следует незамедлительно прекратить его употребление. После завершения лечения рекомендуется повторно пройти обследование у врача.