Подробнее о препарате Менсе
Негормональная поддержка в период менопаузы.
Комплексное влияние на основные проявления климактерического синдрома*:
*Ших Е.В., Гребенщикова Л.Ю. Рациональная дотация микронутриентов, как способ повышения качества жизни у пациенток с климактерическим синдромом // Медицинский совет. – 2017. – №13. – С.104-109.
Жизнь продолжается!
Все знают, что продолжительность жизни сейчас намного больше, чем век или два назад. А задумывались ли вы, что значит этот факт лично для вас? У вас, как и у всех современных женщин, которые заботятся о себе, физические и интеллектуальные возможности сохранятся как минимум до 65-70 лет. Да, с наступлением климакса потеряется возможность стать мамой. Но если поддержать свой организм и правильно подготовиться к переменам, то вас ждут еще многие годы активной жизни после менопаузы.
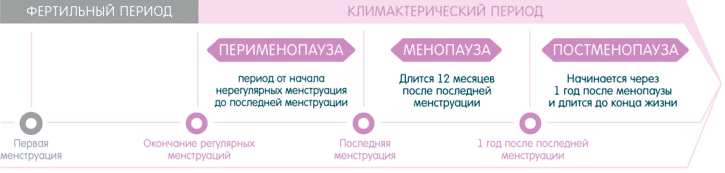
Перименопаузу, менопаузу и постменопаузу часто объединяют и называют климактерическим периодом, или климаксом.
Вне зависимости от причин наступления климакса, организм перестраивается, чтобы существовать со сниженным количеством эстрогена или совсем без него. Уменьшение синтеза женских гормонов влечет за собой:
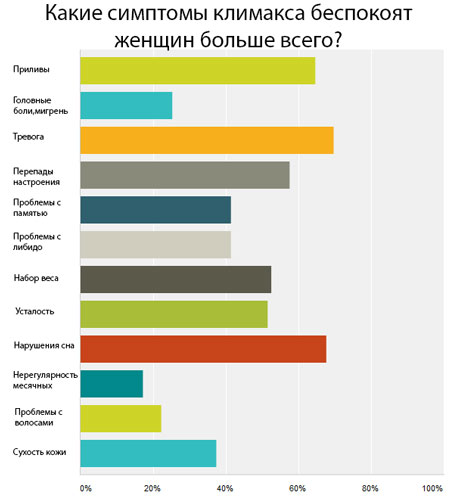
Такая перестройка может длиться несколько лет и нередко влияет на качество жизни, так как имеет множество проявлений, которые могут причинить серьезный дискомфорт, если ничего не предпринимать для их устранения.
| Наиболее частые проявления климактерического синдрома |  | Компоненты Менсе и их влияние на женский организм | |
| Перепады настроения (78,4 %), депрессивные состояния (возникают у 10 % и с трудом поддаются лечению) | Нарушения сна, ночная потливость | Нормализуют биоритмы и сон: 5-гидрокситриптофан, витамины группы В | |
| Улучшают настроение, повышают жизненный тонус и эмоциональный фон: 5-гидрокситриптофан, витамины В6, В12, Е и С | |||
| Сухость и вялость кожи, появление глубоких морщин | Сухость глаз | ||
| Приливы жара (испытывают 50-70 % женщин) | Уменьшение размеров молочных желез, дряблость | Стимулируют обновление клеток кожи, поддерживают упругость кожи, улучшают состояние волос: Изофлавоны сои, витамины Е и С, фолиевая кислота, пантотеновая кислота | |
| Изменение осанки, риск остеопороза (у 30-35 % женщин) | Снижение полового влечения до его полного угасания (до 80 % женщин) | Купируют приливы жара, уменьшают их частоту: Изофлавоны сои, p-аланин, витамин Е, пантотеновая кислота | |
| Возмещают дефицит эстрогенов: Изофлавоны сои, витамин С, фолиевая кислота, пантотеновая кислота | |||
| Сухость влагалища | Частые мочеиспускания, потребность в ночном мочеиспускании | ||
| Снижают риск урогенитальных инфекций: Витамин С, изофлавоны сои | |||
| Повышенный риск инфекций мочевого пузыря (встречается у 50 % женщин, с возрастом частота инфекций увеличивается) | |||
| Укрепление костной ткани: Изофлавоны сои | |||
Специально для женщин, которые хотят продлить активный период своей жизни, разработан комплекс Менсе.
Содержание активных веществ в суточной дозировке (2 капсулы):
Менопаузальная гормонотерапия (МГТ)

Почему же процент женщин, принимающих МГТ, остается невысоким?
Крупное американское исследование WHI (Women’s Health Initiative, 2002 г.) вызвало драматический период в судьбе менопаузальной гормонзаместительной терапии, что способствовало резкому сокращению МГТ в большинстве стран мира, появлению страхов и сомнений в отношении пользы и рисков.
Преждевременное завершение части исследования по менопаузальной гормонзаместительной терапии (МГТ) привлекло к себе всеобщее внимание. Как женщины, так и врачи чувствовали себя обманутыми, так как терапия, которая до этого считалась полезной для здоровья в долгосрочной перспективе, теперь оказалась опасной. Отличающийся от фактического изложения пресс-релиз предварительной работы прогремел в СМИ за неделю до того, как сама статья стала доступна для большинства читателей. Сообщалось, что исследование было остановлено в связи с повышенным риском развития рака молочной железы, связанным с заместительной гормональной терапией. На самом деле, в скорректированном анализе связь МГТ и рака молочной железы не была статистически значима!
Последующий углубленный анализ результатов WHI показал, что МГТ характеризуется благоприятным профилем пользы/риска у более молодых женщин, которые начинают терапию в близкие к менопаузе сроки. Эти результаты характеризовались сходным защитным воздействием терапии в отношении ИБС и снижения общей смертности, которые были продемонстрированы ранее в крупномасштабных наблюдательных исследованиях с участием относительно молодых женщин. После WHI широкое распространение получила так называемая временная гипотеза или гипотеза «окна терапевтических возможностей», согласно которой существует различное влияние МГТ на атеросклероз и связанные с ним клинические события в зависимости от возраста женщины и времени начала использования МГТ по отношению к моменту наступления менопаузы.
Основными недостатки данного исследования являлись:
Что же происходит с женским организмом в 45-55 лет?
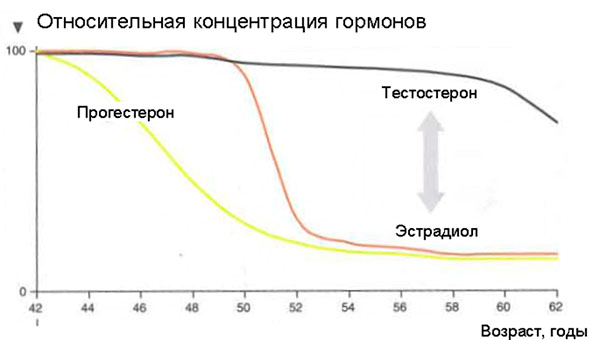
Что будет если МГТ не проводить?
А зачем нужно так «рисковать» и принимать «страшные» гормональные препараты при наступлении менопаузы? Ведь это естественный процесс, может, пусть все идет, как заведено природой? — Но тогда мы неизбежно столкнемся с заболеваниями, которые также предопределены природой.
Сначала появляются ранние симптомы:
Через некоторое время появятся и поздние нарушения, связанные с длительным дефицитом половых гормонов:
Какое обследование проводится перед МГТ
Перед назначением менопаузальной гормональной терапии необходимо обследование (впрочем, которое необходимо проводить хотя бы раз в год и без терапии всем сознательным женщинам старше 45 лет).
Дополнительные обследования (при соответствующих данных анамнеза):
Когда пора начинать менопаузальную гормональную терапию?
Но проблема в том, что диапазон нормы ФСГ огромен, и для каждой женщины уровень свой. В идеале нужно сдать анализы крови на гормоны в период максимального расцвета – с 19 до 23 лет. Это и будет вашей индивидуальной идеальной нормой. А начиная с 45 лет ежегодно сверять с ней результаты. Но даже если вы впервые слышите о ФСГ – лучше поздно, чем никогда: в 30, 35, 40 лет имеет смысл выяснить свой гормональный статус, чтобы ближе к критическому возрасту было, на что ориентироваться.
Как самостоятельно понять, что пришло время МГТ?
Уровень эстрогенов снизился, если:
Препаратов огромное количество, какие из них наиболее безопасны?
Действует принцип «минимальности» и «натуральности»!
Для менопаузальной гормональной терапии применяются различные препараты, которые могут быть разделены на несколько групп:
«Натуральные» эстрогены – это препараты эстрогенов, которые по химической структуре идентичны эстрадиолу, синтезируемому в организме женщин. Благодаря современным технологиям создан синтетический эстрадиол, но по своей химической структуре он идентичен натуральному Эстрадиол–17b.
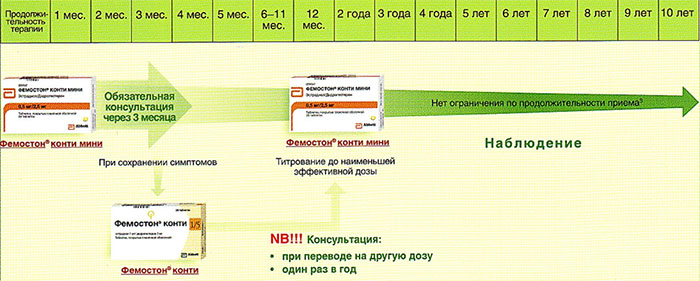
На сегодняшний день таким критериям более всего соответствует препарат Фемостон. Препараты линейки фемостона имеют различные дозировки, что укладывается в один из основных постулатов современной концепции МГТ – использование наименьшей возможной дозировки, которая сохраняет эффективность.
Препараты для двухфазной терапии – когда еще есть месячные
Фемостон 1/10 и Фемостон 2/10
В состав Фемостона 1/10 входят 28 таблеток. 14 белых, содержащих 1 мг Эстрадиола, и 14 серых, содержащих 1 мг Эстрадиола и 10 мг Дидрогестерона.
Состав Фемостона 2/10 отличается только количеством Эстрадиола
Препараты для монофазной терапии – когда месячные отсутствуют
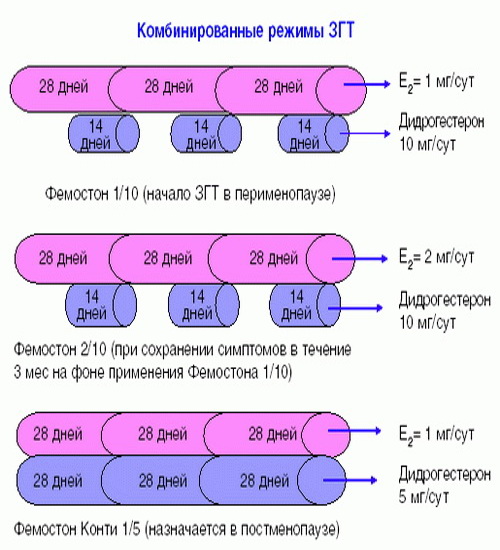
В состав Фемостона конти 1/5 входят 28 таблеток, содержащих 1 мг Эстрадиола и 5 мг Дидрогестерона.
В состав Фемостона мини 0,5/2,5 входят 28 таблеток, содержащих 0,5 мг Эстрадиола и 2,5 мг Дидрогестерона.
Ниже представлена более подробная схема первоначального назначения препаратов фемостон в пременопаузе (то есть до прекращения менструаций, но при наличии характерных климактерических симптомов). Пациенткам, у которых менструации не прекратились, рекомендуют начинать лечение в первый день менструального цикла. Пациенткам с нерегулярным менструальным циклом целесообразно начинать лечение после 10-14 дней монотерапии прогестагеном («химический кюретаж»).
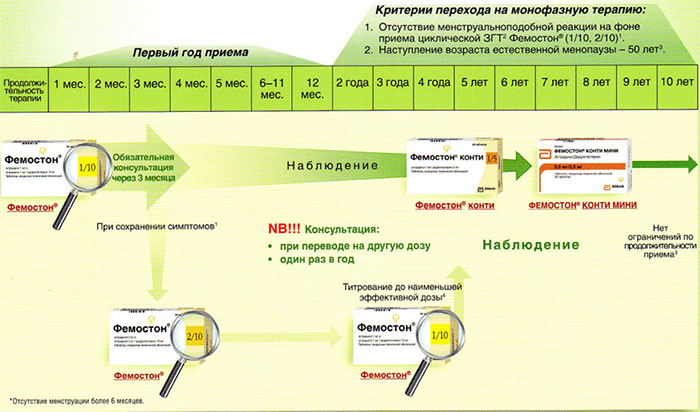
Далее Вашему вниманию представлен алгоритм первоначального назначения препарата фемостон в постменопаузе (то есть когда уже прошел год и более после последней менструации).
Какой способ применения препаратов лучше?
Трансдермальное (накожное) нанесение позволяет избежать первой стадии печеночного метаболизма, благодаря чему колебания концентрации эстрадиола в плазме крови при применении накожных препаратов незначительны. Метаболизм и выведение эстрадиола при трансдермальном введении подобен метаболизму натуральных эстрогенов.
Большинству пациентов желательно использовать оптимальную и наиболее безопасную на сегодняшний день схему: Дивигель накожно + Утрожестан интравагинально.

Схема приема для женщин, у которых сохранена менструальная функция, назначается врачом. Обычно средство прописывают циклом с первого дня после окончания менструации (5 день цикла) в течение 25 дней, после овуляции (c 16 по 25 день цикла) нужно добавлять препараты гестагенов.
Утрожестан – содержит прогестерон микронизированный, существует в двух формах — 100 и 200 мг.
При МГТ в постменопаузе в непрерывном режиме препарат Утрожестан применяется в дозе 100 мг с первого дня приема эстрогенов.
При болях в молочной железе можно добавить прожестожель ежедневно по 1 дозе на каждую молочную железу 2-4 недели.
Противопоказаниями для заместительной гормонотерапии являются:
Нужен ли женщинам тестостерон?
Согласно рекомендациям Международного общества по менопаузе (International Menopause Society (IMS)) основное показание для применения тестостерона – лечение уменьшенного сексуального влечения, которое заставляет данную женщину испытывать значительные страдания. До рассмотрения вопроса о проведении терапии тестостероном необходимо решить вопросы, связанные с другими причинами нарушенного сексуального желания и/или возбуждения. К ним относятся диспареуния, депрессия, побочные эффекты лекарственных препаратов, проблемы взаимоотношений и другие проблемы со здоровьем, влияющие на женщину или ее партнера.
В настоящее время возможно применение трансдермальных препартов. На отечественном фармацевтическом рынке существует только один вариант – Андрогель, но его применение у женщин является «off-label», то есть не разрешено инструкцией. Обычно назначается 1/5 пакета в день (то есть 1 г геля/10 мг тестостерона).
Еще более перспективным может стать интравагинальная форма тестостерона, которая также может оказывать благоприятное действие при лечении вульвовагинальной атрофии.
Ключевые положения по применению препаратов тестостерона
Самые частые заблуждения:
А как же рак молочной железы, ведь это самая главная причина смерти у женщин?
В этом утверждении много заблуждений. На самом деле рак молочной железы – причина смертности в 4% случаев. Ведущая причина преждевременной смерти – сердечно-сосудистые заболевания (50%), которые запускает инсулинорезистентность. А она возникает на фоне гормональных нарушений.
Гормоны вызывают побочные эффекты и от них толстеют?
Новые низкодозированные и высокоселективные препараты направлены четко на мишень. Врачи на протяжении многих лет наблюдали за тысячами женщин, которые получали МГТ? Сегодня уже есть уникальные гестагены, метаболически нейтральные, они не приводят к ожирению и вместе с тем не понижают тестостерон, если у женщины нет его избытка. Выработаны и новые схемы лечения. Иногда при применении таблеток с эстрогенами, где-то в 10% случаев, бывают головные боли и боль в венах. В этом случае они заменяются на трансдермальные формы в виде геля.
Зачем мне принимать гормоны, если у меня нет приливов и отличное самочувствие?
Вместе с падением уровня гормонов возникает риск развития возрастных болезней: повышается артериальное давление, возникает ожирение, увеличивается риск развития сахарного диабета второго типа, подагры, остеопороза и онкологических заболеваний.
Вместо таблеток лучше принимать травы и различные фитоэстрогены?
Эффективность данных препаратов по устранению вазомоторных симптомов составляет 30%, что равно эффективности плацебо. При этом данная группа препаратов никаким образом не оказывает профилактического действия на возрастные заболевания (сердечно-сосудистые, онкологические заболевания, остеопороз, ожирение и сахарный диабет).
Эффективность применения препарата РЕМЕНС в лечении нарушений менструального цикла.
| Своевременная диагностика, профилактика и коррекция нарушений менструального цикла приводит к снижению гинекологической заболеваемости и осложнений гестационного периода, уменьшает перинатальную заболеваемость и смертность [1, 2, 4]. Несмотря на широкий арсенал средств гормональной коррекции, которые считаются патогенетически обоснованными при упомянутых состояниях, назначение этих препаратов не всегда возможно из-за большого количества противопоказаний и побочных эффектов. Заболевания вен, печени, фиброзно-кистозная мастопатия – вот далеко неполный перечень противопоказаний к лечению гормональными средствами. Лечение альгодисменореи также представляет значительные трудности, особенно у девушек с повышенной нервозностью, когда для купирования болевого синдрома необходимо применение не только обезболивающих, но и седативных средств, а гормональное лечение далеко не всегда дает желаемый эффект. Следует заметить, что все женщины, страдающие даже легкими формами альгодисменореи, предменструального синдрома и другими нарушениями менструального цикла, отмечают заметное отрицательное влияние заболевания на повседневную жизнь, способность к работе и взаимоотношения в семье. Этим обусловлена актуальность поиска и разработки средств щадящей профилактики и лечения нарушений менструальной функции, в особенности у девушек-подростков. Перспективным в этом отношении является применение негормональных натуральных препаратов, таких как Ременс (фирма-производитель «Рихард Биттнер ГмбХ»). Лечебное действие Ременса определяется его регулирующим влиянием на центральное и периферическое звенья менструальной функции. К неоспоримым достоинствам Ременса, помимо его эффективности, относится практически полное отсутствие побочных эффектов. Противопоказаний к приему препарата нет. Такие состояния, как злокачественные опухоли в анамнезе, тромбофлебит, варикозное расширение вен нижних конечностей, длительный стаж курильщика, юный возраст – не являются противопоказаниями к применению Ременса [3, 5]. |
Целью исследования явилась оценка эффективности Ременса в лечении различных нарушений менструального цикла, альгодисменореи, синдрома предменструального напряжения.
В исследование включено 186 пациенток в возрасте от 14 до 49 лет (из них 60 – подростки от 14 до 17 лет) с неправильным менструальным циклом, альгодисменореей, предменструальным синдромом.
Ременс назначали в дозе 15 капель 3 раза в день за 30 мин до еды или через час после еды в течение 1–3 месяцев.
В процессе контроля за эффективностью лечения осуществлялся клинический осмотр (оценка морфотипа, выраженность вторичных половых признаков, вагинальное и ректо-абдоминальное исследование), оценивалась частота, регулярность и длительность менструаций, выраженность болевого синдрома, наличие вегетативных (головокружение, сердцебиение, гипергидроз и т.д.) и нейропсихических (эмоциональная лабильность, снижение трудоспособности и концентрации внимания, раздражительность и т.д.) симптомов. По тестам функциональной диагностики (двухфазный характер базальной температуры, симптом зрачка) судили о времени наступления овуляции.
Всем женщинам трижды проводились общий и биохимический анализ крови, дважды (до и после лечения) исследовались репродуктивные гормоны (ЛГ, ФСГ, пролактин, эстрадиол и прогестерон), проводилось УЗИ органов малого таза.
Группу нарушений менструального цикла составили 92 пациентки от 14 до 49 лет. У всех женщин менструальные кровотечения наступали нерегулярно. В группе женщин с нарушениями менструальной функции по типу опсоменореи (30–32,6%) продолжительность менструального цикла колебалась в пределах 43–60 дней, у всех наблюдаемых имели место ановуляторные циклы. Длительность нарушений варьировала от 1 до 7 лет. После лечения Ременсом в течение 3 месяцев во всех наблюдениях отмечалась ярко выраженная положительная динамика продолжительности менструального цикла. Так, у 16 (53,3%) пациенток восстановился регулярный овуляторный менструальный цикл, о чем свидетельствовал двухфазный характер ректальной температуры, положительный симптом зрачка и арборизация шеечной слизи. У остальных женщин также определялось уменьшение продолжительности цикла.
У 28 (30,4%) пациенток с нарушениями менструальной функции по типу пройоменореи до лечения продолжительность менструального цикла составляла 15–20 дней, у всех имели место ановуляторные циклы. К концу 3 месяца приема Ременса, цикл нормализовался у 17 (60,7%), из них восстановление овуляции наблюдали у 13 (46,4%) пациенток.
В 34 (37%) наблюдениях циклические нарушения носили характер гиперполименореи. Если до лечения средняя продолжительность менструаций составляла 9,2 дня, то после курсового лечения Ременсом она статистически значимо сократилась до нормы, составив 4,8 дня.
Альгодисменорея диагностирована у 46 женщин, причем у 32 (69,6%) пациенток была выявлена первичная альгодисменорея, у 14 (30,4%) – вторичная альгодисменорея на фоне хронического воспалительного процесса органов малого таза. До лечения все женщины предъявляли жалобы на сильные и крайне сильные боли внизу живота непосредственно перед и во время менструации, а также на боли в пояснице, головную боль, тяжесть и болезненное напряжение в молочных железах. Уже в течение первого месяца лечения у 24 (50%) женщин прекратились боли в пояснице, у 16 (34,7%) – головные боли, у 32 (69,6%) женщин – приступы мигрени в конце второй фазы менструального цикла, у 25 (54,3%) пациенток отмечалось исчезновение симптомов мастодинии. У 6 (13%) женщин с кардиальгиями было отмечено полное купирование болей в области сердца. Важно отметить, что у 14 (30%) женщин с вторичной альгодисменореей наблюдалась отчетливая тенденция к регрессу воспалительных изменений, подтверждаемому как объективным осмотром, так и лабораторными данными. У оставшихся больных боли не купировались полностью, но значительно уменьшилась их интенсивность. Кроме этого, у подавляющего большинства женщин (42–91,3%) уменьшились или совсем исчезли нейропсихические расстройства, улучшилось самочувствие, повысилась работоспособность. Лишь в 2 (4,3%) наблюдениях не был получен желаемый эффект, при более внимательном обследовании у этих пациенток выявлен эндометриоз, что потребовало изменения тактики лечения.
Синдром предменструального напряжения длительностью от 2 до 6 лет наблюдали у 48 пациенток. Психоэмоциональные нарушения длительностью от 3 до 14 дней возобновлялись периодически в соответствии с фазами менструального цикла. Лечение Ременсом оказало стабилизирующее влияние на психоэмоциональное состояние, причем общий эффект препарата может быть сравним с легким седативным, анксиолитическим, антидепрессантным и тимолептическим эффектами психотропных препаратов. По сравнению с последними Ременс не оказывал негативного влияния на память и быстроту реакции. Все женщины отметили уменьшение нагрубания и болезненности молочных желез, а также отеков лица и конечностей.
Следует отметить, что лабораторные показатели у всех пациенток колебались в пределах возрастной нормы. Ременс не вызывает усиления коагулирующих свойств крови, а также не оказывает отрицательного влияния на липидный профиль. Заслуживает внимание и то, что у 102 (54,8%) пациенток из различных групп наблюдалось умеренное, в пределах нормы, повышение уровня эстрогенов при снижении (опять же в пределах нормы) ЛГ и нормализация соотношения ЛГ и ФСГ.
Органическая патология органов малого таза, выявленная при УЗИ, преимущественно касалась женщин с хроническим воспалительным процессом и эндометриозом.
Все пациентки отметили хорошую переносимость Ременса, нежелательных побочных эффектов, аллергических реакций не наблюдали. Не имели место и случаи преждевременного прекращения терапии Ременсом.
Полученные данные позволяют заключить, что Ременс способствует нормализации сомато-вегетативных нарушений, оказывает стабилизирующее влияние на психическое состояние женщины с дисгормональными нарушениями.
Ременс нормализует секрецию гонадотропинов и стероидных гормонов овариального цикла, регулирует циклические изменения в эндометрии, существенно уменьшает болевой синдром при различных нарушениях женской репродуктивной системы, обладает противовоспалительным действием на женские половые органы.
Наряду с высокой эффективностью Ременс безопасен, не имеет побочных эффектов и противопоказаний, может быть рекомендован как в качестве монотерапии, так и в комплексном лечении.
При гормональном лечении в прерывистом режиме целесообразно назначение Ременса после курса гормональной терапии с целью пролонгации достигнутого эффекта.
Учитывая ярко выраженную способность Ременса устранять соматовегетативные и нейропсихические симптомы у женщин, Ременс может быть с успехом применен в лечении климактерического синдрома.
Н.В. Серебрянникова, И.К. Богатова, Т.Ю. Никитская, И.А. Стеблюкова