Диета №4 для лечения пищеварительных расстройств: основные принципы и таблица разрешенных продуктов
Диету стол 4 назначают при заболеваниях желудочно-кишечного тракта, сопровождающихся сильной диареей и вздутием. Главной целью является устранение неприятной симптоматики. Разберемся, какие продукты можно есть, и как их правильно приготовить.
Лечебное питание – обязательное условие для быстрого восстановления пациентов с заболеваниями желудочно-кишечного тракта. В начале ХХ века знаменитый ученый – основоположник советской диетологии Мануил Певзнер разработал систему, состоящую из 15 диет, каждая из которых подходит для определенных недугов.
Кому показан лечебный стол №4
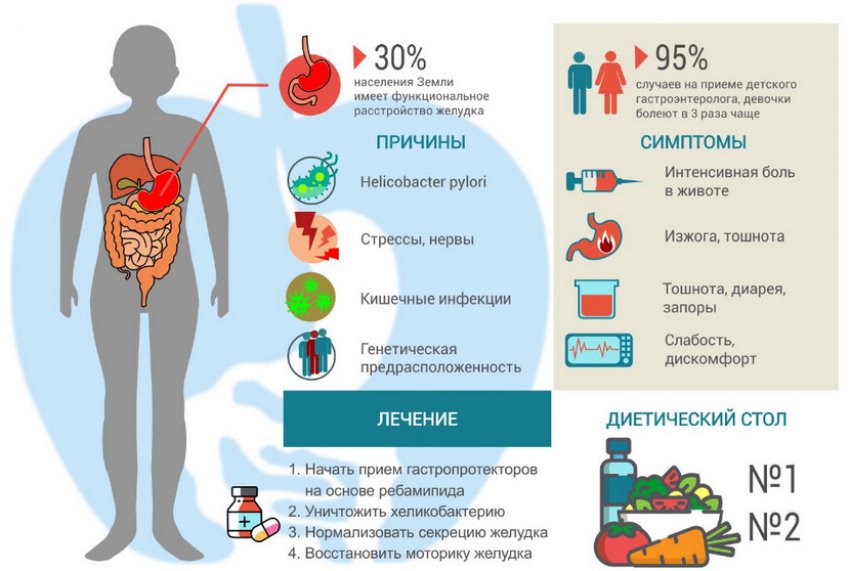
Диета номер 4 назначается при проблемах ЖКТ, характеризующихся острыми болями, повышенным газообразованием, поносом и другими проявлениями дискомфорта. Различают несколько разновидностей 4 стола в зависимости от фазы заболевания:
— 4а – хронические колиты и заболевания кишечника, сопровождающиеся диареей и повышенным метеоризмом. Состоит преимущественно из белков, употребление углеводов и жиров сводится к минимуму;
— 4б – оказывает благотворное влияние на работу печени и поджелудочной железы при обострениях в стадии затухания. Отличается большим разнообразием в сравнении с предыдущим вариантом;
— 4в – применяется в период выздоровления и является одним из этапов перехода к полноценному рациональному питанию.
Основные принципы диеты 4
Прежде чем переходить к разговору о разрешенных и запрещенных продуктах, необходимо усвоить несколько основных правил:
1. Питание должно быть дробным. Пищу принимают 4-5 раз в день небольшими порциями.
2. Суточная калорийность рациона составляет примерно 2000 ккал. В случае сильной диареи и угрозы истощения эти цифры могут быть увеличены до 3000 ккал.
3. Строго ограничивается употребление овощей и фруктов, богатых клетчаткой, так как они способствуют развитию воспалительных процессов и вызывают брожение в кишечнике.
4. Обязательно соблюдение питьевого режима, чтобы предотвратить обезвоживание на фоне продолжительного расстройства стула (1,5 л в сутки).
5. Во избежание травматизации слизистой желудка необходимо следовать трем принципам щажения: термическому, механическому и химическому. Это означает, что ежедневное меню должно состоять из перетертых или жидких блюд комфортной температуры с полным исключением продуктов, имеющих резкий вкус (острое, кислое, копченое и т.д.). Предпочтительные способы приготовления – на пару, варка и тушение.
6. Из рациона исключают молоко. Каши варят только на воде.
7. Для супов используют овощные или некрепкие мясные бульоны.
8. Предпочтение лучше отдавать мясным блюдам из фарша.
9. Овощи подаются термически обработанными в виде пюре или в составе супов.
При поносе можно кушать гречку
Для продолжения изучения на мобильном устройстве ПРОСКАНИРУЙТЕ QR-код с помощью спец. программы или фотокамеры мобильного устройства
Случайный выбор
данная функция, случайным образом выбирает информацию для Вашего изучения,
запустите выбор нажав кнопку ниже
Случайный выбор
Обратная связь
Напишите нам
Сообщение об ошибке
Что улучшить?
Полный текст статьи:
При заболеваниях кишечника особенно важно уделять внимание питанию. Кишечные заболевания часто становятся причиной дефицита полезных веществ в организме, поскольку нарушают работу ЖКТ и мешают усвоению питательных веществ. Помимо белков и жиров, организм может недополучать витамины и микроэлементы, которые необходимы для нормальной работы, поэтому важно позаботиться о том, чтобы не допустить дефицита. Помогает в этом правильная организация питания.
Каким должен быть рацион при заболеваниях ЖКТ
Диета при заболеваниях кишечника не должна быть скудной, наоборот, в рацион необходимо будет включить достаточно калорийные продукты. Если у человека нарушен процесс усвоения пищи, то он обычно начинает быстро худеть, “тает” не только жировая, но и мышечная ткань. Этот процесс необходимо уравновесить, увеличив количество поступающего в организм полноценного белка (не менее 130-140 г.).
Рекомендуется перейти на дробное питание и принимать пищу 5-6 раз в день небольшими порциями, чтобы снизить нагрузку на кишечник. Пища будет поступать в организм более равномерно, а организм сможет усвоить больше полезных веществ.
Витаминный комплекс
Заболевания кишечника подлежат обязательному лечению, но процесс это, как правило, небыстрый. Пока устранить причину заболевания не удастся, организм будет недополучать витамины и питательные вещества. Диета не всегда может полностью перекрыть образовавшийся дефицит, поэтому врач может назначить приём специальных витаминных комплексов. В некоторых случаях авитаминоз может быть слишком сильным, поэтому витамины вводят внутривенно.
Дефицит минеральных веществ
При заболеваниях кишечника в организм поступает недостаточно минеральных веществ, но этот дефицит можно восполнить при помощи молочных продуктов. В них не только содержится много минеральных веществ, но они ещё и легко усваиваются организмом. Молочные продукты способны обеспечить организм достаточным количеством фосфора и кальция, однако нужно иметь в виду, что не все молочные продукты могут хорошо переноситься организмом при заболеваниях кишечника. Например, свежее молоко может оказаться слишком “тяжёлым”, а кисломолочные продукты, благодаря повышенной кислотности, могут раздражать стенки желудка.
Наиболее нейтральным и полезным продуктом при заболеваниях кишечника будет пресный творог, а также несолёный и нежирный сыр. Эти продукты могут стать альтернативой кефиру и йогурту. Важно только, чтобы продукты были свежими и натуральными, без дополнительных специй и усилителей вкуса.
Продукты-регуляторы работы кишечника
Различные заболевания кишечника могут сопровождаться различными, а иногда даже противоположными симптомами. Например, человек может страдать от диареи или, наоборот, мучиться от запоров. Наладить работу кишечника можно при помощи определённых диет и употребления продуктов, которые имеют послабляющий эффект или ослабляют работу кишечника.
К натуральным “послабляющим средствам” относятся сухофрукты, кефир, бобовые культуры, овсяная и гречневая крупы. Их рекомендуется употреблять людям, страдающим периодическими запорами, даже если они не вызваны заболеваниями кишечника. Помогают желудку работать легче протёртые каши, слизистые супы, и продукты с высоким содержанием танина.
Диета №4 при заболеваниях кишечника
Люди, которые страдают от заболеваний кишечника, наверняка слышали или даже испытали на себе “диету №4”. Это специальная диета, которую разработали для лечения и профилактики кишечных заболеваний. “Диета №4” имеет ещё несколько вариаций, которые обозначаются буквами. В их основе лежит всё та же “диета №4”, но с определёнными послаблениями, поправка делается на степень выраженности заболевания и стадию его излечения.
Сама “диета №4” является наиболее щадящей для пищеварительного тракта, а потому наиболее строгой. Она предусматривает питание с низким содержанием жиров и углеводов. В рационе не должно быть жареных, копчёных, солёных и других острых или пряных блюд. Разрешена только еда, приготовленная на пару или отваренная, а затем протёртая до состояния пюре.
Распространённая вариация “диеты №4” — “диета №4в” назначается людям, которые уже перенесли острую стадию заболевания кишечника и постепенно возвращаются к привычному полноценному питанию. “Диета №4в” помогает восстановить потерянный из-за болезни вес и предполагает дробный приём пищи.
Диета №4в: что можно и чего нельзя
Диета №4в не такая строгая как диета №4. Считается, что человек уже перенёс заболевание и готов вернуться к нормальной жизни, но должен делать это постепенно, чтобы не допустить дополнительного стресса для организма. Можно употреблять в пищу разные группы продуктов, но придерживаться ограничений.
Можно есть сухие бисквиты и печенье, вчерашний хлеб, но избегать сдобной и сладкой выпечки и пирожков. Можно употреблять супы на овощном бульоне, нежирное мясо и рыбу, запечённые, отваренные или приготовленные на пару, при этом нужно отказаться от колбасных изделий и всего жареного. То же самое относится и к блюдам из яиц: в рационе могут присутствовать паровые омлеты и белковые блюда, но не должно быть сырых, сваренных вкрутую яиц и яичницы. Допускается употребление рассыпчатых каш из нежных круп и мелких макарон, а также отварных овощей, однако их нужно готовить на воде или с минимальным количеством масла.
Под запретом молочные и сладкие каши, сырые овощи, крупные виды макарон, некоторые грубые крупы, фрукты и ягоды с повышенной кислотностью, цельное молоко и кисломолочные продукты, сладкие газированные напитки, крепкий чай, кофе и алкоголь, растительное и растительно-сливочное масло. Заменить все эти продукты можно более “щадящими” аналогами: на сладкое запекать яблоки или выбирать фрукты с нежной текстурой, молоко употреблять только в качестве добавок к другим блюдам, кисломолочные продукты заменить некислым творогом или творожной пастой, пить некрепкий чай или отвар шиповника, можно позволять себе добавить в блюда немного натурального сливочного масла.
Принципы выбора диеты
Заболевания кишечника вовсе не обрекают человека на голодание, наоборот, задача лечебных диет в том, чтобы помочь организму усваивать полезные вещества, которые ему необходимы для нормальной работы. Придётся отказаться от продуктов, которые излишне нагружают органы пищеварения в пользу калорийной, но легко усваиваемой еды. Придерживаясь лечебно диеты, человек сможет восстановить потерянный вес и не спровоцировать усиление или рецидив болезни.
Диета при заболеваниях желудочно-кишечного тракта
При наличии заболеваний органов ЖКТ одним из методов терапии становится специальная диета
Диета при заболеваниях ЖКТ * является важным дополнением к лечению. Соблюдение определенных ограничений в питании позволяет значительно улучшить самочувствие, ускорить выздоровление и предупредить новые рецидивы болезни.
«Полезные и вредные продукты» при заболеваниях ЖКТ
Болезни желудочно-кишечного тракта сопровождаются воспалением и повреждением слизистой оболочки, нарушением функции органов пищеварения, пациентам строго противопоказана пища, которая раздражает слизистую пищеварительного тракта, усиливает перистальтику кишечника и вызывает чрезмерную выработку желудочного сока. Жареные блюда стимулируют желчеобразование, выделяют канцерогены, поддерживают воспалительную реакцию на стенках пищеварительного тракта.
Рекомендуется полностью отказаться от следующих продуктов:
Правильную диету при заболевании желудочно-кишечного тракта может назначить только врач, исходя из индивидуальных особенностей вашего организма.
Скорее всего он порекомендует готовить пищу на пару, отваривать или запекать.
Основу лечебной диеты при нарушении ЖКТ * составляют:
Людям с хроническими нарушениями в работе пищеварительной системы запрещено употреблять:
Полезны молочные продукты, богатые бифидобактериами, в частности:
В зависимости от диагностированного заболевания пищевые ограничения могут отличаться. Диета во многом играет первоочередную роль, но не всегда может являться единственным методом помощи организму. В некоторых случаях может потребоваться курсовой или пожизненный прием лекарственных препаратов. Поскольку желудочно-кишечный тракт представляет собой скоординированную систему разных органов, нарушение в одном из них может провоцировать нарушение в другом. Так, например, сбой в работе желчевыводящей системы может сказываться на качестве пищеварения. Происходит это потому, что желчь запускает каскад реакций, необходимых для выработки пищеварительных ферментов. Эти ферменты выделяются поджелудочной железой и попадают в кишечник, чтобы помогать переваривать пищу. Если желчь поступает с перебоями, то может возникнуть и нехватка ферментов. В результате организм может недополучать из пищи необходимые вещества и испытывать тяжесть после еды, вздутие, метеоризм, иногда и диарею.
Еще одним ярким примером является панкреатит – заболевание самой поджелудочной железы. В этом случае орган начинает вырабатывать меньше ферментов, чем необходимо, что также сказывается на качестве пищеварения.
Подробнее об отличиях Креон ® от других препаратов можно узнать здесь.
читайте также
Преимущества Креон ®
Креон ® 10000
Креон ® или другие капсулы?
Креон ® или проверенная таблетка?
ВАМ МОЖЕТ БЫТЬ ИНТЕРЕСНО
Ферментные препараты: что считать аналогами?
«Несварение желудка» у ребёнка: что делать и как помочь детскому пищеварению?
За «шведским столом»
Информация, представленная на сайте, предназначена для просмотра только совершеннолетними лицами.
Информация, представленная на сайте, предназначена для просмотра только совершеннолетними лицами.
© 2021 ООО «Эбботт Лэбораториз», 125171 г. Москва, Ленинградское шоссе, дом 16А, строение 1, бизнес-центр «Метрополис», 6 этаж
Материал разработан при поддержке компании ООО «Эбботт Лэбораториз» в целях повышения осведомлённости пациентов о состоянии здоровья. Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к лечащему врачу.
Диета при диарее у взрослых и детей
Неприятностей, которые могут застать врасплох, в жизни много. Одна из самых неожиданных и обидных из них — диарея. Как правило, появляется она неожиданно и часто не зависит даже от того, что вы накануне съели. Что едят при диарее? Как избавиться быстро от этого недуга и восстановить организм? Вопросов много, и на каждый из них мы дадим ответ в этой статье.

Причины возникновения диареи
Причин возникновения диареи может быть много. К основным из них относятся:
Вызываются кишечной палочкой, стафилококками и другими патогенными микроорганизмами, попадающими в желудочно-кишечный тракт от грязных рук, фруктов, воды. Для путешественников характерна такая реакция организма на перемену климата, пищи. Пик заболеваемости по статистике приходится на июль-сентябрь. Это связано с быстрой порчей продуктов и купаниями в открытых водоемах.
На развитие хронической диареи влияние оказывают сложные заболевания, в том числе органов пищеварения, эндокринной системы.
Как развивается диарея
Основные механизмы развития диареи можно поделить на 7 видов:
Осмотическая. Характеризуется нарушением всасывания питательных веществ в кишечнике. Не распределившиеся вещества увеличивают давление в органе. В результате в просвет кишечника поступает большое количество воды и увеличивается количество кала. Как правило, этот вид диареи возникает при наличии хронических заболеваний.
Секреторная. Возникает при избыточном выделении в кишечник ионов натрия и калия, которые тянут за собой молекулы воды. Обычно причиной такого проявления становятся кишечные инфекции.
Экссудативная. Случается при воспалительных патологиях кишечника, в результате чего стенки его слипаются, развиваются некрозные процессы, отслаивается оболочка, а в просвет поступает избыточное количество воды.
Патологическая. Нарушение перистальтики кишечника приводит к нарушению продвижения масс в просвете. В результате возникает неустойчивый стул (запор сменяется диареей). Правильное питание при диарее этого типа — один из важнейших этапов лечения.
Постоперационная. Появляется, когда снижается площадь поверхности всасывания веществ. То есть после полостных операций.
Пищевые перегрузки. Если человек ест много жареной пищи, приправ, специй и не придерживается правил здорового питания. В эту же категорию можно отнести нервные срывы, перепады давления, испуг.
Лекарственная. Возникает в результате приема лекарственных препаратов.
Острая диарея — диагноз, который ставит врач. В данном случае это уже не симптом, а самостоятельное заболевание.
Первое лекарство от диареи: диета
Самое важное лекарство при возникновении этого заболевания — диета, которая призвана ослабить признаки заболевания. Необходимо точно знать, что можно есть при диарее, чтобы не усугубить создавшуюся ситуацию. Не рекомендуется принимать в пищу:
бульоны из мяса птицы;
творог пониженной жирности;
яблоки, запеченные в духовке.
Если говорит о том, какие каши можно есть при диарее, то больше подойдут рисовая и геркулесовая. Не следует заливать их молоком, достаточно слегка посолить или подсластить. Любая пища должна быть отварена или приготовлена на пару.
Детская диета при диарее отличается рядом особенностей:
порции еды следует уменьшить, при этом увеличить количество приемов;
если диарея развилась у младенца, не следует прекращать грудное вскармливание, потому что с молоком мамы малышу передается огромное количество питательных и стимулирующих иммунные функции веществ;
для детей во время диареи показано употребление большого количества жидкости, для этого прекрасно подойдут компоты, кисели, вода без газа;
каши и супы нужно максимально измельчать и добавлять жидкость;
после устранения основных симптомов можно постепенно вводить в рацион отварную и пропаренную рыбу, нежирный творог и мясо.
В качестве основного помощника при диете можно использовать сорбент — лекарственный препарат, способствующий выведению из организма токсинов.
Почему при диете нужен Полисорб
Итак, что делать после диареи и как помочь больному как можно легче пережить этот период без последствий? Если говорить о сорбентах, которые нужно начинать давать пациенту сразу после проявления первых признаков диареи, то одним из самых современных и эффективных сегодня считается Полисорб. Это новое лекарство, разработанное российскими учеными, позволяющее максимально быстро снижать признаки диареи, устранять неприятные симптомы, ускорять выздоровление и способствовать скорому очищению организма от накопившихся токсинов.
В данном случае очень важно, что препарат разрешен к применению людям разных возрастных групп, начиная с младенцев, заканчивая беременными и кормящими женщинами. Подробную информацию о характеристиках и эффективности препарата можно узнать из инструкции к средству. Взрослому человеку достаточно 1 столовой ложки с горкой порошка размешать в половине стакана воды. Дозировка рассчитывается в зависимости от веса пациента и направлена на устранение негативных проявлений. Первый день желательно выпивать указанное количество средства каждый час в течение 5 часов, на следующий день — в течение 4 часов и т.д.
Во время диеты и лечения диареи необходимо пить большое количество жидкости, исключая газированные напитки и кофе. Также без назначения врача не следует употреблять антибиотики и лекарства, угнетающие перистальтику кишечника, потому что это препятствует выведению токсинов. Важно помнить, что сразу после исчезновения основных симптомов болезни не следует прекращать лечение Полисорбом и останавливать диету. Необходимо на протяжении недели придерживаться щадящего рациона и пить сорбент из расчета: 1 столовая ложка порошка на 1 стакан воды, 3 раза в сутки.
Почему Полисорб подойдет вам?
Рекомендован к применению людям всех возрастов.
Начинает действовать через 1-4 минуты после приема.
Не содержит консервантов, красителей и подсластителей. Нейтрален на вкус.
Мягко выводит вредное и нормализует микрофлору кишечника.
Дозировка препарата рассчитывается индивидуально в зависимости от его веса согласно инструкции.
Если у Вас возникли сложности для подсчета индивидуальной дозы препарата Полисорб, вы можете получить бесплатную консультацию по телефону: 8-800-100-19-89 или в разделе консультации.
Как правильно употреблять гречку при поносе
Добавить в избранное
Гречневая крупа играет немаловажную роль в рационе человека. Она способна восстановить утраченные организмом силы, насытив его полезными микроэлементами. Однако стоит знать, относится ли она к продуктам, разрешённым во время диареи.
Можно ли есть гречку при поносе
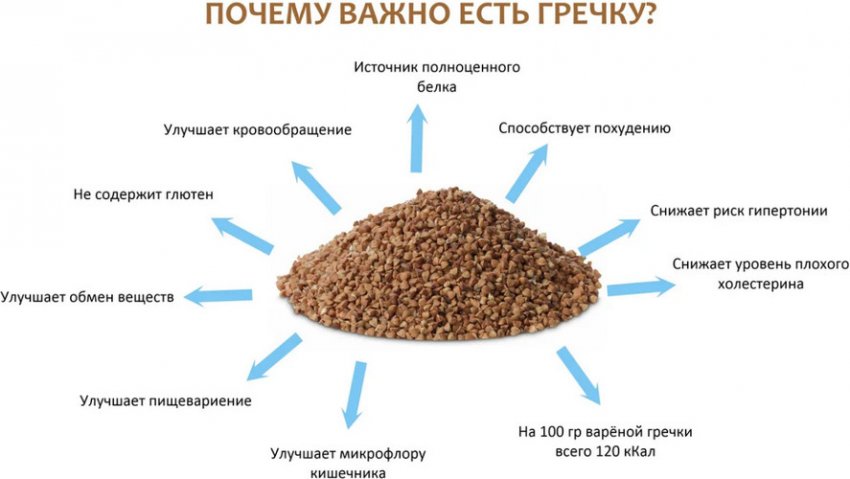
Гречку можно и нужно есть при поносе. Она не только естественным образом очищает организм от шлаков и токсинов, обладая антитоксическими свойствами, но и является источником множества полезных веществ.
Одним из главных достоинств данной каши является то, что она прекрасно усваивается организмом. Поэтому идеально подходит для питания не только взрослого, но и ребёнка в период заболевания.
Взрослому
Взрослому человеку гречка обеспечивает более быстрое восстановление пищеварительной системы после перенесённых инфекций.Это одна из самых «лечебных» круп при диарее, т. к. содержит калий, который интенсивно теряет организм во время болезни и обезвоживания.
Гречневая каша восполняет эти потери. Она возвращает жизненные силы и энергию, повышая работоспособность после выздоровления.
Ребёнку
Гречневая каша при диарее поможет не только взрослому, но и малышам. Благодаря тому, что эта крупа является гипоаллергенной, её можно без опаски давать самым маленьким детям.
Каша мягко активизирует перистальтику, нормализует стул и устраняет негативные последствия нарушений со стороны желудочно-кишечного тракта. Детям старше трёхлетнего возраста можно давать запаренную гречку в качестве лекарственного средства по 1 ст. л. трижды в день.
Как гречка влияет на желудок и кишечник
В результате отравления в кишечнике и желудке активно размножаются бактерии, продуктами жизнедеятельности которых являются токсины. Употребление в этот период гречки способствует нейтрализации негативного воздействия отравляющих веществ.
Польза и вред гречки при поносе
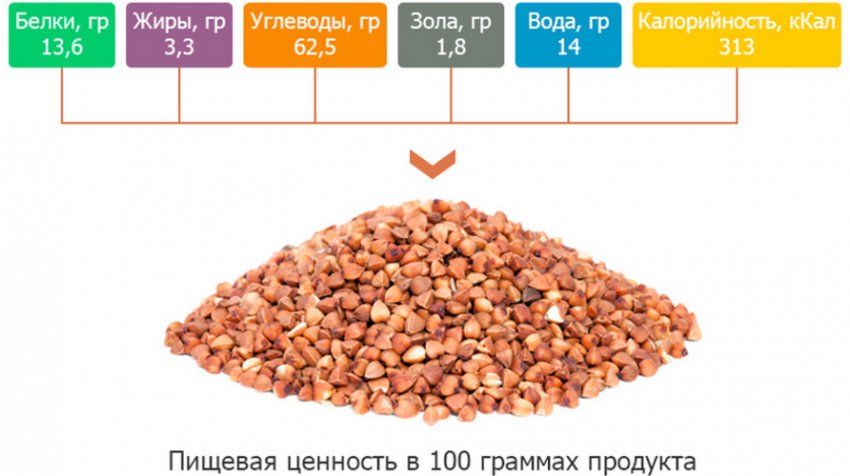
Польза гречневой крупы в повседневной жизни, и особенно при поносе, определяется её составом. Крупа богата:
Наличие в составе антиоксидантов способствует более длительному сохранению свежести продукта, что весьма важно при сбое в работе пищеварительной системы. Гречка активно «участвует» в работе печени, помогая ей справиться с последствиями интоксикации организма.
Однако важно помнить, что питание должно быть разнообразным не только при хорошем самочувствии, но и во время болезни. Если рацион во время диареи будет состоять лишь из гречки, её полезные свойства приобретут вредоносный характер. Она настолько насыщенна витаминами и минералами, что легко может спровоцировать гипервитаминоз.
Клетчатка, которая помогает при расстройствах очистить кишечник, в переизбытке может стать причиной проблем с ЖКТ, вызвав, например, запор. Поэтому важно знать меру в количестве и частоте употребления.
Как приготовить
Гречка — это не только «классический» гарнир. Из этой крупы можно приготовить массу разнообразных, не только полезных и питательных, но и очень вкусных блюд.
Это могут быть:
Однако всё это многообразие уместно лишь тогда, когда организм «исправен». Если же речь идёт о питании во время поноса, то приготовление гречневой каши имеет ряд особенностей:
Чтобы сохранить максимальное количество питательных веществ и волокон в составе гречки, рекомендуется её не варить, а запаривать. Для этого 1 стакан крупы заливают 2 стаканами крутого кипятка. Перемешивают, герметично закрывают и оставляют на 12–15 часов.
Рацион употребления
Рацион питания при диарее весьма ограничен. Пока не наладится работа ЖКТ, злоупотреблять «запрещёнными» продуктами или переедать не рекомендуется.
Гречневую кашу можно вводить в меню как во время поноса, так и в первые дни после перенесённого расстройства. Её можно кушать как самостоятельное блюдо на завтрак или ужин, а также она может выступать гарниром к постному мясу или отварной рыбе.
Запаренную крупу можно употреблять как «лекарство» — по 2-3 ст. л. через каждые 2 часа. Важно не забывать в этот период о необходимости как можно больше пить, восполняя потерю жидкости организмом. Гречку можно запивать минеральной водой.
Обязательным условием является дробное питание небольшими порциями. Благодаря тому, что гречка практически не уступает мясу по содержанию белка, а также богата сложными углеводами, она обеспечит чувство насыщения, но при этом не позволит перегрузить пищеварительную систему.
Чтобы как можно быстрее справиться с проблемой диареи, избежав негативных для организма последствий, следует уделить особое внимание питанию. Гречневая каша в этот период станет надёжным «союзником» в борьбе с недугом.