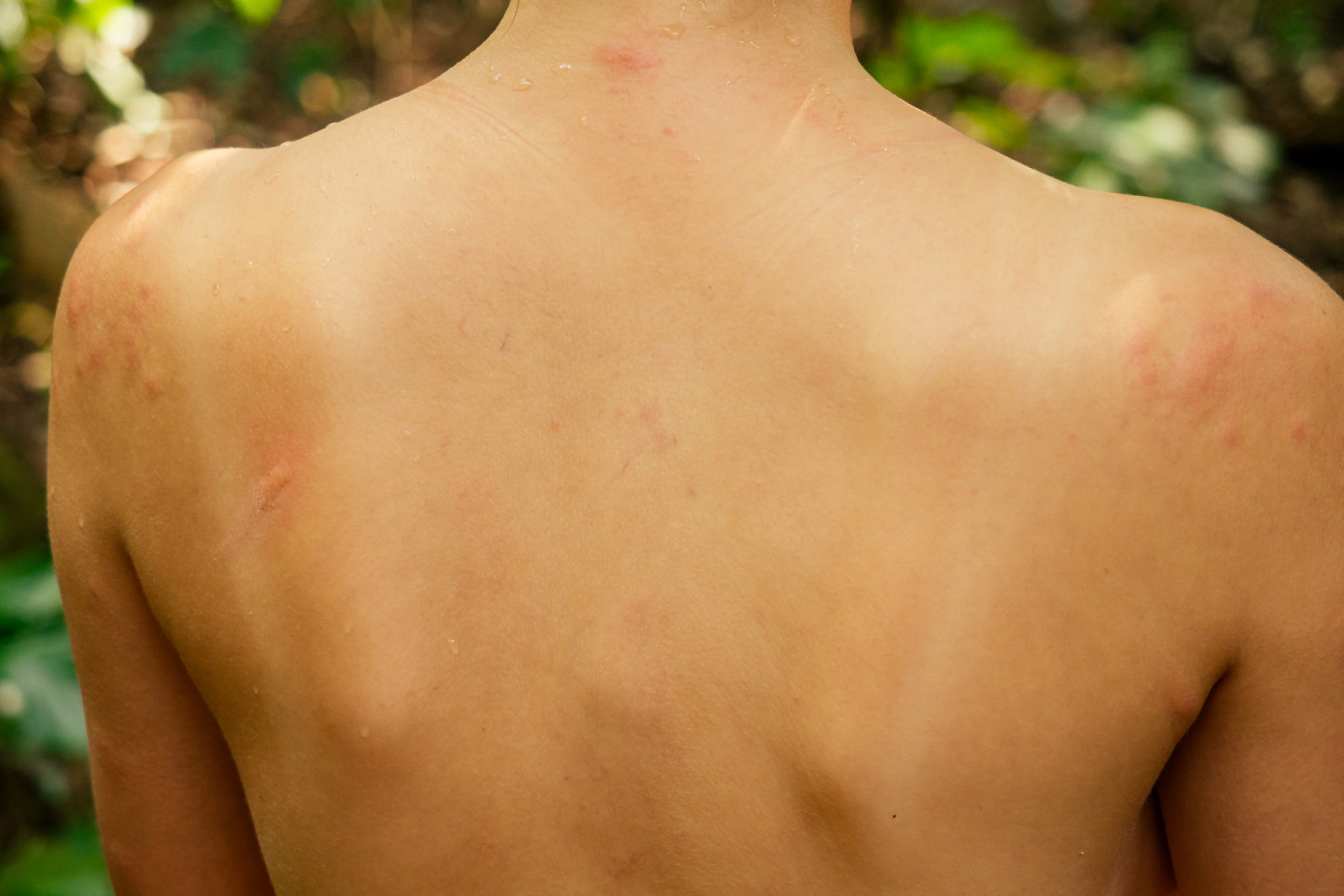
Крапивница — причины, симптоматика, диета
Что вредно при крапивнице?
Крапивница, или уртикария, — это сыпь в виде зудящих волдырей неправильной формы, которая возникает как реакция аллергического типа на ту или иную пищу или другие факторы, например, лекарственные препараты (аспирин, пенициллин). Крапивница бывает также после укусов насекомых или ожога растениями (крапивой, сумахом и т.д.), после вирусных инфекций (гепатита, краснухи и др.) и даже на нервной почве. Иногда она сопровождается другими симптомами аллергии, например, отеком в области глаз и других частей тела.
Осторожно! Если крапивница сопровождается отеком глотки, затрудняющим дыхание, речь и глотание, срочно нужна медицинская помощь, иначе наступит анафилактический шок, при котором возможен летальный исход.
Провоцирующие факторы, вызывающие крапивницу
Уртикарную сыпь может вызвать практически любой продукт; чаще всего это морепродукты, ягоды, орехи. При аллергии на аспирин (ацетилсалициловую кислоту) опасна пища, содержащая натуральные салицилаты, например, абрикосы, многие ягоды, включая виноград и изюм, другие сухофрукты, чай и продукты, содержащие уксус. К числу известных провоцирующих факторов относятся также стресс, воздействие солнца, жара, холод (даже кубики льда), вирусные инфекции.
Как правило, высыпания появляются в течение нескольких часов после воздействия аллергена, но бывает, что проходят сутки и более. При задержке реакции трудно выявить ее причины.
Реакция на медикаменты обычно медленная. В большинстве случаев сыпь от лекарства распространяется от головы к ногам. Иногда аллергическая реакция на медикамент возникает внезапно на фоне длительного (месяцами, годами) его приема. Обращаясь к врачу за лекарством, обязательно сообщайте о своей гиперчувствительности к тому или иному препарату.
Остерегайтесь тартразина. Показано, что крапивницу вызывает (у 0,01% людей) широко распространенный желтый краситель № 5 (тартразин). Следует избегать содержащих его пищевых продуктов, лекарств и БАДов; для этого внимательно читайте перечень ингредиентов на упаковке.
Борьба с крапивницей
Уртикарная сыпь может пройти через несколько минут, а может сохраняться неделями. Если ее появление связано с определенными продуктами, их нужно исключить из рациона и проконсультироваться с врачом. Когда крапивница держится несколько дней или дольше, обычно назначают антигистаминные средства; можно также пользоваться специальными лосьонами, облегчающими зуд и воспаление. Если высыпания часто рецидивируют, следует вести дневник питания. Он поможет связать появление симптомов с употреблением определенных пищевых продуктов. Тогда надо исключить их из рациона, а через некоторое время вернуть, наблюдая за состоянием кожи. Таким путем удается установить провоцирующие пищевые факторы.
Польза ниацина при крапивнице
При крапивнице, как и других аллергических реакциях, в организме высвобождается гистамин, поэтому полезно увеличить потребление пищи, богатой ниацином (витамином В3), который обладает антигистаминной активностью. Его много в птице, морепродуктах, семенах и орехах, цельнозерновых и обогащенных хлопьях и хлебе. Однако тут нужна осторожность, так как некоторые богатые ниацином продукты могут оказаться аллергенными.
В общем, лучший способ спастись от крапивницы — избегать ее провокаторов. При сильных аллергических реакциях на любое вещество посоветуйтесь с врачом: возможно, нужно всегда держать при себе специальный медикамент (например, автоинжектор с адреналином). Стоит также носить браслет, жетон или справку с указанием своей гиперчувствительности. Это пригодится медперсоналу в случае анафилактического шока.
Мифы и правда о крапивнице
Крапивница — это заболевание кожи. Для нее характерны высыпания, похожие на ожог крапивы, и зуд разной степени выраженности, часто сильный. Если высыпания продолжаются менее 6 недель — это острая крапивница. Более 6 недель — хроническая.
Миф. Крапивница может сопровождаться нарушением самочувствия, повышением температуры, кашлем, головной болью, высыпаниями во рту, отеками, болями в суставах, диареей, рвотой.
Правда. Такие симптомы могут быть проявлением системной аллергической реакции (при этом может быть и крапивница) или отдельных заболеваний.
Миф. Крапивница — это аллергия.
Правда. Заболевание связано с выделением иммунными (тучными) клетками кожи биологически активных (передающих сигналы от клетки к клетке) веществ под влиянием разных причин. Одной из причин может быть аллергия. В большинстве случаев проявление хронической крапивницы происходит без понятной внешней причины в результате воздействия аутоантител (антител к собственным белкам организма) на рецепторы клеток.
Миф. Крапивница возникает из-за наличия хронической инфекции и бактериальной аллергии, глистов, нарушений в работе ЖКТ, циркуляции токсинов в организме.
Правда. Самой частой причиной острой крапивницы являются вирусные инфекции (ОРВИ).
Крапивница может возникать при заражении глистами, но необходимости искать глисты у всех пациентов нет. Наш регион, по данным ВОЗ, не является эндемичным (заражение глистами в средней полосе России происходит нечасто). Поэтому при проявлении крапивницы обследование на глисты логично проводить после пребывания в регионах с высоким распространением глистных инвазий (Азия, Африка), при наличии других симптомов и характерных сдвигов в обычном анализе крове.
Предполагается, что может иметь значение инфекция ЖКТ H. pylori (бактерия, вызывающая язвы и эрозии желудка). Связь крапивницы с другими заболеваниями или функциональными нарушениями ЖКТ не подтверждена. Тем более не имеет смысла искать и лечить некие неуловимые и никак не проявляющиеся состояния.
Циркуляция токсинов в организме — миф (нет никаких доказательных данных), соответственно и крапивница по этой причине возникать не может.
Хроническая крапивница или так называемые уртикароподобные высыпания (похожие на крапивницу) могут указывать на возникновение некоторых серьезных общих заболеваний.
Миф. Если у больного наблюдается высокая чувствительность организма к аллергенам, в таком случае у него может возникнуть хроническая рецидивирующая крапивница. Маркером высокой чувствительности могут быть антитела к вирусам Эпштейн-Барр и цитомегаловирусу.
Правда. Аллергическая крапивница возникает остро при контакте с конкретным аллергеном. Таких аллергенов для одного пациента обычно немного. Это могут быть продукты (чаще рыба, орехи, яйца), укусы насекомых. Выявление в крови антител к вирусам говорит о том, что у человека состоялся контакт с вирусом и возникла защитная реакция иммунной системы. Антитела к вирусам не имеют отношения к аллергии и не влияют на выделение биологически активных веществ при крапивнице.
Миф. При крапивнице необходимо проводить всестороннее обследование.
Правда. При острой крапивнице в большинстве случаев обследование не требуется. При хронической крапивнице показаны конкретные исследования, но не полное обследование организма.
Миф. При острой форме крапивницы необходимо лечь в стационар, в противном случае выздоровление затянется, возникнут осложнения.
Правда. Показанием для госпитализации является тяжелое течение крапивницы, сочетание с отеками, бронхоспазмом или другими проявлениями анафилаксии (тяжелая аллергическая реакция), нарушение общего состояния.
Миф. При крапивнице необходимо соблюдать особую гипоаллергенную диету. При острой крапивнице запрещается употреблять даже ту еду, которая раньше хорошо воспринималась организмом. В период обострения реакцию человека на пищу сложно предсказать, поэтому необходимо щадящее меню или даже полное голодание.
Правда. Необходимо исключать только те продукты, на которые у человека имеется доказанная аллергия. Назначение диеты при хронической крапивнице является спорным. Польза диеты с исключением псевдоаллергенов или продуктов, содержащих гистамин, в лечении хронической крапивницы не была доказана исследованиями. Соблюдение таких диет вызывает значительные сложности и не поддерживается большинством современных клинических рекомендаций.
Миф. При крапивнице необходимо назначение кортикостероидных гормонов в таблетках или капельницах.
Правда. Показанием для назначения кортикостероидных гормонов является тяжелая крапивница, наличие отеков, бронхоспазма или других признаков анафилаксии. Такое лечение поможет снять тяжелые или угрожающие жизни симптомы, но не оказывает влияние на дальнейшее течение крапивницы.
Миф. Необходимо проводить очищение организма при помощи слабительных средств, клизм, сорбентов, мочегонных, гепатопротекторов и желчегонных средств, использовать гипосенсибилизирующие препараты, такие как тиосульфат натрия и глюконат кальция, восстанавливать микрофлору пробиотиками и пить витамины.
Правда. Все эти препараты не имеют доказанной эффективности, их действие предполагается через влияние на несуществующие механизмы. В соответствии с современными рекомендациями, лечение должно быть направлено на уменьшение высвобождения биологически активных веществ, в первую очередь — гистамина. Основной группой лекарств для лечения как острой, так и хронической крапивницы являются блокаторы рецепторов гистамина I типа (антигистаминные средства), возможно сочетание разных препаратов или увеличение дозы. При недостаточном эффекте от использования антигистаминных средств в лечение добавляются антилейкотриеновые препараты, блокаторы рецепторов гистамина II типа. А при тяжелом течении — антитела к иммуноглоубулину Е (омализумаб) или иммуносупрессивная терапия циклоспорином.
Все мифы цитируются из русскоязычного интернета, правда — из международного консенсусного документа EAACI/GA2LEN/EDF/WAO и Федеральных клинических рекомендаций РОДВК.
Крапивница: причины, виды, симптомы, лечение
Крапивница – аллергическое заболевание, причины которого у детей и взрослых могут быть самыми разными. Основной симптом болезни – появление на коже высыпаний в виде волдырей, которые сильно зудят и напоминают ожог крапивой.
По данным статистики, 25% всего населения планеты хотя бы раз в жизни сталкивалось с этой патологией, в основном, это дети, женщины в возрасте до 40 лет. При постоянном контакте с аллергеном заболевание переходит в хроническое, а в половине всех случаев сопровождается отеком Квинке.
Причины развития крапивницы
Крапивница никогда не развивается сама по себе, для этого обязательно есть причина. В некоторых случаях выявить ее не составляет труда, но иногда сделать это оказывается затруднительно.
Чаще всего крапивница у детей проявляется после использования в лечении каких-то препаратов или употребления в пищу определенных продуктов питания. Самыми аллергенными для малышей считаются мед, орехи, рыба, пищевые добавки в продуктах, специи, колбасные изделия, полуфабрикаты. Поэтому их не рекомендуется давать детям до 3 лет.
Симптомы крапивницы
Основное проявление – появление на коже пятен красного или розового цвета, самой разной формы, и волдырей, размер которых может достигать нескольких сантиметров. Может появиться небольшой отек, который постепенно исчезает на протяжении суток, редко двух.
Если отечность затрагивает более глубокие слои кожи или слизистые, может получиться отек Квинке – опасное для жизни состояние, требующее немедленного медицинского вмешательства.
Сыпь при аллергической крапивнице всегда сопровождается нестерпимым зудом, а некоторые пациенты описывают его как невыносимое жжение. Яростное расчесывание таких участков может привести к инфицированию эпидермиса с дальнейшим осложнением в виде гнойничков и ран.
Острая крапивница диагностируется чаще всего. Волдыри и отечность кожи при этой форме появляются совершенно внезапно, порой на фоне прекрасного самочувствия человека. Чаще всего вызывается какими-то внешними причинами, продуктами питания. Бывает и после использования лекарств, особенно при самолечении. Симптомы проходят самостоятельно в срок от нескольких дней до нескольких недель.
Хроническая крапивница – состояние, при котором симптомы продолжают сохраняться на протяжении более чем 6 недель от момента первых высыпаний на коже. Для этого варианта характерно волнообразное течение, когда периоды полного отсутствия симптомов (выздоровление) резко сменяются обострениями с появлением новой порции пятен и волдырей. Это сопровождается невыносимым зудом и быстрым развитием отека Квинке. Появившиеся элементы сыпи могут сливаться друг с другом, охватывая все новые и новые участки кожи.
Иногда периоды полного благополучия без симптомов могут протекать длительно – до 10 лет.
Детская крапивница – это аллергическое заболевание кожи, которое чаще всего развивается на фоне уже имеющегося экссудативного диатеза и появляется из-за продуктов питания, введенных в качестве прикорма.
Замечено, что этот вид аллергии в основном развивается у малышей, которые находятся на искусственном вскармливании или питаются продуктами, не соответствующими их возрасту.
Осложнения крапивницы
Важно знать, как выглядит крапивница, и уметь правильно оказывать первую помощь. Это поможет предупредить развитие тяжелых осложнений, которые могут привести к летальному исходу.
Часто крапивница сопровождается отеком Квинке, который еще называют ангионевротическим. Особенно опасно его развитие в области гортани, так как он может сдавить трахею и нарушить дыхание.
Еще одно серьезное осложнение – анафилактический шок. Это опасная для жизни аллергическая реакция немедленного типа, которая возникает при повышенной чувствительности организма человека к тому или иному аллергену. Обычно развивается при повторном контакте с аллергеном и требует немедленной медицинской помощи.
Диагностика крапивницы
Перед началом лечения важно понять, на что именно у человека такая сильная аллергическая реакция. Только удалив из привычной жизни этот провоцирующий фактор, можно не бояться, что симптомы крапивницы появятся снова, а такое возможно даже после проведенной правильной терапии.
Первая помощь при крапивнице
Важно, чтобы в домашней аптечке всегда лежали препараты от аллергии, так как крапивница у взрослых, да и у ребенка тоже, может появиться в любой момент. Препараты от аллергии могут быть в форме капель или таблеток. Современные средства не вызывают сонливости и у них практически нет побочных эффектов.
Врачи рекомендуют иметь в домашней аптечке для устранения крапивницы и зуда капли Фенистил, которые можно использовать с детского возраста, таблетки Эриус, отличающиеся длительным антигистаминным эффектом после приема, Лоратадин, который помогает справиться с отеком Квинке, часто сопровождающим крапивницу.
Важно принять лекарство при первых же симптомах, не дожидаясь ухудшения общего состояния. Если через 20 минут от момента приема не произошло улучшений, следует вызвать «Скорую помощь».
Лечение крапивницы
Единственный способ избавиться от заболевания – не допускать контакта с аллергеном, который предварительно выявляется лабораторными тестами. Если же тестирование не выявило провоцирующий фактор, а крапивница имеет эпизодический характер, то прием антигистаминных препаратов быстро устранит симптомы.
Во время лечения рекомендуется соблюдать диету, которая при крапивнице поможет предотвратить повторное появление заболевания. В меню следует включать только гипоаллергенные продукты: нежирное отварное мясо, супы на вторичном мясном бульоне или вегетарианские. Из круп лучше выбирать рис, гречку, овсянку. Рекомендуются нежирный творог, натуральный йогурт, яблоки, компот из сухофруктов, за исключением изюма, цельнозерновой хлеб.
Из меню на время лечения следует исключить цитрусовые, орехи, рыбу и все морепродукты, шоколадные изделия, копчености, кофе, яйца, мед, покупную сдобу.
Лечение проводится врачом-дерматологом и аллергологом-иммунологом. Для местного нанесения эффективными будут мази от крапивницы, которые не только снимают зуд, но и устраняют отек, покраснение и чувство жжение на коже. Одним из самых эффективных считается гель Диметинден, который надо наносить тонким слоем на пораженный участок кожи до 4-х раз в сутки.
В виде таблеток назначается курс антигистаминных препаратов. Также врач может назначить от крапивницы препараты глюконата кальция или кальция хлорида. Они помогают уменьшить проявления аллергии, однако вводить их следует только под контролем врача в процедурном кабинете.
Если антигистаминные препараты не дают желаемого эффекта быстро, а также при тяжелых формах крапивницы, используются кортикостероиды, которые можно наносить на кожу или принимать в форме таблеток или инъекций.
За какое время можно вылечить крапивницу
В течение 4-6 недель острая крапивница проходит практически у всех пациентов с этим диагнозом. Однако иногда острая форма может перейти в хроническую, и тогда заболевание становится неизлечимым, с периодами обострения и полной ремиссии с отсутствием симптомов, которые чередуются между собой.
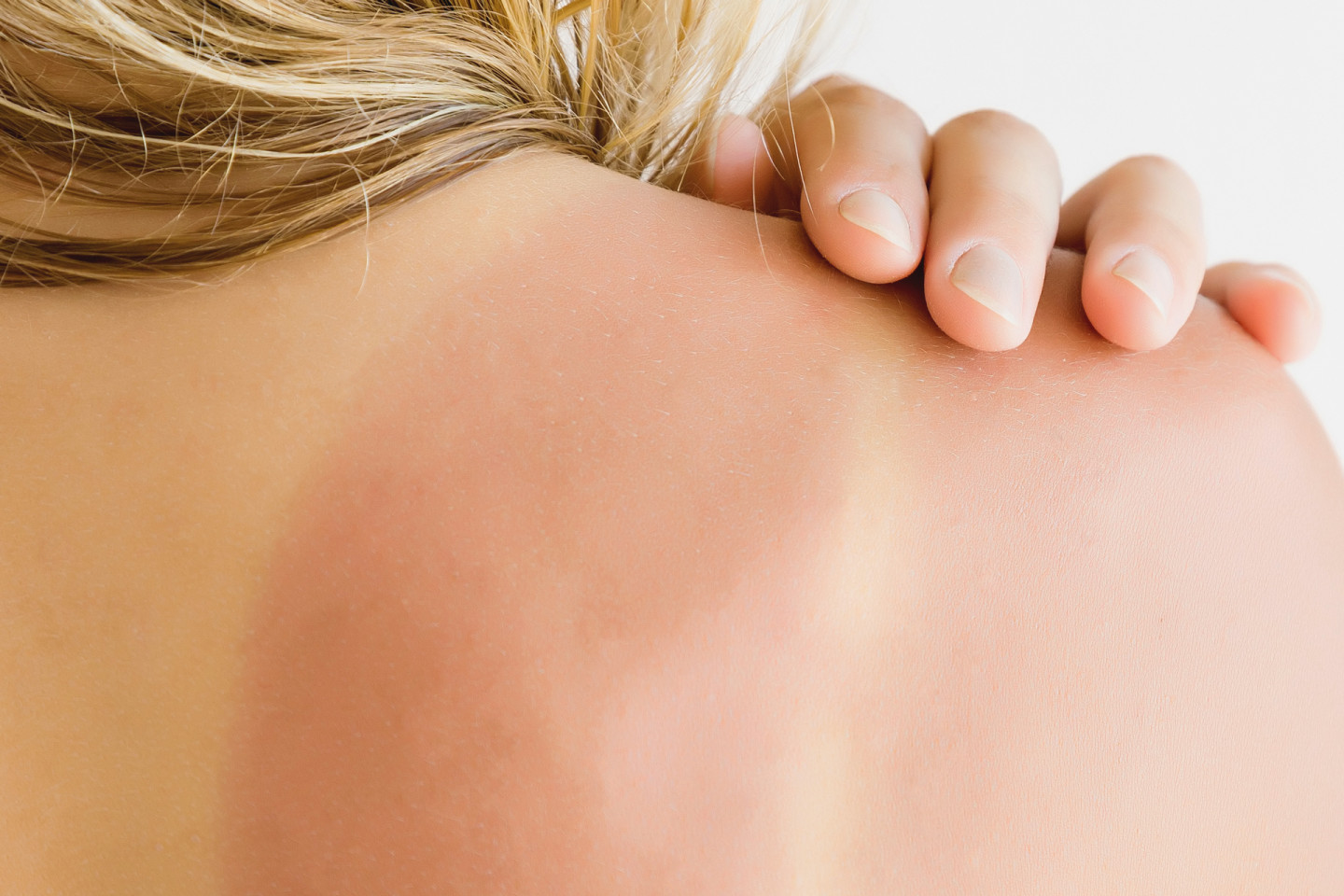
Аллергия на солнце: как защитить кожу и что делать, если она пострадала
Маргарита Гехт,
ведущий дерматолог фонда «Дети-бабочки»
Аллергия на солнце — это реакция иммунной системы на ультрафиолет. Под его воздействием кожа меняется, а иммунитет распознает измененные клетки как чужеродные [1].
Все о солнечной аллергии:
Что происходит в организме при солнечной аллергии?
Если говорить научным языком, при воздействии солнечного света высвобождается вещество гистамин. Он вырабатывается клетками кожи и внутренних органов в ответ на контакт с аллергеном, инородным объектом, который раздражает кожу. Этот механизм называется «антиген — антитело».
Если объяснять метафорично, то антитело — это клетка кожи, которую можно сравнить с металлом, в свою очередь антиген — это аллерген, он как магнит. Металл притягивает магнит, и, как следствие, образуется комплекс «антиген — антитело», а из-за этого взаимодействия выделяется гистамин. А результат этого процесса мы видим на коже сыпь, зуд и другие проявления аллергии.
Какие части тела больше всего страдают от солнечной аллергии?
Аллергическая реакция на солнце может возникнуть на любом участке тела, но чаще всего наблюдается на частях, которые активно подвергаются воздействию солнца: руки, ноги, кисти рук, задняя и передняя части шеи, грудь.
У кого может проявиться аллергия на солнце?
Симптомы аллергии характерны для тех, кто особо чувствителен к солнцу. У некоторых это наследственная реакция. У других аллергические симптомы развиваются под воздействием дополнительных факторов, например лекарств или контактирующих с кожей определенных растений.
Что делать, если появилась аллергия на солнце?
Легкие случаи аллергии на солнце обычно проходят без лечения. В тяжелых случаях пораженные участки обрабатывают стероидными кремами или принимают таблетки, назначенные врачом. Людям, страдающим тяжелой аллергией на солнце, придется принимать профилактические меры и носить солнцезащитную одежду.
Какие виды аллергии на солнце бывают?
Существует несколько видов аллергии на солнце.
Как выглядит аллергия на солнце?
Пораженная кожа выглядит по-разному в зависимости от того, что стало причиной аллергии. Но у всех видов реакций есть схожие признаки:
Симптомы возникают только на участке кожи, испытавшем на себе воздействие солнца, и обычно развиваются в течение нескольких минут или часов.
Актиническое пруриго обычно проявляется в виде сильно зудящих, покрытых коркой папул — элементов, возвышающихся над поверхностью кожи.
При PMLE и фотоаллергических реакциях часто встречаются жгучая или зудящая сыпь, волдыри или заполненные жидкостью пузыри. Сыпь проходит в течение двух часов после пребывания на солнце. Озноб, головная боль, тошнота и недомогание могут длиться от одного до двух часов.
Солнечная крапивница возникает в считанные минуты. Сначала появляется жжение и только потом характерная сыпь, которая держится от нескольких дней до нескольких недель. В некоторых случаях кожа может потемнеть, но такой симптом исчезает в течение 30 минут или двух часов. Но, как только кожа снова оказывается на солнце, признаки аллергии возвращаются.
Когда нужно обратиться к врачу?
Если у вас есть необычные, беспокоящие реакции на коже после воздействия солнечного света — это веский повод для визита к доктору. При тяжелых или стойких симптомах лучше всего идти к дерматологу — врачу, специализирующемуся на диагностике и лечение кожных заболеваний [3].
Какие бывают факторы риска?
Причины аллергии на солнце
Факт, почему у одних людей аллергия на солнце есть, а у других нет, изучается врачами до сих пор.
Некоторые симптомы аллергии возникают, когда человек употребляет определенные вещества внутрь или наносит их на кожу, а затем проводит много времени на солнце. К таким «катализаторам» аллергии относятся:
Если вы когда-либо прикасались к извести или определенным растениям, а затем выставляли руку на солнце, вы, возможно, испытали фитофотодерматит [5]. Кожа начинает гореть, и появляется сыпь (то же самое может произойти после приготовления сельдерея или петрушки, если потом сразу выйти на солнце). Искусственные подсластители, включая цикламат кальция или циклогексилсульфамат натрия, также могут способствовать светочувствительности наряду с популярными растительными средствами — зверобоем и гингко билоба.
Как диагностируется солнечная аллергия?
Лечащий врач осматривает кожу и собирает медицинский и семейный анамнез, чтобы поставить диагноз. В некоторых случаях доктор может рекомендовать сдать анализ крови или сделать фототестирование — это метод диагностики, при котором небольшой участок кожи подвергается воздействию измеренного количества ультрафиолета. Если на обработанном участке кожи проявились симптомы, тест считается положительным и подтверждает, что кожная сыпь связана с солнцем. Иногда для постановки диагноза требуется биопсия кожи.
Все эти методы не только подтверждают или опровергают солнечную аллергию, но и позволяют исключить другие кожные проблемы, например экзему и волчанку.
Профилактика солнечной аллергии
В часы максимальной солнечной активности, между 10 утра и 16 часами, старайтесь пребывать в тени.
Как лечить аллергию на солнце?
В качестве терапии можете попробовать безрецептурный антигистаминный препарат, например, с действующим веществом «дифенгидрамин» или «хлорфенирамин». Они оба продаются под несколькими торговыми названиями и нужны для облегчения зуда. Подойдет также крем, содержащий гидрокортизон.
При тяжелых симптомах следует обратиться к врачу, который предложит пероральное антигистаминное лекарство [6] или сильный кортикостероидный крем, отпускаемый по рецепту.
Чем солнечная аллергия отличается от потницы?
Потница возникает, когда поры закупориваются, и пот скапливается под одеждой или под одеялом. Главное отличие — потница может появиться и без воздействия солнечных лучей. В жаркую и влажную погоду тепловая сыпь может появиться на любой части тела, особенно в складках кожи. Чаще всего потница появляется под грудью, в паху, в подмышечных складках и на внутренней стороне бедер.
Потницу можно обнаружить в любое время года. У младенцев она случается, если они завернуты в одеяла или одеты слишком тепло. Потница проходит сама по себе через несколько дней, в то время как солнечная крапивница обычно длится всего несколько часов.
gormed.su
Фотодерматоз
Заказать звонок
Солнечная аллергия, солнечная крапивница, фотодерматоз, солнечный герпес
К нашему всеобщему счастью пришло лето, а с ним и постоянное жаркое солнышко. После долгой и холодной зимы первые лучи ласкового солнышка манят нас на природу.
Хочется отдохнуть, набраться сил, укрепить свой иммунитет, приобрести здоровый и красивый оттенок кожи.
Все мы знаем, что ультрафиолет и, соответственно, ожидаемые от него эффекты можно разделить на положительные и отрицательные. К положительным относится: ровный, красивый загар, уменьшение видимости косметических дефектов, выработка витамина D, масса положительных эмоций, дающая заряд бодрости и здоровья на целый год. Негативная сторона загара отображается в более быстром старении кожи, повышении риска опухолевых и аутоиммунных процессов, а у некоторых людей может развиться солнечная аллергия (фотодерматоз – боле широкое понятие), или как ее еще называют солнечная крапивница.
Причины солнечной аллергии
Важно знать, что сами по себе солнечные лучи — не аллергены, они лишь являются провокаторами, пусковым механизмом в цепочке аллергической реакции.
Солнечная аллергия может появиться при первых теплых лучах солнца, а у некоторых людей, только при длительном и интенсивном облучении, например во время отдыха в южных, тропических странах.
Классификация
Фотодерматиды в зависимости от факторов, вызывающих их, подразделяют на:
Факторами, способствующими развитию фотодерматоза, могут быть:
Часто аллергией на солнце страдают дети, чей иммунитет ослаблен, после болезни.
Симптомы, проявления фотодерматоза
Проявления солнечной аллергии могут быть различными от легкого раздражения до больших волдырей с гнойным содержимым; по времени — могут проявляться после получаса непрерывного пребывания на солнце или через некоторое время (до трех суток).
Важно помнить, что фотодерматоз не всегда зависит от дозы ультрафиолетового облучения, он может возникнуть даже после посещения солярия.
Своими проявлениями солнечная аллергия чаще напоминает солнечный ожог, но отличительным и неприятным симптомом является, сильный зуд, с которым невозможно мириться.
Диагностика
Не смотря на все вышенаписанное, заранее не паникуйте, не настраивайте себя на то, что может случиться, ведь всего не предвидишь.
Если Вы заметили, необычную реакцию на солнце, рекомендую обратиться к аллергологу или дерматологу, которые назначат вам определенный спектр анализов и тестов, с помощью которых можно будет подтвердить факт наличия аллергии или предрасположенности к ней.
Невозможно бороться с болезнью не устраняя ее причин, поэтому будьте готовы к тому, что вам предложат комплексное обследование.
Медикаментозное лечение солнечной аллергии
Важно! – обратитесь к квалифицированному специалисту при первых же проявлениях солнечной аллергии, будьте осторожны с применением средств народной медицины, ведь затягивание времени и самолечение может привести к ухудшению симптомов.
В связи с тем, что провоцируют заболевание внутренние расстройства организма, лечение должно быть направлено на преодоление, как внешних последствий, так и внутренних причин солнечной аллергии.
Справиться с самым неприятным внешним проявлением – зудом, поможет применение мазей, гелей, которые содержат успокаивающие кожу, охлаждающие, ранозаживляющие компоненты. Обычно применяются препараты антигистаминной группы, не имеющие негативных реакций на солнечный свет. Врач может также при необходимости прописать и применение гормональных мазей, противовоспалительных препаратов и т.д.
Обязательно назначаются лекарственные препараты, которые способствуют нормализации обмена веществ, работы печени, обновлению клеток кожи. В большинстве случаев это витамины С, Е и В, антиоксиданты, а также никотиновая кислота.
Своевременный прием, начиная с середины февраля — начала марта, лекарственных средств, улучшающих обменные процессы, существенно повышает толерантность к ультрафиолету и в несколько раз уменьшает частоту возникновения рецидивов или делает их клинические проявления слабее. Кроме того, у некоторых больных удается достичь повышения резистентности к солнечному свету в 10—20 раз при применении фототерапии (повторных облучениях кожи в постепенно нарастающих дозах).
Профилактика солнечной аллергии
Помните, что отдых должен быть в меру активным, не стоит нагружать свой организм употреблением незнакомой, экзотической еды в больших количествах, алкоголя и тонизирующих напитков – ведь все это огромный стресс для всего организма! А постоянное пребывание на открытом солнце, при том, что диапазон волн в жарких странах отличается от привычного для нас, может послужить причиной развития солнечной аллергии.
Помните, что своевременное обращение к специалисту поможет вам избежать или уменьшить проявления солнечной крапивницы.
После долгой и холодной зимы первые лучи ласкового солнышка манят нас на природу. Хочется отдохнуть, набраться сил, укрепить свой иммунитет, приобрести здоровый и красивый оттенок кожи. Однако далеко не всегда солнечные лучи так приветливы, как нам казалось. Если вы заметили появление высыпаний и пятен на открытых участках тела, на которые попадало солнце, а также зуд, жжение кожи или ощущение «мурашек», «пощипывания», «покалывания» – или любые другие признаки фотодерматоза — стоит обратиться к аллергологу или дерматологу за развернутой консультацией.
Ультрафиолет и, соответственно, ожидаемые от него эффекты можно разделить на положительные и отрицательные. К положительным относится: ровный, красивый загар, уменьшение видимости косметических дефектов, выработка витамина D, масса положительных эмоций, дающая заряд бодрости и здоровья на целый год. Негативная сторона загара отображается в более быстром старении кожи, повышении риска опухолевых и аутоиммунных процессов, а у некоторых людей может развиться солнечная аллергия (фотодерматоз – боле широкое понятие), или как ее еще называют солнечная крапивница.
Причины и симптомы солнечной аллергии
Важно знать, что сами по себе солнечные лучи — не аллергены, они лишь являются провокаторами, пусковым механизмом в цепочке аллергической реакции.
Солнечная аллергия может появиться как при первых теплых лучах солнца, так и при длительном и интенсивном облучении, например, во время отдыха в южных, тропических странах.
Классификация фотодерматозов
Фотодерматиды в зависимости от факторов, вызывающих их, подразделяют на:
Факторами, способствующими развитию фотодерматоза, могут быть:
Часто аллергией на солнце страдают дети, чей иммунитет ослаблен, после болезни.
Симптомы, проявления фотодерматоза
Проявления солнечной аллергии могут быть различными от легкого раздражения до больших волдырей или пятен, покрывающих практически всю поверхность кожи. Что касается времени – они могут проявляться после получаса непрерывного пребывания на солнце или через некоторое время (до трех суток).
Важно помнить, что фотодерматоз не всегда зависит от дозы ультрафиолетового облучения, он может возникнуть даже после посещения солярия и проявиться в виде:
Реже бывают следующие симптомы:
Своими проявлениями солнечная аллергия чаще напоминает солнечный ожог, но отличительным и неприятным симптомом является, сильный зуд, с которым невозможно мириться. Также важным отличием служит четкость границ пятен или других высыпаний, которая свойственна только для солнечной крапивницы.
Диагностика солнечной аллергии

Невозможно бороться с болезнью не устраняя ее причин, поэтому будьте готовы к тому, что вам предложат комплексное обследование:
Лечение фотодерматоза

В связи с тем, что заболевание провоцируют внутренние расстройства организма, лечение должно быть направлено на преодоление как внешних последствий, так и хронических заболеваний и очагов инфекции.
Справиться с самым неприятным внешним проявлением – зудом, поможет применение мазей, гелей, которые содержат успокаивающие кожу, охлаждающие, ранозаживляющие компоненты. Обычно применяются препараты антигистаминной группы, не имеющие негативных реакций на солнечный свет. Врач может также при необходимости прописать и применение гормональных мазей, противовоспалительных препаратов и т. д.
Обязательно назначаются лекарственные препараты, которые способствуют нормализации обмена веществ, работы печени, обновлению клеток кожи. В большинстве случаев это витамины С, Е и В, антиоксиданты, а также никотиновая кислота.
Своевременный прием, начиная с середины февраля — начала марта, лекарственных средств, улучшающих обменные процессы, существенно повышает толерантность к ультрафиолету и в несколько раз уменьшает частоту возникновения рецидивов или делает их клинические проявления слабее. Кроме того, у некоторых больных удается достичь повышения резистентности к солнечному свету в 10—20 раз при применении фототерапии (повторных облучениях кожи в постепенно нарастающих дозах).
Профилактика солнечной аллергии
Помните, что отдых должен быть в меру активным, не стоит нагружать свой организм употреблением незнакомой, экзотической еды в больших количествах, алкоголя и тонизирующих напитков – ведь все это огромный стресс для всего организма! А постоянное пребывание на открытом солнце, притом, что диапазон волн в жарких странах отличается от привычного для нас, может послужить причиной развития солнечной аллергии.
Помните, что своевременное обращение к специалисту поможет вам избежать или уменьшить проявления солнечной крапивницы.