Что надо знать о COVID-19 пневмонии
Чем опасна пневмония при COVID-19? Какие симптомы нельзя оставлять без внимания? Как восстановить здоровье легких после коронавирусной пневмонии? Можно ли делать ингаляции, если заболел COVID-19? Эти и другие вопросы журналист информационного портала «Здоровые люди» задала главному внештатному пульмонологу Минздрава, заведующей отделом пульмонологии и хирургических методов лечения болезней органов дыхания РНПЦ пульмонологии и фтизиатрии, к.м.н. Елене Давидовской.
Чем пневмония, вызванная коронавирусом, отличается от обычной?
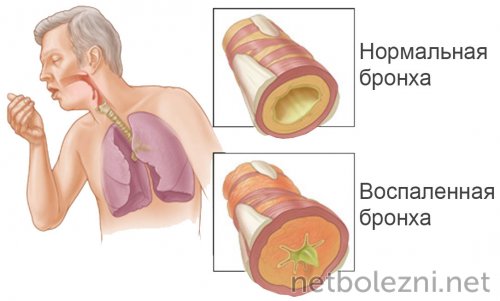
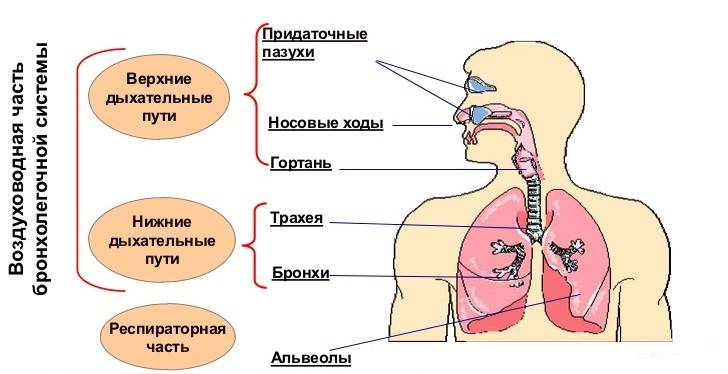
Пневмония, ассоциированная с коронавирусной инфекцией (COVID-19 пневмония), – особый вид поражения легких, который более точно отражает термин «пневмонит». Это подразумевает вовлечение в патологический процесс интерстициальной ткани легких, альвеолярных стенок и сосудов. То есть воспаление развивается во всех структурах легких, участвующих в газообмене, что препятствует нормальному насыщению крови кислородом.
Возможно ли при ковиде бессимптомное воспаление легочной ткани, когда несмотря на изменения в легких у пациентов нет ни кашля, ни одышки, ни лихорадки?
Бессимптомное или малосимптомное течение больше характерно для форм заболевания без поражения легких. Действительно, при проведении компьютерной томографии (КТ) органов грудной клетки у пациентов с легким течением COVID-19 могут обнаруживаться КТ-признаки вирусной пневмонии нетяжелого течения. При этом газообменная функция легких не страдает, количество кислорода, доставляемого в кровь, остается нормальным, и не требуется изменения терапевтической тактики.
Когда, как правило, появляются такие симптомы при коронавирусе, как дыхательный дискомфорт, одышка?
Инкубационный период инфекции, вызываемой вирусом SARS-CoV-2, составляет в среднем 5-7 суток (от 2 до 14), а значит, и симптомы могут появляться в эти сроки. Течение болезни может быть разным – от нетяжелых проявлений обычной ОРВИ (повышение температуры тела, кашель, слабость, головная боль) до тяжелой пневмонии с дыхательной недостаточностью. Всегда стоит внимательно относиться к таким проявлениям болезни, как одышка (нарастание частоты дыхания), чувство нехватки воздуха, боли или чувство стеснения в груди в любой период болезни.
Изменения в легких появляются у большинства пациентов, перенесших COVID-19?
В большинстве случаев – до 80% – коронавирусная инфекция протекает нетяжело, без вовлечения легких. COVID-19 пневмонии развиваются примерно в 20% случаев заболевания, из них от 2 до 10% могут протекать тяжело. Длительность течения и последствия болезни зависят от многих факторов: объема поражения легких, сопутствующих заболеваний, своевременности обращения за медицинской помощью, соблюдения рекомендаций по лечению, возможности развития осложнений и др.
Когда следует выполнять КТ при тяжелой ковидной пневмонии? Есть ли необходимость в повторном исследовании?
Действительно, в силу высокой чувствительности метод КТ является основным для выявления характерных для COVID-19 изменений в легких. В комплексной оценке вместе с историей развития болезни, эпидемиологическими данными и клинической картиной КТ позволяет с высокой степенью вероятности подтвердить случай коронавирусной инфекции. Однако стоит отметить несколько важных моментов:
— применение КТ для скрининга (т.е. выявления патологии при отсутствии симптомов) как пневмоний в целом, так и при COVID-19 (в том числе при положительных лабораторных тестах) нецелесообразно;
— применительно к коронавирусной инфекции, выявленные на КТ изменения у пациентов с бессимптомной или легкой формами заболевания без факторов риска не влияют на тактику лечения;
— при легком течении COVID-19 КТ-диагностика проводится по клиническим показаниям при наличии факторов риска или с целью дифференциальной диагностики с другими патологическими состояниями;
— проведение КТ исследования целесообразно выполнять в сроки не ранее 3-5 дней с момента появления симптомов;
— оценка динамики течения и исхода выявленной ранее COVID-19 пневмонии проводится по клиническим показаниям, сроки определяются индивидуально.
Отличается ли снимок компьютерной томографии у пациента с коронавирусной пневмонией и обычной пневмонией?
Лучевые методы диагностики, к которым в том числе относится КТ, не заменяют комплексную клиническую диагностику. Наличие характерных КТ-признаков позволяет определить вероятность (с градацией «высокая-средняя-низкая-нехарактерные признаки») COVID-19 пневмонии и установить объем поражения.
Какие существуют методы лечения коронавирусной пневмонии?
Подходы к лечению COVID-19 формировались и менялись по мере появления информации о течении инфекции, понимания механизмов ее развития и возможных последствий на основании анализа большого количества международных публикаций и результатов исследований, накапливающегося клинического опыта. Спустя год от начала пандемии в арсенале применяемых лекарственных средств этиотропной терапии с доказанной эффективностью по-прежнему нет.
При COVID-19 пневмонии важное место занимают немедикаментозные методы – прон-позиция (положение лежа на животе) как самостоятельная лечебная мера, кислородотерапия, варианты аппаратной респираторной поддержки. Во всех случаях коронавирусной инфекции необходимо следить за объемом потребляемой жидкости.
Несмотря на алгоритмизацию терапевтических подходов, что, несомненно, важно в эпидемических условиях, объем фармакотерапии и выбор конкретных препаратов из каждой группы определяет врач, и только исходя из конкретной клинической ситуации и индивидуальных особенностей пациента.
Всегда ли нужно пациентов с пневмониями, вызванными коронавирусной инфекцией, лечить в больнице?
В домашних условиях возможно лечение нетяжелой пневмонии у человека без факторов риска, при наличии условий, обеспечивающих изоляцию и соблюдение рекомендаций по лечению, а также врачебный (в том числе дистанционный) контроль.
Можно ли при коронавирусной пневмонии делать ингаляции?
При коронавирусной инфекции от ингаляций (паровые ингаляции, небулайзерная терапия), как аэрозольобразующих процедур, стоит отказаться. Исключения составляют дозирующие ингаляционные устройства – аэрозольные и порошковые, использующиеся для постоянной базисной терапии и неотложной помощи при хронических заболеваниях – бронхиальной астме и хронической обструктивной болезни легких.
Небулайзерная терапия должна применяться лишь по жизненным показаниям с соблюдением мер предосторожности распространения инфекции через аэрозоль (изоляция пациента во время ингаляции, проветривание после ингаляции, обработка поверхностей антисептиками).
Как восстановить легкие после коронавирусной пневмонии? Например, дыхательная гимнастика. Когда можно начинать? Сразу после выздоровления или стоит подождать?
Период восстановления после COVID-19 пневмонии, как и «набор» восстановительных процедур, зависит от тяжести перенесенной пневмонии и тех изменений, которые остались в легких после заболевания. Кроме того, для определения программы восстановления имеют значение сопутствующие заболевания, вес, уровень физической тренированности до болезни и др.
Реабилитация после COVID-19
Начинать реабилитационные мероприятия можно после купирования острого воспалительного процесса – нормализации температуры тела, улучшения или нормализации лабораторных показателей (требуется оценка врача!) и при отсутствии признаков декомпенсации сопутствующих заболеваний.
Реабилитационные программы включают дыхательную гимнастику, лечебную физкультуру, лечебный массаж, сбалансированное питание, питьевой режим, физиотерапевтические процедуры.
Ингаляции при коронавирусе: с чем делать небулайзером? Можно, делают ли с содой в домашних условиях?
Ингаляция при коронавирусе – это один из методов лечения, который помогает при нетяжелых формах заболевания. Вдыхание лечебных паров стимулирует местный иммунитет и отлично увлажняет слизистые. Вот почему ингаляции часто назначаются людям с хроническими патологиями органов дыхания.
Можно ли делать ингаляции при Covid-19
Уточним, что проводить процедуры следует только по согласованию с врачом, поскольку в ряде случаев они способны ухудшить состояние. Если при легком течении Covid-19 применение небулайзера позволяет существенно повысить защитные силы организма и ускорить уничтожение вируса, то в сложных ситуациях оно будет как минимум бесполезным.
Максимальный эффект ингаляции дадут, если начать их делать с первых дней после заражения. Вирусологи советуют сначала дышать парами минеральной воды и физраствора, и только при усилении симптоматики переходить к лекарственным средствам.
Основными показаниями для паровых ингаляций являются респираторные признаки – заложенность носа, боль и першение в горле. При наличии других симптомов решение об их целесообразности принимает терапевт. Таким образом, делать ингаляции при коронавирусе можно, но после одобрения врачом.
Помогает ли ингаляционная терапия
Мнения врачей насчет эффективности ингаляций при ковиде разделились. Доктор Комаровский, например, считает, что нет смысла дышать паром по нескольку раз в день. По его словам, намного полезнее использовать увлажнитель воздуха.
Комаровский подчеркивает, что при включенном увлажнителе можно сутками дышать полезным воздухом, улучшая состояние слизистых буквально каждую минуту.
Альтернативное мнение высказывают представители российской компании PH&HM, разработавшие специальные ингаляторы для лечения коронавирусной пневмонии. Они объяснили, что существующие приборы доставляют лекарство в дыхательные пути вне зависимости от их состояния (проходимости), поэтому до 65% аэрозоля оседает в верхних органах дыхания либо на интубационной трубке. В результате в воспалительный очаг попадает недостаточная доза препарата.
В новых ингаляторах от PH&HM предусмотрена функция подачи аэрозоля до того, как человек сделает вдох, что исключает оседание лекарства в верхних дыхательных путях и значительно повышает эффективность лечения.
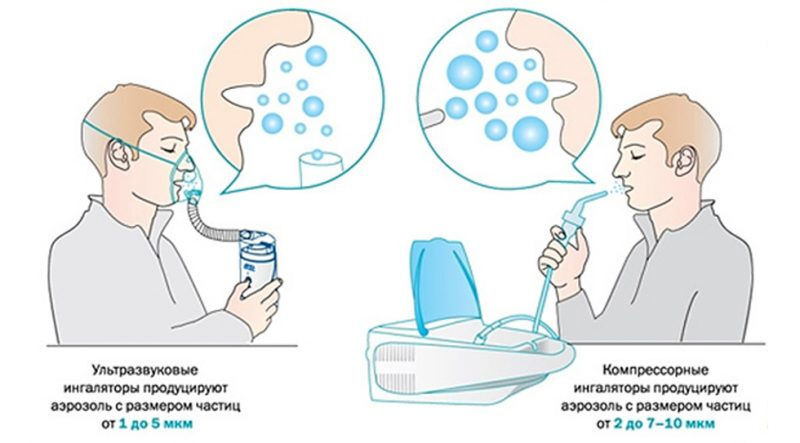
В профилактических целях рекомендуется использовать компрессорные ингаляторы. Эти недорогие и простые в управлении приборы можно заправлять любыми лекарственными растворами. Их единственным минусом является шум при работе.
Самыми удобными, по отзывам пациентов, являются современные МЕШ-небулайзеры. Эти компактные электронно-сетчатые устройства могут работать на батарейках и совершенно бесшумны.
Но главное – Меш-ингаляторы распыляют аэрозоль мельчайшими однородными каплями. Недостаток у них только один – достаточно высокая цена, превышающая стоимость компрессорных приборов в 1.5-2 раза.
В чем польза
Через небулайзер можно вводить растворы с сальбутамолом (Вентолин), фенотеролом (Беротек), а также комбинированные препараты – например, Беродуал.
При коронавирусной инфекции ингаляции рекомендованы для:
Больные Covid-19 могут использовать антиастматический ингалятор, – баллончик – если возникает бронхоспазм. Однако небулайзер предпочтительнее, поскольку он поможет одновременно снять спазм и увлажнить слизистые.
Такие аэрозольные средства, как Сальбутамол и Беротек, назначаются специально для купирования приступов удушья, но важно уметь правильно пользоваться баллончиком. И с этой точки зрения небулайзер имеет преимущество, так как не требуется подстраивать вдох под орошение.
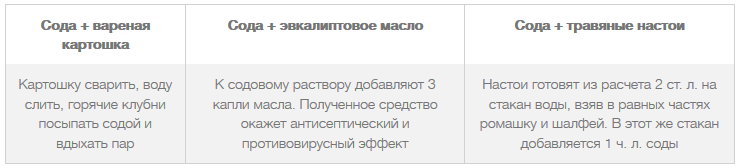
Как делать содовые ингаляции
Сначала необходимо приготовить раствор, для которого можно брать одну соду или сочетать ее с другими компонентами. Универсальный рецепт – 1 ч. л. соды добавить в литр горячей кипяченой воды, размешать и дать остыть до t=42-55°.
Полученный раствор переливается в эмалированную емкость диаметром 30-35 см, которая ставится на ровную поверхность. Человек наклоняется над посудой так, чтобы расстояние до верхней границы жидкости было примерно 30 см.
Голова и плечи накрываются полотенцем, обеспечивая тем самым свободную циркуляцию пара под ним и предотвращая его выход наружу. Дышать лучше в основном ртом, чередуя с дыханием носом. Если больше беспокоит насморк, заложенность – то предпочтение отдается носовому дыханию.
Продолжительность ингаляции составляет от 5 до 12 минут, но при появлении дискомфорта процедуру лучше прекратить даже через несколько секунд. Самое подходящее время для ингаляционного сеанса – спустя 1-2 часа после завтрака.
3-5-дневный курс терапии включает 2-4 ежедневных процедуры.
При ингаляциях с содой слизистая увлажняется и смягчается под действием влажного теплого пара. Раствор обладает свойством ощелачивания, за счет чего подавляется активность болезнетворных микробов.
Сода – это безопасный и действенный муколитик: при бронхите она очень быстро разжижает и ускоряет выведение вязкого секрета. Причем это происходит уже после первой процедуры. Еще 2-4 сеанса полностью восстанавливают проходимость бронхов и обеспечивают стойкий эффект.
При насморке и боли в горле к соде можно добавить эфирные масла. Сухой кашель помогают купировать следующие сочетания:
Ингаляции с Беродуалом
Беродуал – это бронхолитический препарат, который применяется при коронавирусной пневмонии в сопровождении одышки. Его назначают для расширения бронхов и облегчения дыхания только тем пациентам, которые страдают астмой или ХОБЛ – хронической обструктивной болезнью легких.
В отношении самого коронавируса Беродуал неэффективен и не способствует его ликвидации!
Для ингаляций 20 капель Беродуала разводят в физрастворе 0.9% до объема 4 мл, детям – 10 капель в 2 мл физраствора. Наибольшую эффективность препарат показывает в комбинации с Пульмикортом.
Из разряда вредных советов: пары спирта и вирус
«Не подвергайте свою жизнь опасности», – это сообщение появилось на сайте оперативного штаба одного из российских регионов. Оно разоблачает очередной фейк о лечении Covid-19 домашними средствами, где речь идет о сомнительной пользе водочных ингаляций.
В социальных сетях набирает популярность видео, в котором герой делится поистине волшебным способом избавления от коронавирусной инфекции «всего за 1 день». Он призывает дышать парами алкоголя и говорит, что сам орошает водкой подушку на ночь.
Врачи единодушны в своем мнении и убеждают не верить подобным призывам, так как алкогольные пары не убивают инфекцию. Более того, они способны вызвать ожоги слизистой и повредить обонятельные рецепторы.
Советы по проведению и вопросы
Нельзя использовать антибиотики и иммуномодуляторы для ингаляций без назначения врача. Антибиотики целесообразны только при присоединении вторичной инфекции, а прием иммуномодуляторов даже в виде паров опасен в остром периоде заболевания.
Бронхорасширяющие средства также применяются по строгим показаниям – в частности, для купирования продолжительных приступов кашля. Даже лекарства на травах не стоит использовать бесконтрольно.
При вдыхании потока аэрозоля не следует делать усилия или увеличивать силу вдоха: форсированное поступление препарата в легкие может спровоцировать бронхоспазм.
Есть ли противопоказания для ингаляций?
Процедуры не проводятся, если наблюдается:
Можно ли использовать только физраствор для ингаляций, без добавок?
Вдыхание паров физраствора через небулайзер способствуют облегчению сухого кашля за счет разжижения и ускорения вывода мокроты из бронхов и легких. Кроме того, такие процедуры поддерживают естественную защиту организма от болезнетворных микробов и повторного заражения.
Научные публикации
Небулайзерная терапия в условиях COVID-19
Ирина Широкова, «Ремедиум», Юлия Прожерина, к.б.н., «Эр Эм Аналитика»
Небулайзерная терапия – один из самых надежных и доступных для пациентов всех возрастов методов лечения заболеваний дыхательных путей. Между тем, несмотря на явные достоинства небулайзерной терапии и все большее признание, которое она получает, в период пандемии COVID-19 возникли серьезные разногласия относительно целесообразности применения небулайзеров из-за риска инфицирования коронавирусом. Мы попытались разобраться в этом вопросе.
Задачи, возможности и преимущества небулайзеров
Согласно оценкам специалистов, небулайзерная терапия, основанная на эффекте преобразования жидких форм ЛС в мелкодисперсную фракцию, – самый эффективный способ лечения с помощью ингаляций и доставки лекарственного средства непосредственно в дыхательные пути. Наиболее широкое применение данный метод получил у пациентов с бронхиальной астмой (БА) и хронической обструктивной болезнью легких (ХОБЛ). Небулайзерную терапию также используют у больных острыми респираторными заболеваниями, у пациентов, страдающих бронхиолитом, бронхоэктазией, муковисцидозом, легочной гипертензией [1, 2]. Успешное проведение ингаляционной терапии зависит как от правильного выбора препарата, так и от способа доставки лекарства в дыхательные пути. К основным типам систем доставки относятся дозированные аэрозольные ингаляторы (ДАИ), дозированные порошковые ингаляторы (ДПИ), жидкостные ингаляторы (soft mist inhalers) и небулайзеры.
Практика показала, что небулайзерная терапия в ряде случаев оказалась эффективнее лечения с использованием портативных устройств. Небулайзеры решают проблемы координации вдоха и ингаляции, увеличивают депозицию лекарственного вещества в дыхательных путях, обеспечивая тем самым гарантированное поступление в легкие достаточной дозы препарата [1].В зависимости от вида энергии, превращающей жидкость в аэрозоль, выделяют следующие типы небулайзеров:
1) компрессорные (струйные), использующие струю газа;
2) ультразвуковые, использующие энергию колебаний пьезокристалла;
3) мембранные (электронно-сетчатые), использующие вибрирующую мембрану или пластину с множественны-ми микроскопическими отверстиями, через которую пропускается жидкая лекарственная субстанция [1].
Создание электронно-сетчатых (mesh) ингаляторов стало значительным шагом на пути усовершенствования небулайзерных систем. Несмотря на малые размеры, эти ингаляторы создают высокую респирабельную фракцию частиц аэрозоля (более 70% частиц имеют размер менее 5 мкм). Приборы обеспечивают короткое время ингаляции (примерно 3 мин) и минимальные потери лекарства в окружающую среду за счет пространственного накопителя и системы клапанов в распылителе, что делает терапию более эффективной и в то же время экономичной [3].
Возможные риски и рекомендации регулирующих органов
Вспышка коронавирусной инфекции (SARS-CoV-2) вызвала и продолжает вызывать споры о безопасности при-менения нейбулайзеров в условиях пандемии.Авторы ряда зарубежных публикаций обращают внимание на риск появле-ния опасных выбросов (аэрозолей и капель как источника респиратор-ных патогенов) в ходе проведения аэрозольной терапии, являющейся важной частью клинического ведения пациентов с респираторными заболе-ваниями. Так, в материале, размещенном на сайте Национального центра биотехнологической информации (NCBI), сообщается, что доставка аэрозольных препаратов пациентам с COVID-19 может усугубить ситуацию с распространением нового корона-вируса среди медицинских работни-ков, непосредственно оказывающих помощь пациентам с подтвержденным диагнозом COVID-19 в стационарных условиях.
Другой проблемой является дефицит информации в этой области клинической практики. Поэтому, советуют эксперты, очень важно объяснять врачам и пациентам, как следует применять аэрозольные препараты пациентам с COVID-19 (с легкой, средней и высокой интенсивностью), чтобы защитить персонал от воздействия выдыхаемого пациентом воздуха. Для минимизации риска заражения рекомендуется: использовать mesh-небулайзеры, вставлять фильтры в небулайзерную систему непосредственно перед ингаляцией, а в случаях, когда больной бодрствует и может выполнять определенные дыхательные процедуры, использовать ДАИ под давлением или ДПИ для доставки аэрозольных препаратов. В ситуации когда пациенты с острой дыхательной недостаточностью не могут генерировать адекватный поток вдоха, следует использовать небулайзеры с присоединенным мундштуком или носовой канюлей [4]. Следует отметить, что в руководстве «Аэрозоль-генерирующие процедуры и пациенты с подозрением на инфекцию или с подтвержденным COVID-19» Департамента здравоохранения Миннесоты (MDH) от 5 мая 2020 г. (рекомендации MDH в целом согласуются с рекомендациями центров по контролю заболеваний (CDC)) упоминается обзорная статья 2012 г., в которой говорится об отсутствии существенных доказательств риска передачи заражения патогенами при использовании небулайзеров.
Там же размещена информация о том, что в действующем в Великобритании руководстве по профилактике коронавирусной инфекции COVID-19 небулайзеры не перечислены среди потенциальных источников заражения. Это связано с тем, что распыление лекарственного раствора до аэрозоля происходит в камере, и только потом осуществляется его подача в дыхательные пути больного. Согласно руководству MDH, небулайзерная терапия, вероятно, представляет меньший риск заражения, чем другие аэрозоль-генерирующие процедуры. В то же время возможна генерация вирусного аэрозоля с близкого расстояния. С целью минимизации этого потенциального риска MDH рекомендует медработникам использовать во время терапии средства защиты (надевать респиратор или маску, защитные очки, перчатки и халат), закрывать дверь помещения, в котором пациент применяет небулайзер. После подготовки больного к проведению небулайзерной терапии медикам следует отойти на безопасное расстояние (6 футов
1,8 м) от пациента либо находиться за дверью [5].
Ингаляции при коронавирусе
Важное о коронавирусе
Ингаляции небулайзером при коронавирусе увлажняют слизистую оболочку верхних отделов дыхательной системы, усиливают местный иммунитет. Процедуру можно делать только при легком течении болезни по рекомендации врача. В тяжелых случаях ингаляции могут усугубить патологический процесс.
Можно ли делать ингаляции при коронавирусе
Утвержденных протоколов лечения коронавирусной инфекции пока нет, врачам при назначении терапии приходится ориентироваться на временные рекомендации Минздрава, а также успешный собственный и опыт коллег.
Поэтому насчет того, делать ли ингаляции при коронавирусе, среди медиков немало разногласий. Но все врачи едины в том, что даже если и делать, то только людям:
Ингаляции при коронавирусе — не основной метод лечения, а только вспомогательный. Но делать их с использованием горячего пара, картошки или других подручных средств нельзя. Такие процедуры могут привести к ожогу слизистых оболочек дыхательных органов, усилят их отек и только ухудшат состояние.
Помогает ли ингаляционная терапия при КОВИДе
Единственный способ ингаляций, который допустим для больных коронавирусом — при помощи небулайзера. Аппарат создает мелкодисперсный пар комнатной температуры, который легко проникает в бронхи и легкие, эффективно увлажняет слизистые, помогает избавиться от густой мокроты.
Хороший эффект ингаляции при помощи небулайзера дают на начальном этапе болезни. Врач может рекомендовать дышать прохладным паром в случае заложенности носа, сухости и першения в горле. Без предварительной консультации с доктором делать ингаляции нельзя.
Врачи советуют пользоваться небулайзером, если дома нет увлажнителя воздуха. Тем, у кого влажность воздуха в помещении 45-50% небулайзер не нужен.
Взрослым
Вдыхание пара при коронавирусе без разрешения врача может осложнить течение болезни. Ингаляция при легком течении патологии облегчает состояние, но не устраняет воспаление и не борется с вирусом. Поэтому крайне важно выполнять назначения врача и не заниматься самолечением.
Детям
Требования к ингаляционной терапии у детей еще более жесткие, чем для взрослых пациентов. Ингаляции разрешены исключительно по назначению доктора и под постоянным контролем взрослых. Во время процедуры важно придерживаться правил безопасности:
Перед ингаляцией обязательно нужно измерить температуру. Если она превышает 38 градусов, процедуру не проводят. Ингаляции делают только, когда состояние малыша стабильно.
Виды ингаляций
Для процедуры при коронавирусе используют разные виды ингаляторов.
Пульмикорт (активное вещество Будесонид) для ингаляций при коронавирусе очень удобен. Карманная конструкция (турбухалер) не занимает много места, содержит 200 доз лекарства. Чтобы ввести его в дыхательные пути необходимо снять крышечку, поднести корпус ко рту, обхватить губами мундштук. После этого нажать на корпус и одновременно сделать глубокий вдох.
Активное вещество в ингаляторе относится к группе глюкокортикоидных гормонов. Оно снимает отек слизистой дыхательных органов, тормозит воспалительный процесс. Использовать Пульмикорт при коронавирусе можно в исключительных случаях по назначению врача.
Ингаляторы типа PH&HM подают аэрозоль еще до вдоха. Это позволяет избежать оседания лекарственного вещества в верхних отделах дыхательной системы и обеспечивает транспорт препарата в нижние, что очень важно для эффективного лечения.
Ингалятор компрессорного типа можно использовать в целях профилактики на начальной стадии коронавируса, когда нужно только увлажнить слизистые. Но при необходимости в компрессорный ингалятор можно заправить лекарство. Недостаток ингаляторов с компрессором — шум во время работы.
Самый удобный и совершенно бесшумный — небулайзер Мэш. Он распыляет мелкодисперсные капли и облегчает транспортировку лекарства к воспаленным клеткам. Мэш-ингалятор очень удобен, но стоит дороже остальных аппаратов.
В домашних условиях
Дома ингаляции делают для увлажнения дыхательных путей, а также введения в них лекарств. Процедуру проводят только по назначению врача. Он же определяет выбор и дозировку препарата, а также частоту и количество процедур.
После ингаляции необходимо находиться в хорошо проветренном помещении, где была сделана влажная уборка.
В больнице
При тяжелом течении коронавирусной болезни ингаляции не назначаются. Но, если все же необходима процедура, то условиях стационара ее делает медсестра физиотерапевтического кабинета или палатная. Для процедуры используется стерильная маска.
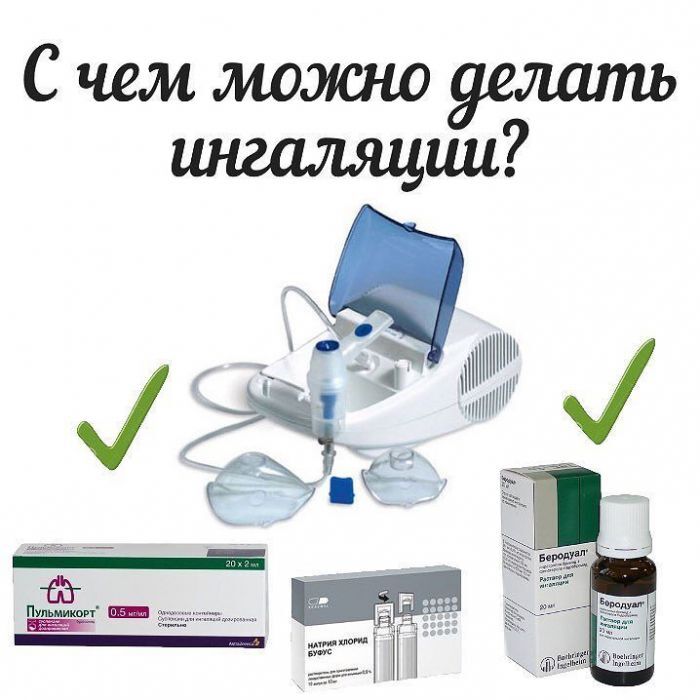
С чем делать ингаляции при COVID-19
Для ингаляций при коронавирусе применяется натрия хлорид изотонический, растворы с лекарствами.
Лекарственные средства
Лекарство, которое будет наиболее эффективным при коронавирусе, определяет врач, ориентируясь на состояние пациента. Зачастую назначаются препараты с бронхорасширяющим, противоотечным эффектом. Также рекомендуются ингаляции с физраствором, содовым раствором.
Не рекомендуется при проведении очистительных процедур применять препараты, подавляющие кашель, так как они вызывают застойные процессы в дыхательной системе.
Антибактериальные препараты назначает только врач. При легком течении болезни в них нет необходимости. При тяжелой форме болезни их назначают в стационаре, если к вирусной присоединилась бактериальная инфекция.
Иммуномодуляторы в виде ингаляций в острый период не рекомендованы. Их применение может вызвать нежелательные эффекты.
Лазолван при коронавирусе для ингаляций не применяют. Слишком активное разжижение мокроты может ухудшить состояние больного и спровоцировать сильный кашель. Использование Лидокаина при лечении коронавируса не оправдано.
Содовые ингаляции
Эффективность процедуры с применением содового раствора при коронавирусе не доказана. Но считается, что ингаляция увлажняет и смягчает слизистую дыхательных путей, а при бронхите разжижает густую мокроту и облегчает ее выведение.
Для ингаляции раствор готовят из расчета 1 ч. л. соды на 1 л горячей кипяченой воды. Все смешивают до полного растворения, дают остыть до температуры 40 градусов. Затем раствор заливают в ингалятор и делают процедуру.
Дышать содовым раствором по-старинке, “над кастрюлей” при коронавирусе нельзя. Такая процедура неэффективна, а часто даже вредна.
Ингаляции с Беродуалом
Беродуал относится к группе бронходилататоров. Его назначают во время пневмонии чтобы уменьшить одышку у больных с бронхиальной астмой и хронической обструктивной болезнью легких.
Для ингаляции готовят раствор из 20 капель Беродуала и натрия хлорида 0,9%. Доводят объем до 4 мл и вливают в небулайзер. Иногда врачи рекомендуют комбинировать Беродуал с Пульмикортом.
Бронхорасширяющие аэрозоли ( Сальбутамол, Беротек) тоже применяются чтобы снять бронхоспазм. Их при коронавирусе нужно вводить с помощью портативного баллончика (турбухалера) или небулайзера.
Ингаляции физраствором
Ингаляцию с физраствором назначают чтобы увлажнить слизистые, облегчить кашель, если он очень сухой. После процедуры густой секрет становится более жидким и легко выходит наружу. Ингаляция с физраствором в первые дни болезни поддерживает местный иммунитет.
Спиртовые ингаляции
В сети немало информации о том, что ингаляции со спиртом помогают при коронавирусе. Это ошибочное мнение. На самом деле, спирт применяется в медицине, как пеногаситель в случае отека легких. Эта процедура относится к разряду мер экстренной помощи и проводится исключительно в стационаре под строгим контролем врача.
Как делать ингаляции — правила применения ингаляторов
Ингаляция создает нагрузку на ослабленный организм. Поэтому перед процедурой и после нее в течение 1-1,5 часа нужно избегать физического напряжения, не рекомендуется принимать пищу.
За 30 минут перед ингаляцией стоит выпить 200 мл слегка теплой воды. После процедуры нужно полежать 30-40 минут. В это время стоит избегать нагрузки на горло.
Тем, кто делает ингаляции, необходимо придерживаться несложных правил:
Длительность ингаляции 5-10 минут. Обычно врачи рекомендуют делать 1 или 2 ингаляции в день на протяжении 7-10 дней.
Что нельзя делать
Во время ингаляции нельзя делать резкие глубокие вдохи. Они могут спровоцировать бронхоспазм.
Запрещается курить на протяжении часа до и после процедуры (для больных коронавирусом необходимо вообще отказаться от вредной привычки до полного восстановления).
Противопоказания к ингаляционной терапии
При коронавирусе ингаляции противопоказаны при температуре выше 37,5 градусов. В списке запретов к процедуре и другие патологические состояния:
Запрещено делать процедуру людям с повышенной чувствительностью к лекарствам, которые используются для ингаляции.
Ингаляции после коронавируса
В период восстановления после коронавируса врачи назначают индивидуальную программу в зависимости от степени поражения легких. В комплекс входят дыхательные упражнения, массаж, а также ингаляции. Для них рекомендуется использовать минеральную воду (Боржоми), Физраствор. При необходимости могут быть рекомендованы бронхорасширяющие средства (назначаются астматикам, больными ХОБЛ).
Делать ингаляции с муколитическими средствами (Лазолваном и другими) нельзя, они провоцируют кашель.
Ингаляции для профилактики COVID-19
Врачи рекомендуют ингаляции для профилактики коронавируса только для увлажнения слизистых оболочек дыхательных путей. Но считать, что после ингаляций человек будет защищен от инфекции, не стоит. Вирус не “сидит” в ротовой полости и в носу, а уже через несколько часов через чувствительные рецепторы проникает в ткани и очень быстро распространяется по всему дыхательному тракту.
По мнению врачей, снизить количество вирионов на слизистых можно при помощи орошения носа и горла солевыми растворами. Но для этого лучше использовать готовые аптечные средства.
Не менее полезно поддержание влажности воздуха в помещении около 50%. А снижает концентрацию вируса в воздухе частое проветривание, регулярная влажная уборка с дезинфицирующим средством. Для профилактики коронавируса такой комплекс мер медики считают более эффективным, чем ингаляции.
Отзывы врачей об ингаляции при КОВИД
В сети можно найти много вопросов о том, почему нельзя делать ингаляции при коронавирусе. По отзывам врачей, процедура имеет смысл только при легком течении болезни. Пациентам со среднетяжелым и тяжелым течением патологического процесса ингаляции категорически не рекомендованы. Они ускоряют распространение инфекции в легочной ткани, делают болезнь еще более тяжелой.
Вместо ингаляций доктора рекомендуют обильное питье — настой плодов шиповника, морс из клюквы или брусники. Хорошо помогает минеральная вода — Нагутская, Славянская. Выпивать необходимо не менее 2 л в сутки жидкости (если нет противопоказаний со стороны сердца и почек).
Отзывы лечивших коронавирус ингаляциями
Когда заболела коронавирусом, сильно першило горло. Врач разрешила делать ингаляцию с физраствором пока нет температуры. Мне процедура помогала часа на 4, потом я повторяла ее. Еще очень много пила и сосала леденцы с антисептиком для горла. Оно перестало беспокоить уже через 3 дня. Других симптомов болезни не было.
Мария, 35 лет
Дома есть небулайзер, поэтому жена, как только я заболел, решила лечить меня ингаляциями. Но когда пришла врач и послушала меня, запретила дышать паром. Вместо этого назначила антибиотики и витамины, сказала много пить и поставить увлажнитель воздуха.
Юрий, 50 лет
У меня болела коронавирусом вся семья, но более-менее легко. Только младшая дочка начала подкашливать. Педиатр после осмотра разрешила делать ингаляции с физраствором. Мы делали их 2 раза ежедневно в течение недели. К счастью, кашель не опустился вниз, на 4-й день появились сопли, но мы с ними справились.
Вероника, 26 лет
Ингаляции во время коронавируса делала по разрешению доктора, использовала физраствор. Но так как я астматик, то еще пользовалась свои портативным ингалятором с сальбутамолом. Очень боялась, что мои легкие не выдержат инфекции. Но все обошлось благополучно. Считаю, что осложнений не наступило потому что я была под контролем своего аллерголога и точно выполняла все его назначения.
Снежана, 32 года
Ингаляции при коронавирусе не входят в стандартную схему терапии. Врачи разрешают дышать прохладным паром только, если болезнь протекает легко. Пациентам со среднетяжелым и тяжелым течением коронавируса ингаляции не назначают.