Информация о ВРТ (вспомогательные репродуктивные технологии) программах ЭКО.
Вспомогательные репродуктивные технологии (ВРТ) представляют собой методы лечения бесплодия, при применении которых отдельные или все этапы зачатия и раннего развития эмбрионов осуществляются вне материнского организма.
Мужчина и женщина, как состоящие, так и не состоящие в браке, имеют право на применение вспомогательных репродуктивных технологий при наличии обоюдного информированного добровольного согласия на медицинское вмешательство.Одинокая женщина также имеет право на применение вспомогательных репродуктивных технологий при наличии ее информированного добровольного согласия на медицинское вмешательство.
Для определения показаний к применению ВРТ и установления причин бесплодия осуществляется:
Рекомендуемая длительность обследования для установления причин бесплодия составляет 3-6 месяцев.
В случае, если после установления причины бесплодия проведенное лечение, включая лапароскопическую и гистероскопическую коррекцию, стимуляцию овуляции и терапию мужского фактора бесплодия признано неэффективным (беременность в течение 9-12 месяцев не наступила), пациенты направляются на лечение с использованием ВРТ. Женщины старше 35 лет по решению консилиума врачей направляются на лечение с использование ВРТ до истечения указанного срока.
При подготовке к программе ВРТ для определения относительных и абсолютных противопоказаний к применению ВРТ мужчине и женщине проводится обследование, которое включает:
Женщинам выполняются:
Женщинам старше 35 лет проводится маммография. Женщинам до 35 лет выполняется ультразвуковое исследование молочных желез, при выявлении по результатам ультразвукового исследования признаков патологии молочной железы проводится маммография.
Женщинам, имеющим в анамнезе (в том числе у близких родственников) случаи врожденных пороков развития и хромосомных болезней, женщинам, страдающим первичной аменореей, назначается осмотр (консультация) врача-генетика и исследование хромосомного аппарата (кариотипирование).
При выявлении эндокринных нарушений назначается осмотр (консультация) врача-эндокринолога, проводится ультразвуковое исследование щитовидной железы и паращитовидных желез, почек и надпочечников.
Мужьям (партнерам) женщин выполняется исследование эякулята.
При выявлении патологии органов малого таза пациенткам выполняется лапароскопия и гистероскопия. В случае наличия гидросальпинкса (жидкости в трубах) выполняется тубэктомия (удаление маточных труб).
Выявленные при проведении лапароскопии субсерозные и интерстициальные миоматозные узлы, по расположению и размерам (более 4 см) способные оказать негативное влияние на течение беременности, удаляют. При обнаружении во время гистероскопиисубмукозныхмиоматозных узлов, полипов эндометрия выполняется гистерорезектоскопия.
Показаниями для проведения базовой программы ЭКО являются:
Ограничениями к применению программы ЭКО являются:
Проведение базовой программы ЭКО состоит из следующих этапов:
Решение о дальнейшей тактике (донорство, криоконсервация, утилизация) в отношении лишних половых клеток (эмбрионов) принимает лицо, которому принадлежат данные половые клетки (эмбрионы), с оформлением письменного согласия и договора о донорстве и криоконсервации с указанием срока их хранения.
Поддержка лютеиновой фазы стимулированного менструального цикла, направленная на прикрепление и дальнейшее развитие перенесенного в матку эмбриона, проводится лекарственными препаратами прогестеронового ряда.
Через 12-14 дней от момента переноса эмбрионов проверяется ХГЧ крови или мочи для диагностики наступления беременности. Ультразвуковая диагностика беременности проводится с 21 дня после переноса эмбрионов.
В случае диагностики многоплодной беременности в целях профилактики осложнений во время беременности, родов и в перинатальном периоде у новорожденных, связанных с многоплодием, проводится операция редукции эмбриона (ов) при наличии информированного добровольного согласия.
Число эмбрионов, подлежащих редукции, определяется женщиной с учетом рекомендации лечащего врача.
Выбор сохраняемых и подлежащих редукции эмбрионов должен проводиться с учетом данных ультразвукового исследования, характеризующих их состояние, в сроке до 12 недель беременности.
Доступ к эмбрионам (трансвагинальный, трансцервикальный, трансабдоминальный) и метод прекращения их развития выбирается в каждом конкретном случае лечащим врачом.
Абсолютными противопоказаниями для проведения операции по уменьшению числа развивающихся эмбрионов являются острые воспалительные заболевания любой локализации.
Относительным противопоказанием для проведения операции по уменьшению числа развивающихся эмбрионов является угроза прерывания беременности.
Инъекция сперматозоида в цитоплазму ооцита (ИКСИ)
При плохих показателях спермограммы оплодотворение полученных ооцитов (женских яйцеклеток) проводят с помощью операции ИКСИ. Отобранные под большим увеличением микроскопа самые лучшие сперматозоиды специальной иглой вводятся внутрь яйцеклетки.
Показаниями для инъекции сперматозоида в цитоплазму ооцита являются:
Иногда для получения сперматозоидов приходится прибегать к хирургическому вмешательству.
Показаниями к хирургическому получению сперматозоидов являются:
Противопоказаниями для хирургического получения сперматозоидов являются острые инфекционные заболевания любой локализации.
Рассечение блестящей оболочки эмбриона (хэтчинг).
Перед переносом эмбрионов в полость матки иногда проводится операция хетчинга. Хетчинг – это нанесение насечек на оболочку эмбриона. Эта процедура повышает вероятность имплантации, т.е. закрепления эмбриона в полости матки. Хетчинг может проводиться в следующих случаях:
Криоконсервация половых клеток, тканей репродуктивных органов и эмбрионов
Граждане имеют право на криоконсервацию и хранение своих половых клеток, тканей репродуктивных органов и эмбрионов (биоматериалы) за счет личных средств и иных средств, предусмотренных законодательством Российской Федерации.
Криоконсервация и хранение биоматериала пациентов осуществляется на основании заключенных договоров.
Использование донорских ооцитов
При отсутствии собственных половых клеток (ооцитов) или плохом их качестве, а также в случае имеющихся у женщины генетически обусловленных наследственных заболеваний в программе ЭКО могут использоваться донорские ооциты. Донорами ооцитов имеют право быть женщины в возрасте от 18 до 35 лет, физически и психически здоровые, прошедшие медико-генетическое обследование. Донорами ооцитов могут быть как неанонимные, так и анонимные доноры.
Показаниями для использования донорских ооцитов в программах ВРТ являются:
На донора ооцитов оформляется индивидуальная карта донора ооцитов.
При проведении ВРТ с использованием донорских ооцитов стимуляция суперовуляции и пункция фолликулов яичника для получения яйцеклеток проводится у женщины-донора. Противопоказаними к получению ооцитов у донора является наличие у нее заболеваний (состояний), включенных в Перечень противопоказаний.
Донорство ооцитов осуществляется при наличии информированного добровольного согласия женщины-донора на проведение стимуляции суперовуляции, пункции яичников и использование ее ооцитов для других пациентов.
Врач-акушер-гинеколог проводит медицинский осмотр донора ооцитов перед каждой попыткой ЭКО и осуществляет контроль за своевременностью проведения и результатами лабораторных исследований в соответствии с планом обследования.
Использование донорской спермы
Донорами спермы имеют право быть мужчины в возрасте от 18 до 35 лет, физически и психически здоровые, прошедшие медико-генетическое обследование. Донорами спермы могут быть как неанонимные, так и анонимные доноры.
Показаниями для проведения ЭКО с использованием донорской спермы являются:
Донорство спермы осуществляется при наличии согласия мужчины-донора после прохождения клинического, лабораторного, медико-генетического обследования.
Для облегчения процедуры выбора донора формируется список доноров спермы с указанием информации о внешних данных донора (рост, вес, цвет глаз, цвет волос, форма носа, ушей и иные), а также результатов медицинского, медико-генетического обследования донора, его расы и национальности.
Разрешается применение только криоконсервированной донорской спермы после получения повторных (через шесть месяцев после криоконсервации) отрицательных результатов обследования донора на сифилис, ВИЧ и гепатиты.
Использование донорских эмбрионов
Эмбрионы для донорства могут быть получены в результате оплодотворения донорских ооцитов донорской спермой.
С целью донорства могут быть использованы эмбрионы, оставшиеся после проведения ЭКО пациентам при условии их обоюдного письменного согласия.
Разрешается применение не подвергнутых криоконсервации и криоконсервированных донорских эмбрионов.
При использовании донорских эмбрионов реципиентам должна быть представлена информация о внешних данных доноров, а также результатах медицинского, медико-генетического обследования доноров, их расе и национальности.
Показаниями для проведения ЭКО с использованием донорских эмбрионов являются:
Суррогатное материнство
Суррогатной матерью может быть женщина в возрасте от двадцати до тридцати пяти лет, имеющая не менее одного здорового собственного ребенка, получившая медицинское заключение об удовлетворительном состоянии здоровья, давшая письменное информированное добровольное согласие на медицинское вмешательство. Женщина, состоящая в браке, зарегистрированном в порядке, установленном законодательством Российской Федерации, может быть суррогатной матерьютолько с письменного согласия супруга. Суррогатная мать не может быть одновременно донором яйцеклетки.
Показаниями к применению суррогатного материнства являются:
При реализации программы суррогатного материнства проведение базовой программы ЭКО состоит из следующих этапов:
Искусственная инсеминация спермой мужа (партнера) или донора
а) со стороны мужа (партнера):
б) со стороны женщины:
При ИИ донорской спермой допускается применение только криоконсервированной спермы.
Показаниями для проведения ИИ спермой мужа (партнера) являются:
а) со стороны мужа (партнера):
б) со стороны женщины:
Противопоказаниями для проведения ИИ у женщины являются непроходимость обеих маточных труб и заболевания, указанные в Перечне противопоказаний.
Ограничениями для проведения ИИ являются неудачные повторные попытки ИИ (более 3-х).
Решение об использовании спермы мужа (партнера) или донора принимается пациентами на основании предоставленной врачом полной информации о количественных и качественных характеристиках эякулята, преимуществах и недостатках использования спермы мужа (партнера) или донора.
ИИ может применяться как в естественном цикле, так и с использованием стимуляции овуляции и суперовуляции (при ановуляции), с применением лекарственных препаратов, зарегистрированных в установленном порядке на территории Российской Федерации, в соответствии с инструкцией по применению.
Применение ВРТ у ВИЧ-инфицированных пациентов
ВИЧ-инфекция не является противопоказанием к отбору пациентов для оказания медицинской помощи с использованием ВРТ.
По эпидемиологическим показаниям ВРТ проводится в дискордантных парах (когда ВИЧ-инфекция диагностирована только у одного партнера) с целью снижения риска инфицирования партнера при попытке зачатия.
Противопоказаниями к проведению ВРТ у ВИЧ-инфицированных пациентов являются заболевания (состояния), включенные в Перечень противопоказаний.
ВРТ рекомендуется проводить при достижении неопределяемого уровня РНК ВИЧ в крови в двух последовательных исследованиях, сделанных с интервалом не менее 3 месяцев. В случае отсутствия полного подавления РНК ВИЧ в ходе антиретровирусной терапии вопрос о проведении ВРТ решается консилиумом врачей.
Мужчине и женщине перед началом лечения с использованием ВРТ проводится обследование, за исключением анализа на антитела к ВИЧ, который ВИЧ-позитивному пациенту не проводится.
Мужчине и женщине, независимо от наличия у них ВИЧ-инфекции, или одинокой ВИЧ-инфицированной женщине назначается консультация врача-инфекциониста Центра по профилактике и борьбе со СПИД и инфекционными заболеваниями по вопросу снижения риска передачи ВИЧ-инфекции партнеру и будущему ребенку, по результатам которой оформляется выписка из медицинской документации с указанием стадии и фазы ВИЧ-инфекции, результатов лабораторного обследования в течение последних 3 месяцев (уровень лимфоцитов (СД 4), вирусная нагрузка) и медицинского заключения о возможности проведения ВРТ в настоящее время или целесообразности отсрочить проведение ВРТ до достижения субклинической стадии заболевания, фазы ремиссии и неопределяемого уровня РНК ВИЧ.Женщинам с ВИЧ-инфекцией перед проведением ВРТ рекомендуется лечение антиретровирусными лекарственными препаратами независимо от наличия клинических и лабораторных показаний к их назначению. Неинфицированному пациентувыдается медицинское заключение об отсутствии ВИЧ-инфекции.
Работу с образцами спермы, фолликулярной жидкости, эмбрионами ВИЧ-инфицированных, инвазивные манипуляции у пациентов с ВИЧ-инфекцией следует проводить в специально выделенные для этого часы/дни либо в отдельных помещениях. После завершения работ проводится уборка и дезинфекция лабораторных помещений и использованного оборудования.
Особенности использования ВРТ у серодискордантных пар в случае,
когда ВИЧ-инфицирован только мужчина
При консультировании специалистом Центра ВРТ, женщине и мужчине предоставляется подробная информация о методе, о вероятности риска инфицирования женщины при ЭКО, ИКСИ, ИИ специально подготовленными сперматозоидами мужа (партнера).
Перед использованием ВРТ ВИЧ-дискордантные мужчина и женщина должны использоватьпрезерватив при каждом половом контакте в период проведения процедуры и во время беременности.
По данным клинико-лабораторного обследования в Центре по профилактике и борьбе со СПИД и инфекционными заболеваниями необходимо убедиться в том, что женщина перед проведением ВРТ не инфицирована ВИЧ.
При отсутствии у мужчины и женщины бесплодия возможно использование метода ИИ женщины без проведения стимуляции суперовуляции или с таковой по показаниям. При наличии факторов бесплодия у дискордантной супружеской пары применяются другие методы ВРТ.
В случае отказа мужчины и женщины от использования донорской спермы применяется специально подготовленная (отмытая) сперма мужа (партнера).
Для контроля качества подготовленной спермы рекомендуется проведение проверки супернатанта (надосадочной жидкости после центрифугирования или седиментации) на наличие ВИЧ-инфекции.
При определении ВИЧ-инфекции в полученном супернатанте он не используется в программах ВРТ, и пациентам рекомендуется использование донорской спермы.
Возможно проведение криоконсервации дополнительной порции специально подготовленной (отмытой) ВИЧ-отрицательной порции спермы ВИЧ-инфицированного мужчины.
Наблюдение врачом-инфекционистом Центра по профилактике и борьбе со СПИД и инфекционными заболеваниями женщины, беременность у которой наступила в результате ВРТ, проводится в течение всей беременности.
Особенности проведения ВРТ ВИЧ-инфицированной женщине
Перед проведением ВРТ женщине с ВИЧ-инфекцией проводится дополнительное консультирование врачом-инфекционистом Центра по профилактике и борьбе со СПИД и инфекционными заболеваниями и/или специалистом Центра ВРТ по вопросу предупреждения передачи ВИЧ-инфекции от матери ребенку.
При назначении женщине лекарственных препаратов фармакотерапевтической группы эстрогенов и гестагенов следует учитывать их лекарственное взаимодействие с антиретровирусными лекарственными препаратами.
Стимуляцию овуляции целесообразно проводить на фоне лечения антиретровирусными лекарственными препаратами, независимо от наличия показаний к началу лечения ВИЧ-инфекции. При наступлении беременности антиретровирусную терапию следует продолжить на весь период гестации до родов. В период беременности не рекомендуется проведение инвазивных медицинскихвмешательств (кордоцентез, взятие ворсин хориона, редукцию многоплодной беременности, хирургичекую коррекцию истмико-цервикальной недостаточности и т.д.), которые могут привести к увеличению риска передачи ВИЧ-инфекции от матери ребенку.
При проведении ЭКО (ИКСИ) рекомендуется переносить один эмбрион, перенос 2-х эмбрионов должен быть обусловлен клинической и эмбриологической целесообразностью и согласован с пациентами.
Перечень противопоказаний к проведению базовой программы
вспомогательных репродуктивных технологий
Некоторые инфекционные и паразитарные болезни:
— при стадии 1, 2А, 2Б, 2В – рекомендуется отложить использование ВРТ до перехода заболевания в субклиническую стадию;
4. Сифилис у мужчины или женщины – использование ВРТ возможно после излечения.
5. Острые воспалительные заболевания любой локализации у женщины являются противопоказанием к использованию ВРТ до их излечения.
Новообразования:
Болезни крови и кроветворных органов:
Болезни эндокринной системы, расстройства питания и нарушения обмена веществ:
Психические расстройства:
Болезни нервной системы:
Болезни системы кровообращения:
Болезни органов дыхания:
Болезни органов пищеварения:
Болезни мочеполовой системы:
Беременность, роды и послеродовый период:
Болезни костно-мышечной системы и соединительной ткани:
Врожденные пороки развития:
Травмы, отравления и другие воздействия внешних причин:
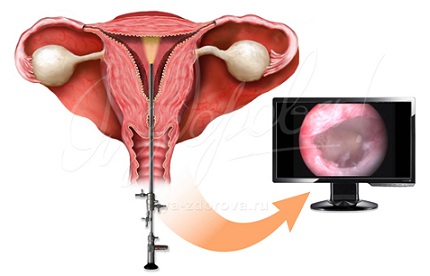
Гистероскопия перед ЭКО
Показания к проведению гистероскопии перед ЭКО
Гистероскопия считается совершенно безопасным методом, не угрожает женскому здоровью и не мешает забеременеть. Во многих случаях данное обследование является необходимым перед проведением ЭКО.
Показания, при которых врач назначает процедуру:
Главным преимуществом гистероскопии считается высокая информативность. Врач может определить точное расположение и степень распространения заболевания, а также провести биопсию клеток с пораженного участка для дальнейшего исследования и исключения онкологических состояний. Невозможно достичь такой же информативности и точности при УЗИ.
Зачем нужна гистероскопия перед ЭКО
Гистероскопия не является обязательной процедурой перед ЭКО, но репродуктологи предпочитают иметь результаты данного обследования до проведения процедуры.
Она позволяет повысить эффективность ЭКО, так как если вовремя не выявлены образования, которые мешают имплантации эмбриона, то даже при соблюдении всех правил, беременность может не наступить.
В дальнейшем данный метод позволяет скорректировать схему протокола ЭКО и тактику лечения.
Как проходит процедура?
Гистероскопия может быть диагностическая и хирургическая. Диагностическая проводится для постановки диагноза и в некоторых случаях с целью контроля после оперативного лечения.
Во время хирургической гистероскопии врач может удалить полип, рассечь внутриматочную спайку или убрать патологические очаги эндометриоза без существенного повреждения эндометрия. Если данные заболевания своевременно не устранить, они становятся причиной неудачи искусственного оплодотворения.
При проведении любой гистероскопии характерен такой ход операции:
В случае, если во время гистероскопии перед ЭКО не были выявлены заболевания, то вступление в протокол ЭКО возможно уже в течении 2 последующих циклов по назначению вашего лечащего врача.
В какой день менструального цикла проводится гистероскопия, и как подготовиться к этой процедуре, проконсультирует лечащий врач.
Если вам нужна гистероскопия в Краснодаре, обращайтесь к нам. В нашем центре ЭКО используются самые передовые технологии в области репродуктивной медицины, которые позволяют нам добиваться высоких результатов при ЭКО, а также благодаря современному оснащению клиники мы можем провести полную диагностику женского здоровья.
Гистероскопия: противопоказания и восстановительный период
Основные противопоказания к операции
К процедуре не допустят пациентку, страдающую острым инфекционным заболеванием (воспалением легких, пиелонефритом, гриппом и так далее). Гистероскопия не будет назначена женщине с диагнозом острое воспаление половых органов. Если по результатам анализов выявлена III или IV степень чистоты гинекологического мазка, пациентке также будет отказано в проведении малоинвазивной операции, поскольку существует высокий риск занести инфекцию в матку.
Во время месячных плановая гистероскопия не проводится. Обычно ее назначают на 5-7 день цикла для выявления новообразований, миом, полипов (в первой фазе цикла эндометрий более тонкий, что позволяет увидеть даже крошечные дефекты). А вот очаги воспаления легче обнаружить, когда слой эндометрия более пышный (во второй половине менструального цикла, на 20-24 день). Гистероскопия матки с биопсией перед ЭКО назначается сразу по окончании месячных. Двух или трёх недель для восстановления и обновления эндометрия бывает достаточно, что позволяет пациентке уже в следующем цикле вступить в протокол.
Однако если показана экстренная гистероскопия (при интенсивном кровотечении, подозрении на присутствие в матке погибшего плодного яйца или инородных предметов), она может быть проведена в любой день цикла. При этом не важно, идет менструация или нет.
Сколько длится восстановительный период?
Это зависит от сложности операции и процедур, которые были проведены. Если пациентка перенесла офисную гистероскопию (осмотр с помощью тонкого эндоскопа), восстановление займет всего несколько часов. Обычно в этот же день женщину отпускают домой, а через двое суток разрешают вести привычный образ жизни.
Пациентка, перенесшая гистероскопию, в ходе которой не потребовалось обширное вмешательство, а эндометрий не был сильно травмирован (удаление небольшого полипа, проведение прицельной биопсии), может покинуть стены клиники через 1-3 дня. Под наблюдением врачей необходимо пробыть как минимум сутки, чтобы убедиться, что осложнений после манипуляции нет. После операции по удалению крупных миоматозных узлов, масштабного травмирования эндометрия в клинике лучше задержаться на неделю.
Однако и после выписки нужно следить за состоянием организма и помогать ему восстанавливаться. Специалисты советуют на протяжении минимум месяца:
Также лечащий врач может посоветовать отказаться от половой жизни. Сроки устанавливаются индивидуально. Если вам нужна гистероскопия в Краснодаре, обращайтесь к нам.
Как быстрее забеременеть после гистероскопии
Гистероскопия никак не влияет на зачатие и вынашивание ребёнка. Даже при заборе клеток или тканей (биопсии) организм быстро восстанавливается и в ближайшие месяцы может наступить беременность. Но и стопроцентную вероятность желаемой беременности после проведения гистероскопии гарантировать нельзя. Всё зависит от выявления возможного заболевания и сложности его дальнейшего лечения. Например, беременности будет препятствовать наличие полипов и при их обнаружении обязательно хирургическое вмешательство и удаление. После удаления полипов желательно не тянуть с беременностью и делать попытки зачатия сразу после восстановительного периода, иначе через некоторое время после хирургической гистероскопии полипы могут образоваться снова, но уже, как правило, на другом месте. Если это произойдёт, то процедуру гистероскопии придётся делать снова. Через шесть-десять месяцев после удаления полипов обычно случается долгожданная беременность. Так как причиной образования полипов зачастую является гормональной дисбаланс (нарушение нормального соотношения гормонов), то, регулярно следя за своим гормональным здоровьем, можно в несколько раз уменьшить вероятность возникновения полипов, а значит увеличить вероятность зачатия.
Но, к сожалению, некоторые патологии не всегда поддаются лечению и тогда, для того чтобы быстрее забеременеть, пациентке назначают экстракорпоральное оплодотворение (ЭКО).
Почему после гистероскопии нет месячных
Обычно после диагностического обследования матки и взятия биопсии задержек месячных не бывает, так как цикл не меняется, и месячные идут в свой срок. Но возможны некоторые отклонения, и задержка месячных после гистероскопии может составлять от 4 до 15 дней, что не должно вызывать опасений, так как сбой регулярности критических дней после гистероскопии – не является признаком беременности.
Нормализация менструального цикла зависит от степени сложности проведённой гистероскопии. После хирургической гистероскопии по удалению полипов, спаек или миомы задержка может составлять длину менструального цикла – день операции будет началом месячных, а следующие критические дни настанут вовремя по календарю. Если при гистероскопии производили выскабливание, то месячные могут также пойти с задержкой, но срок задержки не будет превышать срок месячного цикла.
Отсутствие месячных после гистероскопии и начало нового цикла во многом зависит не только от степени сложности проведённой гистероскопии, но и от индивидуальных особенностей женского организма и способности его к быстрому восстановлению. Консультации и наблюдение гинеколога при этом обязательны.
Почему после гистероскопии обильные месячные
Обильные месячные после гистероскопии могут возникнуть вследствие неблагоприятных процессов в полости матки, особенно нужно насторожиться, если выделения имеют резкий запах и сгустки. Во время хирургической гистероскопии могут травмироваться слизистая матки и маточные трубы, поэтому в период после проведения гистероскопии следует обращать особое внимание на состояние выделений – запах, цвет, количество. Нужно помнить, что не стоит заниматься самолечением, так как обильные месячные могут вызвать большую кровопотерю и существенное понижение давления, а это может привести к ослаблению организма или потере сознания. Поэтому если после проведения гистероскопии чувствуется общее недомогание, необходимо сразу обратиться к доктору.
Почему после гистероскопии нельзя заниматься сексом
После возобновления сексуальных отношений женщина может чувствовать жжение, боль, сухость и другие неприятные ощущения в интимной зоне. Эти симптомы являются допустимой нормой, и обычно со временем проходят. Но если всё же долгое время будет ощущаться дискомфорт, необходимо получить медицинскую консультацию и дальнейшие рекомендации доктора.