Управление Роспотребнадзора по Республике Марий Эл
Управление Роспотребнадзора по Республике Марий Эл
Полиомиелит: пути передачи, симптомы и меры профилактики
Полиомиелит: пути передачи, симптомы и меры профилактики
В связи с неблагополучной ситуацией по заболеваемости полиомиелитом в Сомали, Сирии, Кении, Эфиопии, Южном Судане и Камеруне, а также циркуляцией дикого полиовируса первого типа в Израиле руководство Роспотребнадзора рекомендует туроператорам и турагентствам предупреждать непривитых клиентов об угрозе заражения в случае посещения этих стран и предоставлять им исчерпывающую информацию о мерах личной профилактики.
Полиомиелит представляет собой вирусное инфекционное заболевание с фекально-оральным, воздушно-капельным, контактно-бытовым и воздушно-пылевым путями передачи. Болезнь крайне опасна тем, что при запоздалом обнаружении и лечении поражает нервную систему, вызывает полный паралич, приводит к инвалидности, а порой и к смерти пострадавшего.
Чаще всего полиомиелит поражает детей до 10 лет, но наиболее восприимчивы к заболеванию малыши младше 4 лет. Заболевание встречается и у взрослых людей, причем для них характерны более тяжелые формы.
Пик заболеваемости приходится на летне-осенний период: с августа по октябрь.
Вирус полиомиелита очень устойчив во внешней среде. В воде он может сохраняться до 100 дней, в фекалиях – до полугода. Его не убивают ни замораживание, ни высушивание. Вирус не чувствителен к моющим средствам, антибиотикам, химиопрепаратам, однако, легко разрушается под воздействием концентрированных дезинфектантов (например, хлорной извести). Он плохо переносит солнечный свет и высокие температуры и погибает при кипячении.
Источником инфекции является больной человек или вирусоноситель. Инкубационный период может длиться от 2 до 35 дней, средняя продолжительность – 5-12 дней. Первоначальными симптомами заболевания являются высокая температура, головная боль, затрудненное глотание, тошнота, рвота, вялость, сонливость, заторможенность, слабость в мышцах или напряженность мышц шеи и спины, боль в конечностях. При появлении этих тревожных признаков необходимо немедленно обратиться к врачу. Лечение полиомиелита проводится только в стационарных условиях.
На сегодняшний день единственным эффективным методом профилактики этого опасного заболевания является вакцинация. В нашей стране иммунизация против полиомиелита включена в Национальный календарь профилактических прививок. Вакцина вводится детям в 3, 4,5 и 6 месяцев. Первая ревакцинация проводится в 18 месяцев, вторая – в 20 месяцев, третья (последняя) – в 14 лет.
Сейчас для иммунизации детей применяются современные вакцины, сводящие риск возникновения постинъекционных реакций к минимуму. Первые 2 прививки делаются инактивированной вакциной, в которой содержится убитый вирус, поэтому заражение полиомиелитом невозможно. В дальнейшем в организм вводятся живые ослабленные полиовирусы, которые здоровому ребенку никакого вреда нанести не могут.
Необходимо своевременно сделать прививки, чтобы не оставить свое чадо без защиты от опаснейшего заболевания. В случае сомнений лучше направьте ребенка на медицинское обследование, пройдите дополнительную консультацию у невролога, но ни в коем случае не руководствуйтесь дилетантскими советами, широко распространенными в СМИ и Интернете.
Перед поездкой в страны, неблагополучные по полиомиелиту, нужно уточнить, сделаны ли у вас и ваших детей все прививки. Перед путешествием можно пройти однократную вакцинацию за 4 недели до отъезда.
Кроме того, с целью предотвращения заражения полиомиелитом за границей нужно соблюдать правила личной гигиены:
Справочно. В Российской Федерации последние случаи полиомиелита были зафиксированы в 2010 году («завозы» из Таджикистана). В Республике Марий Эл данное заболевание не регистрируется с 70-х годов ХХ века, благодаря высокому уровню охвата детей профилактическими прививками (ежегодно более 95%).
Роспотребнадзор (стенд)
Роспотребнадзор (стенд)
Полиомиелит и его профилактика
Полиомиелит и его профилактика
Историческая справка
Первая эффективная противополиомиелитная вакцина была создана в 1952 году американскими учеными. В CCCР в НИИ им. Чумакова была разработана и произведена своя отечественная вакцина, благодаря которой именно в СССР впервые в мире полиомиелит был ликвидирован как массовое заболевание. Вакцина широко использовалась в Японии и во всех социалистических странах.
Многолетняя деятельность по борьбе с полиомиелитом позволила Всемирной организации здравоохранения (ВОЗ) в 1988 году начать Глобальную инициативу по ликвидации этой инфекции, ключевым элементом которой является массовая иммунизация детей против полиомиелита. Несколько этапов ликвидации уже пройдено, и большинство регионов мира уже были освобождены от полиомиелита. Южная и Северная Америка были объявлены свободными от полиомиелита в 1994 году. В 2000 году полиомиелит был официально ликвидирован в 36 западных странах Тихоокеанского региона, включая Китай и Австралию. Европа, и в ее составе Россия, была объявлена свободной от полиомиелита в 2002 году.
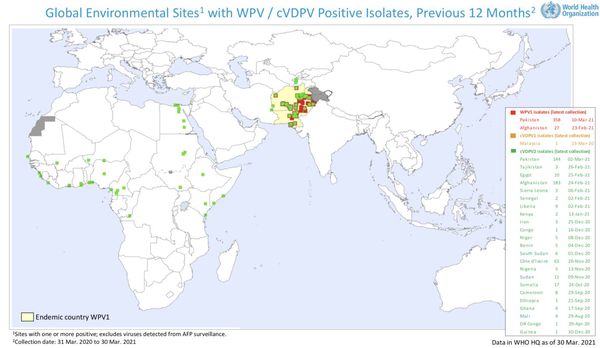
В настоящее время постоянные очаги полиомиелита сохраняются только в трех странах мира: Афганистане, Пакистане и Нигерии. При этом существуют риски завоза вируса полиомиелита и его распространения на территории других стран, прежде всего для детей, не защищенных от этой инфекции.
Что такое полиомиелит и как им можно заразиться?
Вирус полиомиелита очень устойчив во внешней среде. Хорошо переносит замораживание, высушивание. Не разрушается пищеварительными соками, антибиотиками и химиопрепаратами. В воде может сохраняться до 100 дней, в фекалиях – до полугода. Погибает при кипячении, под воздействием ультрафиолетового облучения и дезинфицирующих средств
Источник инфекции – больной человек (особенно когда болезнь протекает в легкой и стертой форме) или вирусоноситель.
Возбудитель при инфицировании выделяется через рот (несколько суток), а затем с испражнениями (несколько недель, а иногда и месяцев). Заражение может произойти воздушно-капельным путём (при кашле, чихании, разговоре), но чаще — при попадании в рот вируса через загрязнённые руки, пищу, воду. Механическими переносчиками вируса могут быть мухи.
Инкубационный период заболевания (период с момента инфицирования до появления симптомов заболевания) составляет в среднем 10-12 дней, максимально – до 35 дней.
Заболевание, как и при других кишечных инфекциях, чаще всего наблюдается в летне-осенние месяцы.
Что происходит в организме при инфицировании (заражении)?
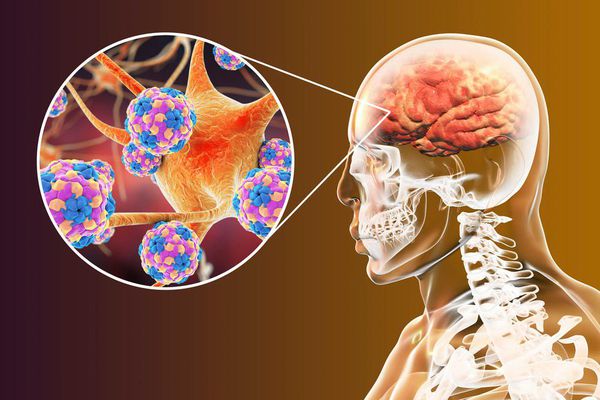
После попадания в организм вирус полиомиелита размножается в глотке и кишечнике, затем проникает в кровь и достигает нервных клеток. Под действием вируса нервные клетки разрушаются и гибнут, что ведёт к развитию парезов и параличей. Кроме поражения нервной системы в некоторых случаях развивается миокардит.
Какие симптомы заболевания?
Чаще всего после заражения вирусом развиваются легкие или стертые формы заболевания или вирусоносительство, которые имеют основное значение в распространении полиомиелита.
Носители вируса не замечают проявлений заболевания, не обращаются за медицинской помощью, при этом выделяя в большом количестве вирус в окружающую среду.
Легкие или стертые формы полиомиелита сопровождаются симптомами острого респираторного вирусного заболевания (повышение температуры, насморк, боль и покраснение в горле, головная боль, общее недомогание, потеря аппетита) или острой кишечной инфекции (тошнота, жидкий стул). Легкие или стертые формы заболевания вскоре заканчиваются выздоровлением.
Другая форма непаралитического полиомиелита – серозный менингит, течение которого сопровождается лихорадкой, головной болью, рвотой, напряжением мышц шеи, подергиванием и болью в мышцах.
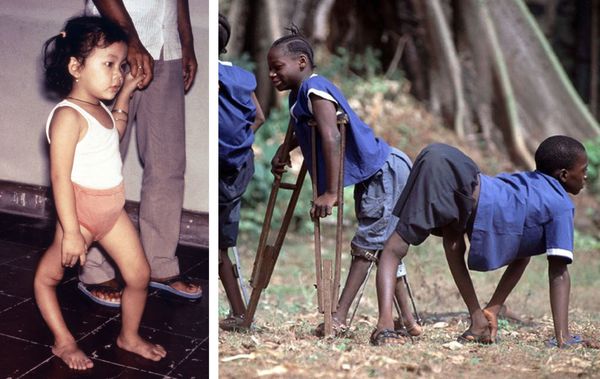
Наиболее тяжелой формой, которая приводит к инвалидности и даже летальному исходу, является паралитический полиомиелит. Болезнь начинается остро, с высокой температуры, недомогания, отказа от еды, в половине случаев появляются симптомы поражения верхних дыхательных путей (кашель, насморк) и кишечника (жидкий стул), а через 1-3 дня присоединяются симптомы поражения нервной системы (головная боль, боли в конечностях, спине), появляются парезы и параличи. Парализована может быть одна или несколько конечностей (руки и ноги). Возможны поражения дыхательной мускулатуры, что приводит к смерти.
Паралитический период длится до 2-х недель, а затем постепенно начинается восстановительный период, который продолжается до 1 года. В большинстве случаев полного восстановления не происходит, сохраняется атрофия (расстройство питания тканей) и изменение мышц, контрактуры (неподвижность костей в суставах), деформации конечностей.
Сегодня тяжелые паралитические формы возникают только у не привитых детей или у детей с нарушенной схемой иммунизации.
Что делать, если у ребенка появились признаки заболевания?
Больного ребенка срочно госпитализируют. На весь острый период заболевания назначают строгий постельный режим. Боли снимают с помощью обезболивающих препаратов, применяют тепловые процедуры. Специальных лекарств, действующих на вирус полиомиелита не существует.
Для кого опасен полиомиелит?
Полиомиелит преимущественно развивается у детей в возрасте до 6 лет, если им вовремя не были сделаны прививки от полиомиелита.
После перенесенного заболевания вырабатывается стойкий иммунитет, но только к тому типу вируса, который вызвал заболевание. Хотя полиомиелит детская болезнь, заболевают им и взрослые, причем у них он протекает особенно тяжело.
Как можно предупредить заболевание полиомиелитом?
Основным методом профилактики полиомиелита является своевременно проведенная вакцинация.
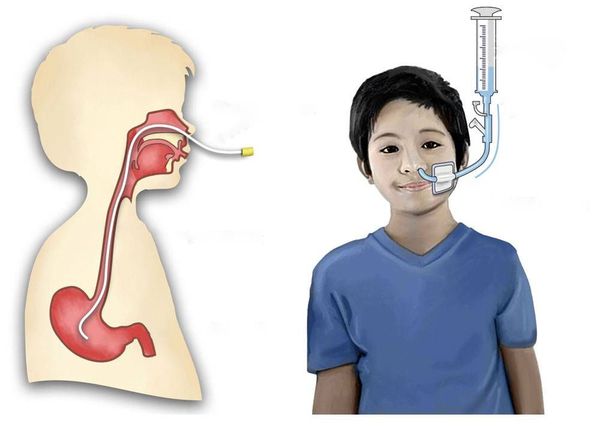
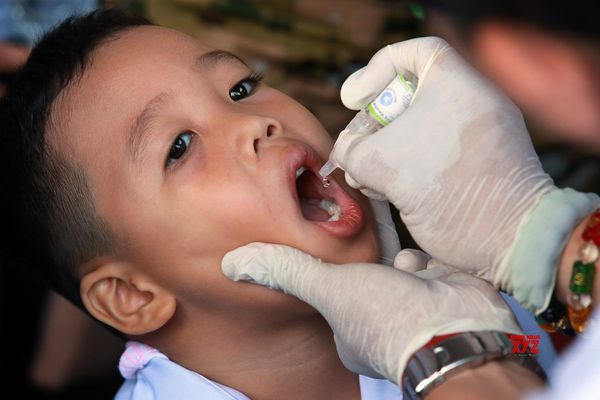
В России прививки против полиомиелита входят в Национальный календарь профилактических прививок, согласно которому всем детям первого года жизни необходимо сделать три прививки от полиомиелита (в 3; 4,5 и 6 месяцев) – вакцинацию, и последующие 3 ревакцинации: в 18, 20 месяцев и в 14 лет. Первые две прививки делают инактивированной полиомиелитной вакциной (независимо от возраста, даже если по каким-то причинам ребенок начал прививаться в срок старше года), которая вводится с помощью инъекции. Последующие прививки (3-ья,4-ая,5-ая и 6-ая) – живой полиомиелитной вакциной, которая закапывается в рот.
Перед прививкой ребенок должен всегда осматриваться врачом (фельдшером), который и назначает прививку.
Какие могут быть реакции и осложнения на введение полиомиелитных вакцин?
Реакции на введение оральной живой вакцины практически отсутствуют. У отдельных привитых, предрасположенных к аллергическим реакциям, чрезвычайно редко могут наблюдаться сыпь типа крапивницы или отек Квинке. Крайнюю редкость, как у привитых (преимущественно при нарушении национального календаря профилактических прививок), так и у лиц, контактных с привитым (не имеющих прививок от полиомиелита), представляет возникновение вакциноассоциированного полиомиелита (ВАПП).
Инактивированная вакцина редко вызывает реакции при аллергии к стрептомицину (сыпи, крапивница, отек Квинке).
Противопоказания к прививкам определяет только врач.
Весь мир объединился в борьбе с вирусом полиомиелита. В мире не должно остаться ни одного ребенка, заболевшего полиомиелитом!
Наиболее эффективным средством защиты от полиомиелита является вакцинация. Прежде чем отказываться от вакцинации против полиомиелита – прочтите, что такое «полиомиелит»!
Отказ от вакцинации может привести к трагическим последствиям.
Что такое полиомиелит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Каминской Ольги Николаевны, инфекциониста со стажем в 20 лет.
Определение болезни. Причины заболевания
Этиология
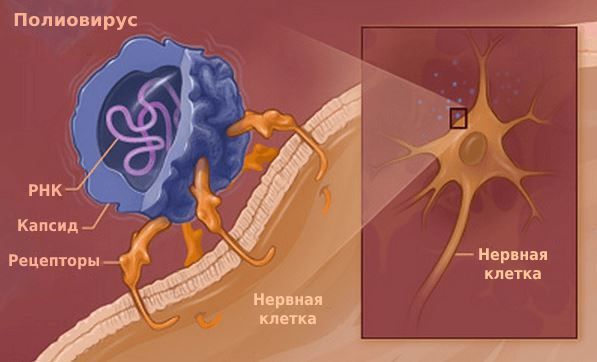
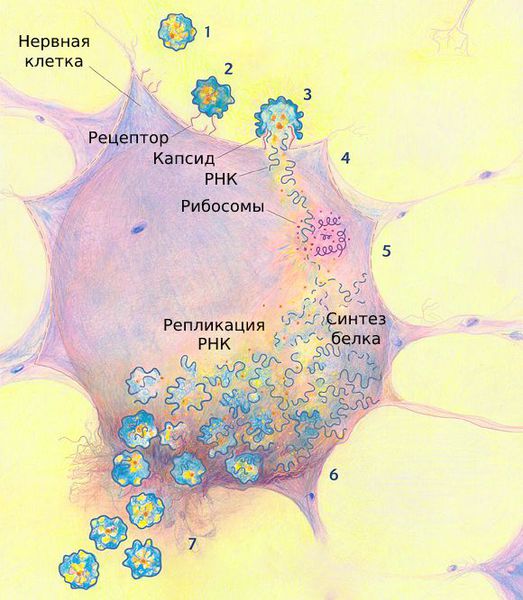
Вирус достигает 15 – 30 нм в диаметре. Размножается в цитоплазме поражённых клеток. Содержит рибонуклеиновую кислоту (РНК), которая передаёт генетическую информацию от ядра вируса к частицам, синтезирующим белок.
Эпидемиология
Как передаётся полиомиелит
Механизм передачи инфекции — фекально-оральный. Реализуется через водный, пищевой и бытовой пути передачи, т. е. через загрязнённые руки, пищу и воду. Иногда вирус передаётся воздушно-капельным и воздушно-пылевым путями.
Человек становится заразным ещё до начала симптоматики: в отделяемом носоглотки вирус появляется через 36 часов после заражения, в кале — через три дня.
Больше всего вирусных частиц выделяется в первую неделю болезни. Из носоглотки вирус попадает в окружающую среду в течение семи дней, из кишечника — до 42-х дней.
Иммунитет после полиомиелита типоспецифичен: возможны повторные случаи полиомиелита, вызванные другими типами вируса. Если во время беременности у матери сформировался иммунитет к полиовирусу, её антитела передаются ребёнку и сохраняются в течение 6–12 месяцев.
Распространённость
Последние случаи полиомиелита в России были выявлены в 1996 году в Чеченской Республике. С 1992 года на территории этого региона не проводилась вакцинация, что и стало причиной распространения инфекции, но вспышку болезни удалось погасить.
Симптомы полиомиелита
Возможны следующие синдромы:
Классическим и самым тяжёлым симптомом полиомиелита является периферический паралич — вялый паралич конечностей. В отличие от центрального паралича, при котором наблюдается сильное напряжение мышц, для периферического паралича характерно:
Полиомиелит у беременных
Сейчас такие случаи не встречаются благодаря массовой вакцинации, но в допрививочную эпоху болезнь у беременных протекала дольше и тяжелее, чем у небеременных: повышался риск самопроизвольного аборта и внутриутробного поражения, которое проявлялось задержкой развития и параличами у новорождённого. Врождённых пороков не наблюдалось.
Патогенез полиомиелита
Первичное размножение вируса при воздушно-капельном пути заражения происходит в клетках носоглоточного лимфоидного кольца, при фекально-оральном пути — в клетках лимфоидной ткани кишечника.
Скапливаясь в этих клетках, массированное количество патогенов прорывается в кровь. С кровотоком они распространяются в организме и фиксируются на нервных клетках.
Проникнув внутрь нервных клеток, вирус встраивается в их ДНК и синтезирует на основе материала клеток вирусные частицы. Исчерпав материал, полиовирус разрушает нервные клетки. Из-за их гибели мышцы перестают функционировать — развивается периферический паралич.
Классификация и стадии развития полиомиелита
Стадии развития болезни:
По локализации полиомиелит бывает:
Клинические формы полиомиелита
Выделяют пять форм полиомиелита:
При менингеальной форме болезнь начинается с резкого подъёма температуры до 39 – 40 °С, выраженной головной боли и рвоты, которая не приносит облегчения. При осмотре врач замечает характерные признаки натяжения нервных стволов, при пальпации по ходу этих стволов возникает боль.
Паралитическая (спинальная) форма встречается редко: у одного из тысячи заболевших. К развитию параличей в ранней стадии болезни предрасполагает беременность и иммунодефицитные заболевания.
Бульбарная форма болезни является самой тяжёлой, так как поражаются ядра нервов в спинном и головном мозге. Отличается острым началом, высокой лихорадкой и быстрым поражением жизненно важных центров, которые контролируют дыхание, кровообращение и терморегуляцию. Поэтому чаще всего эта форма болезни завершается смертью.
Течение паралитической формы полиомиелита
Течение болезни разделяют на четыре периода:
Иногда возникают кишечные симптомы: жидкий стул и рвота. Чаще они отмечают у детей 3–4 лет.
Лихорадка может приобретать двухволновое течение: периодически температура нормализуется на 1 – 2 дня.
Параличи развиваются со 2-го по 6-й день болезни и продолжают проявляться до 14-ти дней. За 1 – 3 дня нарастает гипотонус разных мышц, чаще вовлекаются мышцы ног. Сгибательные и разгибательные рефлексы становятся слабее или полностью утрачиваются.
Выраженность симптомов зависит от уровня повреждения нервной системы. При поражении нервной ткани на уровне грудного отдела формируются параличи межрёберных мышц, что проявляется расстройством дыхания.
При поражении отдельных мышц другие продолжают работать как обычно. Из-за этого части тела начинают неправильно взаимодействовать, возникает тугоподвижность суставов и асимметрия, деформируется позвоночник.
В резидуальный период атрофируются мышцы, развивается тугоподвижность суставов, деформируются кости, у детей нарушается рост, искривляется позвоночник и скелет в целом. Чаще эти проявления затрагивают ноги.
Осложнения полиомиелита
Осложнения формируются при тяжёлом течении заболевания. Чаще всего они возникают при поражении участка спинного мозга, иннервирующего мышцы диафрагмы и межрёберные мышцы.
Из поздних осложнений полиомиелита выделяют постполиомиелитный синдром. Он развивается спустя десятилетия у каждого 3-го человека, переболевшего полиомиелитом. С различной частотой и интенсивностью наблюдаются медленно прогрессирующие симптомы, такие как мышечная слабость и боли в суставах, постепенно снижается умственная и физическая работоспособность.
Диагностика полиомиелита
Заподозрить полиомиелит можно при характерной клинической картине (наличии парезов и параличей), остром начале болезни с подъёмом температуры и особенном эпидемиологическом анамнезе:
Оценка прививочного анамнеза — важный этап в постановке диагноза. Врач должен уточнить, вакцинировался ли пациент, насколько своевременно и полно он это сделал, была ли вакцина живой или инактивированной. Для подтверждения диагноза проводится лабораторная диагностика.
Лабораторная диагностика
Дифференциальная диагностика
Разные клинические формы полиомиелита следует дифференцировать с другими заболеваниями.
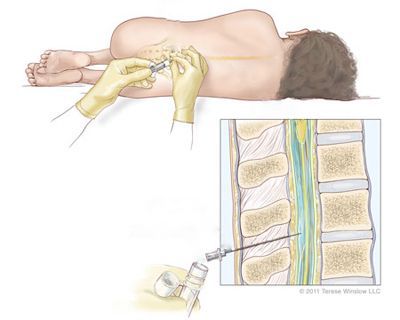
При подозрении на менингеальную форму полиомиелита нужно исключить другие менингиты : энтеровирусные, паротитные, туберкулёзные и развившиеся на фоне клещевого энцефалита. Отличительным признаком менингеальной формы полиомиелита является выраженный болевой синдром — для других заболеваний он не характерен. Подтвердить диагноз нужно с помощью лабораторной диагностики: обнаружить возбудителя методом ПЦР.
Спинальная форма полиомиелита требует исключить заболевания опорно-двигательного аппарата. При этих поражениях отмечается щадящая походка и боль в суставах, вызванная пассивными движениями; мышечный тонус и рефлексы сохраняются.
При щадящей походке пациент не может наступить на больную ногу из-за боли, тогда как при парезах на фоне полиомиелита нога не болит: пациент может на неё опираться, но из-за слабости и отсутствия рефлексов конечность выгибается.
Спинномозговая пункция при заболеваниях опорно-двигательного аппарата не выявляет каких-либо изменений, в анализах крови обнаруживаются признаки воспаления, например увеличение лейкоцитов и повышение СОЭ.
При клещевом энцефалите чаще поражается нервная ткань на уровне шейного отдела, что проявляется симметричными параличами мышц шеи и плечевого пояса. При проведении спинномозговой пункции определяют незначительное увеличение лимфоцитов и повышенный уровень белка (до 0,66 – 1,0 г/л). Особое внимание следует уделять эпидемиологическому анамнезу: был ли пациент в месте обитания клещей.
Полирадикулоневрит отличается медленным течением: первые признаки болезни формируются на протяжении нескольких недель или месяцев. Поражение конечностей асимметричное, с обязательным нарушением чувствительности. В спинномозговой жидкости выявляется повышенный уровень белка, количество клеток при этом в норме.
Лечение полиомиелита
Противовирусная терапия пока не разработана, поэтому лечение направлено на то, чтобы устранить симптомы и не допустить развитие осложнений.
При поражении межрёберных мышц и диафрагмы, когда пациент не может самостоятельно дышать, его переводят на искусственную вентиляцию лёгких. При нарушении глотания организуют питание через зонд.
Восстановительный период
В восстановительный период показана витаминотерапия и ноотропные средства. Чтобы улучшить питание мышечной ткани, назначают препараты фосфора, калия и физиопроцедуры, например ультравысокочастотную терапию, электрофорез и парафинотерапию.
Прогноз. Профилактика
Вакцинация
Основной способ профилактики полиомиелита — это вакцинация. Она позволяет сформировать иммунитет к полиовирусу.
Согласно национальному календарю профилактических прививок, вакцинация показана детям, начиная с 3-х месяцев. Первый курс прививок проводят детям до года. Он состоит из трёх вакцин, которые нужно вводить с интервалом в 45 дней. Спустя год после последней вакцинации вводят остальные вакцины.
Специфическая профилактика включает инактивированную и поливалентную (приготовленную из двух типов вируса) оральную живую вакцину. Первые две дозы вакцины должны быть инактивированными. Их вводят детям 3–4,5 и 6 месяцев. Повторная вакцинация показана в 18, 20 месяцев и 14 лет.
Инактивированная полиовакцина стимулирует лишь очень низкий уровень иммунитета против полиовируса в кишечнике. Она защищает привитого от развития полиомиелита, но в отличие от оральной живой вакцины не способна предотвратить распространение дикого полиовируса.
В странах с неудовлетворительными санитарно-гигиеническими условиями вакцинация с помощью оральной живой вакцины может привести к «пассивной» иммунизации непривитых, так как привитые выделяют вирус в окружающую среду.
Как не заразиться полиомиелитом
Чтобы не распространить заболевание, пациента с полиомиелитом нужно изолировать не меньше, чем на 40 дней. Людей, которые контактировали с заболевшим, наблюдают 21 день. Дети, которых вакцинировали по нарушенной схеме, и все непривитые независимо от возраста подлежат иммунизации.
В крайне редких случаях совершенно непривитые люди и люди с иммунодефицитом могут заразиться от тех, кто недавно привился живой полиомиелитной вакциной. Поэтому таких людей либо разобщают (ограничивают тесные контакты) максимум на 60 дней, либо прививают инактивированной вакциной. Но если ребёнок был привит до этого инактивированной вакциной и у него нет патологии иммунной системы, никакого риска заболеть нет.
Полиомиелит является заболеванием, которое можно полностью ликвидировать, в первую очередь с помощью вакцинации: она позволит сотням тысяч детей избежать паралича, инвалидности и смерти. Поэтому очень важно не отказываться от прививок против полиомиелита.
Помните, что опасность заболеть полиомиелитом и остаться инвалидом на всю жизнь в тысячи раз выше, чем риск побочных последствий от применения вакцины. Как только полностью исчезнут случаи заболевания, можно будет перейти исключительно на использование инактивированной вакцины.