Можно ли есть роллы и суши при панкреатите
Человеку с диагнозом панкреатит, не позавидуешь: из-за практически аскетичной диеты больному запрещены многие любимые продукты. В перечень указанных могли входить и суши. Стоит ли ограничивать пациента в выборе блюда либо употребление не причинит вреда, предстоит разобраться.
Польза и вред суши
Для россиян уже перестало быть удивительным слово «суши». Прежде продукт считался экзотикой, но теперь, когда вокруг сотни суши-ресторанов, а в магазинах найдётся всё, что потребуется для приготовления блюда, мнение изменилось. Более того: суши стали называть диетическим продуктом.
Подобное неудивительно, морской деликатес обладает полезными веществами:
Употреблять суши при панкреатите строго запрещено! К сожалению, с присутствием полезных веществ обнаруживаются и вредные, наносящие урон поджелудочной железе.
Причина 1: Рыба не подвергается термической обработке
Крайне редко морепродукты, попадающие в суши: крабы, креветки или просто рыбное филе – подвергаются термической обработке. Сырая рыба маринуется для сохранения вкусовых качеств, потом уходит в ролл. Известно, что благодаря термической обработке из филе уходит множество вредных микробов и паразитов, вызывающих кишечную инфекцию. Для человека, больного панкреатитом, любое параллельное заболевание – лишняя проблема. Лучше не рисковать. Неотваренная, сырая рыба считается грубой пищей, плохо воспримется организмом.
Возможное наличие паразитов – причина отказать в рекомендации суши даже здоровым людям. Известен способ бороться с гельминтами, не принимая таблеток.
Причина 2: Использование острых приправ и соусов
Японцы, осознавая возможный вред морепродуктов, нашли способ бороться с недостатком еды: к суши повара непременно добавляют острые приправы. Васаби, маринованный имбирь, соевый соус – добавки насыщают вкус роллов, убивая часть паразитов. Но острый вкус понравится не любому едоку, больным панкреатитом строго запрещены любые приправы.
Острые добавки способны сильно разжечь пищеварение. При диагностированном воспалении подобная еда приведет к приступу. Наказание за непослушание – возникновение неприятных болей, чувство тошноты, рвота.
Выход найдётся: внимательно читать состав ролла (при заказе блюда в кафе или ресторане), оставлять в стороне предлагаемые приправы. Риск пострадать от гельминтов не пропадает.
Причина 3: Листы нори
Листы нори – спрессованные водоросли, слегка смачиваются водой перед использованием для приготовления суши (черная обёртка роллов). Дело в обработке водорослей. Листы ощутимо жёсткие, при панкреатите нежелательны. Наказание за поедание – вздутие живота, спазмы, чрезмерная работа пищеварительной системы.
Какие продукты однозначно нельзя добавлять в суши
Чтобы предотвратить переход болезни в запущенную стадию, озвучим запрещённые в роллах продукты:
Суши строжайше запрещены при воспалении железы в острой форме. При хроническом варианте допустимо исключение, если желание слишком велико. Лучше посоветоваться с врачом перед снятием пробы с нового блюда, в случае отрицательного результата – исключить продукт из рациона и больше не возвращаться.
Чем заменить суши
Животрепещущим для гурманов остаётся вопрос: чем заменить блюдо. Врачи единодушны: требуется пробовать, которые из продуктов подходят организму, не вызывая неприятностей. Собрав суши из заменителей, японского вкуса не получится, но попытаться стоит.
Предлагаем примеры аналогов рецептуры суши:
Заменить привычные пациенту морепродукты разрешено рыбой – подходят тунец и треска, нежирные, но вкусные. Единственное условие остаётся прежним: рыба обязана быть отварной, иначе – новый приступ.
Некоторые ценители блюда не страшатся смелого шага, добавляя в роллы фруктов. При панкреатите разрешается в минимальном объеме употреблять:
Персики и ананасы лучше не брать в консервированном виде. Для консервации овощей и фруктов часто используются соль, уксус и прочие маринады, вредные при панкреатите. Чтобы не рисковать, овощи и фрукты лучше выбирать самостоятельно.
Чтобы рис не показался слишком сухим, приготовьте кисельный соус из фруктов или овощей. Звучит непривычно, но вкус окажется достойным. Кисель разрешается готовить даже из непозволительных при панкреатите продуктов, кипячение нивелирует возможный вред.
Поэкспериментировать со вкусом не станет дурным поступком для больного. Еда – разновидность искусства, и краски, которыми вы раскрашиваете кулинарные шедевры, довольно многочисленны.
Тщательно взвесив причины, по которым роллы запрещены при воспалении поджелудочной, пациент сделает вывод самостоятельно: как необходимо готовить продукты, чтобы получилось вкусно. Относительно любого ингредиента лучше советоваться с врачом, доктор изучил потенциальные способности организма пациента и даст действенный совет.
Продукты, которые вредят поджелудочной железе
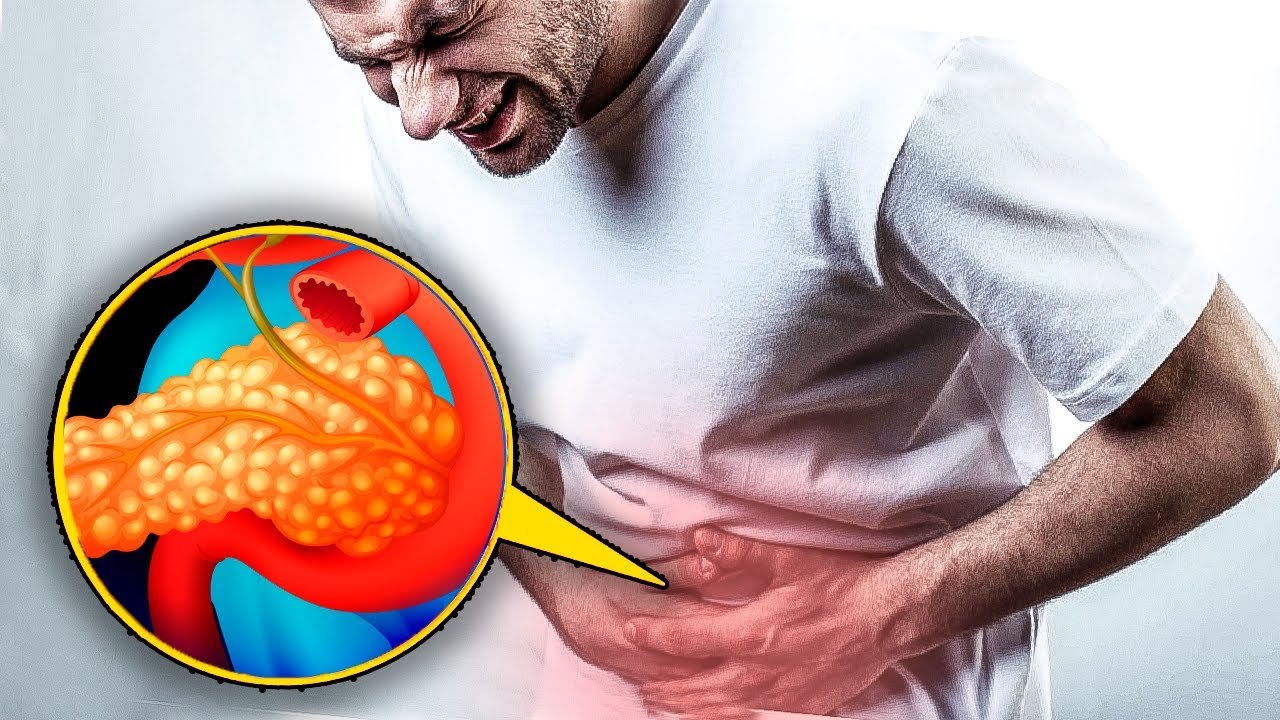
Избыточное неадекватное питание губит поджелудочную железу. Как же обеспечить сохранность этого важного органа и избежать многих бед?
Поджелудочная железа отвечает за расщепление в кишечнике съеденной человеком пищи и выработку гормона инсулина.
С самого рождения мы безжалостно эксплуатируем эту железу, принуждая ее работать круглосуточно и синтезировать ферменты. В процессе орган перегружается, расходуя большое количество энергии. Несвоевременный прием пищи истощает энергетические запасы и поджелудочную железу, возникает диабет, панкреатит, рак поджелудочной железы, самопереваривание и омертвение железы. Поэтому необходимо раз и навсегда уяснить, каким должно быть правильное питание».
Принципы правильного питания
Свойства пищи должны соответствовать нашей физиологии. Сырые фрукты, овощи, проросшие злаки, орехи, пищевые травы расщепляются с минимальным количеством ферментов. Пищеварение происходит естественно без дискомфорта, вздутия, тяжести, диареи или запора. Но для расщепления тушеных или жареных блюд требуется в 100 раз больше ферментов, чем для сырых продуктов.
Поедая термически обработанную пищу, мы вынуждаем поджелудочную железу работать во сто крат активнее. Отчего она изнашивается с каждым годом все сильнее. Вареная, жареная, тушеная пища лишена энергетической ценности, поэтому для насыщения нам нужно употреблять большие порции. Так мы поддаем пищеварительный тракт и поджелудочную железу несвойственной им нагрузке. Не зря говорят: «Ножом и вилкой мы роем себе могилу».
Пищеварительные ферменты перестают вырабатываться после 18 часов. Вот почему все диетологи запрещают ужинать после шести: съеденная вечером пища гниет в двенадцатиперстной кишке до 9 утра, а днем масса следует далее в тонкий кишечник, толстую кишку, отравляя всё на своем пути.
Печени приходится принимать на себя выделяющиеся яды и фильтровать кровь. В результате возникает гепатохолецистит, калькулезный холецистит, инфекционная желтуха, вирусный гепатит и, как следствие, цирроз печени. Лечение печени и поджелудочной железы может быть длительным и потребовать смены образа жизни.
Мясные продукты не относятся к качественной пище. Почему? Наша пищеварительная система не способна обработать животный белок должным образом, отчего он начинает гнить. Только длинный пищеварительный тракт хищников предназначен для переваривания мяса. У человека же система органов пищеварения намного короче, белок находится в них почти 8 часов, и человеческих пищевых ферментов недостаточно, чтобы расщепить мясные продукты.
Категорически нельзя кормить младенцев сладкой манной и рисовой молочной кашей! В этих крупах нет никаких витаминов, а в смеси с молочным белком и сахаром получается бродящая и гниющая в желудке субстанция. Отсюда и детские кожные диатезы и бронхиальная астма. Заботливые родители ошибочно подключают к рациону мясо — «незаменимые аминокислоты и необходимый растущему организму белок».
Здоровая печень и микрофлора кишечника, селезенка и костный мозг сами прекрасно могут синтезировать аминокислоты. Имея свои «родные», а не взятые у мертвого животного, аминокислоты, организм ребенка самостоятельно вырабатывает белковые молекулы, которые не вызывают отторжения и образования антител.
Режим питания на каждый день
Утро следует начать с травяного чая с мёдом, лимонным или ягодным соком. Он гораздо полезнее, чем кофе и черный чай. В напиток можно добавить шиповник, зеленый чай, каркаде (лепестки суданской розы). После этого идеальным будет стакан свежевыжатого сока из сезонных овощей или фруктов.
Завтрак с 10 до 11 часов должен быть фруктовым. В теплое время года — свежие фрукты, зимой и весной — сухофрукты. Через полтора-два часа выпей большую кружку травяного чая или сока.
Обед должен состоять из свежих овощей с зеленью. Натертые овощи заправляются измельченной зеленью, домашней сметаной или растительным маслом, куриным яйцом. Очень полезно будет добавить к блюду пророщенные зерна пшеницы, гречки, гороха, семена льна, подсолнуха. После обеда подожди 1,5 часа и можно выпить любой напиток из вышеупомянутых.
Ужин с 17 до 18 часов должен быть фруктовым или овощным. К салату можно добавить отруби, орехи, твердые сыры. Уместны будут кисломолочные продукты: йогурт, кефир, ряженка. Вместо хлеба — бутерброды из ржаных сухарей со сливочным маслом и чесночным соусом.
Осенью нужно делать упор на все плоды красного и оранжевого цвета — богатый источник витаминов, микроэлементов и антиоксидантов.
Традиционное питание не соответствует реальным потребностям нашего организма. Нужно понять и осознать: чтобы обеспечить себя адекватным здоровым питанием и защититься от болезней: привычки, вкусы придется изменить. Необходимо ограничить поедание мяса и термически обработанной пищи, чтобы не превысить возможности поджелудочной железы, от которой зависит наша жизнь.
Правила питания после острого панкреатита
Обычно больных с диагнозом острый панкреатит госпитализируют, а при выписке врачи рекомендуют соблюдать мягкую диету в течение двух недель или до тех пор, пока симптомы не улучшатся. Она основана на прозрачных жидкостях, таких как куриный бульон.
Правила питания после острого панкреатита
После завершения жидкой диеты можно начинать постепенно употреблять твердую пищу. Но необходимо знать, какие продукты вредны, а какие полезны, чтобы не допустить рецидива.
Важно соблюдать следующие рекомендации:
Рекомендуемые продукты в диете при панкреатите
Хлеб и крупы из цельного зерна, например, коричневый рис, поскольку он содержит большое количество селена и магния. Рекомендуется употреблять 1/2 стакана коричневого риса или макарон в день и 1 стакан готовых к употреблению круп.
Овощи необходимо ежедневно включать в рацион, так как они содержат большое количество антиоксидантов. Подойдут кабачки цуккини, лук, морковь, тыква, брюссельская и цветная капуста, спаржа, свекла, мангольд, брокколи и шпинат. Они богаты витаминами, фолиевой кислотой и калием. Желательно есть не менее трех видов разных овощей в день.
Фрукты можно есть в перетертом виде, в компоте или в сырыми. Но приготовленные в духовке легче перевариваются. Обычно врачи рекомендуют вишню, яблоки, киви, персики, папайю, дыню, сливы и бананы. Достаточно в день съедать по две небольших порции.
Белки, так как они содержат железо и цинк. Подойдет нежирное мясо, такое как курица и индейка без кожицы. Также допустимы любые виды обезжиренного мяса и белая рыба.
Нут — бобовая культура, которая содержит большое количество железа и цинка. (Любые бобовые употреблять в небольших количествах).
Нежирные сыры, такие как рикотта, моцарелла.
Блюда должны быть приготовлены с небольшим количеством специй.
Меню при остром панкреатите
После обострения панкреатита необходимо обеспечить более легкое пищеварение.
Варианты диетических блюд при заболевании поджелудочной железы.
Завтрак:
Диета при панкреатите важна для успешного лечения, ее цель состоит в том, чтобы предотвратить нарушение всасывания питательных веществ, уменьшить расстройство желудка и снизить факторы риска для предотвращения повторного обострения поджелудочной железы.
ДИЕТА при заболеваниях поджелудочной железы
РЕКОМЕНДУЮТСЯ
. ЗАПРЕЩАЮТСЯ.
Хлеб и хлебобулочные изделия
Вчерашний пшеничный хлеб, пшеничные сухари, малосладкое галетное печенье.
Свежий хлеб, ржаной хлеб, сдобное тесто, жареные и свежие печёные пирожки, блины, вареники, пицца, песочное сладкое печенье.
Крупяные и макаронные изделия
Гречневая, геркулесовая, овсяная, манная, рисовая каши, протертые, полувязкие, сваренные на воде или пополам с молоком низкой жирности, суфле, пудинги, запеканки.
Пшено, перловая, ячневая, кукурузная крупы, рассыпчатые каши, макаронные изделия, бобовые.
Нежирное нежилистое мясо: говядина, кролик, курица, телятина протёртые или рубленые; в отварном или паровом виде (котлеты, кнели, бефстроганов из отварного мяса)
Жирные сорта мяса: баранина, свинина, гусь, утка, печень, почки, мозги; жареное, тушеное, копчёное мясо, колбасы, консервы.
Нежирная отварная, в виде суфле, кнелей, котлет, кусков — судак, треска, окунь, щука, серебристый хек
Жирная, жареная, тушеная, копчёная, запеченная, солёная, консервированная; икра, морепродукты.
Овощные, вегетарианские, слизистые из круп (овсяный, перловый, рисовый, манный), суп-крем из выварённого нежирного мяса, вегетарианские борщи, протёртые супы с картофелем, морковью.
Супы на мясном и рыбном бульоне, отваре грибов, окрошка, молочные супы, щи, невегетарианский и зелёный борщ, свекольник.
СОУСЫ И ПРЯНОСТИ
Фруктово-ягодные подливки, несладкие или сладкие
Томатные подливки и соусы, поджарки, острые соусы, пряности.
Омлет белковый паровой из 1—2 яиц в день, ½ желтка в день в блюдах
МОЛОКО И МОЛОЧНЫЕ ПРОДУКТЫ
Нежирное молоко в блюдах, творог некислый свежеприготовленный, паровые пудинги; свежий кефир и цельное молоко в ограниченном количестве при хорошей переносимости, нежирный неострый сыр, нежирные йогурты
Молочные продукты высокой жирности, кумыс, сладкие, сливки, мороженое, сметана, майонез, жирный и солёный сыр.
Сливочное масло несоленое и растительное рафинированное масло в готовых блюдах в ограниченном количестве.
Маргарин, куриный, гусиный, бараний, свиной жир, сало.
ОВОЩИ
Картофель, морковь, кабачки, цветная капуста в виде пюре и паровых пудингов, в отварном, протёртом или печёном виде.
ФРУКТЫ И ЯГОДЫ
На десерт: яблоки некислых сортов, печёные, бананы, клубника, черника, чёрная смородина в ограниченном количестве, протёртые компоты, кисели, мусс, желе на ксилите или сорбите
Цитрысовые, гранаты, кислые яблоки, виноград, финики, инжир.
СЛАСТИ
Мёд в ограниченном количестве, зефир, пастила на ксилите или сорбите.
Кексы, кондитерские изделия, шоколад, варенье, мороженое.
НАПИТКИ
Слабый чай, малосладкий или с ксилитом и сорбитом; соки: банановый, клубничный, морковный — в небольшом количестве.
Минеральные воды: Боржом, Поляна Купель, Поляна Квасова, Свалява через 1,5—2 часа после еды; Славяновская, Ессентуки № 4 и № 20, Лужанская — за 1 час до еды. Минеральные воды применяют по ¼-1/2 стакана, комнатной температуры без газа
Алкогольные напитки, крепкий чай, кофе, соки: апельсиновый, грейпфрутовый, яблочный, виноградный, гранатовый, абрикосовый, мультивитамин.
Диетические рекомендации при хроническом панкреатите от момента обострения заболевания до наступления стойкой клинической ремиссии.
(данные по количеству пищевых ингридиентов даны для взрослых!)
Сутки от начала приступа
Качественный состав рациона
Максимальное механически, химически и термически щадящая пища с физиологической нормой белка (30% животного белка). Температура блюд в диапазоне 25—45 О С. Режим питания дробный (5—6 раз в день).
Пероральное питание начинают со слизистых супов, жидких протёртых молочных каш, овощных пюре и киселей из фруктового сока. Разрешается некрепкий чай, минеральная вода, отвар шиповника
Бульоны, жирные сорта мяса и рыбы — баранина, свинина, гусь, утка, осетрина, севрюга, сом и т. п.; жареные блюда, сырые овощи и фрукты, копчёности, консервы (кроме детского питания), колбасные изделия, сыры, сдобные мучные и кондитерские изделия, чёрный хлеб, мороженое, алкоголь, пряности и специи, масло, сахар, соль, цельное молоко.
То же + сухари, мясо и рыба нежирных сортов, паровой белковый омлет, молоко в блюдах, творог свежий некислый, паровые пудинги. Несолёное сливочное масло в готовые блюда (10 г/сут), яблоки печёные. Протёртые компоты из свежих фруктов, желе, мусс на ксилите, сорбите.
Постепенное включение новых продуктов, расширение диеты, увеличение объёма и калорийности рациона
То же + сахар до 30 г/сутки, соль до 5 г/сутки, масло сливочное до 30 г/сутки в готовые блюда
То же + нежирные кисломолочные продукты — йогурты, кефир (до 200 г/сут), яйцо всмятку
Белок 120—14 г/сутки (60% — животного). Жиры — 60—80 г/сутки равномерно распределённого на все приёмы пищи в течение дня. Углеводы 350 г/сутки, главным образом за счёт простых легкоусвояемых. Режим питания дробный — 5—6 раз в сутки, равными по объёму порциями. Медленная еда и тщательное пережёвывание. Температура горячих блюд до 57—62 О С, хлодных — не ниже 15—17 О С. Пищу готовят в протёртом виде на пару или запекают в духовке.
Те же продукты, что и при обострении, только блюда могут быть менее щадящими: протёртые супы заменяют обычными вегетарианскими, каши могут быть более густыми, рассыпчатыми,включаются макаронные изделия, растительная клетчатки в сыром виде (овощи, фрукты), мягкие неострые сыры, докторская колбаса, отварное мясо кусками, печёная рыба. Сметана и сливки разрешаются в небольшом количестве только в блюдах, кефир — некислый. Соль — до 6 г в сутки.
Диетические рекомендации при хроническом панкреатите от момента обострения заболевания до наступления стойкой клинической ремиссии.
(данные по количеству пищевых ингридиентов даны для взрослых!)
Сутки от начала приступа
Качественный состав рациона
Максимальное механически, химически и термически щадящая пища с физиологической нормой белка (30% животного белка). Температура блюд в диапазоне 25—45 О С. Режим питания дробный (5—6 раз в день).
Пероральное питание начинают со слизистых супов, жидких протёртых молочных каш, овощных пюре и киселей из фруктового сока. Разрешается некрепкий чай, минеральная вода, отвар шиповника
Бульоны, жирные сорта мяса и рыбы — баранина, свинина, гусь, утка, осетрина, севрюга, сом и т. п.; жареные блюда, сырые овощи и фрукты, копчёности, консервы (кроме детского питания), колбасные изделия, сыры, сдобные мучные и кондитерские изделия, чёрный хлеб, мороженое, алкоголь, пряности и специи, масло, сахар, соль, цельное молоко.
То же + сухари, мясо и рыба нежирных сортов, паровой белковый омлет, молоко в блюдах, творог свежий некислый, паровые пудинги. Несолёное сливочное масло в готовые блюда (10 г/сут), яблоки печёные. Протёртые компоты из свежих фруктов, желе, мусс на ксилите, сорбите.
Постепенное включение новых продуктов, расширение диеты, увеличение объёма и калорийности рациона
То же + сахар до 30 г/сутки, соль до 5 г/сутки, масло сливочное до 30 г/сутки в готовые блюда
То же + нежирные кисломолочные продукты — йогурты, кефир (до 200 г/сут), яйцо всмятку
Белок 120—14 г/сутки (60% — животного). Жиры — 60—80 г/сутки равномерно распределённого на все приёмы пищи в течение дня. Углеводы 350 г/сутки, главным образом за счёт простых легкоусвояемых. Режим питания дробный — 5—6 раз в сутки, равными по объёму порциями. Медленная еда и тщательное пережёвывание. Температура горячих блюд до 57—62 О С, хлодных — не ниже 15—17 О С. Пищу готовят в протёртом виде на пару или запекают в духовке.
Те же продукты, что и при обострении, только блюда могут быть менее щадящими: протёртые супы заменяют обычными вегетарианскими, каши могут быть более густыми, рассыпчатыми,включаются макаронные изделия, растительная клетчатки в сыром виде (овощи, фрукты), мягкие неострые сыры, докторская колбаса, отварное мясо кусками, печёная рыба. Сметана и сливки разрешаются в небольшом количестве только в блюдах, кефир — некислый. Соль — до 6 г в сутки.
Можно ли есть при панкреатите японские роллы и суши?
Суши – традиционные японские блюда, которые давно полюбились европейцам, в том числе и россиянам. Они вкусны и полезны, но входящие в состав рецептов ингредиенты не допускают употребление этих лакомств людьми, страдающими заболеваниями органов желудочно-кишечного тракта.
Панкреатит – воспалительная патология поджелудочной железы, при обострении которой возникают симптомы острой интоксикации: тошнота, рвота, расстройство пищеварения, боль в животе. Сходную симптоматику имеет и холецистит. В это время больному необходима строгая диета, исключающая все продукты, усвоение которых требует напряженной работы пищеварительной системы. Поэтому ответ на вопрос, можно ли при панкреатите роллы, однозначно отрицательный. Удаленный желчный пузырь также не предполагает включение в меню подобных блюд.
Чем опасны деликатесы при панкреатите
Возможно ли есть суши при данной патологии? Скорее нет, чем да, так как оба эти блюда включают компоненты, стимулирующие выделение желудочного сока и ферментов поджелудочной железы, необходимых для их переваривания. Из-за этого их относят к числу категорически запрещенных при остром и хроническом панкреатите. Заболевание негативно отражается на уровне выработки ферментов, без участия которых процесс пищеварения затруднен. В такой ситуации специалисты не рекомендуют перегружать органы желудочно-кишечного тракта напряженной работой.
Многие продукты, входящие в состав суши, людям, у которых диагностирован панкреатит, необходимо исключить из своего рациона навсегда. При нарушении этого правила приходится говорить не только о болезненной симптоматике, не заставляющей себя долго ждать. Попытки больных править диету в этом направлении могут привести к перенапряжению железы и развитию дистрофии ее тканей. Одним из последствий этого становится сахарный диабет.
Запрещенные ингредиенты
Причина, из-за которой диетологи не рекомендуют есть роллы и суши при воспалении поджелудочной железы, – вхождение в рецептуру следующих составных частей:
Учитывая это, становится понятно, почему при панкреатите суши находятся под запретом. Для тех, кому поставлен диагноз «воспаление поджелудочной железы», употребление деликатесов однозначно исключается.
Суши и роллы в период ремиссии заболевания
При обострении панкреатита на этот продукт ставится категорический запрет. Но тем, кто привык баловать себя деликатесами, трудно смириться с таким строгим запретом, и многих волнует вопрос: можно ли их есть в период ремиссии?
Всё зависит от того, что понимать под этими наименованиями. Если деликатес приготовлен по классической рецептуре, с использованием маринованной либо копченой рыбы, васаби (японской горчицы), маринованного имбиря и других острых приправ, ответ будет тем же – нельзя. Но сейчас постепенно «входят в моду» роллы, в которые вместо рыбной начинки добавляют отварную курицу, сыр или овощи, а сушеные водоросли заменяются отваренным капустным листом. Кто-то может сказать, что это мало похоже на японские блюда, но тут уж выбирать не приходится. И еще одно важное напоминание: не стоит забывать о рекомендованных врачом медикаментозных средствах, принимать которые нужно во время любой трапезы.






