Хронический панкреатит
Хронический панкреатит – это воспаление тканей поджелудочной железы, которое сопровождается нарушением внутренней структуры органа, болью в животе и проблемами с пищеварением.
Хронический панкреатит – коварная болезнь, во многом из-за своего рецидивирующего характера. Пациентов часто беспокоят периоды обострения, сопровождающиеся сильной болью, тошнотой, рвотой.
Откуда берется хронический панкреатит? Что вызывает болезнь и можно ли с ним бороться? Давайте попробуем разобраться.
Симптомы хронического панкреатита
Симптомы хронического панкреатита могут различаться в зависимости от стадии (ремиссия или обострение), формы течения и физического состояния пациента. Основные признаки болезни следующие:
Причины хронического панкреатита
Одна из самых распространенных причин хронического панкреатита – неправильное питание и нездоровый образ жизни. Постоянные переедания, злоупотребление жирной пищей и алкоголем вызывают закупорку выводных протоков поджелудочной железы.
Кроме того, к хроническому панкреатиту могут привести следующие факторы 3 :
Диагностика хронического панкреатита
Выявить хронический панкреатит бывает непросто из-за неспецифичной клинической картины. Тошнота, боль в животе, проблемы с пищеварением – эти симптомы присущи многим заболеваниям, например, язве желудка или хроническому холециститу. Поэтому для выявления болезни может потребоваться целый комплекс исследований. Диагностика хронического панкреатита может включать 2,3 :
Обострение хронического панкреатита
Хронический панкреатит может почти не проявлять себя буквально до периода обострения. Рецидив болезни, как правило, связан с двумя основными причинами 3 :
Обострение болезни проявляется такими симптомами 3 :
Обострение хронического панкреатита у взрослых может затянуться на одну-две недели. Самостоятельно бороться с болезнью в этот период нельзя: лучшим решением является госпитализация и постоянное наблюдение специалистов.
Лечение хронического панкреатита
Ответ на вопрос «как вылечить хронический панкреатит» даже для современных врачей остается открытым. Схема лечения определяется врачом для каждого отдельного случая. Главное – терапия должна быть комплексной, воздействующей на главную причину болезни.
Лечение хронического панкреатита включает 2,3,4 :
Препарат Креон ® 25000 при хроническом панкреатите
Что еще важно знать о ферментных препаратах?
Можно ли вылечить хронический панкреатит полностью?
Давайте разберемся, что такое панкреатит и узнаем как его лечить!
Что такое хронический панкреатит?
Хронический панкреатит – воспалительное заболевание, при котором повреждаются ткани поджелудочной железы. Диагноз довольно распространенный, его ставят людям любого возраста и пола, но чаще всего панкреатитом страдают мужчины от 40 до 55 лет.
Панкреатит имеет две формы:
Можно ли вылечить хронический панкреатит полностью?
Хроническая форма проявляется более мягко, характеризуется периодами обострений и ремиссий. Можно ли вылечить хронический панкреатит полностью? Пока нет. Но принимая лекарства, исключив факторы риска и скорректировав питание, можно добиться существенного улучшения состояния поджелудочной железы и повышения качества жизни.
Чем опасен хронический панкреатит
При поражении поджелудочной железы снижается выработка пищеварительных ферментов и нарушается работа всей пищеварительной системы. Из-за воспаления клетки перерождаются, заменяются плотной фиброзной (рубцовой) тканью.
При лечении заболевания огромное значение имеет верное определение причины. Ни в коем случае не следует лечить хронический панкреатит в домашних условиях, следует необходимо обратиться к врачу. Самостоятельное назначение препаратов и диеты способно привести к необратимым последствиям.
Опасными осложнениями хронического панкреатита является синдром нарушенного всасывания, псевдокиста, сахарный диабет, тромбоз портальной или селезеночной вены, обструкция общего желчного протока, опухоли.
Хронический панкреатит может протекать с длительной ремиссией. Если исключить причины возникновения и проводить адекватную терапию, течение заболевания замедляется, что значительно улучшает состояние.
Диета в лечении хронического панкреатита
Чем лечить хронический панкреатит в стадии обострения или ремиссии, выбирает врач. Целью терапии становится облегчение боли, коррекция нарушенных функций органа, купирование сопутствующих расстройств.
Залог успешной терапии – исключение факторов, которые привели к развитию или обострению заболевания, а также строгое соблюдение режима питания и диеты.
После лечения в условиях стационара, в домашних условиях необходимо тщательно соблюдать рекомендации врача, касающиеся питания и образа жизни.
Углеводы
При панкреатите наблюдается недостаточная секреция инсулина и нарушения углеводного обмена, поэтому требуется тщательный контроль потребления углеводов.
Необходимо ограничить потребление рафинированных углеводов:
Разрешается растительная пища:
Желательно ограничить овощи, содержащие грубую клетчатку:
Отдайте предпочтение:
Фрукты и ягоды разрешаются, но не более 200 г в сутки.
Контроль поступления жиров требуется из-за снижения выработки пищеварительных ферментов. В первую очередь это относится к животным жирам.
Ограничивают:
Нежелательно употреблять:
Белки
Особое внимание – продуктам, содержащим достаточное количество легкоусвояемых полноценных по аминокислотному составу белков.
Рекомендуется употреблять:
Дополнить рацион легкоусвояемым белком помогает СБКС «Дисо ® » «Нутримун».

«Дисо ® » «Нутримун»
«Дисо ® » «Нутримун» – легкоусвояемая белковая смесь, источник белков и необходимых аминокислот для ежедневного потребления. Не имеет запаха и ярко выраженного вкуса.
Рекомендации
Особенности диетических рекомендаций определяются течением заболевания и наличием осложнений. Важно придерживаться правильного режима питания. Принимать пищу следует в одно и то же время 5-7 раз в сутки.
В основном используется механически щадящая диета (пища употребляется в протертом виде). Продукты запекают, припускают, отваривают, готовят на пару. Исключается жареное, маринованное, острое, соленое.
Возьмите за правило не переедать и полностью исключите алкоголь. При панкреатите поджелудочная железа воспалена, ее функция ослаблена, не стоит перегружать ее дополнительной секрецией ферментов.
Помимо диеты, обязательно принимайте назначенные врачом лекарства и регулярно проходите необходимые обследования.
Поделитесь с семьей, друзьями и коллегами!
Наталья Анатольевна
Содержание данной статьи предназначено только для общей информации и не должно рассматриваться в качестве замены медицинских советов вашего лечащего врача или другого специалиста из сферы здравоохранения. ООО «ЦРЛ» (Интернет-магазин «Дисо» «Нутримун») не несет ответственности и не может быть привлечено к таковой за любой диагноз, который может поставить пользователь на основании содержания данного сайта. Всегда обращайтесь за консультацией к вашему врачу, если у вас возникают опасения по поводу вашего здоровья.
Комментарии (2)
Алтынай
Добрый вечер, мне на узи поставили хронический панкреатит, был один раз приступ сильные боли в области живота опоясывающая, но не было рвоты и поноса, и вес я не скидываю, просто мне сказали это основные признаки панкреатита, получается по узи ставят многим ошибочно?
Наталья Анатольевна
Здравствуйте, Алтынай! УЗИ поджелудочной железы— это вид исследования, правильно интерпретировать который может только лечащий терапевт или гастроэнтеролог, учитывая другие виды исследований (как минимум — биохимический анализ крови и анализ мочи). Врач-гастроэнтеролог или терапевт обязательно проведет осмотр, выслушает Ваши жалобы, посмотрит результаты лабораторных анализов и учтет результаты УЗИ. Только после этого может быть поставлен диагноз «хронический панкреатит». Одно УЗИ никогда не рассматривается как повод поставить диагноз, это всего лишь дополнительное исследование, которое без анализов и осмотра не позволяет выставить ни один диагноз вообще. Протокол УЗИ-исследования, который Вам дали на руки, содержит описание поджелудочной железы и доктор там, по всей видимости, определил «эхопризнаки хронического панкреатита». Однако, повторюсь, это не диагноз, это описание того, что он увидел при исследовании.
С одной стороны, хронический панкреатит может и не давать ярковыраженную симптоматику в виде диареи, рвоты, повышения температуры и т.д., а протекать с периодическими редкими болевыми приступами. С другой стороны, панкреатит может быть как мы говорим «реактивным», то есть не являться самостоятельным заболеванием, а выглядеть как реакция поджелудочной железы на тот же гастрит или холецистит, даже на пищевое отравление или прием какого-то лекарства. То, что Вы прошли УЗИ — очень хорошо, только, надеюсь, я Вас убедила, что следующий шаг — это гастроэнтеролог, осмотр и анализы, и тогда уже либо подтверждение диагноза и лечение, либо снятие диагноза и рекомендации врача по профилактике.
Излечим ли панкреатит?
Панкреатит — это патологическое состояние поджелудочной железы воспалительного характера. Для него характерны постепенное замещение паренхиматозной ткани органа соединительной, что, в свою очередь, провоцирует недостаточность функций органа. На данный момент, во всем мире наблюдается увеличение числа людей, у которых есть в анамнезе такая медицинская проблема как панкреатит.
Типы заболевания
Панкреатит подразделяется на:
Острый панкреатит.
Это воспаление поджелудочной железы, для которого специфичны: острое течение, нарушение ферментативного обмена, некротическое поражение клеток органа с последующей его дистрофией.
Хронический панкреатит.
Состояние, которое развивается как следующая стадия острого панкреатита или вследствие воздействия различных этиологических факторов. Неестественному состоянию сопутствует деструкция тканей ПЖ и фиброз.
Причины возникновения, развитие и течение заболевания
Развитие такой медицинской проблемы как острый панкреатит напрямую связано с воспалительными заболеваниями желчных путей и с ЖКБ. Наличие общей ампулы у протока ПЖ и желчного, при определенных условиях, играет негативную роль. При некоторых условиях желчь проникает в проток ПЖ и активизирует ферменты панкреатического сока. Также, на возникновение болезненных состояний поджелудочной железы влияют:
Причины панкреатита:
В результате усиления выработки протеолитических ферментов в ПЖ при панкреатите провоцируется ферментативное переваривание тканей органа, которое сопровождается кровоизлияниями и жировыми некрозами.
При остром панкреатите проявляются воспаление, омертвение участков тканей органа, инфильтрация паренхимы ПЖ. При сильном, длительном воспалении в ткани железы образуются полости, заполненные гноем и некротическими массами, развивается расплавление ткани с последующим развитием фиброза. Легкие формы острого панкреатита проявляются отеком тканей ПЖ.
Хронический панкреатит, помимо отека железы, могут сопровождать и более тяжелые состояния — кровоизлияния в паренхиму, омертвение участков тканей органа, разрастание соединительной ткани, атрофия и склерозирование клеток, гиперплазия участков железы с формированием аденом, рубцовые изменения, нарушение проходимости протоков и др. В результате неестественных процессов поджелудочная уменьшается и приобретает плотную консистенцию.
Симптоматика
Достаточно часто, панкреатит начинается неожиданно — с сильной боли в верхней половине живота. Как правило, она возникает после приема жирной пищи или большого количества алкоголя. Симптомы панкреатита легкой формы — неинтенсивные боли, дискомфорт в области эпигастрия. При этом, боль может быть опоясывающей, отдавать в область левой лопатки, в поясницу, за грудину.
Признаки панкреатита (острый период):
При развитии некротических процессов в поджелудочной железе боли очень сильные, могут привести к внезапной сердечной недостаточности и болевому шоку. Боли сопровождаются сильнейшей рвотой, слюнотечением, нарушениями дефекации.
Хронический панкреатит, симптомы:
Что может случиться, если вовремя не обратиться за помощью
Острый панкреатит длится несколько недель и имеет 2 итога:
Последствия панкреатита:
Продолжительный панкреатит вызывает анатомические изменения протока поджелудочной железы, изменения в соседних органах и тканях (сужение 12-перстной кишки, желчного протока, тромбоз вен, выпоты в полости).
Диагностика
Диагностика панкреатита состоит из нескольких этапов. Это — то заболевание, при подозрении на которое, важен, в первую очередь, комплексный подход. При постановке диагноза используется: изучение истории болезни, сбор анамнеза, физикальное обследование пациента, изучение результатов исследований.
Исследования в лаборатории, которые могут понадобится:
Дополнительные методы для выявления нарушений внешних функций железы — тест Лунда, секретин-панкреозиминовый и пептидный тесты.
Лабораторные анализы помогают обнаружить воспаление, оценить его активность и определить степень нарушения функционирования органа.
Панкреатит. Чтобы диагноз не стал приговором
Что такое панкреатит? Под ним чаще всего подразумевают воспаление поджелудочной железы, расположенной в брюшной полости и играющей важную роль в пищеварении. Однако такое определение панкреатита не совсем верное. На самом деле этот диагноз объединяет довольно обширную группу заболеваний с характерным общим признаком – воспалением ткани поджелудочной железы, в результате которого она начинает сама себя переваривать.
Согласитесь, подобная перспектива выглядит удручающе и вызывает обоснованную тревогу: ведь поджелудочная железа является незаменимой. То есть, ее функции по выработке пищеварительного секрета (панкреатического сока) и ряда важных гормонов (инсулина, глюкагона и других) не в состоянии взять на себя ни один другой орган.
Для многих диагноз панкреатит может прозвучать как приговор. Но не стоит отчаиваться и опускать руки. Если владеть полной информацией об этом недуге – его причинах, симптомах, методах лечения – то можно не только выстроить грамотную стратегию по борьбе с ним, но и предотвратить его.
Панкреатит никогда не возникает «на ровном месте»
Первое, что необходимо знать: панкреатит хотя и сродни порой грому среди ясного неба, но он никогда не бывает на ровном месте. Возникновению и развитию заболевания предшествует ряд благоприятных факторов. Поскольку этому заболеванию присущи несколько форм, то и первопричины в каждом случае свои.
Острый панкреатит. В большинстве случаев возникновению острой формы заболевания предшествуют проблемы с желчевыводящими путями, наличие камней в желчном пузыре, а также отравление алкоголем. Приступ нередко провоцируется перееданием, злоупотреблением жирной и жареной пищей, употреблением в больших количествах острой и пряной пищи (маринадов и солений, различных консервов, копченостей и газированных напитков). Стимуляторами секреторной функции поджелудочной железы являются и различные соки (например, клюквенный и яблочный), пиво, квас и другие напитки. Обильное выделение панкреатического сока провоцируется также желчью, поэтому все желчегонные продукты и блюда (масла растительное и сливочное, свинина, баранина, жирные утки и гуси, кондитерские изделия и др.) могут привести к возникновению острого панкреатита.
Но само по себе обильное выделение панкреатического сока не представляет опасности, если обеспечивается его свободный проход в двенадцатиперстную кишку. Благоприятные условия для приступа возникают только тогда, когда к повышенному давлению в протоках железы добавляются затруднения с оттоком ее продукта. Еще одна причина острого приступа – психоэмоциональное напряжение и стрессы, вызывающие спазм сосудов и мышц на выходе протоков поджелудочной железы и желчного пузыря.
У женщин застой панкреатического сока и желчи нередко наблюдается во время беременности и сразу после родов, что тоже благоприятствует развитию этой формы панкреатита.
К заболеванию могут привести поселившиеся в протоках аскариды и различные чреватые запорами заболевания желудочно-кишечного тракта (язвенная болезнь, колит, энтерит, дивертикулы, энтероколит и др.).
Хронический панкреатит. Данная форма определяется как прогрессирующее воспаление поджелудочной железы, которое характеризуется постепенными изменениями в ее ткани, вызванными дегенеративными и склеротическими процессами, нарушением секреторной и гормональной функций. Хронический панкреатит бывает первичным (изначально развивается как самостоятельное заболевание) и вторичным (возникает на фоне других заболеваний). Так, чаще всего «прямой путь» к хроническому панкреатиту лежит через невылеченный острый панкреатит, а также холецистит и желчнокаменную болезнь, гепатит и энтероколит, атрофический гастрит и язвенную болезнь. Кроме этого, к существенным факторам риска относятся постоянное переедание (особенно злоупотребление жирной и острой пищей), хронический алкоголизм, ожирение, атеросклероз. Толчком к развитию заболевания могут стать инфекция, различные аллергии, нарушение кровоснабжения железы, рефлюкс дуоденального содержимого в панкреатический проток и внутриорганная активация ферментов, повреждающая паренхиму поджелудочной.
Рецидивирующий панкреатит. Этот вид воспаления поджелудочной железы особенно типичен при желчнокаменной болезни или проявляется у лиц, страдающих алкоголизмом, поэтому он нередко рассматривается специалистами отдельно от других форм панкреатитов.
«Лекарственный» панкреатит. Отдельно хотелось бы сказать еще об одной причине панкреатитов – самолечении многих заболеваний и злоупотреблении назначениями врачей. Поджелудочная железа очень страдает из-за бесконтрольного (можно даже сказать безответственного) приема различных лекарств. Так, в большинстве случаев встречаются панкреатиты аллергические и так называемые стероидные (последние вызваны длительной терапией гормональными препаратами).
Симптомы и лечение панкреатитов
Для острого панкреатита характерна внезапность. Вдруг и словно ниоткуда возникает жгучая боль в верхней части живота и спины, варьирующая от легкой до очень сильной, могущей привести к шоку. Приступ порой ошибочно принимают за прободение пептической язвы, но острый панкреатит имеет свою особенность: при нем в крови ощутимо возрастает активность фермента амилазы. Основным звеном патогенеза заболевания нередко является перемещение эндогенной микрофлоры из кишечного тракта в ткани поджелудочной железы и забрюшинного пространства. Врачи называют этот процесс «связующим звеном» между начальной и поздней стадией острого панкреатита. Приступ нередко сопровождается тошнотой, рвотой и диареей, что свидетельствует о нарушениях микрофлоры кишечника. Основным же и самым неприятным осложнением является образование в поджелудочной железе ложной кисты.
Острый панкреатит, как правило, требует срочной госпитализации. Для лечения больного используются антихолинергические лекарственные вещества и внутривенное питание, поскольку важно на какое-то время полностью исключить прием пищи обычным способом.
Рецидивирующий панкреатит характеризуется частыми и тоже внезапно возникающими проявлениями названных симптомов, однако более «терпимыми» чем при острой форме. Для того, чтобы предотвратить такие рецидивы, важно своевременно удалить камни из желчного пузыря и отказаться от употребления жиров (особенно животных) и спиртных напитков. Помимо этого больному может быть показана операция с целью улучшить дренаж панкреатического протока.
При хроническом панкреатите симптоматика заболевания может напоминать симптомы как при рецидивирующем панкреатите. Болезнь затяжная, с периодами обострения и ремиссии, может прогрессировать. Правда, иной раз боль и вовсе не беспокоит пациента. Но такая «незаметность» чревата развитием внешнесекреторной недостаточности поджелудочной железы, приводящей, в свою очередь, к нарушениям пищеварения и всасывания пищи в тонком кишечнике (синдром мальабсорбции). Вследствие же поражения ее инкреторного аппарата развивается сахарный диабет. Для ткани поджелудочной железы при этом характерно появление затемненных участков, что хорошо видно на рентгенограмме.
Мальабсорбцию лечат лекарствами на основе ферментов поджелудочной железы и специальной диетой с пониженным содержанием жиров, а также назначают продукты и препараты, способствующие восстановлению здоровой микрофлоры кишечника. При сахарном диабете назначается инсулин.
Говоря же в целом, основными направлениями консервативного (лекарственного) лечения всех видов панкреатитов являются:
В ряде случаев показано оперативное лечение. Например, при невозможности купировать боль, наличии кистозных образований, желчнокаменной болезни, перитоните, абсцессе, подозрении на рак поджелудочной железы.
Современные возможности терапии хронического панкреатита
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатит
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатите морфологические изменения поджелудочной железы сохраняются после прекращения воздействия этиологического агента. В настоящее время распространенность хронического панкреатита, по данным аутопсий, составляет от 0,01 до 5,4%, в среднем — 0,3-0,4%, при этом за последние 40 лет заболеваемость выросла примерно в два раза, что связывают с тем, что население стало употреблять больше алкогольных напитков, а также с воздействием вредных факторов окружающей среды (см. диаграмму 1).
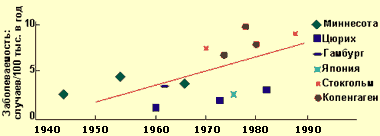 |
| Диаграмма 1. Заболеваемость ХП в 1945—1985 гг. (Worning H., 1990) |
В патогенезе хронического панкреатита важную роль играют несколько факторов. Одним из основных является обструкция главного панкреатического протока при конкрементах, воспалительном стенозе или опухолях. При алкогольном панкреатите повреждение поджелудочной железы связано с повышением содержания белка
в панкреатическом секрете, что приводит к возникновению белковых пробок и обструкции мелких протоков железы. Другим фактором, влияющим на патогенез алкогольного панкреатита, является изменение тонуса сфинктера Одди: его спазм вызывает внутрипротоковую гипертензию, а релаксация способствует рефлюксу дуоденального содержимого и внутрипротоковой активации панкреатических ферментов.
Разрушение экзокринной части поджелудочной железы вызывает прогрессирующее снижение секреции бикарбонатов и ферментов, однако клинические проявления нарушения переваривания пищи развиваются лишь при деструкции более 90% паренхимы органа. В первую очередь возникают проявления недостаточности липазы в виде нарушения всасывания жиров, жирорастворимых витаминов: A, D, E и K, что нечасто проявляется поражением костей, расстройствами свертывания крови. У 10–30% больных хроническим панкреатитом развивается сахарный диабет, обычно на поздних стадиях заболевания, нарушение толерантности в глюкозе наблюдается гораздо чаще. Для таких больных характерно развитие гипогликемических реакций на инсулин, недостаточное питание или злоупотребление алкоголем. Кетоацидоз развивается редко, что связано с одновременным снижением продукции инсулина и глюкагона.
Приступ хронического панкреатита проявляется иррадиирующими в спину болями в верхней половине живота, развивающимися после приема пищи, которые могут продолжаться в течение многих часов или нескольких дней. Нередко наблюдается тошнота, рвота, у 30–52% пациентов — снижение веса, у 16–33% — желтуха. Преходящая желтуха возникает вследствие отека железы при обострениях хронического панкреатита, постоянная — связана с обструкцией общего желчного протока вследствие фиброза головки поджелудочной железы. При разрывах протоков поджелудочной железы, на месте предыдущего некроза ткани происходит скопление секрета, что приводит к формированию псевдокист. Кисты могут быть бессимптомными или вызывать боли в верхней половине живота. При длительном течении заболевания, при уменьшении объема функционирующей паренхимы до 10% от нормы появляются признаки мальабсорбции (полифекалия, жирный стул, похудание).
В течении хронического панкреатита можно выделить несколько стадий (Lankisch P.G., Moessner Y.), умение различать которые важно для правильного подбора терапии. Так, на первой стадии заболевания клиническая симптоматика отсутствует: в этот период характерные для ХП изменения данных КТ или ЭРХПГ выявляются лишь при случайном обследовании.
На второй стадии возникают начальные проявления, характеризующиеся частыми эпизодами обострения ХП (которые могут быть ошибочно расценены как острый панкреатит). Заболевание видоизменяется от повторных приступов боли в животе до постоянных умеренных болей и похудания. С течением времени рецидивы становятся менее тяжелыми, но симптоматика сохраняется в периоды между приступами. На этой стадии может существенно ухудшаться качество жизни. Вторая стадия обычно продолжается на протяжении четырех—семи лет. Иногда заболевание быстро прогрессирует, развивается атрофия ПЖ, и нарушается функция органа.
У больных на третьей стадии постоянно присутствует симптоматика ХП, прежде всего — абдоминальная боль. Пациенты могут стать зависимыми от анальгетиков, значительно сокращают объем принимаемой пищи из-за опасения усиления боли. Появляются признаки экзокринной и эндокринной панкреатической недостаточности.
Особенность панкреатита на четвертой стадии — это атрофия ПЖ, развитие экзокринной и эндокринной недостаточности, что проявляется стеатореей, похуданием и сахарным диабетом. Снижается интенсивность боли, прекращаются острые приступы заболевания, могут развиваться тяжелые системные осложнения ХП и аденокарцинома поджелудочной железы.
Терапия панкреатита проводится по нескольким направлениям: отказ от употребления алкоголя; соблюдение диеты с низким содержанием жира (до 50–75 г/сут) и частым приемом небольших количеств пищи; купирование боли; ферментная заместительная терапия, борьба с витаминной недостаточностью; лечение эндокринных нарушений.
Лечение приступа хронического панкреатита, а также острого панкреатита проводиться по аналогичной схеме. Обязательные компоненты терапии: внутривенное введение растворов электролитов и коллоидов, голодная диета (полное голодание до двух дней) и анальгезия (например, меперидин). Рекомендуется введение свежезамороженной плазмы или альбумина. Диуретики не показаны большинству больных: олигурия разрешается при исчезновении гиповолемии и нормализации перфузии почек. Для облегчения рвоты, купирования пареза желудочно-кишечного тракта и уменьшения стимуляции поджелудочной железы может быть использована аспирация содержимого желудка через назогастральный зонд. Коагулопатия, возникающая при панкреатите, обычно требует назначения гепарина, свежей плазмы. В последние годы при остром панкреатите показана эффективность антагониста тромбоцит-активирующего фактора лексипафанта (60–100 мг/сут), однако его действие при хроническом панкреатите еще нуждается в уточнении.
Применение ингибиторов протеолитических ферментов (например, апротинина, габексата) является спорным. Исследования показывают, что при остром панкреатите не наблюдается дефицита ингибиторов протеаз, кроме того, проведенные клинические исследования не выявили преимуществ этих препаратов по сравнению с плацебо. Однако существуют данные, что габексат, низкомолекулярный ингибитор трипсина, эффективно используется для профилактики развития острого панкреатита, связанного с ЭРХПГ.
Ингибиторы секреции поджелудочной железы: глюкагон, соматостатин, кальцитонин, ингибиторы карбоангидразы, вазопрессин, изопреналин, также было предложено применять для лечения острого панкреатита, однако их эффективность к настоящему времени не получила достаточного подтверждения. Препараты пищеварительных ферментов можно использовать для лечения как в разгар заболевания с целью подавления панкреатической секреции, так и в период выздоровления, когда пациент снова получает возможность принимать пищу орально.
При билиарном обструктивном панкреатите должна быть проведена своевременная эндоскопическая декомпрессия желчных путей. Выполняется папиллосфинктеротомия, дилатация или стентирование панкреатического протока. Хирургическое лечение обструктивного панкреатита, безусловно, является основным методом, в то же время целесообразность проведения вмешательства в первые сутки после развития тяжелого приступа должна быть признана спорной. После стихания остроты воспаления целесообразно проведение холецистэктомии.
Схему длительной терапии при хроническом панкреатите можно разделить на две основные части, в соответствии с ведущими клиническими синдромами (см. диаграмму 2).
Боль могут облегчить большие дозы панкреатических ферментов. Попадание ферментов поджелудочной железы (прежде всего — трипсина) в двенадцатиперстную кишку по механизму отрицательной обратной связи вызывает снижение панкреатической секреции, снижение внутрипротокового давления и уменьшает боль. Традиционно для этой цели использовались порошок или таблетированные препараты панкреатина.
Если болевой синдром резистентен к терапии, при расширении главного протока более 8 мм, у 70–80% пациентов облегчение может принести латеральная панкреатоеюностомия. В случаях, когда панкреатический проток не расширен, показано проведение дистальной панкреатэктомии (при преимущественном поражении хвоста железы) или операция Уиппла (Whipple) (при поражении в основном головки железы). Альтернативой операции является чрезкожная денервация солнечного сплетения введением алкоголя, однако эффект этой процедуры сохраняется лишь в течение нескольких месяцев. Весьма перспективно эндоскопическое лечение под контролем эндоскопического УЗИ (дренирование псевдокист, невролиз солнечного сплетения).
Показаниями для заместительной терапии экзокринной панкреатической недостаточности являются исключительно клинические показатели: похудание, стеаторея, метеоризм. Классическая рекомендация, предусматривающая определение содержания жира в кале перед назначением лечения, в настоящее время потеряла свое значение из-за трудоемкости и низкой чувствительности данного метода. Для купирования внешнесекреторной панкреатической недостаточности используют различные препараты экстрактов поджелудочной железы (см. таблицу 1).
При выборе препарата для заместительной терапии следует учитывать следующие показатели:
Способность препарата активироваться только в щелочной среде — очень важное свойство, которое резко повышает эффективность ферментов; так, при использовании препарата, имеющего энтеросолюбильную оболочку, всасывание жиров повышается в среднем на 20% по сравнению с такой же дозой обычного средства. Однако при хроническом панкреатите происходит значительное снижение продукции бикарбонатов, что приводит к нарушению щелочной среды в двенадцатиперстной кишке. Это создает несколько проблем. Первая касается нарушения активации частиц ферментного препарата, покрытых энтеросолюбильной оболочкой. Вторая проблема заключается в том, что в кислой среде происходит преципитация желчных солей и нарушение эмульгации жира, что делает его малодоступным для расщепления липазой. Поэтому эффективность ферментной терапии (см. рисунок 1) может быть повышена благодаря одновременному назначению антацидов за 30 мин до и через 1 ч после еды или антисекреторных препаратов (Н2-блокаторы, омепразол), но необходимо помнить, что антациды, содержащие кальций или магний, ослабляют действие ферментных препаратов. Возможно использование препаратов, содержащих протеолитические ферменты растительного происхождения, которые сохраняют активность в гораздо более кислой среде, чем животные.
Значительное снижение качества жизни больного панкреатитом связано с такой проблемой, о которой обычно забывают, как стойкое вздутие живота. Нередко вздутие не купируется даже при приведении заместительной терапии высокими дозами ферментов. В этом случае к проводимой терапии необходимо добавить адсорбенты (симетикон, диметикон) или использовать комбинированные ферментные препараты, содержащие адсорбирующие вещества.
Разовая доза ферментов, которая рекомендуется для лечения внешнесекреторной панкреатической недостаточности, должна содержать не менее 20–40 тыс. ед. липазы. Обычно пациенту назначают две—четыре капсулы препарата (по 20—25 тыс. ед. липазы) при основных приемах пищи и по одной-две капсуле (по 8—10 тыс. ед. липазы) или таблетки панкреатина при употреблении небольшого количества пищи. При клинически выраженной панкреатической недостаточности обычно не удается полностью устранить стеаторею даже с помощью высоких доз препаратов, поэтому критериями адекватности подобранной дозы пищеварительных ферментов являются: прибавка веса, нормализация стула (менее трех раз в день), снижение вздутия живота.
Причины неэффективности заместительной терапии могут быть связаны как с неточной диагностикой заболевания, так и с неадекватным назначением терапии больному (см. рисунок 2).
Побочные эффекты ферментной терапии (см. рисунок 3) обычно не носят тяжелого характера, наиболее известный опасный побочный эффект — развитие фиброзирующей колопатии — возникает при длительном приеме очень высоких доз ферментов в виде микротаблеток: более 50 тыс. ед. липолитической активности на 1 кг веса тела в сутки.
Таким образом, терапия хронического панкреатита должна проводиться дифференцированно, в зависимости от ведущего клинического синдрома и стадии заболевания. Заболевание, которое удается обнаружить на первой стадии, как правило, не требует медикаментозной коррекции, в этом случае обычно достаточно изменения образа жизни и диетотерапии. Лечение ХП на второй стадии включает назначение таблетированного панкреатина, антисекреторных препаратов и спазмолитиков. Третья стадия обычно требует использования всего арсенала средств, которые имеются у врача для купирования панкреатической боли: микрогранулы панкреатина, антисекреторные препараты, октреотид, спазмолитики, мощные анальгетики, психотропные препараты. На последней, четвертой, стадии лечение основывается, прежде всего, на использовании микрогранул панкреатина в высокой дозе с целью проведения заместительной терапии.
По вопросам литературы обращайтесь в редакцию
А. В. Охлобыстин, кандидат медицинских наук
Э. Р. Буклис, кандидат медицинских наук
ММА им. И. М. Сеченова, Москва





