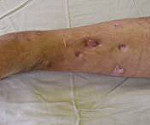
Победить остеомиелит
Остеомиелит – это воспаление костного мозга,поражающее обычно надкостницу, губчатое и компактное вещество кости. Причиной этого тяжелейшего заболевания могут стать открытые переломы костей, инфицированные имплантаты (особенно в результате эндопротезирования коленных и тазобедренных суставов), синдром диабетической стопы, и гематогенный остеомиелит у детей. Остеомиелит хитер, непредсказуем и даже научился не реагировать на антибактериальную терапию. Однако детальное изучение заболевания позволило врачам управлять патологическим процессом, не просто остановить распространение инфекции, а восстановить поврежденную кость. И вернуть пациентам радость движения.
Как победить инфекцию?
Изучая процесс течения остеомиелита и выясняя, почему же антимикробная терапия не справляется с возбудителями заболевания, специалисты Центра остеомиелита клиники Деблинг выяснили: образующиеся на поверхности отмерших участков кости и имплантатах микробы научились скрываться, в так называемой, биопленке. В ней можно сказать их стол, и дом, и надежная защита от иммунитета. Многочисленные исследования подтвердили, что скопление бактерий в биопленке, встречаются довольно часто и именно они становятся причиной расшатывания имплантов.
Эти данные помогли разработать методику, при которой костная ткань импрегнируется высокими дозами антибиотиков, минимизировав вред в целом для организма. Сегодня применяются два вида антибиотиков – это препараты, которые работают против грампозитивных бактерий (все виды стафилококка, в том числе митициллинорезистентный) и действие которых направлено на грамнегативных возбудителей.
Важность точной диагнстики заболевания
Уникальный метод лечения
Накопленный опыт лечения остеомиелита подтверждает, что полное излечение этого заболевания – реальность, а не маркетинговый медицинский ход. Поэтому врачи открыто говорят даже о тактике лечения. Она включает несколько основных этапов. Сначала удаляются все отмершие участки костей, вместе с фиксированными на них микроорганизмами. А полости, или мертвое пространство, которое остается после санирования гнойных очагов, заполняют костными трансплантатами. Именно они являются лучшей заменой утраченной кости. Применение донорской кости имеет ряд серьезных преимуществ: отпадает необходимость в дополнительных операциях, чтобы, например, удалить мини-контейнеры, содержащие антибиотики, или получить собственную губчатую ткань из костей таза. В зону внимания специалистов входит и граница со здоровыми тканями. Ее освежают при помощи фрезы для высокоскоростной обработки. В очищенные таким образом участки помещаются импрегнированные костные трансплантаты. Так восстанавливается
Ранее требовались многочисленные операции и многомесячное пребывание в больнице, а благодаря новой методике удается обойтись одной единственной операцией и кратким пребыванием в стационаре.
исходная структура кости. Иногда специалисты используют подобранные заранее цельные «заготовки». Поскольку применение трансплантатов создает высокие концентрации антибиотиков в зоне операции, одновременная стабилизация металлическими имплантатами или установка искусственных протезов уже не является проблемой. Большое внимание специалисты уделяют выбору используемых материалов, и ни при каких обстоятельствах не применяют костный цемент. После полной реконструкции производится установка дренажей (обычно на 2-3 дня), и раны тут же зашивают. Пациенты сразу же становятся мобильны, проходят физиотерапевтическое лечение в соответствии с индивидуальными потребностями. Практически всегда врачи позволяют сразу нагружать кость частично, а полностью − в зависимости от вида и масштабов вмешательства.
Истории успешного излечения от остеомелита
О возможности успешного лечения остеомиелита говорит множество положительных отзывов пациентов. Это люди разных возрастов и профессий, жители разных стран и вероисповеданий, пережившие абсолютно не похожие истории заболевания остеомиелитом. Но всех их объединяет главное – победа над тяжелым заболеванием и равные возможности жить полноценно. Это счастье они обрели благодаря высокому профессионализму и ответственности врачей клиники.
Остеомиелит
МКБ-10
Общие сведения
Остеомиелит (от лат. osteon кость + myelos костный мозг + itis воспаление) – воспаление костного мозга, при котором обычно поражаются все элементы кости (надкостница, губчатое и компактное вещество). По статистике, остеомиелит после травм и операций составляет 6,5% всех болезней опорно-двигательного аппарата. Чаще поражает бедренную и плечевую кость, кости голени, позвонки, нижнечелюстные суставы и верхнюю челюсть. После открытых переломов диафиза трубчатых костей посттравматический остеомиелит возникает в 16,3% случаев. Мужчины болеют остеомиелитом чаще женщин, дети и пожилые – чаще людей молодого и среднего возраста.
Классификация
Выделяют неспецифический и специфический остеомиелит. Неспецифический остеомиелит вызывают гноеродные бактерии: золотистый стафилококк (90% случаев), стрептококк, кишечная палочка, реже – грибки. Специфический остеомиелит возникает при туберкулезе костей и суставов, бруцеллезе, сифилисе и т. д.
В зависимости от пути, которым микробы проникают в кость, различают эндогенный (гематогенный) и экзогенный остеомиелит. При гематогенном остеомиелите возбудители гнойной инфекции заносятся через кровь из удаленного очага (фурункул, панариций, абсцесс, флегмона, инфицированная рана или ссадина, тонзиллит, синусит, кариозные зубы и пр.). При экзогенном остеомиелите инфекция проникает в кость при ранении, операции или распространяется с окружающих органов и мягких тканей.
В начальных стадиях экзогенный и эндогенный остеомиелит различаются не только по происхождению, но и по проявлениям. Затем отличия сглаживаются и обе формы болезни протекают одинаково. Выделяют следующие формы экзогенного остеомиелита:
Как правило, остеомиелит вначале протекает остро. В благоприятных случаях заканчивается выздоровлением, в неблагоприятных – переходит в хронический. При атипичных формах остеомиелита (абсцессе Броди, альбуминозном остеомиелите Оллье, склерозирующем остеомиелите Гарре) и некоторых инфекционных болезнях (сифилисе, туберкулезе и др.) острая фаза воспаления отсутствует, процесс носит первично-хронический характер.
Острый остеомиелит
Проявления острого остеомиелита зависят от пути проникновения инфекции, общего состояния организма, обширности травматического поражения кости и окружающих мягких тканей. На рентгенограммах изменения видны спустя 2-3 недели с начала заболевания.
Гематогенный остеомиелит
Как правило, развивается в детском возрасте, причем треть пациентов заболевает в возрасте до 1 года. Достаточно редкие случаи развития гематогенного остеомиелита у взрослых на самом деле являются рецидивами болезни, перенесенной в детском возрасте. Чаще поражает большеберцовую и бедренную кости. Возможно множественное поражение костей.
Из удаленного очага воспаления (абсцесс мягких тканей, флегмона, инфицированная рана) микробы с кровью разносятся по организму. В длинных трубчатых костях, особенно – в их средней части хорошо развита широкая сеть сосудов, в которой скорость кровотока замедляется. Возбудители инфекции оседают в губчатом веществе кости. При неблагоприятных условиях (переохлаждение, снижение иммунитета) микробы начинают усиленно размножаться, развивается гематогенный остеомиелит. Выделяют три формы заболевания:
Септико-пиемическая форма. Характерно острое начало и выраженная интоксикация. Температура тела поднимается до 39—40°, сопровождается ознобом, головной болью и повторной рвотой. Возможны потеря сознания, бред, судороги, гемолитическая желтуха. Лицо больного бледное, губы и слизистые оболочки синюшны, кожа сухая. Пульс учащенный, давление снижено. Селезенка и печень увеличиваются, иногда развивается бронхопневмония.
На 1-2 сутки болезни появляется точно локализованная, резкая, сверлящая, распирающая или рвущая, усиливающаяся при малейших движениях боль в области поражения. Мягкие ткани конечности отечны, кожа горячая, красная, напряженная. При распространении на близлежащие суставы развивается гнойный артрит.
Местная форма. Общее состояние страдает меньше, иногда остается удовлетворительным. Преобладают признаки местного воспаления кости и мягких тканей.
Адинамическая (токсическая) форма. Встречается редко. Характеризуется молниеносным началом. Преобладают симптомы острого сепсиса: резкое повышение температуры, тяжелый токсикоз, судороги, потеря сознания, выраженное снижение артериального давления, острая сердечно-сосудистая недостаточность. Признаки костного воспаления слабые, появляются поздно, что затрудняет постановку диагноза и проведение лечения.
Посттравматический остеомиелит
Возникает при открытых переломах костей. Развитию болезни способствует загрязнение раны в момент травмы. Риск развития остеомиелита увеличивается при оскольчатых переломах, обширных повреждениях мягких тканей, тяжелых сопутствующих повреждениях, сосудистой недостаточности, снижении иммунитета.
Посттравматический остеомиелит поражает все отделы кости. При линейных переломах зона воспаления обычно ограничена местом перелома, при оскольчатых переломах гнойный процесс склонен к распространению. Сопровождается гектической лихорадкой, выраженной интоксикацией (слабость, разбитость, головная боль и т. д.), анемией, лейкоцитозом, повышением СОЭ. Ткани в области перелома отечны, гиперемированы, резко болезненны. Из раны выделяется большое количество гноя.
Огнестрельный остеомиелит
Чаще возникает при обширных поражениях костей и мягких тканей. Развитию остеомиелита способствует психологический стресс, снижение сопротивляемости организма и недостаточная обработка раны.
Общие симптомы сходны с посттравматическим остеомиелитом. Местная симптоматика при остром огнестрельном остеомиелите нередко выражена слабо. Отек конечности умеренный, обильное гнойное отделяемое отсутствует. О развитии остеомиелита свидетельствует изменение раневой поверхности, которая становится тусклой и покрывается серым налетом. В последующем воспаление распространяется на все слои кости.
Несмотря на наличие очага инфекции, при огнестрельном остеомиелите обычно наступает сращение кости (исключение – значительная раздробленность кости, большое смещение отломков). При этом гнойные очаги оказываются в костной мозоли.
Послеоперационный остеомиелит
Является разновидностью посттравматического остеомиелита. Возникает после операций по остеосинтезу закрытых переломов, ортопедических операций, проведения спиц при наложении компрессионно-дистракционных аппаратов или наложении скелетного вытяжения (спицевой остеомиелит). Как правило, развитие остеомиелита вызвано несоблюдением правил асептики или большой травматичностью операции.
Контактный остеомиелит
Возникает при гнойных процессах окружающих кость мягких тканей. Особенно часто инфекция распространяется с мягких тканей на кость при панариции, абсцессах и флегмонах кисти, обширных ранах волосистой части головы. Сопровождается увеличением отека, усилением болей в области повреждения и образованием свищей.
Лечение
Только в стационаре в отделении травматологии. Выполняют иммобилизацию конечности. Проводят массивную антибиотикотерапию с учетом чувствительности микроорганизмов. Для уменьшения интоксикации, восполнения объема крови и улучшения местного кровообращения переливают плазму, гемодез, 10% раствор альбумина. При сепсисе применяют методы экстракорпоральной гемокоррекции: гемосорбцию и лимфосорбцию.
Обязательным условием успешного лечения острого остеомиелита является дренирование гнойного очага. На ранних стадиях в кости делают трепанационные отверстия с последующим промыванием растворами антибиотиков и протеолитических ферментов. При гнойных артритах выполняют повторные пункции сустава для удаления гноя и введения антибиотиков, в некоторых случаях показана артротомия. При распространении процесса на мягкие ткани образовавшиеся гнойники вскрывают с последующим открытым промыванием.
Хронический остеомиелит
При небольших очагах воспаления, комплексном и своевременном лечении, преимущественно у молодых пациентов восстановление костной ткани преобладает над ее разрушением. Очаги некроза полностью замещаются вновь образованной костью, наступает выздоровление. Если этого не произошло (примерно в 30% случаев), острый остеомиелит переходит в хроническую форму.
Примерно к 4 неделе при всех формах острого остеомиелита происходит секвестрация – образование омертвевшего участка кости, окруженного измененной костной тканью. На 2-3 месяц заболевания секвестры окончательно отделяются, на месте разрушения кости формируется полость и процесс становится хроническим.
Симптомы
При переходе острого остеомиелита в хронический состояние пациента улучшается. Боли уменьшаются, становятся ноющими. Формируются свищевые ходы, которые могут выглядеть, как сложная система каналов и выходить на поверхность кожи далеко от места повреждения. Из свищей выделяется умеренное количество гнойного отделяемого.
В период ремиссии состояние пациента удовлетворительное. Боли исчезают, отделяемое из свищей становится скудным. Иногда свищи закрываются. Продолжительность ремиссии при остеомиелите колеблется от нескольких недель до нескольких десятков лет, зависит от общего состояния и возраста больного, локализации очага и т. д.
Развитию рецидива способствуют сопутствующие заболевания, снижение иммунитета и закрытие свища, приводящее к скоплению гноя в образовавшейся костной полости. Рецидив болезни напоминает стертую картину острого остеомиелита, сопровождается гипертермией, общей интоксикацией, лейкоцитозом, повышением СОЭ. Конечность становится болезненной, горячей, краснеет и отекает. Состояние пациента улучшается после открытия свища или вскрытия гнойника.
Осложнения
Хронический остеомиелит часто осложняется переломами, образованием ложных суставов, деформацией кости, контрактурами, гнойным артритом, малигнизацией (злокачественным перерождением тканей). Постоянно существующий очаг инфекции влияет на весь организм, вызывая амилоидоз почек и изменения внутренних органов. В период рецидива и при ослаблении организма возможен сепсис.
Диагностика
Постановка диагноза при хроническом остеомиелите в большинстве случаев не вызывает затруднений. Для подтверждения проводят МРТ, КТ или рентгенографию. Для выявления свищевых ходов и их связи с остеомиелитическим очагом выполняют фистулографию.
Лечение
Операция показана при наличии остеомиелитических полостей и язв, гнойных свищей, секвестров, ложных суставах, частых рецидивах с интоксикацией, выраженной болью и нарушением функции конечности, малигнизации, нарушении деятельности других органов и систем вследствие хронической гнойной инфекции.
Выполняют некрэктомию (секвестрэктомию) – удаление секвестров, грануляций, остеомиелитических полостей вместе с внутренними стенками и иссечение свищей с последующим промывным дренированием. После санации полостей проводят костную пластику.
Остеомиелит и его лечение

Принято выделять два вида остеомиелита – гематогенный и посттравматический. И если в детском возрасте речь идет преимущественно об остром гематогенном остеомиелите, то у взрослых это заболевание проявляется в виде осложнений после различных травм и плановых хирургических вмешательств.
Посттравматический остеомиелит может возникнуть в следствие имплантации, в том числе металлических конструкций, эндопротезирования крупных (коленных, тазобедренных, плечевых) и мелких суставов. Другая категория пациентов – те, кому после полученных травм путем рассверливания костно-мозгового канала были установлены интрамедуллярные стержни, либо применен надкостный погружной остеосинтеза (введение фиксирующих элементов непосредственно в зону перелома). Следует отметить, что оба метода позволяют пациентам начать ходить практически сразу после фиксации переломов, но, в тоже время, повышается риск развития инфекционных осложнений. По данным российских и зарубежных авторов, при соблюдении мер профилактики развития гнойных осложнений, остеомиелит развивается в 0,3-8,5 % случаев.
XXI век можно смело назвать веком развития имплантологии в медицине. Все более широкую популярность получают имплантаты зубов, молочных желез, сосудов и т.д. Так, например, погружной металлоостеосинтез применяется на разных костях: при переломах черепа, позвоночника, ребер, костей таза. А при переломах длинных и коротких трубчатых костей ставятся специальные интрамедуллярные стержни либо надкостные пластины. При переломе лицевого скелета также используются мелкие пластины, которые позволяют в ранние сроки восполнить функцию поврежденной кости.
Следует отметить, что остеомиелитические поражения после плановых и экстренных операций имеют очень широкий диапазон. В связи с этим в медицине выделен отдельный раздел, занимающийся лечением гнойного воспаления костной ткани, – гнойная остеология. Часто повреждение кости связано с травмой мягких тканей, при этом возникает не только дефицит костной, но и мягких тканей с образованием больших дефектов.
Остеомиелит – заболевание, которое может привести к инвалидности, так как нередко заканчивается потерей конечности, если речь идет о поражении руки или ноги. Именно поэтому перед гнойными остеологами стоит сложная задача не только по восстановлению кости и ее формы, но и функции. Потому и лечение должно сопровождаться подходами, направленными на сохранение каркаса скелета.
В случае, когда пациент попадает в небольшой процент осложнений, приведших к остеомиелиту, ему необходимо специализированное лечение. Существуют современные методы, которые позволяют сохранить имплантаты при ранних нагноениях в области металлических конструкций. Это вакуумная терапия, применение гидрохирургической системы, ультразвуковой кавитации и других методов физической обработки ран, которые позволяют предотвратить развитие так называемой бактериальной биопленки на поверхности имплантата, что, в свою очередь, дает возможность сохранить как имплантат, так и конечность.
При поздних нагноениях тактика лечения основывается на удалении имплантата и решения вопроса о дальнейшем лечении кости. В этом случае основополагающими факторами являются распространенность и глубина поражения кости. Здесь следует добавить, что идеологами в лечении остеомиелитов всегда были военные хирурги, и все наработки военного времени были успешно перенесены в гражданскую медицину.
Особую группу составляет остеомиелитическое повреждение костей, возникшее после высокоэнергетических травм, к которым относятся ДТП и спортивные травмы. Особняком в этой группе стоят огнестрельные и минно-взрывные ранения, поскольку в характере перелома играют роль взрывная волна и ожог пламенем окружающих тканей. При проведении хирургического лечения подобных пациентов должна учитываться зона молекулярного сотрясения, в которой через некоторое время после получения травмы образуется зона вторичного некроза.
Зачастую при остеомиелитах приходится применять резекционные методы с удалением части длинных трубчатых костей на протяжении до 12-20 сантиметров. Важно, чтобы уже во время первой операции по удалению части кости хирургом была спланирована тактика замещения этого дефекта.
Конечной целью лечения остеомиелита является работа хирурга с восполнением костной ткани, восстановлением ее формы, протяженности и функции конечности в целом. Для выполнения этой задачи проводится работа по сохранению металла, который был установлен после перелома. Но если решить эту проблему не удается, встает вопрос о замещении костного дефекта и решается он несколькими способами.
Метод Илизарова
Данная методика лечения наиболее известна в России и заключается в том, что по заживлению мягкотканой раны проводится остеотомия (иссечение кости либо выше, либо ниже зоны перелома), и далее – низведение, то есть постепенное перемещение, здоровой кости в сторону перелома. Данный процесс достаточно длительный, его скорость составляет 1 миллиметр в сутки. Как правило, пациенты обучаются данной методике в стационаре и продолжают выполнять ее в домашних условиях, самостоятельно контролируя низведение костного лоскута. Следует понимать, что для лечения дефекта кости длиной 10 сантиметров требуется 3 месяца для «подкручивания» аппарата внешней фиксации и столько же – для формирования костной мозоли. Таким образом, для того чтобы «нарастить» дефект размером 10 сантиметров, требуется от полугода до года.
Перемещение костно-мышечно-кожного лоскута
Данная методика является более современной и позволяет ускорить решение задачи по восстановлению костного дефекта. Для ее выполнения используется костно-мышечно-кожный лоскут (например, фрагмент лучевой кости) с кожей, фасцией и самое главное – с питающим сосудом, который переносится в зону перелома (чаще всего на нижнюю конечность). Лоскут внедряется между костно-мягкотканым дефектом на конечности и далее выполняется сосудистый анастомоз – соединение сосудов путем соустья.
Данный метод хорошо себя зарекомендовал, но имеет сложности в выполнении. В частности, требует подготовленных специалистов и не исключает определенный процент неудач, возникающих вследствие тромбоза артериального анастомоза, приводящего к гибели лоскута.
Мембранный остеогенез
Метод мембранного остеогенеза стал применяться сравнительно недавно. Его суть заключается в том, что в ходе хирургического вмешательства пространство между пораженными костями заполняется костным цементом с антибиотиком, рана ушивается. Через определенный промежуток времени проводится повторная операция, в ходе которой первичная манжета открывается и засыпается костной стружкой. За счет внедренных в мембрану костных клеток этого же организма происходят регенерация и восстановление костной ткани.
ВАЖНО:
Нельзя не упомянуть о том, что еще одной серьезной проблемой при лечении остеомиелитов является закрытие мягкотканых кожных дефектов. Специалисты городской больницы №4 имеют немало патентов по данной тематике. Например, успешно используется методика дозированного растяжения мягких тканей, к которой в современной медицине в последнее время возрос интерес. Особенно эта тактика актуальна при лечении фрагментов, где кость близко прилежит к коже, а сама кожа плохо тянется.
Методы дозированного растяжения широко разрабатываются краевыми специалистами, а в нашей клинике изучаются и внедряются на базе кафедры хирургии №1 ФПК и ППС, возглавляемой д.м.н., профессором, главным хирургом Краснодарского края, главным врачом ГБ №4 А.А.Завражновым. На сегодняшний день разработанные методы позволяют в более половине случаев закрыть кость своими тканями, когда лоскут приносится либо из отдаления, либо выкраивается местно, что способствует сохранению конечности.
Безусловно, лечение остеомиелита должно проводиться в клиниках, располагающих специализированными отделениями, в которых есть не только соответствующее оборудование, но и обученные, квалифицированные кадры как врачебного, так и среднего медицинского звена. Пластическая восстановительная хирургия при лечении остеомиелита на территории Краснодарского края используется лишь в нескольких клиниках. Лечение данной патологии на базе городской больницы №4 стало возможным с открытием отделения раневой инфекции (гнойной хирургии).
Чтобы получить консультацию специалиста, занимающегося данной патологией, необходимо записаться на прием к гнойному остеологу в регистратуре поликлиники городской больницы №4, либо по телефону: 261-05-31.
Острый остеомиелит
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Чаще всего встречается острый остеомиелит. У взрослых он обычно проявляется лихорадкой и симптомами интоксикации в течение нескольких дней, а также локализованной болью в позвоночнике или конечностях. Подострый и хронический остеомиелит обычно развиваются в результате травмы или инфекции близлежащих тканей. Боль длится дольше и имеет менее четкую локализацию, чем при остром остеомиелите, а общих симптомов часто не бывает, или они выражены слабо.
Лабораторная диагностика
Дифференциальный диагноз
Лечение
Устранение очага инфекции, восстановление анатомии и функции пораженного сегмента, удаление внутренних и внешних ортопедических устройств, имплантатов, трансплантатов, секвестрнекрэктомия пораженного участка кости с замещением образовавшейся полости мягкими тканями ауто- (алло-, гетеро) костными трансплантатами, синтетическими материалами, замещение дефектов костной ткани после тотальной резекции остеомиелитического очага.
В случаях поздней диагностики остеомиелита выраженные деструктивные изменения в костной ткани, очаги сниженного кровотока и некроза создают благоприятные условия для размножения анаэробных микроорганизмов. При этом в комплекс антибактериальной терапии дополнительно включают активные в отношении анаэробов препараты группы метронидазола (флагил, трихопол) из расчета 7,5 мг/кг 3 раза в сутки.
Противовоспалительные методы физиотерапевтического лечения остеомиелита: УВЧ-терапия, инфракрасная лазеротерапия, гипербарическая оксигенация.
При хроническом остеомиелите прогноз для жизни можно считать благоприятным, очень редко хирургические вмешательства заканчиваются летально.
Число умерших в результате осложнений хронического остеомиелита (преимущественно амилоидоза паренхиматозных органов и последствий малигнизации) тоже невелико, хотя в поздние сроки болезни амилоидоз внутренних органов встречается чаще. Выздоровление больного, полное восстановление функции опорно-двигательного аппарата всецело зависят от эффективности лечения. Можно утверждать, что только при хирургическом лечении хронического остеомиелита удается достичь выздоровления.
Препараты (действующие вещества), применяющиеся при лечении
| Амикацин (Amikacin) |
| Линкомицин (Lincomycin) |
| Метронидазол (Metronidazole) |
| Офлоксацин (Ofloxacin) |
| Пефлоксацин (Pefloksatsina) |
| Фузидовая кислота (Fusidic acid) |
| Цефалексин (Cefalexin) |
| Цефтриаксон (Ceftriaxone) |
| Ципрофлоксацин (Ciprofloxacin) |
Группы препаратов согласно АТХ, применяющиеся при лечении
Госпитализация
Информация
Источники и литература
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Указание на отсутствие конфликта интересов: отсутствует.
Условия пересмотра протокола: Пересмотр протокола производится не реже, чем 1 раз в 5 лет, либо при поступлении новых данных по диагностике и лечению соответствующего заболевания, состояния или синдрома.