Нолицин® (Norfloxacin)
Инструкция
Торговое название
Международное непатентованное название
Лекарственная форма
Таблетки, покрытые пленочной оболочкой 400 мг
Состав
Одна таблетка содержит
вспомогательные вещества: повидон, натрия крахмала гликолят (тип А), целлюлоза микрокристаллическая, кремния диоксид коллоидный безводный, магния стеарат, вода очищенная,
состав пленочной оболочки: гипромеллоза, тальк, титана диоксид (Е 171), краситель 12000 FDC желтый №6 (Е110), пропиленгликоль
Описание
Таблетки круглой формы, покрытые пленочной оболочкой оранжевого цвета, слегка двояковыпуклые, с риской на одной стороне.
Фармакотерапевтическая группа
Фармакологические свойства
Фармакокинетика
Примерно 15% норфлоксацина связывается с белками плазмы крови. Низкая степень связывания с белками позволяет препарату легко и быстро проникать в ткани и жидкие среды организма.
Концентрации норфлоксацина в различных тканях приведены в таблице:
Жидкости или ткани организма
Концентрация
Стенка мочевого пузыря
Принятый внутрь норфлоксацин (50 мг/кг) проникает через плацентарный барьер, а его концентрации в тканях плода составляют примерно 10% от материнских сывороточных концентраций.
Максимальные концентрации норфлоксацина в моче в 100 раз превышают МПК90 для большинства возбудителей инфекций мочевыводящих путей. Концентрации препарата в кале аналогичным образом значительно превышают МПК90 для многих кишечных патогенных микроорганизмов.
Норфлоксацин выводится из организма с мочой, калом и желчью. Биологическое время полувыведения составляет 3-4 часа.
Более 30% принятой перорально принятой дозы выводится с калом.
При почечной недостаточности изменение фармакокинетики норфлоксацина зависит от степени поражения почек. Несмотря на фармакокинетические изменения, такие как увеличение времени достижения максимальной концентрации, увеличение биологического времени полувыведения и длительности выведения, концентрация норфлоксацина в мочевых путях достаточно высока для эффективного лечения инфекций.
Фармакодинамика
Норфлоксацин – уроантисептик, не применяется для лечения системных инфекций. Он эффективен против грамотрицательных аэробных и против некоторых грамположительных бактерий. Его антибактериальный эффект уменьшается при низких значениях pH и при высокой концентрации ионов магния.
Таблица МПК90 для бактерий, вызывающих инфекции, которые чаще всего встречаются при применении норфлоксацина:
Неосложненная и осложненная инфекция нижних мочевыводящих путей
Среди инфекций нижних мочевых путей (ИНМП) ведущее место занимает воспаление мочевого пузыря. Это самая частая урологическая инфекция, которая встречается как в амбулаторной, так и в стационарной практике. Распространенность инфекций мочевыводящих
Среди инфекций нижних мочевых путей (ИНМП) ведущее место занимает воспаление мочевого пузыря. Это самая частая урологическая инфекция, которая встречается как в амбулаторной, так и в стационарной практике.
Распространенность инфекций мочевыводящих путей (ИМП) в России составляет около 1000 случаев на 100 000 населения в год. Ежегодно регистрируется около 26–36 млн случаев острого цистита [1]. Можно предположить, что истинная распространенность заболевания значительно выше, поскольку многие пациенты не обращаются к врачу и лечатся сами. Мужчины чаще болеют циститом в пожилом возрасте, женщины — в молодом. Только в пожилом и старческом возрасте (к 70–75 годам) заболеваемость мужчин и женщин становится приблизительно одинаковой.
По числу случаев временной нетрудоспособности среди урологических заболеваний цистит занимает первое место [2, 3].
Согласно современной классификации ИНМП принято подразделять на неосложненную и осложненную. Наиболее частым проявлением неосложненной ИНМП является острый цистит. Он возникает при отсутствии обструктивных уропатий и структурных изменений в почках и мочевыводящих путях, без серьезных сопутствующих заболеваний и неврологических нарушений. Неосложненная ИНМП чаще выявляется у женщин с анатомически и функционально нормальным мочевым пузырем. Однако у 15–50% женщин с симптомами цистита выявляется клинически скрытая инфекция почек. В таком случае мы имеем дело с осложненным циститом, что нужно учитывать при диагностике и лечении.
В отличие от неосложненной ИНМП, осложненная инфекция возникает на фоне органических и функциональных изменений мочевого пузыря, нейрогенной патологии или серьезных сопутствующих заболеваний (сахарный диабет, нейтропения, иммуносупрессия) после применения инструментальных методов обследования и лечения. Проявлением осложненной инфекции мочевого пузыря является хронический цистит.
Европейская ассоциация урологов (Париж, 2006) предлагает использовать для распознавания осложненной ИМП так называемые факторы риска развития осложнений или неудач лечения. К ним относятся: мужской пол, пожилой возраст, госпитальная инфекция, беременность, функциональные или анатомические нарушения мочевых путей, камни в мочевых путях, недавнее вмешательство на мочевых путях, наличие катетера в мочевых путях, недавнее применение антибиотика, наличие симптомов заболевания более 7 дней на момент обращения, сахарный диабет, иммуносупрессия.
Следует помнить и учитывать некоторые клинические особенности цистита.
Источником бактериального неосложненного и осложненного цистита является нормальная микрофлора, колонизирующая периуретральную область и дистальную часть уретры. Инфицирование мочевого пузыря в 95% случаев происходит восходящим путем. Воспаление мочевого пузыря чаще всего вызывает неспецифическая микробная флора. Прежде всего это грамотрицательные энтеробактерии: кишечная палочка, протей, клебсиелла, синегнойная палочка, энтеробактер. Из грамположительных встречаются стафилококк, стрептококк, энтерококк. Как правило, неосложненная ИМП вызывается одним микроорганизмом, при осложненном цистите нередко определяется смешанная микрофлора [4].
У 0,4–30% больных с неосложненной ИМП в моче не выявляется патогенная микрофлора [5]. В таких случаях причиной заболевания могут быть вирусы, хламидии, микоплазмы, анаэробные микроорганизмы, для подтверждения этиологической роли которых нужно использовать специальные диагностические среды и методы исследования. Благодаря наличию у кишечной палочки уникальных факторов вирулентности (адгезины, уропатогенный специфический протеин, гемолизин, аэробактин) она играет ведущую роль в патогенезе неосложненной ИМП, при осложненной ИМП факторы вирулентности являются менее значимым условием возникновения инфекции.
Развитие цистита есть результат преобладания вирулентности этиологического инфекционного фактора над защитными механизмами мочевого пузыря. Необходимым условием развития бактериального неосложненного и осложненного цистита является адгезия значительного количества уропатогенных бактерий к уроэпителиальным клеткам с последующей инвазией их в стенку мочевого пузыря. Развитие и персистенция инфекции в стенке мочевого пузыря зависят от размера и интенсивности роста микробной колонии, обьема остаточной мочи, степени эксфолиации уретральных клеток с адгезированными уропатогенами, скорости потока мочи и частоты мочеиспусканий. После адгезии нормальный ток мочи или слизи не смывает бактерии. В результате происходит колонизация микроорганизмов. Адгезированные микроорганизмы не создают колоний на питательных микробиологических средах: этим объясняются трудности их выявления и недооценка в диагностике рецидивов. Уропатогенные штаммы E. coli способны формировать биопленки (микроколонии) на слизистой оболочке мочевого пузыря и внутри эпителиальных клеток, а также на некротических, рубцово-измененных тканях, катетерах. Микроорганизмы, образующие биопленку, обладают устойчивостью к антимикробной терапии. Бактерии в составе биопленки могут выживать при использовании антибиотиков в концентрациях, в 100–150 раз превышающих бактерицидные концентрации для планктонных форм бактерий того же вида [6].
Нарушение защитных механизмов мочевого пузыря повышает возможность адгезии и размножения в нем кишечной микрофлоры, вероятность развития инфекционно-воспалительного процесса и его рецидивирования.
Согласно современным представлениям, развитие инфекционно-воспалительного процесса в мочевом пузыре независимо от этиологии протекает по следующему «сценарию»: адгезия — инвазия — колонизация — пролиферация — повреждение тканей хозяина [7]. При неосложненных циститах поражается только слизистая оболочка мочевого пузыря. Иначе говоря, острый цистит — это поверхностная инфекция мочевого пузыря. В случае осложненной инфекции воспалительный процесс переходит на более глубокие слои (подслизистый, мышечный, серозный) стенки мочевого пузыря. Замещение гладкомышечных волокон соединительно-тканными в стенке мочевого пузыря ведет к его фиброзу, уменьшению емкости мочевого пузыря (микроцистит). Такие изменения наблюдаются при лучевом и интерстициальном цистите.
Развитию воспаления в мочевом пузыре способствуют следующие факторы:
Как в любом инфекционном процессе, взаимодействие факторов вирулентности возбудителя и целостность защитных механизмов макроорганизма во многом определяют развитие и течение инфекции. Уропатогенные штаммы E. coli имеют целый набор факторов вирулентности, с помощью которых они могут преодолевать даже ненарушенные защитные механизмы мочевого пузыря у женщин, обладают потенциальной способностью к восходящему распространению по мочевым путям. Установлено, что бактерии могут передавать друг другу различные факторы вирулентности: устойчивость к антибиотикам, выработку фактора колонизации, выработку токсинов, мембранных белков и др.
В настоящее время появляется все больше данных о значении в развитии бактериального неосложненного цистита наследственной предрасположенности (отсутствие секреции некоторых групп антигенов крови, дефекты муцинового слоя, повышенное содержание рецепторов для бактериальной адгезии на мембранах эпителиальных клеток) и поведенческих особенностей пациентов (сексуальная активность, использование влагалищных диафрагм, вибраторов и спермицидов, отсутствие мочеиспускания после полового акта, произвольное задерживание мочеиспускания, несоблюдение правил личной гигиены или неправильное их выполнение, недостаточный питьевой режим, ношение плотно облегающей одежды).
Цистит у женщин практически всегда связан с кольпитом или бактериальным вагинозом. Анатомо-физиологические особенности женского организма и его зависимость от состояния гормональной системы предопределяют выделение чисто женских клинических форм воспаления мочевого пузыря: цистит у девочек, дефлорационный цистит, цистит медового месяца, посткоитусный цистит, цистит у беременных, послеродовой, постклимактерический, инволюционный цистит.
Несмотря на легкость купирования острого неосложненного бактериального цистита при анатомически нормальных мочевых путях, цистит часто рецидивирует. У 50% больных склонность к рецидивам наблюдается в течение года, причем чаще у пациенток старше 55 лет [1, 8]. Принято различать рецидивирующий цистит и реинфекцию. Цистит считают рецидивирующим, если наблюдается три и более рецидива в год. Это сохраняющаяся инфекция, при которой определяется один и тот же микробный возбудитель из неликвидированного очага инфекции. Реинфекция — это инфекция, вызванная другим микробным возбудителем из кишечника и перианальной области. Современными исследованиями установлено, что повторные рецидивы цистита в 90% случаев представляют собой новое заболевание, а не рецидив предшествующего.
Высокая частота рецидивирования цистита обьясняется следующими причинами (наряду с перечисленными ранее причинами возникновения цистита):
Диагностика
Диагноз острого неосложненного цистита ставят с учетом анамнеза и клинических симптомов. Если данные анамнеза и жалоб не совпадают с клиникой цистита, то показано исследование мочи. Микроскопическое исследование мочи позволяет верифицировать острый цистит только у 50% больных, имеющих бактериальный показатель выше 100 000 КОЕ/мл.
Наличие лейкоцитов в моче является обязательным признаком цистита. О лейкоцитурии принято говорить, если в осадке мочи содержится 6 и более лейкоцитов в поле зрения микроскопа. Исследование нецентрифугированной мочи из средней порции с помощью простого гематоцитометра обладает высокой чувствительностью и позволяет выявить лейкоцитурию у больных с нормальными показателями общего анализа мочи, обнаружить инфекцию или колонизацию. В ряде случаев приходится исключать острый уретрит (хламидийный, гонорейный, герпетический) и вагинит (кандидозный, трихомонадный).
Если распознавание острого цистита не вызывает затруднений, то диагностика осложненного цистита представляет определенные трудности, особенно при интерстициальном цистите. При осложненной ИНМП необходимо диагностировать основное урологическое заболевание, особенно это касается пиелонефрита (первичного и вторичного). В связи с этим каждый больной с осложненным циститом подлежит общему и урологическому обследованию.
Мероприятия, проводимые для диагностики хронического цистита:
Дифференциальную диагностику осложненного цистита следует проводить со следующими заболеваниями: туберкулез мочевой системы, рак мочевого пузыря, уретральный синдром, вульвовагинит, уретрит.
Лечение
Лечение циститов должно быть комплексным и в первую очередь направлено на санацию очагов инфекции, быструю элиминацию микробного возбудителя, устранение причин частого рецидивирования и восстановление естественных защитных антибактериальных механизмов мочевого пузыря. Комплексное лечение включает в себя следующие виды терапии:
При неосложненной ИМП (острый цистит) лечение не представляет трудностей, оно проводится обычно в амбулаторных условиях и в основном заключается:
Больные, не получающие антибактериальные препараты, имеют повышенный риск развития осложнений и хронизации процесса. Нередко в повседневной практике применяются неадекватные методы лечения цистита. Одной из наиболее частых ошибок является назначение препаратов с низкой антимикробной активностью в отношении возбудителей неосложненной ИМП или с недоказанной их эффективностью. Повторное назначение антибиотиков одной группы способствует возникновению резистентных к ним штаммов.
Существенное влияние на результат лечения оказывает правильный первоначальный выбор антибактериального препарата.
В настоящее время при неосложненном остром цистите доказана эффективность терапии одной дозой и трехдневного курса, а более длительная не имеет никаких преимуществ. Такое лечение имеет свои достоинства: высокая клиническая и микробиологическая эффективность, снижение селекции резистентных штаммов, низкая частота нежелательных реакций, хорошая переносимость и более низкая стоимость лечения.
На сегодняшний день для лечения одной дозой лучшим препаратом является фосфомицина трометамол (Монурал) — антибиотик широкого спектра действия, активный в отношении большинства аэробных грамотрицательных (включая протей, клебсиеллу, энтеробактер, синегнойную палочку) и грамположительных бактерий, стафилококков (золотистого, эпидермального), стрептококков (сапрофитного, фекального). Препарат оказывает быстрое бактерицидное и длительное антиадгезивное действие, уменьшает коагрегацию бактерий, характеризуется отсутствием аллергии и перекрестной резистентности с другими антибиотиками.
Однократный прием Монурала (в дозе 3 г) по эффективности сопоставим с семидневным курсом терапии нитрофурантоином.
Считается, что если уровень резистентности уропатогенных штаммов E. coli к антибиотику составляет в регионе более 10–20%, то это является предпосылкой ограничения его использования как препарата выбора.
Наибольшее распространение при лечении неосложненной ИНМП получил трехдневный курс терапии фторхинолонами, обладающими широким спектром высокой микробиологической активности против основных возбудителей острого цистита, способными создавать высокие и длительно сохраняющиеся концентрации в моче после однократного приема. Наиболее эффективны и безопасны из них норфлоксацин, офлоксацин, ципрофлоксацин, левофлоксацин. Альтернативой фторхинолонам при остром цистите являются ингибиторозащищенные пенициллины (Аугментин, Амоксиклав), оральные цефалоспорины III и IV поколений.
Препараты выбора для трехдневного курса лечения неосложненного цистита:
У беременных женщин при неосложненном цистите рекомендуется использовать цефалоспорины I–III поколений, фосфомицина трометамол (однократно), альтернативные препараты: амоксициллин/клавуланат, нитрофурантоин.
Залогом успеха терапии острого цистита является своевременное и адекватное назначение антибиотиков буквально с момента появления клинических симптомов заболевания. Не нужно ждать результата бактериологического исследования, а лечить не откладывая. При неэффективности применения короткого курса терапии его нужно рассматривать как диагностический показатель, указывающий на наличие осложненной инфекции мочевого пузыря. В таких случаях пациенты должны быть подвергнуты тщательному урологическому обследованию для выявления сопутствующей патологии или осложненной уроинфекции.
При рецидиве воспаления мочевого пузыря, возникающего во время курса или через 2 нед после его окончания, можно думать об обострении воспалительного процесса; в этом случае его нужно лечить фторхинолонами в течение 7–14 дней. Лечение реинфекции проводится трехдневным курсом терапии и тем же препаратом, который был эффективен при первом эпизоде инфекции. Пациентам с часто рецидивирующим циститом (более трех обострений в течение года) должна проводиться превентивная терапия (прием небольших доз антибиотика каждый день на ночь). Превентивное лечение может проводиться от нескольких месяцев (6–12) до нескольких лет и более. Длительная регулярная профилактическая терапия приводит к стойкой ремиссии, а у ряда больных — к выздоровлению.
При осложненной инфекции мочевого пузыря терапия короткими курсами, а тем более одной дозой препарата противопоказана; назначаются длительные курсы антимикробной терапии — от 7 до 14 дней, а иногда в течение 4–6 нед. У больных с хроническим циститом необходимо устранение патогенетических факторов развития рецидивирующей хронической инфекции мочевого пузыря: инфравезикальной обструкции органического (стеноз уретры, парауретральный фиброз и др.) или функционального (гипертонус детрузора, детрузорно-сфинктерная диссинергия) характера.
При детрузорно-сфинктерной диссинергии необходимо назначать транквилизаторы с миорелаксирующим действием — Реланиум, Феназепам, Баклофен. В лечении гиперактивного мочевого пузыря широко применяются М-холинолитики, которые приводят к уменьшению тонуса детрузора, способствуют урежению позывов к мочеиспусканию, снижению имперактивности, облегчению удержания мочи. С этой целью применяют Дриптан (оксибутинина хлорид) — по 5 мг 3 раза в сутки, Детрузитол — по 2 мг 2 раза в сутки, Спазмекс (троспия хлорид) — по 5 мг 3 раза в сутки. Курс лечения — 3–6 мес. У больных с гипертонусом уретрального сфинктера и шейки мочевого пузыря следует назначать a-адреноблокаторы: Сетегис — по 2–5 мг на ночь, Корнам — 2–5 мг перед сном.
Инфекция нижних мочевых путей может быть обусловлена нейромышечными нарушениями гладкомышечных элементов мочевыводящего тракта и органов малого таза (чаще по гиперспастическому типу) или сочетаться с ними. Этому способствуют травмы и операции в анамнезе, занятия определенными видами спорта, патологические изменения в нижних конечностях, повышенная нагрузка на нижнюю часть спины (ношение туфель на шпильке). В результате нарушается иннервация мочевого пузыря и возникает его дисфункция, которая может вызвать рецидив цистита. Поэтому в комплексную терапию необходимо включать миорелаксанты (Феназепам, Баклофен) и спазмолитики (Папаверин, Галидор, Баралгин, Но-шпа).
Общее и местное противовоспалительное лечение применяется в основном при хроническом цистите — назначаются нестероидные противовоспалительные препараты (НПВП): диклофенак, пироксикам, лорноксикам, нимесулид; применяется местное лечение в виде промывания и инстилляций мочевого пузыря.
Боли при цистите часто принимают упорный, тягостный характер. При болезненном мочеиспускании назначают НПВП (нимесулид, кеторолак), при этом нельзя уменьшать количество потребляемой жидкости. Из обезболивающих средств наиболее эффективны Солпадеин — по 1–2 таблетки 4 раза в день, Гентос — по 15 капель 3 раза в день (в 1-й день до 8 раз в сутки), свечи с Анестезином, свечи с Цефеконом Н, микроклизмы с 2%-ным раствором новокаина.
Важнейшим звеном патогенетической терапии считается иммуномодулирующая терапия. Поэтому в комплексное лечение рекомендуется включать иммуномодулятор — Уро-Ваксом. Препарат представляет собой экстракт лиофилизированных бактериальных лизатов 18 различных штаммов E. Coli; назначается натощак по 1 капсуле в день в течение 10 дней при остром цистите и на срок до 3 мес при хроническом цистите и пиелонефрите. Через 3 мес после завершения вакцинации проводится ревакцинация, состоящая из трех десятидневных курсов в течение 3 мес.
Инфекции мочевого пузыря у женщин постменопаузального возраста связаны с эстрогенным дефицитом; проявлением урогенитальных расстройств является развитие атрофического цистоуретрита, синильного кольпита, выпадение слизистой оболочки уретры, сухость влагалища, зуд, жжение, частое и болезненное мочеиспускание, недержание мочи. Для лечения урогенитальных расстройств используют системную или местную терапию эстриолом (свечи или вагинальный крем Овестин), при этом чем раньше начато лечение, тем выше его эффективность.
Фитотерапия создает благоприятный фон для проведения антимикробной терапии, дополняет ее при хроническом течении заболевания. Чаще всего она используется для предупреждения развития осложнений и рецидивов заболевания, уменьшения выраженности воспалительных явлений и болей (Урокам, Урофлюкс, Канефрон, Фитолизин, Цистон).
В развитии ИМП существенное, а может быть и решающее значение имеют особенности социокультурного поведения пациентов.
В последние годы сексуальную активность считают основным фактором риска развития ИМП. Чаще всего цистит связан с регулярной половой жизнью. Поэтому необходимо четко выполнять правила сексуальной гигиены (обильные водные процедуры с туалетом наружных половых органов до полового акта и после, обязательное мочеиспускание после коитуса). При рецидивирующем течении цистита не следует пользоваться влагалищными диафрагмами и спермицидами, рекомендуется избегать сексуальных позиций, способствующих повышенной травматизации уретры. Если имеется связь между циститом и интимной близостью, то после полового акта необходим профилактический прием антибиотика (Фурадонин 50 мг, Фурамаг 50 мг, Норфлоксацин 200 мг, Ципрофлоксацин 125 мг). При отсутствии эффекта от профилактики инфекции после полового сношения женщинам необходимо проводить антибактериальное лечение в течение 6–12 мес.
Нарушения мочеиспускания у женщин и мужчин увеличивают риск возникновения ИМП. Мочеиспускание не следует подавлять произвольно: это ослабляет естественные защитные механизмы мочевого пузыря. При цистите нужно стараться добиться полного опорожнения мочевого пузыря.
Процесс выздоровления при цистите ускоряется при увеличении количества принимаемой жидкости. С профилактической целью рекомендуется пить 2–2,5 л жидкости в день. Лучше использовать обычную воду, неконцентрированные соки или минеральную воду без газа, настои трав, клюквенный и брусничный морс. Нельзя пить чай, кофе, кока-колу, газированные напитки, так как содержащийся в них кофеин раздражает слизистую оболочку мочевых путей.
Одежда не должна плотно облегать тело, чтобы не затруднять доступ крови к коже и не нарушать лимфоотток, не создавать перегрева и повышенной влажности в вагинально-анальной области, способствующих их колонизации и развитию инфекционных заболеваний.
В настоящее время большинство клиницистов рассматривают хронический цистит как вторичное заболевание, следствие поддерживающей его причины, которую необходимо найти и устранить. Только тогда можно добиться выздоровления. На сегодняшний день критериями излеченности цистита считаются ликвидация расстройств мочеиспускания, исчезновение бактериурии и лейкоцитурии, полное восстановление качества жизни и социальной адаптации пациента.
По вопросам литературы обращайтесь в редакцию.
Г. Н. Скрябин, кандидат медицинских наук, доцент
В. П. Александров, доктор медицинских наук, профессор
СПбМАПО, Санкт-Петербург
Хронический цистит: новое в диагностике и лечении
Рост хронических инфекционно-воспалительных заболеваний мочеполовой сферы, характеризующихся вялым, рецидивирующим течением, устойчивым к этиотропной терапии, представляет серьезную медицинскую проблему. Наиболее частым их проявлением является цистит
Рост хронических инфекционно-воспалительных заболеваний мочеполовой сферы, характеризующихся вялым, рецидивирующим течением, устойчивым к этиотропной терапии, представляет серьезную медицинскую проблему. Наиболее частым их проявлением является цистит. Цистит — изменение слизистой оболочки мочевого пузыря воспалительного характера, сопровождающееся нарушением его функции [1, 2]. Как правило, циститом страдают женщины трудоспособного возраста. В случае распространения воспалительного процесса глубже слизистой оболочки процесс приобретает хроническое течение. По данным литературы хронизация процесса выявлена более чем в трети случаев. Возникает она на фоне органических и функциональных изменений мочевого пузыря или у людей с серьезными сопутствующими заболеваниями [3, 4]. Хронический цистит сопровождается в той или иной мере выраженным болевым симптомом, приводит к социальной дезадаптации пациентов, временной или постоянной потере трудоспособности, а реабилитация требует дополнительных бюджетных вложений [5]. Большинство рецидивов возникают в первые 3 месяца после излечения предшествующего эпизода [6]. Более 60% случаев острого неосложненного цистита остается без должного лечения. В случае самопроизвольного излечения неосложненного цистита заболевание рецидивирует в течение года почти у половины женщин [7].
Этиология и патогенез
Мочевой пузырь у женщин обладает значительной резистентностью, которая обусловлена наличием ряда антибактериальных механизмов, постоянно и эффективно действующих у здоровых женщин. Инвазия бактерий в мочевой пузырь не является основным условием развития воспалительного процесса, что имеет большое число клинических и экспериментальных подтверждений. Нормальный ток мочи и своевременное опорожнение мочевого пузыря предотвращают инфицирование мочевых путей. Своевременное выделение даже инфицированной мочи снижает риск адгезии бактериальной клетки к рецепторам слизистой оболочки.
Слизистая оболочка мочевого пузыря обладает бактериостатической активностью, особенно по отношению к кишечной палочке, благодаря выработке специфических мукополисахаридов и секреторного IgA. Кроме того, моча может содержать специфические и неспецифические ингибиторы роста бактерий, иммуноглобулины класса А и G. Неповрежденный уротелий обладает значительной фагоцитарной активностью. При возникновении цистита в организме человека первоначально происходит активация местного и гуморального иммунитета в виде выработки антител. Известно, что при хронических заболеваниях возникает транзиторная дисфункция иммунной системы [9], в то же время в большинстве случаев цистит является вторичным, то есть осложняет течение имеющихся заболеваний мочевого пузыря, уретры, почек, половых органов [1].
Нередко рецидивы обусловлены персистенцией инфекции, но в подавляющем большинстве случаев объясняются реинфекцией [10]. Под персистирующей инфекцией понимают наличие инфекции одного вида или штамма, и рецидив возникает, как правило, в течение 1–2 недель после прекращения лечения. Реинфекция это повторный инфекционный процесс, обусловленный другим возбудителем. Обычно она развивается через несколько недель после окончания терапии [5, 11].
Ведущую роль в патогенезе любых хронических воспалительных заболеваний играет гипоксия тканей и транзиторная дисфункция иммунной системы [9, 12]. Под хроническим воспалением понимают процессы, протекающие недели и месяцы, при которых повреждающий фактор, реактивные изменения и рубцевание развиваются одновременно [13]. Традиционно по времени возникновения хронического воспалительного процесса считается срок более 60 дней.
Специфической предпосылкой хронического воспалительного процесса является невозможность завершения острого воспаления регенерацией, протекающей на фоне нарушенного тканевого гомеостаза [14]. В результате при хроническом воспалении нередко имеет место смена фаз затихания и обострения процесса, что накладывает отпечаток и на его морфологию. Если при остром течении воспалительных процессов на первое место выступают альтеративные и сосудисто-экссудативные изменения, то при подостром и хроническом — пролиферативные, завершающиеся новообразованием соединительной ткани, то есть склерозом [15]. Подслизистые структуры в стенке мочевого пузыря играют основополагающую роль, поскольку между эпителиальными клетками нет капилляров, и жизнедеятельность клеток эпителия зависит от эффективности диффузии кислорода и питательных веществ из подлежащей соединительной ткани (через ее межклеточное вещество и базальную мембрану) [16].
Наличие очагов хронического воспаления зависит от возрастных и конституциональных особенностей эпителиальных тканей, модифицирующих как клеточную устойчивость, так и метаболический фон, на котором развивается процесс воспаления. Развитию хронического воспаления содействуют в первую очередь возрастное увеличение чувствительности клеток к окислительному стрессу. В то же время при гипоксии ускорятся процесс мобилизации и деления незрелых эпителиальных клеток [12], блокируется их созревание. Известно, что незрелый эпителий обладает повышенной способностью клеток к бактериальной адгезии. Баткаев Э. А., Рюмин Д. В. (2003) в исследованиях, когда возбудителем цистита была кишечная палочка, обратили внимание на возраст пациенток. Так, у женщин до 55 лет рецидивы болезни в течение года происходили в 36%, в то время как рецидивы у женщин старше этого возраста возникли в 53% [17].
Классификация хронических циститов [18]:
В зависимости от характера и глубины морфологических изменений хронический цистит делится на катаральный, язвенный, полипозный, кистозный, инкрустирующий, некротический.
Клиническая картина
Хронический цистит в фазу обострения проявляется теми же симптомами, что и острый цистит. Кроме того, могут играть роль симптомы основной патологии, послужившей хронизации процесса (симптомы камня мочевого пузыря, атонии и т. д.). При обострении заболевания наиболее частой причиной жалоб пациенток является учащенное болезненное мочеиспускание. При хронических заболеваниях, в зависимости от степени поражения мочевого пузыря, боль может быть постоянной, иногда с мучительными позывами на мочеиспускание; локализуется в области лобка либо в глубине малого таза. Боль может появляться или усиливаться в связи с актом мочеиспускания. В последнем случае она возникает либо перед началом мочеиспускания вследствие растяжения стенок мочевого пузыря, либо во время акта мочеиспускания, но чаще всего — в его конце. Следует помнить о том, что боль в мочевом пузыре с нарушением акта мочеиспускания может возникнуть при воспалительных заболеваниях женских половых органов [19].
Диагностика хронических циститов является сложной проблемой, требующей от врача использования ряда клинических и параклинических методов, аналитического подхода к их результатам. Клинический этап обследования должен включать тщательный сбор анамнеза, с учетом данных о состоянии половой сферы пациентки, связи заболевания с половой жизнью; осмотр в «зеркалах» для исключения вагинизации уретры, наличия уретрогименальных спаек. Базово-диагностический этап включает лабораторные исследования, обязательной составляющей которых является бактериологическое исследование мочи, определение чувствительности флоры к антибиотикам; УЗИ и при необходимости рентгеновское исследование органов малого таза и верхних мочевых путей, исследование пациенток на наличие ИППП. Анализ результатов бактериологических посевов мочи, выполненных в нашей клинике, у больных хроническим рецидивирующим циститом показал, что традиционно принятый диагностический критерий бактериурии 10 5 КОЕ в 1 мл средней порции мочи был выявлен только в 21,3%. Многие исследователи обращают внимание на то, что в клинической практике феномен «малой бактериурии» недооценен [11, 20]. У пациенток с наличием хронического цистита и угрозой рецидива мы принимаем во внимание бактериурию 10 3 КОЕ в 1 мл.
Завершающим и обязательным этапом обследования является эндоскопическое обследование. Для выяснения причины хронизации процесса выполняется цистоскопия. Однако это достаточно субъективный метод, при котором часто возникают трудности в интерпретации визуальной картины поверхности слизистой оболочки мочевого пузыря [20]. Кроме того, хроническое воспаление сопровождается хронической индукцией регенерационного микроокружения, идентичного опухолевому, то есть в эпителии могут появляться гистологические изменения, относящиеся к предраковым: гиперплазия, дисплазия, метаплазия [12]. Многие авторы признают необходимость выполнения мультифокальных биопсий для понимания и правильной морфометрической характеристики процессов, происходящих в стенке мочевого пузыря [2, 21].
При хронических воспалительных заболеваниях в мочевом пузыре оптимально от 8 до 15 биоптатов, хотя эффективность рандомных биопсий в свете онконастороженности оспаривается некоторыми авторами [22, 23]. Биопсия — всегда дополнительная травма, провоцирующая воспалительные изменения, а в редких случаях кровотечения и перфорации стенки мочевого пузыря.
Дифференцировать явления хронического цистита от неопластических изменений, а также объективно оценить изменения состояния слизистой и подслизистой структур мочевого пузыря позволяет оптическая когерентная томография (ОКТ) и ее вариант кросс-поляризационная ОКТ (КП ОКТ) [24, 25]. Метод ОКТ демонстрирует оптические свойства ткани в поперечном сечении. Изображение может быть получено в реальном времени с разрешением 10–15 мкм. Принцип ОКТ подобен B-скану ультразвука. Оптическое изображение формируется за счет различия оптических свойств внутритканевых слоев или структур — коэффициента обратного рассеяния тканей [22, 23]. КП ОКТ несет большую информацию о ткани, поскольку ряд компонентов слоистой структуры органов (например, коллаген) способен рассеивать зондирующее излучение не только в основную поляризацию (нижнее изображение), совпадающую с поляризацией зондирующей волны, но и в ортогональную (верхнее изображение). Компактный переносной оптический томограф, созданный в Институте прикладной физики РАН Нижнего Новгорода, оснащен съемным зондом, совместимым с эндоскопическим оборудованием. Во время эндоскопических манипуляций гибкий зонд — сканер оптического когерентного томографа c торцевой оптикой (внешний диаметр 2,7 мм) проводится через инструментальный канал 8 Ch операционного цистоскопа 25 Ch и прижимается под контролем зрения к интересующему участку стенки мочевого пузыря. Исследование ОКТ выполняется последовательно в правой и левой гемисферах, нижнем, среднем и верхних сегментах мочевого пузыря. Время получения одного изображения — 1–2 секунды. Визуально измененные зоны изучаются прицельно. При необходимости из оптически подозрительных зон выполняются прицельные биопсии. Анализ клинических данных показал, что ОКТ с хорошей чувствительностью (98–100%) и специфичностью (71–85%) выявляет неоплазию в мочевом пузыре. В результате мониторирования хронических циститов с ОКТ, проведенных в нашей клинике, выполнение биопсии снизилось на 77,6% (рис. 1). На рис. 1 а цистоскопическое изображение, зонд — сканер оптического когерентного томографа под устьем: отек и умеренная гиперемия под устьем мочевого пузыря. На рис. 1 б оптическое изображение до лечения: эпителиальный слой утолщен, подслизистые структуры плохо дифференцируются от верхнего эпителиального слоя за счет инфильтрации; изображение отнесено к подозрительным на неоплазию в результате очаговой потери слоистости. На рис. 1 в динамическое исследование после комплексного лечения через 5 недель: эпителиальный слой нормальной толщины, подслизистые структуры хорошо дифференцируются.
Включение методов оптической визуализации ОКТ и КП ОКТ в исследование стенки мочевого пузыря на наш взгляд является перспективным, поскольку позволяет проводить дифференциальную диагностику хронического цистита с заболеваниями, имеющими сходную клиническую симптоматику, исключая/или минимизируя выполнение биопсий. Выявление на ОКТ-изображениях очаговой пролиферации эпителия, а также изображений с нарушенной структурной организацией (граница эпителий/подслизистые структуры нечеткая или неровная) позволяет выделить пациенток, требующих пристального внимания в отношении угрозы малигнизации и, следовательно, их длительного мониторинга.
Наличие тонкого/атрофичного эпителиального слоя слизистой оболочки мочевого пузыря на ОКТ-изображении позволяет заподозрить эстрогенный дефицит, направить больного на консультацию к гинекологу. У женщин в постменопаузе эстрогенный дефицит является причиной урогенитальных расстройств.
У пациенток, длительно страдающих хроническим циститом, на КП ОКТ-изображении выявляется выраженное утолщение подслизистых структур, имеющих повышенный контраст, что свидетельствует о склеротическом процессе в стенке мочевого пузыря (рис. 2). На рис. 2 а КП ОКТ-изображение нормального мочевого пузыря: эпителиальный слой нормальной толщины, подслизистые структуры, мышечный слой в норме. На рис. 2 б КП ОКТ-изображение мочевого пузыря при хроническом рецидивирующем цистите: эпителиальный слой атрофичен (прямая поляризация — нижнее изображение), подслизистые структуры разволокнены; слой, содержащий колагеновые волокна, менее контрастен, расширен и определяется практически на весь кадр изображения (обратная поляризация — верхнее изображение). На рис. 2 в КП ОКТ-изображение мочевого пузыря пациентки с травмой позвоночника. Изменения идентичны изображению 2 б.
Таким образом, КП ОКТ позволяет объективно оценивать изменения, происходящие в подслизистых структурах стенки мочевого пузыря, и в зависимости от этого проводить коррекцию лечения.
Лечение
Если диагноз хронического бактериального цистита в большинстве случаев не вызывает затруднений, то лечение не всегда оказывается эффективным, а прогноз не всегда благоприятным, так как в ряде случаев не удается выявить, а затем и устранить причину возникновения заболевания. Лечение хронических циститов требует от врача широкого кругозора, знаний проблем гинекологии, неврологии, иммунологии. В период становления болезни структурные изменения опережают клинические проявления, и, наоборот, в процессе выздоровления нормализация нарушенных функций наступает раньше восстановления поврежденных структур, т. е. морфологические проявления запаздывают по сравнению с клиническими [16]. Только зрелые эпителиоциты резистентны к бактериям, в то время как барьерная функция эпителия при наличии эпителиоцитов с умеренно дифференцированной ультраструктурой нарушена. Для лечения и профилактики хронических рецидивирующих инфекций нижних мочевых путей применяется этиотропная антибактериальная терапия 7–10-дневными курсами. Исследования Возианова А. Ф., Романенко А. М. с соавт. (1994) показали, что полное восстановление зрелых поверхностных клеток эпителия мочевого пузыря после их повреждения длится не менее 3 недель [26]. Таким образом, при отсутствии настороженности у лечащего врача и отсутствии должного внимания к длительности патогенетического лечения, очередной рецидив может наслоиться на репаративную фазу предыдущего процесса. Это в свою очередь приводит к усилению коллагенообразования, дискорреляциям и склерозу подэпителиальных структур, играющих основную роль в гомеостазе слизистой оболочки мочевого пузыря, его иннервации [27]. Таким образом возникает замкнутый круг: неадекватное лечение — хроническое воспаление — реактивные изменения и рубцевание подслизистых структур — гипоксия ткани — незавершенная регенерация эпителия — очередное обострение процесса.
Лечение хронических рецидивирующих циститов:
Этиологическое лечение — это антибактериальная терапия, основанная на следующих принципах: длительность (до 7–10 дней); выбор препарата с учетом выделенного возбудителя и антибиотикограммы; назначение антибиотиков с бактерицидным действием. Препаратами, к которым выделен наибольший процент чувствительных штаммов возбудителей мочевой инфекции в России, являются: фосфомицин — 98,6%, мециллинам — 95,4%; нитрофурантоин — 94,8% и ципрофлоксацин — 92,3% [28]. Наиболее предпочтительными являются норфлоксацин, ципрофлоксацин, пефлоксацин и левофлоксацин из-за отсутствия нежелательных побочных реакций.
Выбор антибактериального препарата должен производиться на основе данных микробиологического исследования. Если при остром неосложненном цистите предпочтение следует отдавать коротким курсам антибактериальной терапии (3–5-дневным), то при хроническом рецидивирующем — продолжительность антибактериальной терапии должна составлять не менее 7–10 дней для полной эрадикации возбудителя, который при хронических циститах может локализоваться в подслизистых структурах стенки мочевого пузыря [1, 5].
Антибактериальная терапия. Препаратами выбора являются фторхинолоны (ципрофлоксацин, офлоксацин, норфлоксацин, левофлоксацин, ломефлоксацин), которые обладают очень высокой активностью в отношении E. сoli и других грамотрицательных возбудителей уроинфекций. Нефторированные хинолоны — налидиксовая, пипемидовая, оксолиновая кислоты утратили свое лидирующее значение, в связи с высокой резистентностью к ним микрофлоры, и не могут являться препаратами выбора при рецидивирующих инфекциях мочевых путей [18, 29].
Выбор фторхинолонов обусловлен широким спектром антибактериальной активности, особенностями фармакокинетики и фармакодинамики, созданием высоких концентраций в крови, моче и тканях. Биодоступность фторхинолонов не зависит от приема пищи, они обладают длительным периодом полувыведения, что позволяет принимать препараты 1–2 раза в сутки. Их отличает хорошая переносимость и возможность применения при почечной недостаточности. Для норфлоксацина период полувыведения 3–4 часа, для лечения обострения цистита рекомендуется принимать по 400 мг 2 раза в день 7–10 дней. Ципрофлоксацин считается наиболее мощным антибиотиком из группы фторхинолонов, поскольку, обеспечивая бактерицидный эффект в небольших концентрациях, обладает широким спектром антибактериальной активности и быстро распределяется и накапливается в тканях и биологических жидкостях с высокими интрацеллюлярными концентрациями в фагоцитах (принимают 500 мг 2 раза в день). В настоящее время созданы препараты, обеспечивающие удобство приема — 1 раз в день. Примером может быть Ифиципро ® ОД, который является новой формулой с постепенным высвобождением ципрофлоксацина.
При выявлении ИППП необходим курс антибактериальной терапии с включением макролидов, тетрациклинов, фторхинолонов, направленный на эрадикацию возбудителя, с последующим контролем микрофлоры.
Патогенетическое лечение начинают с рекомендаций по соблюдению режима труда и отдыха и назначения соответствующего питания. Назначают обильное питье. Усиленный диурез способствует вымыванию бактерий и других патологических примесей. Уменьшаются дизурические явления вследствие действия концентрированной мочи на слизистую оболочку мочевого пузыря. Пища должна быть полноценной по содержанию белков и витаминов и способствовать кишечной перистальтике. В настоящее время разработаны патогенетически обоснованные алгоритмы консервативной терапии воспалительных заболеваний нижних мочевых путей [18].
Наличие современных антибиотиков и химиотерапевтических препаратов позволяет быстро и эффективно вылечивать рецидивы инфекций мочевыводящих путей и проводить профилактику их возникновения. Необоснованность и нерациональность антибактериальной терапии являются факторами, приводящими к хронизации процесса и нарушениям иммунорегуляторных механизмов с развитием иммунодефицитных состояний. Важно, что иммунодефицитное состояние может не иметь клинических проявлений [30]. Понятие «иммунодефицит» включает состояния, при которых наблюдается отсутствие или снижение уровня одного или нескольких факторов иммунитета. Исследования, проведенные в нашей клинике, показали, что у пациенток с хроническими циститами имеются отклонения в иммунном статусе в виде повышения или понижения показателей от среднестатистической нормы у 33,3%. Альтернативой назначению антибактериальных препаратов является стимуляция иммунных механизмов организма пациента при назначении иммунотерапевтических препаратов. Одним из таких препаратов является лиофилизированный белковый экстракт, полученный путем фракционирования щелочного гидролизата некоторых штаммов E. coli. Препарат выпускается в капсулах, имеет торговое наименование Уро-Ваксом. Стимуляция неспецифических иммунных защитных механизмов Уро-Ваксомом является приемлемой альтернативой низкодозной длительной химиопрофилактике инфекций мочевыводящих путей [31].
Заслуживает внимания применение поливалентных бактериофагов в лечении хронического рецидивирующего цистита, что особенно актуально для пациентов с поливалентной аллергией к антибактериальным препаратам или наличием полирезистентных возбудителей. Несмотря на отсутствие плацебо-контролируемых исследований применения пиобактериофагов, клиническая эффективность указанных препаратов не вызывает сомнений [18].
Важнейшим звеном патогенетической терапии цистита, способной предотвратить хронизацию воспаления, является иммуномодулирующая терапия. Регуляторами иммунных реакций являются цитокины, основная их составляющая — интерфероны (ИНФ). Функции ИНФ в организме разнообразны, однако наиболее важной функцией ИНФ является антивирусная. Кроме того, ИНФ участвуют также в антимикробной защите, обладают антипролиферативными, иммуномодулирующими свойствами. ИНФ способны модулировать активность и других клеток, например нормальных киллеров, увеличивать лизис клеток-мишеней, продукцию иммуноглобулинов, фагоцитарную активность макрофагов и их кооперативное взаимодействие с Т- и В-лимфоцитами. Гамма-ИНФ ингибирует рост опухолевых клеток и подавляет внутриклеточное размножение бактерий и простейших [9, 30]. Существуют препараты, содержащие экзогенные ИНФ. Однако индукторы ИНФ имеют преимущества перед ними, поскольку лишены антигенных свойств, синтез их в организме всегда строго сбалансирован и, таким образом, организм огражден от перенасыщения интерферонами [32]. Впервые для комплексного лечения хронических рецидивирующих циститов нами был применен тилорон, торговое название препарата «Лавомакс ® » (таблетки 125 мг). Прием препарата «Лавомакс ® » позволил добиться ремиссии заболевания у 90%, эрадикация микрофлоры в моче достигнута в 66,7%. Результаты наших исследований показали несомненную перспективность использования Лавомакса ® не только для лечения, но и для профилактики хронических циститов.
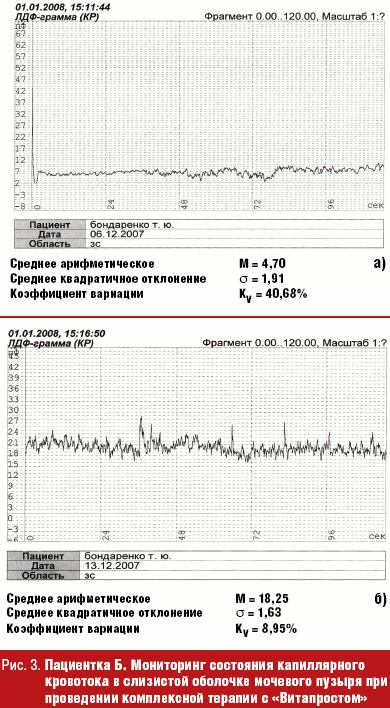
Хронический процесс, с учетом сопутствующей патологии пациенток, требует обязательного применения препаратов для борьбы с гипоксией тканей — антигипоксантов (Солкосерил 200 мг по 1 таблетке 2 раза в день, курс 14 дней); венотоников (Эскузан 20); антиагрегантов, которые улучшают «текучесть» крови по капиллярам. Типичным представителем группы антиагрегантов является Трентал, оказывающий сосудорасширяющее, антиагрегантное, ангиопротективное действие (100 мг 2–3 раза в сутки, курсом до 30 дней), действующее вещество — пентоксифиллин. Пентоксифиллин-Акри удобен в приеме, так как имеет таблетированную форму 100 мг, улучшает микроциркуляцию и снабжение тканей кислородом в основном в конечностях, центральной нервной системе, в меньшей степени в почках. Существует масса препаратов, улучшающих артериальное и венозное кровообращение. Однако на сегодняшний день есть препарат, который способен восстанавливать микроциркуляцию и тонус мышц мочевого пузыря; доказано его благотворное влияние на показатели иммунитета. Это хорошо зарекомендовавший себя в лечении заболеваний предстательной железы Простатилен — комплекс полипептидов, выделенных из тканей предстательной железы крупного рогатого скота [33]. Нас заинтересовала способность пептидов (цитомединов) выступать в организме в качестве биорегуляторов. Действие их предположительно осуществляется через рецепторы, расположенные на поверхности клеток. В результате их введения в организм происходит выброс эндогенных регуляторных пептидов, пролонгируется эффект цитомединов [34]. Традиционно используемый в лечении патологии мужской половой сферы препарат «Витапрост ® » (суппозитории ректальные 50 мг) был впервые применен в клинике урологии Нижнего Новгорода для лечения хронических рецидивирующих циститов у женщин. Изучая капиллярный кровоток в слизистой мочевого пузыря у пациенток с хроническим рецидивирующим циститом методом лазерной допплеровской флоуметрии (ЛДФ) [35, 36], мы получили объективно доказанный эффект от применения этого препарата (рис. 3). На рис. 3 а мониторинг до лечения, показатель микроциркуляции (ПМ) — 4,7 перфузионных единицы. На рис. 3 б мониторинг после лечения (ПМ — 18,25 перфузионных единицы).
До лечения у больных выявлялся застойный тип кровотока со сниженной активностью компонентов микроциркуляторного русла и ишемией тканей. Примененный в качестве патогенетической терапии в лечении хронических циститов биостимулирующий препарат «Витапрост ® » способствовал быстрому исчезновению воспалительного процесса, стимуляции регенераторных процессов, что мы контролировали КП ОКТ. Назначенный препарат позволил достичь быстрого эффекта анальгезии, помог достичь социальной адаптации пациенток в достаточно в короткий срок.
Лечение рецидивирующих инфекций нижних мочевых путей, протекающих на фоне ИППП, при наличии диспластических процессов в задней уретре, зоне шейки мочевого пузыря, мочепузырного треугольника должно быть направлено на эрадикацию атипичных возбудителей, восстановление муцинового слоя уротелия. Образование мукополисахаридного слоя, покрывающего в норме эпителий мочевого пузыря, считается гормонально-зависимым процессом: эстрогены влияют на его синтез, прогестерон на его выделение эпителиальными клетками. Применение женских половых гормонов интравагинально ведет к пролиферации влагалищного эпителия, улучшению кровоснабжения, восстановлению транссудации и эластичности стенки влагалища, увеличению синтеза гликогена, восстановлению популяции лактобацилл во влагалище, кислого рН. Примером эстрогена для лечения урогенитальных нарушений является препарат эстриола — Овестин, имеется таблетированная форма 2 мг и в виде вагинальных свечей по 0,5 мг. При использовании любой формы Овестин назначается 1 раз в сутки.
При наличии выраженного болевого синдрома назначают нестероидные противовоспалительные препараты, подавляющие синтез простагландинов, оказывающие выраженное обезболивающее действие. Назначают индометацин, диклофенак и другие. Препараты используются в обычных дозах в течение 10–21 дня, поддерживающие дозировки до 2 месяцев. Эффект от нестероидных противовоспалительных препаратов, как правило, сохраняется в течение 3–4 месяцев после их отмены [1].
Назначение антигистаминных и антисеротониновых препаратов необходимо для устранения этиологического и патогенетического факторов. Это может быть препарат «Перитол» — блокатор Н1-гистаминорецепторов с выраженным антисеротониновым действием. Он также стабилизирует тучные клетки и препятствует их дегрануляции с освобождением биологически активных веществ. Антихолинэстеразная активность его сказывается на накопительной функции мочевого пузыря. Препарат принимают с 2 мг — 1 раз в день, постепенно увеличивая дозу до 4 мг — 3 раза в сутки в течение 3–4 недель. Задитен (кетотифен) назначается в дозе 0,5–1 мг — 2 раза в сутки 2–3 месяца. Назначаются и другие антигистаминные препараты (Диазолин, Тавегил, Кларитин) в обычном режиме в течение 1–3 месяцев.
Местное лечение
Выраженным антигистаминным действием, а также способностью восстанавливать гликоз — амино-гликановый компонент муцина обладает природный мукополисахарид — Гепарин, который можно вводить внутрипузырно по 10 000 ЕД 3 раза в неделю в течение 3 месяцев. Местная противовоспалительная терапия включает инстилляции различных лекарственных препаратов или их сочетаний в мочевой пузырь. Для инстилляции используются растворы Диоксидина, нитрата серебра в разведении 1:5000, 1:2000, 1:1000 в 1–2% концентрации. Для инстилляции широко используются растворы коллоидного серебра. Антимикробный эффект коллоидного серебра зарегистрирован в отношении более чем 650 видов микроорганизмов, среди которых грамположительные и грамотрицательные бактерии, вирусы, простейшие, спорообразующие, анаэробы. Коллоидное серебро активно в отношении различных видов протея и синегнойной палочки, бактерии Коха [1, 5, 37].
Следует отметить, однако, что применение без достаточных показаний катетеризации мочевого пузыря является опасным, поскольку доказано, что 80% нозокомиальных инфекций связаны с введением уретральных катетеров [38].
Немедикаментозные методы лечения, такие как лечебная физкультура, физиотерапевтические процедуры, направлены на укрепление мышц тазового дна и нормализацию тазового кровообращения.
Профилактика
В качестве профилактики обострений у женщин с рецидивирующей инфекцией нижних мочевых путей рекомендованы в субингибирующих дозах ежедневно или после полового акта ципрофлоксацин 125 мг, нитрофурантоин 50 мг, норфлоксацин 200 мг, фосфомицин по 3 г каждые 10 дней в течение 6 месяцев. У женщин в постменопаузе применение заместительной гормональной терапии эстриолом ведет к снижению риска обострения заболевания до 11,8 раза по сравнению с плацебо [19, 28].
Анализ обращаемости пациенток по поводу обострений хронического цистита, проведенный на нашей кафедре, показал, что пик приходится на конец мая, начало июня, а также октябрь-ноябрь. В связи с этим целесообразно рекомендовать курсы профилактического лечения именно в эти периоды.
Таким образом, универсальный метод лечения хронических рецидивирующих циститов отсутствует. От лечащего врача требуется дифференцированный подход к методам лечения, адекватным этиологическим и патогенетическим факторам, а также индивидуальным особенностям течения заболевания пузыря у каждой пациентки.
По вопросам литературы обращайтесь в редакцию.
О. С. Стрельцова, кандидат медицинских наук
В. Н. Крупин, доктор медицинских наук, профессор
ГОУ ВПО «НижГМА», Нижний Новгород