Разумный выбор НПВП при сочетанной патологии: заболеваниях суставов и гипертонической болезни
Нестероидные противовоспалительные препараты (НПВП) являются одной из основных групп лекарственных средств, применяемых при лечении ревматоидного артрита (РА). Противовоспалительный и анальгетический эффект данной группы препаратов связан с подавлением а
Нестероидные противовоспалительные препараты (НПВП) являются одной из основных групп лекарственных средств, применяемых при лечении ревматоидного артрита (РА). Противовоспалительный и анальгетический эффект данной группы препаратов связан с подавлением активности циклооксигеназы-2 (ЦОГ-2) в очаге воспаления — ключевого фермента синтеза простагландинов провоспалительной активности, а подавление изоформы ЦОГ-1 приводит к нарушению физиологических реакций: в частности, к нарушению синтеза простагландинов класса Е в слизистой оболочке желудка и развитию НПВП-гастропатии.
Большинство «стандартных» НПВП способно подавлять активность обеих изоформ ЦОГ, поэтому их применение часто ограничено из-за развития побочных эффектов, в первую очередь — со стороны желудочно-кишечного тракта (ЖКТ). Субъективные симптомы со стороны ЖКТ встречаются примерно у трети больных, а в 5% случаев представляют серьезную угрозу жизни пациентов. Именно поэтому в последние годы особо пристальное внимание привлекает проблема безопасного применения НПВП. Полагают, что препараты более селективные в отношении ЦОГ-2 реже вызывают развитие НПВП-гастропатии. Изучение механизмов действия НПВП послужило толчком к созданию новых препаратов, обладающих всеми положительными свойствами стандартных НПВП, но менее токсичных, — это специфические ингибиторы ЦОГ-2 [3, 4, 13].
В последние годы особую актуальность приобрела проблема взаимодействия НПВП и гипотензивных препаратов, а также связи между применением НПВП и развитием гипертонической болезни (ГБ). Неселективные НПВП могут привести к повышению АД (преимущественно диастолического) не только у больных артериальной гипертензией (АГ), но и у лиц с нормальным АД за счет ингибиции системного и локального, внутрипочечного синтеза простагландинов. Известно, что постоянный прием НПВП вызывает у пациентов увеличение АД в среднем на 5,0 мм рт. ст. Характерным свойством НПВП является также взаимодействие с гипотензивными препаратами, в основе гипотензивного действия которых лежат преимущественно простагландин-зависимые механизмы. Назначение НПВП пациентам, получающим по поводу АГ β-адреноблокаторы, ингибиторы АПФ и диуретики, приводит к снижению гипотензивного эффекта [8, 9].
Нимесулид был разработан еще в 1985 г. и является одним из первых НПВП, при изучении которого продемонстрирована более высокая селективность в отношении ЦОГ-2 и накоплен большой клинический опыт. В многочисленных исследованиях in vitro и in vivo было показано, что нимесулид примерно в 5–20 раз более селективно ингибирует ЦОГ-2, чем ЦОГ-1. Большой интерес представляет и тот факт, что нимесулид обладает широким спектром ЦОГ-независимых эффектов, которые могут определять его противовоспалительную, анальгетическую и хондропротективную активность [1, 2, 5, 7, 11, 12].
Нимесулид хорошо переносится больными и редко вызывает развитие серьезных побочных эффектов, требующих отмены препарата. По результатам ряда исследований, частота побочных эффектов, развивающихся на фоне приема нимесулида, достоверно не отличается от плацебо или ниже, чем при приеме других НПВП. Например, по данным мета-анализа, у больных, получавших нимесулид, общая частота побочных реакций со стороны ЖКТ была значительно ниже (8,7%), чем при назначении других НПВП (16,8%). Низкую частоту поражения ЖКТ на фоне лечения нимесулидом связывают не только с ЦОГ-2-селективностью препарата, но и с антигистаминным действием, приводящим к снижению секреции соляной кислоты в желудке [6, 10, 13].
Таким образом, нимесулид относится к селективным ингибиторам ЦОГ-2, сравним по эффективности с «классическими» НПВП, но отличается более благоприятным профилем токсичности. Фармакоэкономический анализ свидетельствует о преимуществах нимесулида по сравнению с диклофенаком, в первую очередь в связи с более низкой частотой поражения ЖКТ.
Целью нашего исследования явилось изучение эффективности и переносимости найза (нимесулида) у больных РА в сравнении с ортофеном (диклофенаком).
Материалы и методы
Оба НПВП назначались случайным способом 40 больным с момента первого установления диагноза РА, согласно критериям Американской коллегии ревматологов. Найз применялся в виде таблеток по 100 мг дважды в день, ортофен — в виде таблеток по 25 мг в суточной дозе 150 мг. Одновременно всем больным проводилась базисная терапия, преимущественно метотрексатом или сульфасалазином. Эффективность и переносимость НПВП оценивались через 3 нед. от начала лечения, т. е. в те сроки, когда эффект базисных препаратов еще не имел клинической значимости.
В I группе из 20 пациентов, получавших найз, было 14 женщин и 6 мужчин, средний возраст пациентов составил 55,1 года, длительность суставного синдрома к моменту установления диагноза — от 3 до 14 мес., в среднем — 7,25 мес. Во II группе из 20 больных, получавших ортофен, было 18 женщин и 2 мужчин, средний возраст больных — 42,75 года, длительность суставного синдрома — от 2 до 14 мес., в среднем — 5,65 мес. Клиническая характеристика обеих групп представлена в таблице 1.
Результаты лечения оценивались по динамике показателей суставного синдрома (суставной индекс Ричи (СИ), счет болезненных суставов (СБС), счет припухших суставов (СПС), продолжительность утренней скованности (мин), выраженность боли по визуально-аналоговой шкале (ВАШ)) и на основании общей оценки эффективности лечения, по мнению врача и больного. Кроме того, у всех больных оценивалась динамика АД на фоне лечения НПВП.
Результаты
В I группе на фоне лечения найзом в суточной дозе 200 мг за 3 нед. лечения достигнута достоверная динамика показателей суставного синдрома. При этом эффективность терапии оценена 17 пациентами (85%) как хорошая и 3 (15%) — как удовлетворительная. По мнению врача, в 16 случаях (80%) наблюдалась хорошая эффективность препарата, в 4 случаях (20%) — удовлетворительная (рис. 1). Переносимость найза у 85% была хорошей, только у 2 больных (10%) отмечались изжога и гастралгии, у 1 больного (5%) — чувство тяжести в эпигастральной области. Однако при фиброгастроскопии у этих пациентов не выявлено эрозивного повреждения слизистой оболочки желудка. В группе больных, принимавших найз, не потребовалось отмены препарата ни у одного больного.
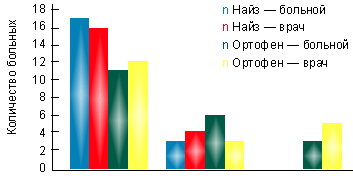 |
| Рисунок. Оценка эффективности препаратов на основании мнения больного и врача |
Во II группе на фоне терапии ортофеном в суточной дозе 150 мг через 3 нед. также отмечена существенная динамика показателей суставного синдрома. Однако оценка эффективности терапии показала, что только 11 пациентов (55%) оценили эффективность препарата как хорошую, 6 (30%) — как удовлетворительную и трое больных (15%) признали ее неудовлетворительной. По мнению лечащего врача, достаточная эффективность ортофена, соответствующая градации «хорошая», отмечалась в 12 случаях (60%), удовлетворительная — в 3 (15%) и неудовлетворительная — в 5 (25%) случаях (рис.).
Переносимость препарата ортофен была хуже, чем у найза: у 9 пациентов (45%) отмечались симптоматические побочные эффекты, причем у 3 больных (15%) потребовалась отмена препарата через 2 нед. от начала лечения в связи с выявленным при ФГДС эрозивным поражением слизистой оболочки антрального отдела желудка. В целом из побочных эффектов чаще отмечались изжога — у 7 (35%) пациентов, гастралгии — у 8 (40%), тошнота — у 4 (20%) и диарея — у 2 (10%) больных.
Особый интерес представляет влияние исследуемых НПВП на уровень АД, так как из 40 больных у 15 имелась сопутствующая ГБ, по поводу которой проводилась гипотензивная терапия. Динамика уровня АД в обеих группах на фоне лечения найзом и ортофеном представлена в таблице 2. Следует отметить, что терапия найзом не требовала усиления проводимой гипотензивной терапии (β-блокаторами, ингибиторами АПФ, диуретиками) и не вызывала повышения АД у ранее нормотензивных пациентов. В то же время лечение ортофеном потребовало коррекции доз гипотензивных препаратов у 4 (66,7%) из 6 больных ГБ и вызвало повышение АД у 5 (25%) женщин в постменопаузе с исходно высоконормальным АД. Данный эффект неселективного НПВП — ортофена — следует считать предсказуемым, особенно с учетом характера проводимой гипотензивной терапии. Все больные ГБ получали в разных комбинациях β-адреноблокаторы, ингибиторы АПФ и диуретики; при этом ни одному пациенту не был назначен дигидропиридиновый антагонист Са — амлодипин, который является препаратом выбора для лечения АГ в условиях терапии НПВП.
Таким образом, результаты открытого клинического исследования показали, что препарат найз у больных РА проявляет выраженную противовоспалительную активность, превосходящую диклофенак. При этом найз характеризуется хорошей переносимостью, малым числом симптоматических побочных эффектов и превосходит с этой точки зрения наиболее широко применяемый в клинической практике ортофен. Дополнительным преимуществом препарата найз можно считать менее выраженное влияние на уровень АД. При назначении найза не требовалось увеличения дозы гипотензивных препаратов. С учетом высокой распространенности эссенциальной гипертензии в популяции, взаимодействие НПВП с наиболее часто используемыми гипотензивными средствами представляется актуальной проблемой. Ревматические заболевания, требующие постоянной терапии НПВП, часто сочетаются с АГ. При этом у большинства больных ГБ коррекция АД может достигаться только благодаря комбинированной антигипертензивной терапии, а монотерапия дигидропиридиновыми антагонистами Са признается недостаточно эффективной. Следовательно, в большинстве случаев при лечении воспалительных ревматических заболеваний у лиц, страдающих ГБ, невозможно полностью нивелировать отрицательное взаимодействие «стандартных» НПВП с основными кардиологическими препаратами — β-адреноблокаторами, ингибиторами АПФ и диуретиками. В такой ситуации представляется рациональным выбор для проведения противовоспалительной терапии специфических ингибиторов ЦОГ-2, представителем которых является найз.
Литература
И. М. Марусенко, кандидат медицинских наук
Н. Н. Везикова, кандидат медицинских наук, доцент
В. К. Игнатьев, доктор медицинских наук, профессор
Петрозаводский университет, кафедра госпитальной терапии
Боли в спине
Подбор лекарственных средств для лечения болей в спине

Доктор Перец ® — 100 % натуральное тепло для облегчения мышечных и суставных болей 1
Перцовый пластырь № 1 в России по объемам продаж 2
100 % натуральные экстракты красного перца и красавки 2
Основа, позволяющая коже дышать 3
1 Согласно ТУ Доктор Перец ®. Данное утверждение относится только к активным компонентам пластыря, оказывающим тепловой воздействие.
2 Лидер рынка перцовых пластырей по объему продаж в стоимостном и количественном выражении за период июль 2020‑июль 2021 на основе данных ООО «Айкьювиа Солюшнс»
3 Согласно ТУ Доктор Перец ®
Список лекарств от боли в спине
Форма выпуска
таблетки, покрытые пленочной оболочкой, порошок для приготовления суспензии для приема внутрь
«Дексалгин», «Дексалгин 25»
таблетки, покрытые оболочкой, раствор для внутривенного и внутримышечного введения
«Биоран», «Дикловит», «Флотак», «Раптен рапид», «Раптен Дуо», «Диклофенак ретард Оболенское», «Диклофенак-УБФ», «Табук-Ди», «Наклофен», «Наклофен СР», «Диклофенак-АКОС», «Диклофенак-ФПО», «Диклофенак-Эском»
таблетки пролонгированного действия, покрытые оболочкой, капсулы с модифицированным высвобождением, суппозитории ректальные, раствор для внутримышечного введения
таблетки, покрытые оболочкой
«Ибупрофен», «Бруфен СР», «Солпафлекс», «Ибупром Макс»,
таблетки, покрытые оболочкой, таблетки шипучие, таблетки для рассасывания,
капсулы пролонгированного действия, гранулы для приготовления раствора для приема внутрь, суспензия,
суппозитории ректальные (для детей), суспензия для приема внутрь (для детей)
раствор для внутривенного введения
Ибупрофен + кодеина фосфата гемигидрат
таблетки, покрытые оболочкой
таблетки, покрытые оболочкой
таблетки диспергируемые (для детей)
Ибупрофен + питофенон + фенпивериния бромид
таблетки, покрытые оболочкой
капсулы, таблетки, суппозитории ректальные, для внутримышечного введения
гранулы для приготовления раствора для приема внутрь
таблетки, раствор для внутривенного и внутримышечного введения
«Ксефокам», «Ксефокам рапид»
таблетки, покрытые оболочкой, лиофилизат для приготовления раствора для внутривенного и внутримышечного введения
«Матарен», «Мелоксикам», «Мовасин», «Мовикс», «Мовалис»,
таблетки, раствор для внутримышечного введения + суспензия для приема внутрь (Мовалис), суппозитории ректальные
таблетки, гранулы для приготовления суспензии для приема внутрь, суспензия для приема внутрь
раствор для внутримышечного введения
Миорелаксанты
Мильгамма композитум, Полиневрин®
«Мидокалм-Рихтер», «Толперизон с лидокаином-Ферейн»
раствор для внутривенного и внутримышечного введения
«Сирдалуд», «Тизанил», «Тизанидин-Тева», «Тизалуд»
капсулы с модифицированным высвобождением
таблетки, покрытые пленочной оболочкой, раствор для внутримышечного введения
NB! Ибупрофен в таблетках может быть как рецептурного, так и безрецептурного назначения, в отличие от других НПВП, у которых безрецептурными являются только наружные формы!
Форма выпуска
крем для наружного применения
Глюкозамин (глюкозамина сульфат, глюкозамина сульфата натрия хлорид)
таблетки, таблетки покрытые пленочной оболочкой, раствор для внутримышечного введения, порошок для приготовления раствора для приема внутрь
Хондроксид ® Максимум, «Фармаскин ТГК»
крем для наружного применения
Глюкозамин + ибупрофен + хондроитина сульфат
Глюкозамин + хондроитина сульфат
капсулы, таблетки покрытые пленочной оболочкой
гель для наружного применения
мазь для наружного применения
Глюкозамин + хондроитина сульфат + витамин Е
аэрозоль для наружного применения
крем для наружного применения
мазь для наружного применения
спрей для наружного применения дозированный
«Диклофенак», «Диклонат П», «Наклофен»,
гель для наружного применения
трансдермальная терапевтическая система, пластырь трансдермальный
гель для наружного применения
крем для наружного применения
гель для наружного применения
крем для наружного применения
аэрозоль для наружного применения
раствор для местного применения
гель для наружного применения
гель для наружного применения
трансдермальная терапевтическая система
Хондроксид ® Форте (мелоксикам+хондроитина сульфат&)
крем для наружного применения
мазь для наружного применения
гель для наружного применения
мазь для наружного применения
«Ваньтун Артиплас», «Перцовый пластырь Доктор перец с обезболивающим действием», «Перцовый пластырь» (белладонны листьев экстракт + перца стручкового плодов экстракт)
Витамины группы B
Дополнением к базовой анальгетической терапии может служить применение как «разогревающих», так и локальных «охлаждающих» средств, в частности трансдермальных систем на основе местных анестетиков (лидокаина и т. п.), блокирующих распространение болевых импульсов.
Подходы к лечению боли с учетом механизмов ее развития
Г.Р. Имаметдинова, Н.В. Чичасова, Е.В. Иголкина
ГБОУ ВПО «Первый МГМУ им. И.М. Сеченова» Минздрава России, Москва
Рассмотрены проблемы лечения острой и хронической боли у больных с ревматическими заболеваниями. Показана роль воспаления и мышечного спазма в патогенезе острой и хронической боли. Представлены результаты клинических исследований и использования в клинической практике нимесулида (Найз ® ) и тизанидина (Сирдалуд ® ) при лечении острой и хронической боли.
Ключевые слова: боль, воспаление, мышечный спазм, нимесулид (Найз ® ), тизанидин (Сирдалуд ® ).
Approaches to treating pain in terms of the mechanisms of its development G.R.
Imametdinova, N.V. Chichasova, E.V. Igolkina
I.M. Sechenov First Moscow State Medical University, Ministry of Health of Russia, Moscow
The paper considers problems in the treatment of acute and chronic pain in patients with rheumatic diseases and shows the role of inflammation and muscle spasm in the pathogenesis of acute and chronic pain. It gives the results of clinical trials and the clinical use of nimesulide (Nise ® ) and tizanidine (Sirdalud ® ) in the treatment of acute and chronic pain.
Key words: pain, inflammation, muscle spasm, nimesulide (Nise ® ), tizanidine (Sirdalud ® ).
Самой распространенной причиной, заставляющей пациента обратиться к врачу, является боль. Боль сопровождает около 70% всех известных заболеваний. Распространенность хронической боли в популяции колеблется от 2 до 49% [1]. Наиболее часто боль возникает в различных структурах опорно-двигательного аппарата и является одним из основных симптомов ревматических заболеваний (РЗ), к которым относят воспалительные, дегенеративные заболевания суставов, позвоночника и периартикулярных тканей. В различные периоды жизни боль в связи с поражением компонентов опорно-двигательного аппарата встречается хотя бы 1 раз у 20-45% населения земного шара, чаще у женщин, чем у мужчин, и чаще в старших возрастных группах [2, 3].
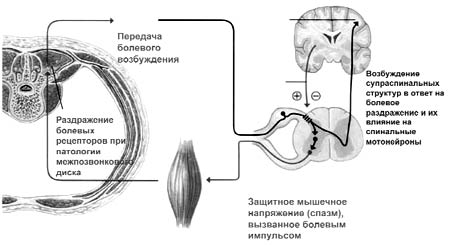
Рис. 1. Механизм развития порочного круга
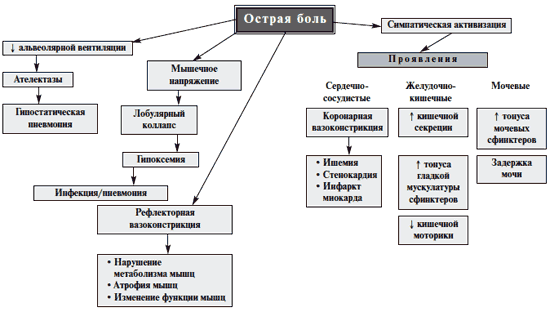
Боль является значимой медицинской проблемой. Острая и хроническая боль может приводить к функциональным нарушениям сердечно-сосудистой, дыхательной, пищеварительной, мочевыделительной систем 12 (рис. 2). Возникнув вследствие того или иного повреждения, боль приводит к серьезным нарушениям в системе регуляции болевой чувствительности, вызывает психологические расстройства, формирует у пациента особый тип болевого поведения [14].
Рис. 2. Висцеральные эффекты острой боли
Боль в структурах опорно-двигательного аппарата требует комплексного фармакологического подхода. Расширение представлений о генезе боли обусловливают новые подходы к проводимой терапии. Медикаментозная терапия включает использование нестероидных противовоспалительных препаратов (НПВП) и вспомогательных анальгетических средств (миорелаксанты) [4].
НПВП относятся к числу наиболее широко применяемых в клинической практике лекарственных средств. Основными показаниями к их назначению являются воспалительные процессы различного генеза, боль, лихорадка, необходимость профилактики тромбозов [15].
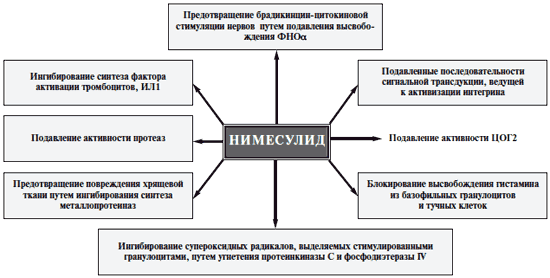
Таким требованиям соответствует селективный ингибитор ЦОГ2 нимесулид. Он является одним из наиболее широко используемых в России препаратов группы селективных НПВП. По анальгетическому, противовоспалительному и жаропонижающему действию нимесулид не уступает неселективным НПВП, а по некоторым данным, даже несколько их превосходит [20].
Рис. 3. Механизмы действия нимесулида
Нимесулид относится к короткоживущим НПВП. Период полувыведения составляет от 1,8 до 4,7 ч, что способствует снижению частоты побочных эффектов препарата. При пероральном приеме нимесулид быстро и практически полностью абсорбируется независимо от приема пищи. Нимесулид отличается быстрым достижением максимальной концентрации. Уже через 30 мин после перорального приема концентрация препарата в плазме крови и синовиальной жидкости достигает 25-80% от максимальной, что обусловливает высокую скорость наступления анальгетического эффекта. Благодаря биохимическим свойствам нимесулид легко попадает в очаг воспаления. Концентрация свободного нимесулида непосредственно в очаге воспаления (особенно в ткани сустава), где рН среды более низкий, может быть намного выше, чем его плазменная концентрация [33, 34]. Препарат выводится с мочой и калом.
По данным мировой литературы, частота побочных явлений при лечении нимесулидом колеблется в пределах 6,8-36% с четкой зависимостью от дозы и длительности приема препарата. В частности, при анализе результатов нескольких клинических испытаний, включавших 22 938 больных ОА, леченных нимесулидом в дозе 100-400 мг в течение 5-21 дня (в среднем 12 дней), общая частота побочных реакций составила 8,2% [34]. В другом многоцентровом исследовании, в котором участвовало 12 607 пациентов с различными РЗ и ортопедическими заболеваниями, на фоне лечения нимесулидом 400-200 мг/сут в течение 21 дня частота развития побочных эффектов составила 6,8%. При специальном анализе вошедших в эти 2 исследования 8354 пациентов старше 60 лет оказалось, что частота побочных эффектов равнялась 8,9% и не отличалась от таковой в общей популяции больных [35].
По данным отечественных и зарубежных авторов, нимесулид крайне редко вызывает усиление бронхоспазма у больных, страдающих бронхиальной астмой и гиперчувствительностью к ацетилсалициловой кислоте или другим НПВП, так как не обладает перекрестной реактивностью с этой кислотой и неселективными НПВП в отношении индукции обострения астмы и является одним из препаратов выбора (среди селективных НПВП) для этих больных [25, 36].
Отличительной особенностью нимесулида является отсутствие отрицательного действия на хрящ, что обусловлено механизмом его действия: способностью влиять на апоптоз хондроцитов [28], ингибировать ИЛ 1|3 в культуре синовиальных фибробластов [27] и металлопротеаз. Это дает возможность применять его у пациентов с ОА.
Результаты многочисленных исследований, выполненных отечественными и зарубежными авторами, подтверждают высокую эффективность нимесулида при лечении как острой, так и хронической боли. Высокая анальгетическая эффективность нимесулида показана при острых травмах, после хирургических вмешательств, при острой боли в нижней части спины [37, 38], а также при заболеваниях опорно-двигательного аппарата, головной боли, дисменорее. По анальгетической активности нимесулид не уступает индометацину, диклофенаку, пироксикаму [39].
Более быстрый и выраженный эффект нимесулида по сравнению с диклофенаком был продемонстрирован при купировании острого подагрического артрита и поражении периартикулярных тканей [37, 40].
Результаты работ отечественных исследователей, посвященных применению нимесулида у больных ОА, указывают на его высокую эффективность и хорошую переносимость при отсутствии отрицательного влияния на хрящ.
Как свидетельствуют многочисленные исследования, нимесулид характеризуется высокой гастроэнтерологической безопасностью [3]. Весьма интересным является тот факт, что низкую частоту поражения ЖКТ на фоне лечения нимесулидом связывают не только с ЦОГ2-селективностью препарата, но и с антигистаминным действием, приводящим к снижению секреции соляной кислоты в желудке [41].
Следует отметить, что пациенты, страдающие ОА, подвержены высокому риску развития ЖКТ-осложнений в связи с возрастом, частым развитием сосудистой, кардиальной, ренальной патологии и необходимостью прибегать к сопутствующей терапии. Нимесулид (Найз ® ) использовался у этой категории больных в суточной дозе 200 мг, что обеспечивало достижение клинического эффекта у 87-93% больных [47, 48] при хорошей переносимости в отношении ЖКТ Это подтверждено и данными зарубежных контролируемых исследований [49, 50], а также постмаркетингового изучения переносимости нимесулида в 17 странах у 11 831 385 больных [35, 51].
В течение 6 мес проводилось сравнительное исследование эффективности и переносимости нимесулида в суточной дозе 200 мг и диклофенака в суточной дозе 150 мг у 279 больных ОА. Эффективность обоих препаратов была сопоставимой при лучшей переносимости нимесулида: развитие побочных реакций со стороны ЖКТ было зафиксировано у 36 и 47% пациентов соответственно (р ® ) у больных ОА с артериальной гипертензией (АГ) показало отсутствие у него негативного влияния на течение АГ как по уровню среднесуточного артериального давления (АД), так и по потребности в антигипертензивной терапии [53]. Аналогичные результаты продемонстрированы в исследовании, включавшем 40 больных РА, которые получали нимесулид (Найз ® ) в течение 6 мес. По результатам суточного мониторинга не отмечено негативного влияния на АД, а также отсутствовала иная отрицательная динамика со стороны сердечно-сосудистой системы, что было подтверждено ЭКГ-мониторингом и эхокардиографией [54]. По данным анализа, проведенного A. Helin-Salmivaara и соавт., значение относительного риска инфаркта миокарда для нимесулида составило 1,69, что было сопоставимо с аналогичным показателем для мелоксикама, набуметона и неселективных НПВП [55].
Данные, полученные в результате метаанализа, показали, что нимесулид не вызывает побочные реакции со стороны почек. Оказалось, что на 100 тыс. пациентов, принимавших нимесулид, за 10 лет отмечено только 11 случаев возможной связи почечных осложнений с приемом препарата, из которых только в четырех проводилась монотерапия нимесулидом [57, 58].
Анализ данных литературы указывает на то, что гепатотоксичность нимесулида не выше, чем у многих других представителей класса НПВП [59]. Так, при назначении нимесулида коротким курсом (не более 30 дней) повышение уровня АЛТ и АСТ в 2 раза и более отмечается лишь у 0,4% больных, а при длительном многомесячном приеме частота подобных изменений не превышает 1,5% [60, 61]. В исследовании G. Traversa и соавт. частота серьезных осложнений со стороны печени при использовании нимесулида составила 35,3 на 100 тыс. человеко-лет, что меньше в сравнении с диклофенаком (39,2), кеторолаком (66,8), ибупрофеном (44,6) [62].
Особый интерес представляет работа отечественных авторов, посвященная изучению влияния нимесулида на функцию печени при лечении подагрического артрита. Как известно, для пациентов с подагрой часто характерны метаболические нарушения и высокая частота злоупотребления алкоголем, что способствует развитию побочных реакций со стороны печени. На фоне использования нимесулида в суточной дозе от 100 до 400 мг отсутствовала отрицательная динамика биохимических показателей крови, свидетельствующих о поражении печеночных клеток или холестазе [63].
Таким образом, быстрота развития и выраженность анальгетического, противовоспалительного эффекта в сочетании с хорошей переносимостью позволяют использовать нимесулид при лечении острой и хронической боли и определяют возможность его применения в течение длительного времени.
Между тем в ряде случаев применение НПВП не дает оптимального анальгетического эффекта. Одной из причин этого может служить наличие стойкого мышечного спазма в области поражения [64].
Дополнительными препаратами для лечения острой и хронической боли при заболеваниях опорно-двигательного аппарата являются центральные миорелаксанты. Эти препараты устраняют мышечный спазм как один из важных компонентов боли или уменьшают его выраженность. Применение миорелаксантов способствует облегчению боли, предотвращению образования контрактур, улучшению функциональной способности опорно-двигательного аппарата [65].
Одним из наиболее эффективных современных миорелаксантов является тизанидин (Сирдалуд ® ). Тизанидин относится к миорелаксантам центрального действия (α2-адренергическим агонистам) и реализует свой эффект на спинальном и супраспинальном уровнях. Стимулируя пресинаптические α2-рецепторы, он подавляет высвобождение возбуждающих аминокислот, которые стимулируют НМДА-рецепторы. Это приводит к угнетению полисинаптических рефлексов головного мозга, ответственных за гипертонус мышц, и подавлению передачи возбуждения через них, что вызывает снижение повышенного тонуса и ослабление болезненных мышечных спазмов. В дополнение к миорелаксирующим свойствам тизанидин дает центральный анальгетический эффект (за счет снижения высвобождения возбуждающих нейромедиаторов в головном мозге) [66, 67].
При пероральном приеме препарат быстро и практически полностью абсорбируется. Максимальная концентрация в плазме крови достигается через 1-2 ч. Период полувыведения составляет 3-5 ч. Прием пищи не влияет на фармакокинетику препарата. С белками плазмы крови тизанидин связывается не более чем на 30%. Экскреция препарата и его метаболитов осуществляется с мочой [68].
Установлено, что Сирдалуд ® хорошо переносится. Как при краткосрочном, так и при длительном применении малых доз препарата, к которым обычно прибегают в ревматологии, нежелательные явления возникают редко и купируются при отмене препарата [69]. Побочные реакции со стороны сердечно-сосудистой системы при использовании тизанидина в дозах, вызывающих миорелаксирующий эффект, выражены слабо и носят преходящий характер [69]. Наиболее частыми побочными эффектами являются сонливость, заторможенность (пациентам следует рекомендовать воздержаться от видов работ, требующих концентрации внимания и быстрой реакции), головокружение, сухость во рту. Препарат дает гипотензивный эффект, который значительно усиливается при одновременном применении с сильными ингибиторами CYP1A2, такими как некоторые антиаритмические препараты, фторхинолоны. Необходимо принимать во внимание, что при сочетанном применении тизанидина с антигипертензивными препаратами и диуретиками возможны выраженная гипотония и брадикардия, поэтому одновременное использование тизанидина с этими препаратами не рекомендуется. Повышение уровня печеночных трансаминаз наблюдается редко [66, 68].
Список использованной литературы