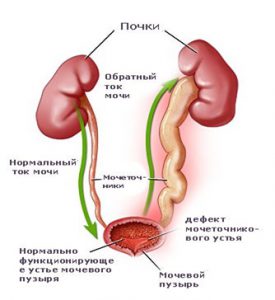
Пузырно-мочеточниковый рефлюкс
Пузырно-мочеточниковый рефлюкс (ПМР) представляет собой патологический обратный ток мочи из мочевого пузыря по мочеточнику в почку.
В урологических стационарах примерно у 70% детей с инфекцией мочевых путей при обследовании выявляется пузырно-мочеточниковый рефлюкс.
ПМР все чаще диагностируют у детей с аномалиями мочевой системы, обнаруженными во время УЗИ плода (30%) или после пиелонефрита (20-50%). У детей, не переносивших пиелонефрит, ПМР обнаруживается редко (1%)
Так в каких же случаях можно заподозрить наличие пузырно-мочеточникового рефлюкса:
Схематическое изображение Пузырно-мочеточникового рефлюкса
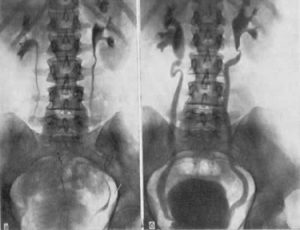
«Золотым стандартом» диагностики ПМР является микционная цистоуретерография для определения наличия ПМР и при наличии оценки ее степени. (информацию про данный метод обследования читайте в рубрике методы обследования в урологии). Это исследование должно быть произведено через 2-6 недель после инфекции мочевыводящих путей.
Рентгенологическая картина двусторонней ПМР при проведение микционной цистоуретерографии
В итоге, принимая во внимание степень пузырно мочеточникового рефлюкса и наличие или отсутствие осложнений, подбирают соответственное лечение. Так при 1 степени – лечение консервативное, при 2 и 3 степени – чаще оперативное.
В заключение хотелось бы подчеркнуть, что выбор метода коррекции ПМР должен быть строго индивидуальным и основываться на объективном анализе врачом данных обследования и оценке возможности применения всех имеющихся способов устранения ПМР у данного конкретного больного.
Пузырно-мочеточниковый рефлюкс
Пузырно-мочеточниковый рефлюкс (ПМР) — это ретроградный ток (заброс) мочи из мочевого пузыря в мочеточник. ПМР воздействует отрицательно на почку, создавая условия для активизации инфекции мочевых путей и хронического пиелонефрита, а также вызывает патологические изменения ткани почки со снижением её функции — рефлюкс нефропатию.
Моча, образуясь в ткани почки, далее попадает в почечную лоханку, из лоханки — в мочеточник, из мочеточника — в мочевой пузырь. В мочевом пузыря моча накапливается (фаза накопления мочи), и при сокращении мочевого пузыря выводится наружу через мочеиспускательный канал (фаза изгнания мочи).В норме, моча течёт только в направлении «от почки к мочеиспускательному каналу», что обеспечивается волнообразными сокращениями мышечных волокон лоханки и мочеточника, и наличием функционального клапана в месте впадения мочеточника в мочевой пузырь. Пузырно-мочеточниковый рефлюкс — заболевание, при котором ток мочи приобретает обратное направление, вследствие несостоятельности клапанного механизма пузырно-мочеточникового сегмента, т.е. моча забрасывается в мочеточник в фазу накопления мочи (пассивный рефлюкс), в фазу изгнания мочи (активный рефлюкс) или в обе фазы (смешанный рефлюкс).
Синонимами термина «пузырно-мочеточниковый рефлюкс» являются: пузырно-почечный рефлюкс и пузырно-лоханочный рефлюкс.
Основной опасностью существования пузырно-мочетоикового рефлюкса (ПМР) является рецидивирующая инфекция мочевыхпутей и рефлюкс- нефропатия, приводящие к ухудшению функции почки, или даже, в тяжёлых случаях, к потере функции почки.
Под термином «рефлюкс-нефропатия» понимают комплекс склеротических изменений в структуре почки, приводящих к замещению паренхимы почки — патологической соединительной тканью,неспособной выполнять почечную функцию.
Симптомы
Наиболее частым проявлением пузырно-мочеточникового рефлюкса является инфекция мочевых путей, в виде:
Если у ребёнка любого возраста отмечается устойчивое увеличение количества лейкоцитов в анализе мочи — первое состояние, которое нужно диагностировать — ПУЗЫРНО-МОЧЕТОЧНИКОВЫЙ РЕФЛЮКС.
Диагностика
На первом этапе диагностики выполняется ультразвуковое исследование почек, мочеточников и мочевого пузыря. При расширении лоханки почки и мочеточника может быть заподозрен пузырно-мочеточниковый рефлюкс. При наличии признаков истончения паренхимы почек — требуется проведение дополнительного исслеования — ультразвуковой допплерографии почек. УЗДГ почек позволит выявить признаки рефлюкс-нефропатии.
Так же на начальном диагностическом этапе выявляются варианты дисфункции мочевого пузыря, которые могут быть причиной и(или) усугублять течение пузырно-мочеточникового рефлюкса, путём регистрации ритма спонтанных мочеиспуканий, выполнения УЗИ с полным и опорожнённым мочевым пузырём, функциональных исследований мочевого пузыря в случае необходимости.
Основным способом диагностики ПМР является микционная цистография.
Микционная цистография заключается в введении раствора, содержащего контрастное вещество в мочевой пузырь (через катетер) и выполнении рентгеновских снимков до и во время мочеиспускания. Если отмечен заброс контрастного вещества в мочеточник и лоханку почки — диагностируется ПУЗЫРНО-МОЧЕТОЧНИКОВЫЙ РЕФЛЮКС.
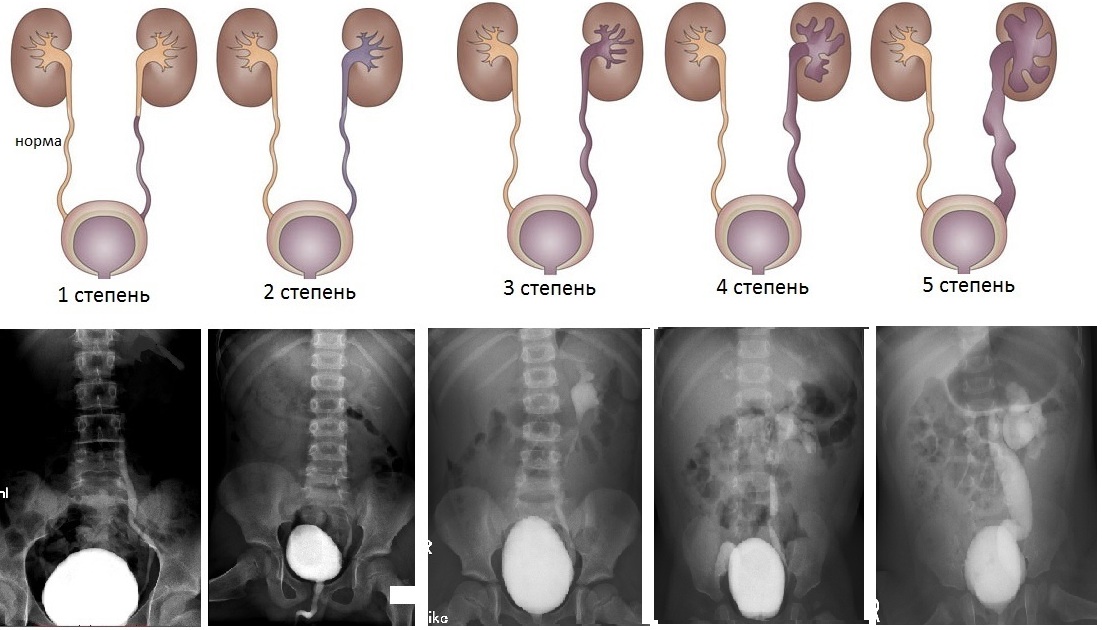
В зависимости от уровня ретроградного заброса контрастноговещества на цистографии и сопутствующих изменений размеров мочеточника и почечной лоханки разделяют 5 степеней ПМР (внутренняя ссылка):
В ряде случаев, с целью исключения сопутствующих пороков верхних мочевых путей необходимо выполнение экскреторной урографии (введения контрастного вещества внутривенно и последующим выполнением серии рентгеновских снимков, с целью визуализации структуры лоханки почки и мочеточника и для выявления нарушения эвакуации контрастного вещества из верхних мочевых путей).
С целью оценки функции почек и выраженности рефлюкс-нефропатии выполняется радиоизотопное исследование почек — статическая нефросцинтиграфия.
Цистоскопия — инструментальное исследование, которое выполняется на этапе выбора тактики лечения. Технология выполнения цистоскопии: Через мочеиспускательный канал в полость мочевого пузыря вводится ЦИСТОСКОП — оптический прибор, имеющий вид стержня — трубки, диаметром от 1,2 до 4 мм (подбирается в зависимости от возраста), подключённый к видеокамере и экрану. Через цистоскоп осматривается полость мочевого пузыря, слизистая и устья мочеточников — отверстия, которыми открываются мочеточники в полость мочевого пузыря. Визуальная анатомия устьев мочеточников оказывает влияние на выбор тактики лечения пузырно-мочеточникового рефлюкса.
Лечение
На выбор тактики лечения оказывает влияние степень рефлюкса, активность инфекции мочевых путей (как часто возникают изменения в анализе мочи и(или)обострение пиелонефрита), выраженность признаков рефлюкс-нефропатии и цистоскопическая анатомия устьев мочеточников.
При первой и второй степени рефлюкса показана консервативная терапия (средства направленные на профилактику инфекции мочевых путей, на улучшение трофики мочевого пузыря, физиотерапия). Только при неэффективности терапии и персистенции инфекции мочевых путей рассматривается вопрос об эндоскопической инъекционной коррекции ПМР.
При третьей степени рефлюкса частота перехода от консервативной терапии к инъекционной коррекции выше. У части пациентов с прогрессирующей нефропатией, рецидивирующей инфекцией мочевых путей и нарушением эндоскопической анатомии устьев мочеточников целесообразно выполнение хирургического вмешательства для ликвидации ретроградного заброса мочи — антирефлюксной операции — реимплантации мочеточников.
При четвёртой и пятой степени рефлюкса эффективность эндоскопической инъекционной коррекции существенно ниже, чем при меньших степенях и используется ограниченно, при невыраженных нарушениях эндоскопической анатомии устьев мочеточников. Наибольшее значение при высоких степенях ПМР приобретают варианты оперативного лечения — антирефлюксные операции Лич-Грегуара, Политано-Леадбеттера, Коэна, Барри.
Описание способов коррекции ПМР
Эндоскопическая инъекционная коррекция пузырно мочеточникового рефлюкса заключается в введении гелевого импланта через специальную иглу в область устья мочеточника во время цистоскопии.
Введённый имплант формирует «бугорок», который при отсутствии выраженных изменений анатомии устья обеспечивает «функциональный клапан» и препятствует забросу мочи из мочевого пузыря в мочеточник.
Существуют различные типы имплантов — биодеградируемые (рассасывающиеся), частично биодеградируемые и небиодеградируемые (нерассасывающиеся). При выборе импланта специалист руководствуется множеством различных факторов — активностью инфекции, возрастом, степенью рефлюкса, анатомией устьев — и осуществляет его (выбор) индивидуально дифференцированно.
Оперативное лечение пузырно-мочеточникового рефлюкса сохраняет свою актуальность для высоких степеней ПМР и в случае неудачных эндоскопических инъекционных коррекций, заключается в реимплантации мочеточников в мочевой пузырь с хирургическим формированием антирефлюксного механизма.
Предложено множество открытых оперативных методик формирования антирефлюксного механизма через разрез передней брюшной стенки и мочевого пузыря. Самые распространённые и часто используемые: уретероцистонеоимплантации по Коэну (Cohen), Лич-Грегуару (Lich-Gregoir), Политано-Леадбеттеру (Politano-Leadbetter), Барри (Barry).
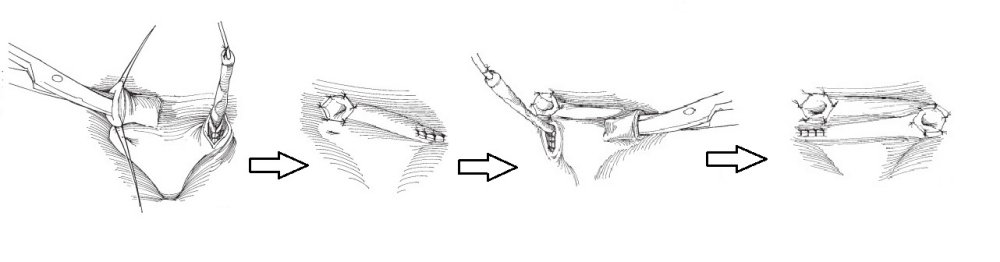
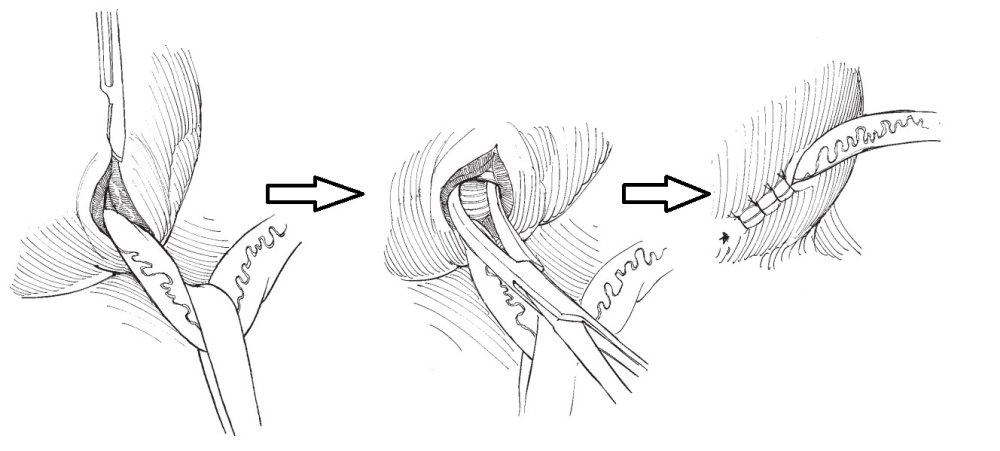
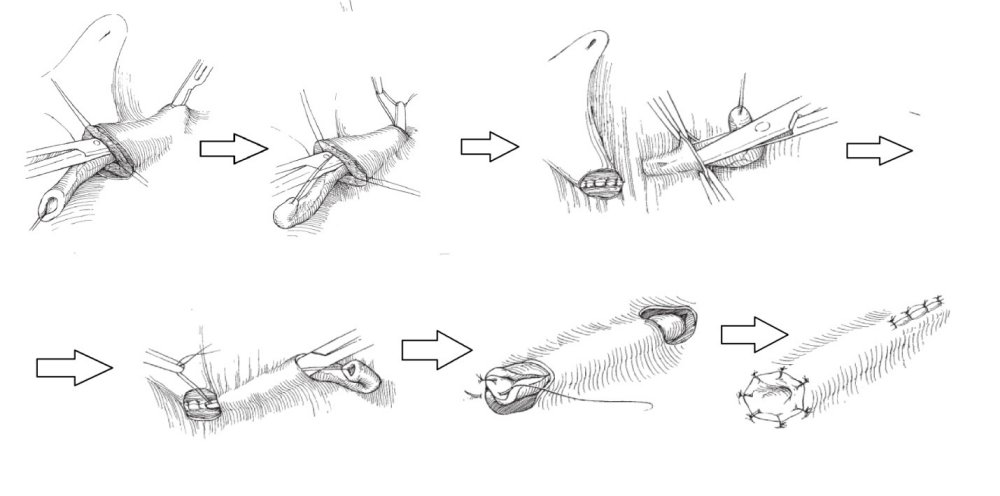
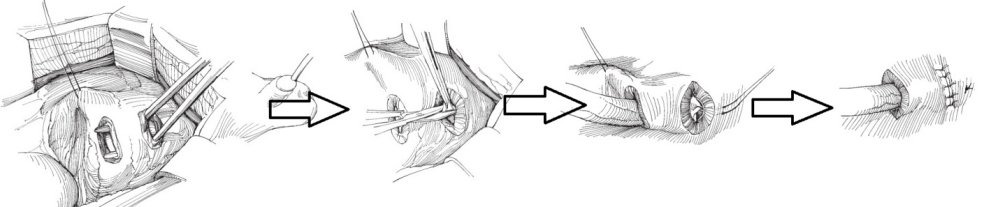
С ними Вы можете подробнее ознакомиться в любом руководстве по урологии. В нашей статье мы опишем своё «ноу-хау» — модификации открытых методик, которые мы выполняем лапароскопически или везикоскопически — через проколы передней брюшной стенки и мочевого пузыря, без больших разрезов, малотравматически.
Везикоскопическая уретроцистонеоимплантация по Коэну (Cohen). Выполняется в нашем отделении при высоких степенях рефлюкса с нарушением анатомии устья мочеточника, в том числе после неудачных инъекционных эндоскопических коррекций.
Через 3 прокола передней брюшной стенки в полость мочевого пузыря вводится лапароскоп и два эндоскопических инструмента. Мочеточник мобилизовывается в полости мочевого пузыря, затем формируется подслизистый тоннель в поперечном направлении. Длина тоннеля, согласно классическим представлениям, подтвердившим свою эффективность должна быть в 4 раза больше диаметра мочеточника. Мобилизованный отдел мочеточника перемещается в подслизистый тоннель. Неоустье (новое устье) фиксируется по окружности мочеточника 5-6 узловыми швами тонкой, саморассасывающейся нитью на атравматичной игле. Затем ушиваются оставшиеся дефекты слизистой мочевого пузыря, троакары удаляются.
Лапароскопическая операция выгодно отличается ототкрытой более лёгким протеканием послеоперационного периода, отличным косметическим эффектом (нет разреза) и более быстрой выпиской из стационара (5-8 дней).
Лапароскопическая операция Лич-Грегуара (Lich-Greoir). Выполняется в нашем отделении при 3 и 4 степени рефлюкса при неэффективности эндоскопических коррекций, типичной локализации устья мочеточника, когда требуется создание дополнительной антирефлюксной защиты.методика применяется преимущественно у мальчиков (у девочек расположение матки и её кровеносных сосудов может препятствовать применению способа).
Через три троакара в брюшную полость вводится лапароскоп и два эндоскопических инструмента. Мобилизуется дистальный отдел мочеточника, рассекается мышечный слой мочевого пузыря. На слизистую мочевого пузыря укладывавется мочеточник и над ним сшивается рассечённый мышечный слой мочевого пузыря — формируется антирефлюксный механизм.
Лапароскопическая модификация операция Политано-Леадбеттера подразумевает под собой сохранение направления хода мочеточника по направлению к шейке мочевого пузыря. Это делает её предпочтительной у пациентов с мочекаменной болезнью в анамнезе, так как предоставляет возможность для эндоскопического удаления или дробления камней в просвете мочеточника. В мочевой пузырь через переднюю брюшную стенку устанавливаются 3 троакара, мочеточник мобилизовывается внутрипузырно. Слизистая мочевого пузыря рассекается по направлению к шейке мочевого пузыря. На мышечный слой укладывается мочеточник, швами фиксируется устье, рассечённая слизистая мочевого пузыря сшивается над мочеточником — формируется антирефлюксная защита.
Лапароскопическая экстравезикальная уретероцистонеоимплантация (модификация операции Barry) незаменима при необходимости изолированной реимплантации рефлюксирующего мочеточника нижнего сегмента при удвоении почек. Методика предотвращает травматизацию мочеточника верхнего, неповреждённого сегмента.
В брюшную полость устанавливаются три тоакара, над дистальными отделами удвоенных мочеточников вскрывается брюшина и порочный мочеточник нижнего сегмента отделяется от нормального мочеточника верхнего сегмента. Со стороны брюшной полости мышечный слой мочевого пузыря рассекается в поперечном направлении до слизистой. В сформированное ложе укладывается дистальный отдел мочеточника, перфорируется слизистая, узловыми швами формируется устье, а мышечный слой сшивается над мочеточником — создаётся антирефлюксный механизм.
Все описанные оперативные методики являются ультрасовременными, и освоены далеко не во всех клиниках России и стран развитого капитализма. В нашем отделении выполнено более 30 подобных операций. Какую методику применить в конкретном случае мы каждый раз решаем коллегиально, оценивая данные обследования и все необходимые аспекты описанные Выше. На момент публикации этого текста у наших пациентов, перенёсших лапароскопические или везикоскопические антирефлюксные операции по поводу пузырно-мочеточникового рефлюкса РЕЦИДИВОВ или других осложнений, характерных для открытых методик, НЕТ.
Дети быстрее восстанавливаются, болевой синдром минимален, соответственно выписываются домой раньше.
Отделение плановой хирургии и урологии андрологии
Морозовская детская городская клиническая больница
Москва, 2014
Пузырно-мочеточниковый рефлюкс
Пузырно-мочеточниковый рефлюкс у детей, что это?
Ретроградный, патологический заброс мочи во время сокращения детрузора мочевого пузыря (микции) так и во время фазы накопления, сопровождающийся повреждением почечной паренхимы почки (почек) называется пузырно-мочеточниковым рефлюксом.
Начало изучения пузырно-мочеточникового рефлюкса приходится на 1883 г. когда W.Semiblinon в эксперименте доказал существование пузырно-мочеточникового рефлюкса (далее в тексте – ПМР).
Причины возникновения пузырно-мочеточникового рефлюкса?
Мочеточник имеет два мышечных слоя, благодаря которому происходит его перистальтика и активный транспорт мочи из полости почки в мочевой пузырь. Это наружный циркулярный и внутренний продольный слой гладкой мускулатуры.
В области пузырно-мочеточникового соустья циркулярный слой у мочеточника отсутствует, а продольный расщепляясь, создает площадку треугольной формы. Так называемый глубокий и поверхностный треугольник мочевого пузыря. Притом волокна правого и левого мочеточника, переплетаются, их согласованное сокращение вызывает удлинение внутрипузырного отдела мочеточника, что приводит к замыканию внутреннего отверстия мочеточника и препятствует обратному току мочи.
В эксперименте Э.Танаго удалось доказать, что нарушения функции мочепузырного треугольника ведет к возникновению пузырно-мочеточникового рефлюкса. Для этого он пересекал мышечные волокна треугольника Льето, в итоге возникал ПМР. После регенерации структуры упомянутого треугольника рефлюкс прекращался.
Это важное открытие дало ключ к пониманию механизма возникновения пузырно-мочеточникового рефлюкса (ПМР) у детей и взрослых. Так, например, хронический воспалительный процесс слизистой мочевого пузыря (хронический цистит) приводит к отеку и гиперемии слизистой, что меняет ее физические свойства, а так же приводит к снижению сократительной способности мышц мочепузырного треугольника. Подобным образом, у беременных женщин, под действием высокого уровня прогестерона, сократительная способность глубокого и поверхностного треугольника мочевого пузыря так же снижается. Что приводит к возникновению ПМР и как следствие – гестационному пиелонефриту (пиелонефриту беременных).
Перерастяжение мочевого пузыря при вынужденной, длительной задержке мочеиспускания, а так же у пациентов с нарушением сократительной функции мочевого пузыря либо в случае инфравезикальной обструкции (аденома, стриктура уретры, рак простаты) так же приводит к возникновению пузырно-мочеточникового рефлюкса.
Вышеперечисленное создает приобретенные и функциональные предпосылки для возникновения ПМР. Но, существуют и врожденные причины для возникновения пузырно-мочеточникового рефлюкса. Прежде всего, это полное удвоение мочеточника (по статистике встречается у одного из 140 новорожденных), в этом случае мочеточник, по закону Вейрта-Майера, идущий от нижней половины удвоенной почки, имеет короткий интрамуральный отдел мочеточника с нарушенной замыкательной функцией и локализуется проксимальнее.
Поэтому рефлюкс, как правило, поражает нижнюю половину удвоенной почки. Эктопия устья мочеточника, уретероцеле, парауретеральный дивертикул являются так же распространенной врожденной причиной возникновения ПМР.
К приобретенным анатомическим причинам необходимо отнести ятрогенное повреждение области мочевого треугольника и устья мочеточника во время ТУР мочевого пузыря или рассечение устья мочеточника при экстракции камня. При удалении предстательной железы происходит травматизация мышечных структур треугольника Льето, что часто приводит к временному, или сохраняющемуся ПМР. Этот механизм объясняет возникновение острого пиелонефрита после радикальной простатэктомии.
Как часто у детей встречается Пузырно-мочеточниковый рефлюкс?
В детской практике, более 50% случаев возникновения пиелонефрита, связано с наличием функционального интермитирующего или врожденного пузырно-мочеточникового рефлюкса.
Какое влияние на почку оказывает пузырно-мочеточниковый рефлюкс у детей?
В норме, давление в лоханке почки равно нулю мм.вод.ст. Мышечный слой лоханки и мочеточника по сути является единым органом, имеет два слоя, и не обладает большой силой. Мочевой пузырь, напротив, способен сокращаться с достаточной мощностью. Так, например, давление в наполненном мочевом пузыре составляет от 20 до 30 мм.вод.ст. И при мочеиспускании это давление многократно усиливается.
Теперь представьте, что мочеточник, не имеющий замыкательного аппарата в области мочевого пузыря (рефлюксирующий), передает это давление в неподготовленные для этого лоханки и чашечки почки. Моча попадает ретроградно под давлением в тубулярный аппарат и форниксы чашечек, повреждает их, попадая в интерстиций почки, вызывая асептическое воспаление. А при наличии бактерий воспаление становиться септическим.
Если принять во внимание, что врожденный рефлюкс, связанный с аномалией мочеточников, начинается еще внутриутробно, то становиться понятным, почему пузырно-мочеточниковый рефлюкс является главной причиной ХПН (хронической почечной недостаточности), инвалидности и основной причиной пересадки почки либо перевода на аппарат «искусственная почка».
Бывает ли пузырно-мочеточниковый рефлюкс у взрослых?
У взрослых пациентов, на долю острого и хронического пиелонефрита приходится 8% пузырно-мочеточникового рефлюкса. Как правило, это приобретенные (рак мочевого пузыря, рак шейки матки, рак простаты, доброкачественная гиперплазия простаты) или ятрогенные причины возникновения.
Отдельная группа возникновения ПМР это пузырно-мочеточниковый рефлюкс после перенесенной уретероцистонеостомии (пересадка мочеточника), выполненной по причине обструктивного уретерогидронефроза, травмы мочеточника или во время пересадки донорской почки.
Диагностика Пузырно-мочеточникового рефлюкса у детей.
Специфической клинической картины ПМР у детей нет. Как правило, клинические проявления ПМР сопряжены с симптомами острого или хронического пиелонефрита. У небольшого количества пациентов отмечается боль в области живота или реберно-позвоночном углу во время мочеиспускания. Пальпация почек и мочевого пузыря в период ремиссии пиелонефрита безболезненные. Ректальный осмотр может выявить снижение тонуса анального сфинктера, что нередко при аномалии развития позвоночника в районе S2-S4 ( менингомиелоцеле, тетрапарез, рассеяный склероз).
Важное значение имеет лейкоцитурия и бактерийурия, особенно если изменения в ОАМ (общий анализ мочи) сопровождаются расширением верхних мочевых путей по типу пиелоэктазии обнаруживаемых по данным УЗИ. Необходимо отметить, что у мальчиков возможен стерильный пузырно-мочеточниковый рефлюкс. Наличие, которого, однако, не умаляет его разрушительной сути. Наличие пиелоэктазии, вместе с уровнем резидуальной мочи часто указывает на возможность обнаружения ПМР при проведении специальных методов обследования. За рубежом давно и активно используется ультразвуковой метод микционной цистографии с использованием ультразвуковых контрастов. Метод лишен лучевой нагрузки, а чувствительность метода превосходит таковую при традиционной рентгеновской цистографии.
По данным экскреторной урографии можно догадаться о наличии рефлюкса, в случае, если наблюдается расширенный дистальный участок мочеточника или же мочеточник контрастирован на всем протяжении. Если по данным экскреторной урографии обнаружена деформация ЧЛС (чашечно-лоханочная система), то это более чем в 85% случаев может оказаться следствием ПМР.
Традиционным методом диагностики пузырно-мочеточникового рефлюкса является рентгеновская микционная цистография.
Которая должна проводиться при строгом соблюдении правил антисептики. Желательно, чтобы проводил ее квалифицированный специалист. В нашей клинике это врачебная процедура. Суть ее выполнения заключается в физиологическом наполнении мочевого пузыря теплым, стерильным раствором рентген-контрастного препарата необходимой концентрации, после предварительного обезболивания мочеиспускательного канала одним из лидокаин содержащих препаратов (лидохлор, катаджель, инстиллягель). Я целенаправленно выделил в тексте слова: теплый, стерильный, необходимой концентрации, обезболивание.
Так как предварительное введение вышеуказанных препаратов (например, катаджель) в уретру, обеспечивает ее максимальную безболезненность и предотвращает инфицирование мочевых путей, а, следовательно, профилактирует обострение хронического пиелонефрита.
Введение же теплого раствора рентгенконтрастного препарата в физиологическом объеме, позволяет избежать ложных результатов. Так как холодный и концетрированный растовор рентгенконтрастного препарата введенный даже в физиологическом объеме, способен вызвать нарушение работы замыкательного аппарата устья мочеточника, что в свою очередь дает неверный результат и может привести к ненужному оперативному вмешательству.
Какие степени пузырно-мочеточникового рефлюкса бывают?
Предложено несколько классификаций и степеней пузырно-мочеточникового рефлюкса, основанных на степени распространения контрастного препарата в мочевых путях при выполнении микционной цистографии. А так же в зависимости от степени деформации верхних мочевых путей и толщины паренхимы, а так же ее структурных изменений выявляемых по данным УЗИ. Все эти попытки достаточно не объективны и далеко не всегда отображают степень поражения ткани почки.
Наличие пузырно-мочеточникового рефлюкса высокого давления (активного) в ряде случаев позволяет урологу или детскому урологу прибегнуть к консервативному лечению. Прежде всего, задачей такой терапии является нормализация функции мочевого пузыря (устранение гиперактивности) или инфравезикальной обструкции. Так, например устранение КЗУ (клапана задней уретры) у мальчиков в подавляющем большинстве случаев устраняет и ПМР. Либо лечение, направленное на купирование и профилактику рецидивирования хронического цистита, нормализует состояние слизистой мочевого пузыря и функцию мышечного аппарата треугольника Льето, что в свою очередь так же приводит к купированию ПМР.
Какие существуют методы лечения Пузырно-мочеточникового рефлюкса у детей.
Выше я уже вкратце упомянул о методах лечения активного пузырно-мочеточникового рефлюкса у детей. Они сводятся к консервативному лечению воспалительного процесса слизистой мочевого пузыря и восстановлению эвакуаторной функции мочевого пузыря. Однако, в случае, если при контрольном исследовании, выполненном через 6 месяцев с начала лечения, ПМР продолжает регистрироваться. Это является показанием для оперативного лечения.
В подавляющем большинстве случаев избавиться от ПМР можно при помощи эндоскопической коррекции объем образующим препаратом. Мы в своей практике лечения ПМР использовали все известные препараты, за исключением, разве что тефлоновой пасты.
С 2010 г. мы используем стабильный объем образующий препарат «Вантрис». Стабильный-значит не биодиградируемый, «не рассасывающийся» препарат. То есть с течением времени, после его имплантации в область устья мочеточника, данный препарат не исчезнет и рефлюкс не рецидивирует, проявившись очередной атакой пиелонефрита. Или что еще хуже станет стерильным. Что, тем не менее, продолжит процесс нефросклероза на субклиническом (незаметном) до поры уровне. И проявиться лишь при возникновении хронической почечной недостаточности при двустороннем процессе или потери функции одной почки.
Даже если рецидив заболевания будет вовремя диагностирован во время очередного выполнения рентгеновской микционной цистографии, а данный вид, малоприятного исследования необходимо проводить с интервалом 6 месяцев после введения препарата «коллагена» или «дефлюкс», мы не видим смысла в повторном введении биодеградируемых объем образующих препаратов. Ведь проблему ПМР можно закрыть однократным введением стабильного «вантриса» и больше к этому не возвращаться.
Тем более что выполнение микционной цистографии после введения «вантриса» требуется лишь однократно, спустя два месяца после коррекции. В 99% случаев при констатации выздоровления по данным цистографии, ПМР не возвращается.
Когда выполняются открытые оперативные вмешательства при наличии ПМР?
Эндоскопическая коррекция пузырно-мочеточникового рефлюкса имеет неоспоримые преимущества в тех случаях, когда выполнение данного вида оперативного вмешательства абсолютно показаны. Этот вид оперативного вмешательства малотравматичен, спустя несколько часов после операции под общим наркозом ребенок не ощущает дискомфорт. Продолжительность операции составляет две-три минуты. Продолжительность наркоза не многим больше. Таким образом, эндоскопическое пособие является абсолютно показанным в подавляющем большинстве случаев. Эффективность, если операция выполнена по четким показаниям и правильной технике выполнения, составляет от 95 до 98%.
Индивидуальный подход к лечению конкретного пациента с ПМР выбирает оптимальный вид оперативного лечения. В отдельных случаях мы выполняем операцию Личь Грегуар без отсечения мочеточника. Прекрасные результаты дает лапароскопический вариант данной операции. Суть этой операции заключается в том, что мочеточник укладывается как бы в ложбину между предварительно рассеченными мышцами детрузора боковой стенки мочевого пузыря и нетронутой слизистой. Мышечный слой сшивается над мочеточником, таким образом, формируется тоннель, который обеспечивает антирефлюксную защиту.
В иных случаях (эктопия устья мочеточника, выраженная дилатация мочеточника) мы выполняем внепузырный вариант уретероцистонеостомии. Эта операция выполняется аналогично предыдущему варианту и дополняется лишь предварительным отсечением мочеточника от стенки мочевого пузыря, в ряде случаев сопровождается модуляцией дистального отдела мочеточника до приемлемого диаметра. Мы любим данную модификацию в связи с малой травматичностью. Так как для создания антирефлюксного механизма мы выполняем тоннелинг в детрузоре без его рассечения, то есть, не повреждая его иннервацию как это происходит в предыдущем варианте.
Классической является чрезпузырная уретероцистонеостомия (антирефлюксная неоимплантация мочеточника) по Коэну или Политано. Мы выполняем и этот вид оперативного пособия, но, как правило, только при уретероцеле большого диаметра либо наличии парауретерального дивертикула.
Длительность госпитализации после оперативного лечения пузырно-мочеточникового рефлюкса?
Методы лечения пузырно-мочеточникового рефлюкса при нейрогенной дисфункции мочевого пузыря.
Пациенты со спинальным мочевым пузырем, осложненным пузырно-мочеточниковым рефлюксом, это отдельная большая и сложная группа. Это, как правило, пациенты, перенесшие спинальную травму либо имеющие врожденное менингомиелоцеле. Детский церебральный паралич (ДЦП) так же в той или иной степени приводит к нарушению замыкательной функции дистального отдела мочеточника и развитию ПМР тяжелой степени. Выполнение простой антирефлюксной операции в данном случае не является выходом. Подробнее о методах оперативного лечения спинального мочевого пузыря осложненного пузырно-мочеточниковым рефлюксом мы рассказываем в отдельной статье нашего сайта.
Реабилитация и исходы лечения Пузырно-мочеточникового рефлюкса
Реабилитация пациента в послеоперационном периоде заключается в профилактике обострения хронического пиелонефрита. С этой целью мы используем притивомикробную терапию, препараты, улучшающие микроциркуляцию в почке и иммунокоррегирующее лечение.
Антибактериальный препарат подбирается с учетом предварительного бактериологического исследования. Притом, забор мочи на посев, производится только по уретральному катетеру. Как правило, это происходит во время выполнения микционной цистографии. С целью улучшения фильтрационной функции почки, а так же в качестве иммуномодулятора, мы активно используем фитотерапию. Отсутствие побочных явлений, мягкое и комплексное действие фитопрепаратов позволяет нам назначать их на длительный срок.
Амбулаторное наблюдение, за пациентами, перенесшими ту или иную операцию по поводу пузырно-мочеточникового рефлюкса, мы так же оставляем за собой. В течение года, пациенты контролируют ОАМ ежемесячно. Затем, в последующие годы, только лишь при возникновении каких либо острых респираторных заболеваниях. УЗИ контроль в динамике, проводится дважды в год, желательно у одного и того же специалиста ультразвуковой диагностики.
Микционная цистография после выполнения эндоскопической коррекции ПМР препаратом «вантрис» проводится лишь однажды, спустя два месяца после выполнения операции. У пациентов перенесших уретероцистонеостомию тем или иным способом, микционная цистография в сочетании с УЗИ почек выполняется через 6 месяцев и через один год после проведенного оперативного лечения. В ряде случаев, перечисленные методы исследования дополняются выполнением изотопного исследования почек.
Возможна ли дистанционная консультация по поводу пузырно-мочеточникового рефлюкса?
Дистанционное, заочное консультирование пациентов с пузырно-мочеточниковым рефлюксом мы считаем целесообразным и весьма эффективным методом. Для проведения качественной консультации нам необходимы данные рентгеновского исследования (микционная цистография, экскреторная урография), ультразвуковое исследование почек (желательно в динамике), данные лабораторного исследования (ОАМ, ОАК, биохимический анализ крови, результат посева мочи на стерильность).
Возможно, не все из этого списка обследований у вас имеется, возможно, для постановки диагноза и рекомендаций по тактике лечения, что то и вовсе не понадобиться. Все это можно легко скорректировать дистанционно по мере поступления вопросов и информации от вас.
Оперирующий в Тюмени уролог, детский уролог-андролог. Кандидат Медицинских Наук, врач высшей категории.
Государственное бюджетное учреждение здравоохранения Тюменской области «Областная клиническая больница №1»