Спортивное сердце: преимущество или болезнь?
Спортивное сердце: чем оно отличается от обычного
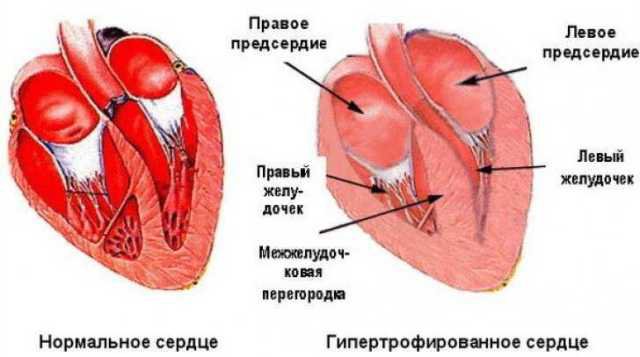
Спортивное сердце представляет собой гипертрофированный орган, отличительной особенностью которого является симметричность, т.е. все четыре его камеры увеличены одинаково. Этот феномен сопровождается расширением лёгочных вен, по которым к сердцу поступает кровь, а также утолщением стенок органа, благодаря чему их напряжение остаётся почти неизменным. Кроме того, оба сердечных желудочка также равномерно увеличиваются.
Почему максимальная объёмная скорость кровотока важна при физической активности? Всё просто: чем она выше, тем больше кислорода вместе с кровью поступает к мышцам в состоянии работы.
Почему важно оптимизировать работу сердца? Чем экономичнее расходуется сердечный ресурс, тем ниже риски, связанные с преждевременным износом органа.
Спортивное сердце: как его заполучить
К сожалению, чудес не бывает: для того, чтобы сердце обычного человека стало симметрично-гипертрофированным придётся приложить массу усилий. Здесь подойдёт далеко не каждый вид спорта, и это точно не силовые тренировки. Оптимальными являются виды активности, вплотную связанные с развитием выносливости: бег на длинные дистанции, велоспорт, триатлон или беговые лыжи, правда при соблюдении высокой интенсивности тренировок.
Особенность спортивного сердца в том, что оно формируется только в случае регулярных занятий перечисленными видами спорта в течении 3-4 часов в неделю, без перерывов, или беге по 60-70 км в неделю. Тренировки должны происходить на протяжении долгого времени, в среднем темпе, поскольку статика, как и высокие скорости, не даст нужного эффекта.
Также стоит помнить о том, что сердце, наравне с другими мышцами, имеет свойство уменьшаться при отсутствии стимуляции в течении нескольких недель. Хотя, безусловно, при многолетних тренировках, и последующем после них покое, обратное развитие сердечной мышцы будет более медленным. Если же тренировки на выносливость длились десятки лет подряд, то сердце в любом случае сохранит повышенную работоспособность. Правда резкая отмена занятий спортом в этом случае не рекомендуется, поскольку может проявиться незначительная аритмия или давящие ощущения в области грудной клетки.
Не пропусти интересные новости и события в телеграм-канале: https://tlgg.ru/fitbarnews
Синдром спортивного сердца
Синдром спортивного сердца — это собирательное название структурных изменений миокарда, которые возникают у людей, систематически подвергающихся интенсивным физическим нагрузкам. Чаще протекает бессимптомно или со сглаженной неспецифической симптоматикой. При развитии декомпенсации может стать причиной нарушений ритма, развития тромбоэмболий и сердечной недостаточности. Диагностика предусматривает проведение ЭКГ, Эхо-КГ и нагрузочных тестов. Лечение требуется только при выраженных структурных и функциональных нарушениях, включает немедикаментозные, медикаментозные и хирургические методы.
МКБ-10
Общие сведения
Термин «синдром спортивного сердца» впервые был использован в 1899 году шведским ученым Саламоном Хеншеном. Патология обычно диагностируется спортивными врачами и кардиологами, в подавляющем большинстве случаев не представляет опасности для жизни. Реже маскирует серьезные сердечные болезни либо ошибочно определяется как какое-либо опасное заболевание. Достоверных данных о распространенности среди спортсменов не существует, не исключается наследственная предрасположенность к декомпенсации на фоне физических нагрузок. Средняя встречаемость у мужчин выше. Осложнения, развивающиеся на заключительном этапе декомпенсации, являются самой частой причиной смерти людей моложе 35 лет, занимающихся спортом. Обычно брадикардия и структурные изменения регрессируют после прекращения тренировок.
Причины
Синдром спортивного сердца является адаптивным процессом в виде морфологической перестройки миокарда в ответ на повторяющиеся значительные физические нагрузки. Чаще наблюдается у профессиональных спортсменов, которые тренируются более одного часа ежедневно на протяжении нескольких лет. Особенно это относится к тяжелоатлетам и людям, занимающимся развитием выносливости. Установить предел, когда физиологическая адаптация трансформируется в патологию, пока не удается.
Патогенез
В основе изменений миокарда, развивающихся при синдроме спортивного сердца, лежат несколько физиологических процессов, способных переходить в патологические. При длительных интенсивных нагрузках резко усиливается функция парасимпатической нервной системы и тонус блуждающего нерва. Это способствует торможению автоматической функции основного водителя ритма. Происходит ремоделирование морфологической структуры в виде эксцентрической либо концентрической гипертрофии. Наблюдаются изменения объемов камер сердца, толщины и массы их стенок. Опосредованно увеличивается ударный объем и кардиальный выброс. Эти два механизма совокупно приводят к изменению функциональности проводящей системы в целом, снижению частоты пульса в покое и увеличению времени диастолы.
Пропорционально массе миокарда возрастает количество коронарных сосудов, осуществляющих его кровоснабжение. У любого компенсаторного процесса есть свой предел, после достижения которого при сохранении прежних нагрузок новые капилляры не успевают формироваться. Это становится причиной гибели кардиомиоцитов, не получающих должного снабжения кислородом и питательными веществами. Образуются соединительнотканные рубцы, снижается проводимость по нервным путям к мышцам от водителя ритма. Синдром осложняется нарушениями ритма, патологическим расширением камер сердца и развитием хронической недостаточности сердечной деятельности.
Классификация
Синдром спортивного сердца в настоящее время выделяется в отдельную нозологическую единицу, имеющую собственную систематизацию. Классификация состоит из двух форм, которые, по сути, являются последовательными стадиями развития морфологических и функциональных изменений миокарда. Вариант патологии устанавливают на основании данных объективного и инструментального обследования. Выделяют:
Симптомы спортивного сердца
Синдром проявляется крайне неспецифичными вариабельными признаками, трудно дифференцируемыми с нормальной адаптивной реакцией миокарда. При физиологической форме симптоматика отсутствует или наблюдается урежение сердечных сокращений. У спортсменов с патологической формой отмечается выраженная брадикардия либо беспричинная тахикардия в покое, появление болезненных ощущений за грудиной во время интенсивных кардиотренировок и общее уменьшение физической выносливости. Может выявляться хроническое повышение артериального давления, частые головокружения, смещение верхушечного толчка влево, его разлитой характер, усиленный пульс на сонных артериях, при усугублении состояния — нарушения ритма.
Осложнения
Течение патологической формы синдрома спортивного сердца нередко сопровождается развитием состояний, осложняющих основной процесс. К самым частым осложнениям относят нарушения ритма и проводимости (синусовые аритмии, блокады, фибрилляции), которые могут быть предрасполагающим фактором тромбоза и тромбоэмболии. Значительное затруднение движения импульса по проводящей системе может стать причинным фактором обмороков и остановки сердца вплоть до внезапной кардиальной смерти. На фоне массивной гипертрофии часто развивается инфекционный эндокардит с поражением клапанной системы. Длительно текущий синдром в половине случаев заканчивается хронической сердечной недостаточностью.
Диагностика
Выявление синдрома в современных условиях не представляет затруднений. Патология обнаруживается у подавляющего числа спортсменов, особенно атлетов. На первый план выходит своевременная регистрация функциональных и структурных изменений, которые могут привести к развитию нарушений и появлению осложнений. Диагностика начинается выяснения детального анамнеза пациента и установления возможной наследственной предрасположенности, которая может значительно ускорить наступление выраженной декомпенсации. При пальпации определяется высокий разлитой верхушечный толчок и скорый пульс. Аускультативно может обнаруживаться систолический шум. Из инструментальных методов диагностики используются:
Дифференциальная диагностика проводится с болезнями, сопровождающимися гипертрофией миокарда, особенно левого желудочка: аортальным стенозом, увеличением массы сердца на фоне артериальной гипертензии и ИБС. В ряде случаев необходимо исключить обменные заболевания, которые могут провоцировать увеличение сердечной мышцы, в частности – амилоидоз.
Лечение спортивного сердца
Лечение патологии на этапе физиологической адаптации не требуется. При появлении симптомов спортсмену необходимо обратиться к специалисту для комплексного обследования и коррекции режима тренировок. Терапия показана при появлении выраженной симптоматики, неблагоприятных результатах инструментальных исследований. Целями лечения являются замедление процессов декомпенсации, уменьшение выраженности клинических симптомов, профилактика тромбоэмболии и внезапной смерти. Терапевтические мероприятия проводятся как амбулаторно, так и стационарно. Показаниями для госпитализации считаются нарастание симптомов сердечной недостаточности, выраженные нарушения ритма, головокружения, обмороки и приступы загрудинных болей. В клинической практике используются:
Прогноз и профилактика
При комплексной терапии прогноз обычно благоприятный. При выраженной гипертрофии, обструкции выводной части левого желудочка и тяжелой сердечной недостаточности смертность достигает 5%. Приостановить процесс формирования спортивного сердца может временное прекращение тренировок на срок от 3 месяцев до 5 лет. Спортсменам, которые, имея диагностированный синдром, принимают решение не прерывать тренировки, рекомендуется пересмотреть программу занятий, снизить кардионагрузки. Необходимо регулярно использовать пульсометр для предотвращения достижения критических значений ЧСС.
Физиологическое «спортивное сердце»
Физиологические изменения сердца у спортсменов и основные клинические проявления.
Эта статья в формате видеолекции здесь.
Очень много людей на сегодняшний день занимается как профессиональным спортом, так и любительским, что существенно влияет на состояние сердечно-сосудистой системы. Впервые термин «спортивное сердце» ввел в клинику Г.Ф.Ланг. Он выделял физиологическое и патологическое «спортивное сердце» (но указывал, что определить их различия очень трудно). Регулярные занятия физическими упражнениями оказывают существенное влияние на структуру, функцию, обмен и регуляцию деятельности сердца.
Обращаем внимание, что тема спортивного сердца (как физиологического, так и патологического) подробно разбирается также на наших курсах повышения квалификации по кардиологии, терапии и функциональной диагностике.
Для формирования спортивного сердца необходимы занятия по 3-5 часов в день (минимум 3 раза в неделю) в течение 2-х лет.
Рассмотрим основные виды физических нагрузок:
1. Динамические (на выносливость)
— Резко повышается потребление кислорода: до 40мл/кг/мин
— Резко увеличивается ударный объем (УО): до 115мл
— Резко увеличивается частота сердечных сокращений (ЧСС): до 200/мин
— Повышается систолическое артериальное давление (АД) и снижается диастолическое АД: 200/50ммрт.ст.
2. Силовые (анаэробные)
— умеренное увеличение потребления кислорода: до 20мл/кг/мин
— умеренное повышение УО
— умеренное увеличение ЧСС: до 125/мин
— резкое повышение систолического и диастолического АД: 225/100ммрт.ст.
Какие виды спорта больше влияют на размер полости, а какие – на толщину стенки ЛЖ, представлено на рисунке ниже.
Как клинически проявляется синдром спортивного сердца?
— Бессимптомно;
— Изменения на ЭКГ, требующие дифференциации с патологией;
— Основной метод диагностики – ЭХОКГ;
— Не требует лечения;
— НО! Требует проведения дифференциальной диагностики с серьезными заболеваниями сердца (о чем и пойдет речь далее).
Основной вопрос, который возникает при проведении ЭКГ у спортсменов: изменения на ЭКГ связаны с патологией или с влиянием спорта?
! К отклонениям от нормы у
80% спортсменов (проявлениям физиологического спортивного сердца) относятся:
— Повышение вольтажности QRS (у 76%)
— Синдром ранней реполяризации желудочков (СРРЖ)
— Преобладание влияния вагуса, что проявляется синусовой брадикардией
Что касается преобладания влияния вагуса: синусовая брадикардия (ЧСС = 30 уд./мин и менее, особенно ночью, паузы (RR) до 3 сек., AV-блокада I-II степени, PQ = 300 мсек., феномен Венкебаха – удлинение PR с каждым последующим комплексом). Такая ситуация не требует дообследования, у спортсменов это норма!
Подведем итог:
— Изолированное увеличение вольтажности QRS – норма для спортсмена.
— СРРЖ – только в отведениях от нижней и боковой стенок; пока НОРМА, но дополнительно необходимо спросить про обмороки/аритмии в т.ч. у родственников.
— Увеличение вольтажности QRS + СРРЖ – подозрение на ГКМП; необходимо поставить пациента на учет.
— Синусовая брадикардия, AV-блокада I степени, феномен Венкебаха (даже выраженные) НЕ требуют дообследования.
! Отклонения от нормы у
У спортсмена патологический Q (кроме III, aVR, V1 отведений) глубиной > 3мм (НЕ более 25% от R), длительностью > 40 мсек.!
Могут ли полные блокады ножек наблюдаться при физиологическом спортивном сердце?
Блокада ЛНПГ встречается реже и чаще указывает именно на патологию, в то время как частичная блокада ПНПГ характерна для физиологического спортивного сердца.
Следует обратить внимание, что любое удлинение QRS > 120 мсек требует дообследования; а полная блокада ПНПГ с QRS 7 мм in V1
— R/S в V1 > 1
— RV1 + SV5-6 > 10,5мм (Соколов-Лайон)
Только при наличии дополнительных патологических признаков (перегрузка предсердий, инверсия Т в V2-V3, отклонение ЭОС вправо) следует проводить дальнейшее дообследование. Если все же требуется дальнейшая оценка состояния ПЖ, предпочтительно проведение МРТ (т.к. ЭхоКГ в данном случае малоинформативна).
Определять длительность зубца Р необходимо вручную; выявление признаков перегрузки предсердий на ЭКГ спортсмена требует дальнейшего дообследования!
Очень большое значение имеют отрицательные Т в спорте!
Этиология удлинения или укорочения QT представляет собой мутации генов ионных каналов кардиомиоцитов (каналопатии) или прием лекарственных препаратов, взаимодействующих с ионными каналами. Удлинение и укорочение QT ассоциируется у спортсменов с внезапной смертью в результате появления фатальных аритмий. К проблемам диагностики анормального QT относятся: нечеткое окончание зубца Т, вариабельность QT, зависимость от ЧСС, возраста, пола, приема лекарственных средств. Для исключения влияния ЧСС и возраста на QT принято оценивать QTc (формула Базетта: QTc=QT/√RR).
Всем спортсменам с QTc > 470 мсек у мужчин и > 480 мсек у женщин следует проводить обследование на установления синдрома удлиненного QT (каналопатии). В случае QTc
При выявлении синдрома Бругада в сомнительных случаях необходимо переснять ЭКГ на 1-2 межреберье выше (выявление скрытого синдрома Бругада типа 1). Если ЭКГ критерии сомнительны или присутствует тип 2 или 3, можно спровоцировать появление типа 1 или желудочковой аритмии введением блокаторов Na каналов: флекаинид, прокаинид или аймалин.
Выявление синдрома Бругада 1 типа подразумевает исключение из большого спорта + проведение дообследования: (пред)обмороки в анамнезе, фибрилляция желудочков (ФЖ)/желудочковая тахикардия (ЖТ) на холтере, внезапные смерти в семье, ночное апноэ. Тип 2 и 3 без симптомов НЕ требует дообследования и НЕ исключает занятия спортом.
При выявлении WPW-синдрома на ЭКГ спортсмена необходимо провести дообследование:
— ЭФИ (провокация аритмий);
— ЭХОКГ – ГКМП, врожденные патологии сердца (ВПС): аномалия Эбштейна, пролапс митрального клапана.
При появлении аритмий нужно рассмотреть вопрос о прекращении спортивной карьеры либо направить пациента на абляцию дополнительных путей, в результате чего уже через 3 месяца (при отсутствии повторных проявлений WPW-синдрома или аритмий) разрешается занятие всеми видами спорта и участие в соревнованиях.
Что касается экстрасистолии, она выявляется у 1% спортсменов на случайной ЭКГ.
Если экстраситола суправентрикулярная (до 700 в сутки и при условии отсутствия у пациента симптомов), отказ от занятий спортом не требуется.
Если экстрасистола желудочковая, по типу блокады ЛНПГ, необходимо дообследование:
— ЭХОКГ
— МРТ
— Кардиопульмональный тест
— Генотипирование
Одной из больших проблем является также мерцательная аритмия (МА) у спортсменов.
На рисунке ниже представлены виды спорта, провоцирующие возникновение МА.
Причины возникновения МА у спортсмена.
40% имеют «субстрат» для развития МА:
— WPW-синдром
— кардиомиопатия
— «бессимптомный» миокардит
— применение допинга (анаболики, диуретики, β-агонисты)
Занятие спортом само по себе (без перечисленных выше «субстратов») также повышает вероятность развития МА.
Это связано с тем, что у спортсменов наблюдается:
— Повышение тонуса вагуса
— Увеличение массы сердца
— Увеличение камер сердца
Особенностью лечения МА у спортсменов является раннее применение РЧА, но в целом лечение не отличается от общей практики:
1. Антиаритмическая терапия
— (β-блокаторы)
— Пропафенон
— Соталол
2. Абляция
! Трепетание предсердий при отсутствии WPW-синдрома:
— Редко возникает без структурной патологии сердца, поэтому обязательно необходимо провести ЭХОКГ
— Нагрузочная проба / ЭКГ- контроль тренировок: регистрация ЖТ/ФЖ при проведении 1:1
— Холтеровское мониторирование ЭКГ
— Если пароксизмы бессимптомны
Спортивное сердце: определение, признаки и особенности идентификации
Врач исследователь и терапевт-ревматолог Раис Узбяков специально для нашего проекта написал научное ревью темы «спортивного сердца», основанное на 35 научных работах.
Гипотеза «спортивного сердца» гласит, что спортивная деятельность вызывает специфические аномалии сердечной мышцы, которая адаптируется к экстремальным нагрузкам. И, соответственно, может вызвать специфические риски. Для того, чтобы понять, так ли это, требуется обратиться к академической науке и тщательно изучить литературу, что Раис и сделал.
По согласованию с автором мы эксклюзивно публикуем текст этой работы в полностью открытом доступе.
История понятий о физиологическом и патологическом «спортивном сердце»
Понятие и феномен «спортивного сердца» первым изучил и описал шведский врач Соломон Хеншен, в работе 1899-го года «Skidlauf und skidwettlauf: eine medizinische sportstudie» [1]. Спустя тридцать лет за изучение «спортивного сердца» взялся Георгий Федорович Ланг. В монографии «Вопросы кардиологии» 1936-го года Георгий Федорович выделил физиологический и патологический варианты развития спортивного сердца [2], привнеся идею о том, что данный феномен может рассматриваться двояко, как норма и как патология. Такое понимание «спортивного сердца» значительно расширило существовавшие ранее представления и дало дополнительный стимул к изучении спортивной кардиологии.
Физиологическое спортивное сердце
По современным представлениям, изложенным в работе Maron BJ, at al. (2006) [3], физиологическое «спортивное сердце» – это процесс и состояние доброкачественного увеличения массы сердца, со специфическим кровообращением и морфологическими изменением миокарда. Причина увеличения – долговременная физиологическая адаптация сердца к систематической адекватной физической нагрузке. Результат адаптации, то, что можно назвать преимуществом физиологического «спортивного сердца» (далее ФСС) для атлетов – возможность «сочетать несочетаемое». В состоянии покоя ФСС обеспечивает максимально экономное функционирование, а при физической нагрузке ФСС достигает высокой, предельной функции и помогает атлетам справиться с нагрузкой (140).
Фундаментальные закономерности адаптации организма к стрессу были открыты Ф.З. Меерсоном, который продолжил исследования Селье, выделив срочный и долговременный этапы адаптации. [4]
Срочный этап возникает при воздействии физической нагрузки на организм нетренированного человека и использует готовые физиологические механизмы нашего организма.
Долговременный этап, при котором и формируется «спортивное сердце», возникает и реализуется постепенно, при длительном и дробном воздействии адаптогенного фактора и подразделяется на стадии:
Однако, по заявлениям автора, четко отследить стадийность процесса обычно не удается, потому что, при правильном построении тренировочного процесса, отсутствуют яркие проявления аварийной и стадии изнашивания. [5]
По современным данным установлено, что адаптация реализуется за счет сложных нейроэндокринных механизмов, что обеспечивает выживание в условиях острого и хронического стресса. [6]
Важными проявлениями работы ФСС при нагрузке множество отечественных авторов ( А.Г, А.Г., Ландырь А.П., Смоленский А.В и т.д.) называют «триаду» брадикардии, гипотензии и гипертрофии миокарда, [7,8] а среди многих зарубежные ученых (Maron B.J., Pelliccia A., Graf Ch., Reuter P.) к данным признакам относят лишь два вышеупомянутых, исключая гипотензию. [3,9,10]
Брадикардия развивается из-за усиленного влияния парасимпатической нервной системы и снижения тонуса симпатической [7], что способствует удлинению диастолы и снижает потребности миокарда в кислороде. Иными словами, «уменьшает» работу сердца [11]. По данным Sharma S. распространённость данного признака среди спортсменов составляет 80%, а минимальные значения ЧСС покоя у здоровых атлетов были представлены в 30-25 уд/мин у взрослых и до 40 уд/мин у юных спортсменов [12]. При отсутствии жалоб и отклонений в состоянии здоровья брадикардия может считаться признаком высокого функционального состояния [8].
Спортивную гипотензию Имеются данные, что у здоровых спортсменов в 10-19 % наблюдается снижение артериального давления(АД) на 20мм.рт.ст,причем в большинстве случаев она наблюдается лишь в период наивысшего уровня тренированности[13].
Триада ФСС – показатель высокого уровня функционального состояния сердечно-сосудистой системы. Однако, так как высокое функциональное состояние и адаптация спортсменов к нагрузкам возможны и без брадикардии, спортивной гипотензии и гипертрофии,а также из-за возможносиь негативного влияния каждого признака триады на организм, сочетать их, или стремиться к их развитию нет нужды. А в некоторых случаях они также могут быть проявлением патологических изменений в организме спортсмена. [19]
Не лишним будет упомянуть работу Kate L. и соавторов, в которой исследователи дали типичную морфофункциональную характеристику ФСС:
Проблема нозологической идентификации в спортивной кардиологии
Одной из самых частых кардиальных патологий, выявляемых у спортсменов в возрасте до 35 лет (как прижизненно, так и по результатам вскрытий) является выраженная гипертрофия миокарда, как правило симметричная и без структурной дезорганизации волокон с возможностью обратного развития после прекращения физических нагрузок, а зачастую с признаками склеротических и некротических изменений с различными отклонениями при лабораторно-инструментальной диагностике 22. Пристальное внимание к данным явлениям обусловлено, в первую очередь, их несоответствием критериям официальных нозологических единиц (что будет показано ниже), а также высокой распространенностью среди живых атлетов и погибших при внезапной сердечной смерти (ВСС).
Однако тут имеется проблема нозологической идентификации данного синдрома, т.е.в рамках какого заболевания его рассматривать).
Однако, по моему мнению такое категоричное и утвердительное определение нозологической природы рассматриваемого «спортивного» синдрома весьма уязвимо для критики. Рассмотрим преимущества и недостатки официальной концепции и альтернативных версий.
Выдающийся ученый Maron B.J. и соавторы, исследовав причины внезапной смерти 1866 высококвалифицированных спортсменов за 1980-2006 г. пришли к выводу, что самой распространенной (>30%) причиной смертей молодых атлетов является ГКМП, на сегодняшний день данная позиция считается доминирующей в мировых научных кругах и нашла отражение в официальных клинических рекомендациях [22].
К тому же Harmon KG и соавторы в работе посвященной 10 летнему обзору ВСС отмечали, что при патологоанатомической диагностике у многих специалистов разнится понимание термина ГКМП и его критериев. На данный момент нет достаточного научного обоснования для рассмотрения вышеупомянутых случаев как варианта известной нозологии. Напротив, появляются все больше информации в разрез данной концепции, например: оценка результатов патологоанатомических вскрытий жертв ВСС и генетического анализа их родственников первой степени родства определяет в 46% случаев первичный аритмогенный синдром, без выявления известных заболеваний ССС [29]. Более развернутый критический анализ в данном вопросе продемонстрирован в статье Е.А. Гавриловой «Существует ли спортивная патология миокарда?», а также очередной раз предлагается позиция, согласно которой гипертрофированное сердце, так часто наблюдаемое на вскрытиях при ВСС, в первую очередь нужно рассматривать как результат влияния спортивной деятельности, а не исход врожденной мутации. [30]