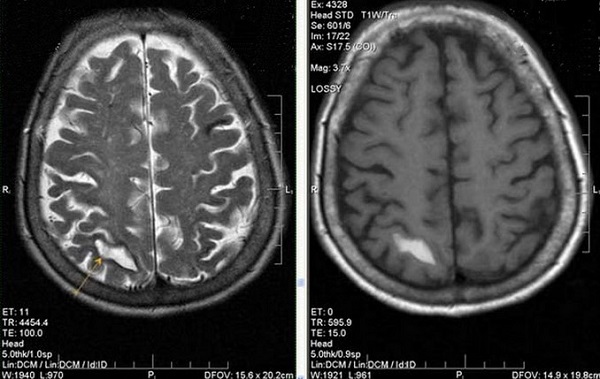
Инсульт на МРТ головного мозга
Магнитно-резонансная томография – один из самых точных и достоверных способов диагностики инсульта. Первые признаки инсульта на МРТ снимках головного мозга появляются уже в первые минуты после начала острого нарушения мозгового кровообращения. Традиционно для диагностики инсульта в первые несколько часов используется компьютерная томография, как более доступный, экономичный и быстрый метод. МРТ, по сравнению с КТ, не только точнее, но и информативнее.
Что такое инсульт
Инсульт – острая патология головного мозга, которая сопровождается тромбозом/закупоркой (ишемический инсульт) или разрывом артерий с последующим внутримозговым или субарахноидальным кровотечением (геморрагический инсульт). Возникающее в результате острое нарушение мозгового кровообращения приводит к отёку мозга, некрозу участков белого или серого вещества, гибели нервных клеток. Симптомы инсульта – внезапная сильная головная боль, помутнение и потеря сознания, тошнота, рвота, паралич конечностей и т.п. неврологические признаки. Острые нарушения мозгового кровообращения находятся на 2 месте по смертности после ишемической болезни сердца – ежегодно из-за инсультов погибает около 6-7 миллионов человек. Опаснее всего геморрагический инсульт с летальностью 40%.
Основные причины инсультов – атеросклероз и гипертоническая болезнь. Отложения холестерина в стенках сосудов нарушают кровообращение, способствуют образованию тромбов, снижают прочность и гибкость артериальной стенки, легко рвущейся при повышении артериального давления.
Можно ли делать МРТ после инсульта
Магнитно-резонансная томография не является противопоказанием при инсульте, если состояние больного стабильно и не требует интенсивной терапии и реанимационных мероприятий, таких как искусственная вентиляция лёгких. Более того, применение МРТ в диагностике острых нарушений мозгового кровообращения позволяет уточнить диагноз, выявить наличие тромбов, атеросклеротических бляшек и обнаружить источник кровоизлияния. Однако если состояние пациента нестабильно и требует интенсивной терапии, от магнитно-резонансной томографии приходится отказываться в пользу менее точной, но более быстрой компьютерной томографии.
Магнитно-резонансная томография при инсульте используется не только для диагностики, но и для оценки динамики восстановления пострадавшей части головного мозга через несколько дней, недель и даже месяцев. Метод идеально подходит для этой цели, так как компьютерная томография не может применяться с такой частотой из-за облучения, и уступает по точности МРТ.
Диагностика инсультов на МРТ
Для диагностики инсульта проводится стандартная магнитно-резонансная томография головного мозга. Применение контраста позволяет увеличить чувствительность метода в спорных случаях – симптомы, похожие на острое нарушение мозгового кровообращения, могут возникать при опухолях, резком снижении уровня глюкозы крови у больных сахарным диабетом и других болезнях.
Какое МРТ делать при инсульте? При подозрении на инсульт исследование проводится в нескольких режимах, в том числе обязательно в ангио-режиме для поиска сосудистой патологии, послужившей причиной заболевания (тромбоз, эмболия, аневризма сосуда или сосудистая мальформация, атеросклероз артерий головного мозга).
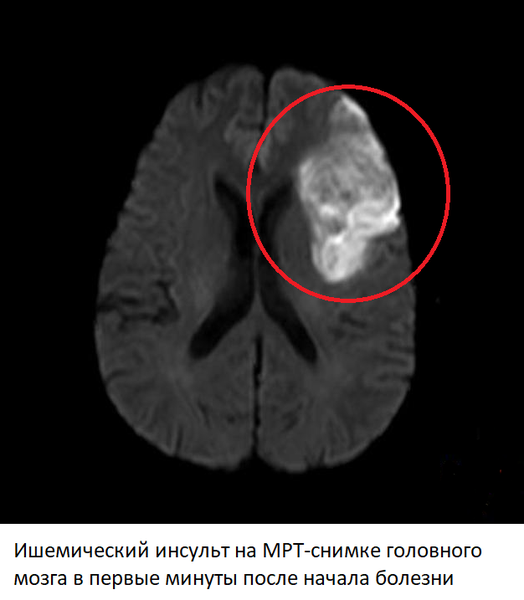
Ишемический инсульт
80% всех инсультов происходит по ишемическому типу. Основная причина ишемического инсульта – тромбоз артерий головного мозга. Реже причиной острого нарушения мозгового кровообращения по ишемическому типу может служить длительный спазм артерий или резкое снижение артериального давления. Закупорка артерии, питающей соответствующий участок головного мозга, приводит к гибели нервных клеток и некрозу тканей. Тяжесть состояния определяется тем, какой сосуд был блокирован, и за что отвечают участки мозга, попавшие в зону некроза.
Признаки ишемического инсульта на МРТ головного мозга
В первые минуты после закупорки сосуда прекращение поступления крови к тканям головного мозга приводит к ишемии или недостатку кислорода и питательных веществ. Если сосуд был перекрыт не полностью, и какая-то часть крови продолжает поступать, ишемия может сохраняться в течении нескольких часов или даже дней – такое состояние называют транзиторной ишемической атакой. Однако если тромб перекрыл артерию полностью, уже через 5-10 минут ишемия приводит к гибели нервных клеток и некрозу тканей мозга – необратимому состоянию.
Изменения на МРТ после ишемического инсульта – в стандартных режимах на снимках отсутствуют явные изменения, однако в некоторых режимах (DWI, ADC) уже через несколько минут после начала инсульта видны четкие признаки ишемии и некроза. В ангио-режиме можно обнаружить тромб, вызывавший закупорку артерии, определить его расположение, протяженность, от которых будет зависеть прогноз.
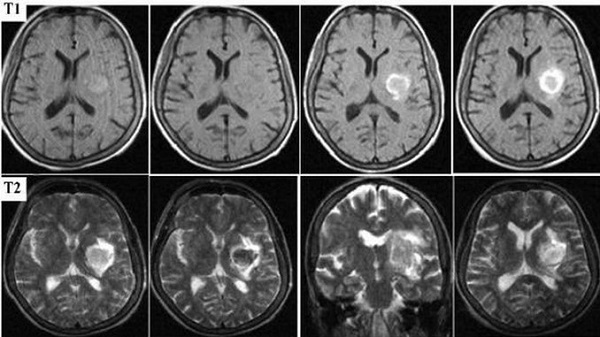
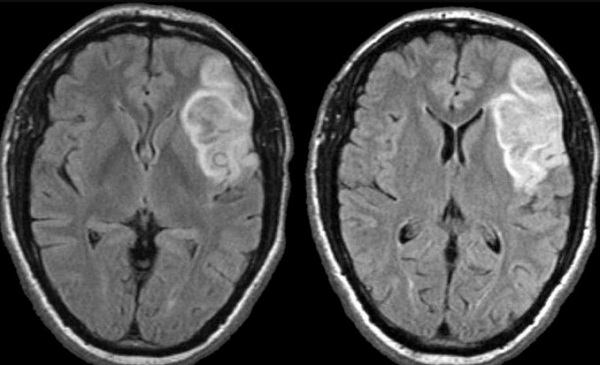
Через 6 часов после начала острого нарушения мозгового кровообращения по ишемическому инсульту начинают появляться структурные изменения, видные и в других режимах МРТ (FLAIR, T2). Оборудование “видит” участок мозга, подвергшийся некрозу, из-за отека тканей. Такая картина сохраняется на протяжении 1-2 недель. Через 3 недели картина начинает приходить в норму, однако отмерший участок мозга никогда не будет прежним, что частично видно на снимках вне зависимости от того, сколько времени прошло. Если некроз возник в зонах мозга, отвечающих за речь, слух, зрение, двигательную активность, восстановление соответствующих функций может занять месяцы и годы или же не произойти никогда.
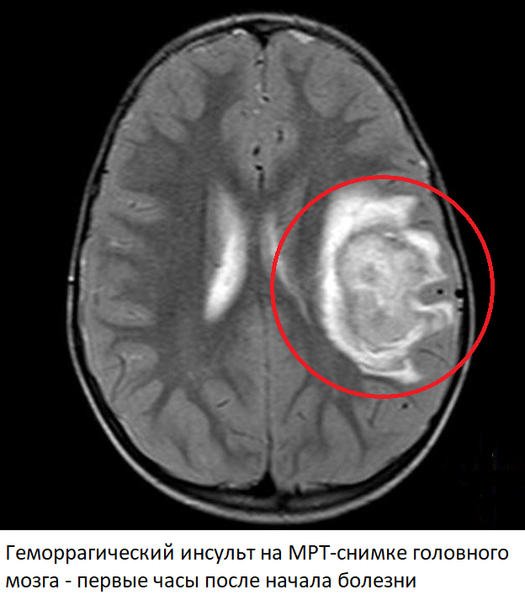
Геморрагический инсульт
Геморрагические инсульты или внутримозговые кровоизлияния составляют 15% всех острых нарушений мозгового кровообращения. Непосредственная причина – разрыв артерий головного мозга, ослабленных атеросклеротическими изменениями и повышением артериального давления. Гипертоническая болезнь – один из главных факторов риска геморрагического инсульта.
Признаки геморрагического инсульта на МРТ головного мозга
Изменения на МРТ после геморрагического инсульта появляются на снимках уже через несколько минут после начала болезни. Магнитно-резонансная томография имеет отдельный режим (SWI) для обнаружения крови, что позволяет с высокой точностью установить факт наличия кровоизлияния в головной мозг. Причем расположение, объём и протяженность гематомы имеют прогностическое значение. В сосудистом режиме обнаруживаются артерии головного мозга, с явными признаками атеросклероза.
Через 1-2 часа после кровоизлияния кровь сворачивается, из-за чего соответствующие изменения начинают появляться и на снимках, сделанных в обычных режимах. Область гематомы изменяется, вокруг нее появляется кольцо, обусловленное отеком мозга и нарушением кровообращения. В центре – неоднородная масса, соответствующая сгустку крови. Такая картина сохраняется на протяжении нескольких дней или даже недель и соответствует тяжелому поражению мозга. В некоторых случаях возможно проведение хирургического удаления гематомы, однако на практике из-за высокой летальности (40-70%) и тяжелого состояния пациента такие операции проводятся редко.
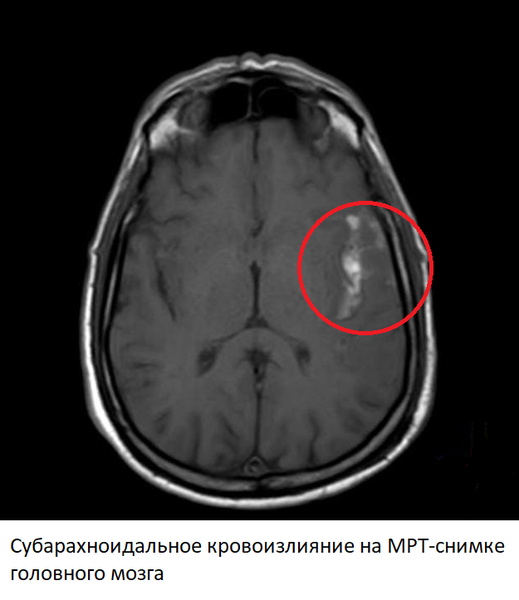
Субарахноидальные кровоизлияния
Субарахноидальные кровоизлияния – один из вариант геморрагического инсульта, однако источником кровотечения в этому случае служат разрывы аневризм артерий, расположенных на основании головного мозга. Гематома при субарахноидальном кровоизлиянии находится между мягкой и паутинной мозговой оболочкой. Предрасполагающим фактором также служит гипертоническая болезнь.
Изменения на МРТ после этого типа геморрагического инсульта видны сразу после начала болезни (в режимах SWI и FLAIR). Магнитно-резонансная томография легко обнаруживает кровь в субарахноидальном пространстве. В ангио-режиме можно увидеть непосредственную причину кровоизлияния – аневризму или другой источник кровотечения. В первые несколько дней на МРТ-снимках также могут обнаруживаться ишемические изменения, связанные с реактивным спазмом артерий головного мозга. Как и в случае с геморрагическими инсультами, субарахноидальное кровоизлияние уже через несколько часов видно в других режимах, из-за сворачивания крови.
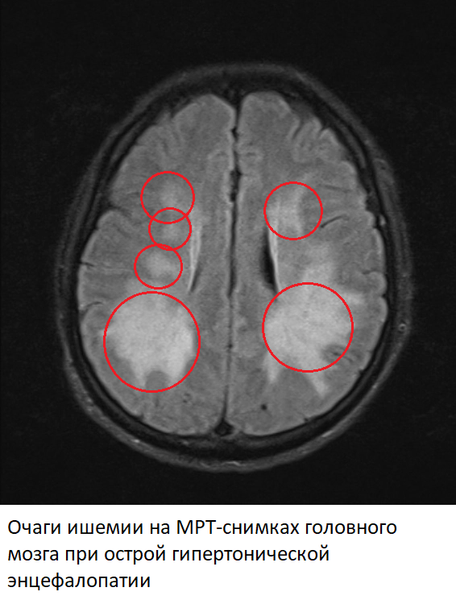
Острая гипертоническая энцефалопатия
Острая гипертоническая энцефалопатия – патологическое состояние, возникающие из-за повышенного артериального давления (АД выше 200/130 мм. ртутного столба, реже при более низком давлении). Характеризуется возникновением участков ишемии в тканях головного мозга, вплоть до образования микроскопических кровоизлияний. В норме при повышении артериального давления происходит спазм мелких артерий головного мозга, однако при острой гипертонической энцефалопатии этот же спазм может стать запредельным, что и приводит к возникновению участков тканей мозга, испытывающих недостаток кислорода. Резкое расширение спазмированных артерий ведет к отеку мозга. Острая гипертоническая энцефалопатия – предвестник геморрагического инсульта.
На МРТ-снимках признаки гипертонической энцефалопатия проявляются в виде множественных очагов ишемии/микроскопических кровоизлияний в тканях головного мозга. В ангио-режиме одновременно обнаруживается спазм одних и расширение других артерий.
Что показывает МРТ при инсульте и после него
Магнитно-резонансная томография при инсульте позволяет выяснить, какой участок головного мозга был затронут острым нарушением мозгового кровообращения, какова его протяженность, расположение и объём. Вместе с другими прогностическими признаками эти данные важны для последующего прогноза и оценки состояния больного, выбора тактики лечения и оценки результатов терапии.
МРТ также отлично подходит для динамического наблюдения за результатами лечения. Исследование можно повторять столько раз, сколько это необходимо врачу, без вреда для здоровья пациента. Наблюдая за изменениями на снимках, можно оценить эффективность лечения, и при необходимости провести его коррекцию. Все, что покажет МРТ при инсульте, может помочь врачам, в том числе и при подготовке к хирургическому лечению.
Как выглядит инсульт фотоснимках МРТ головного мозга
Геморрагический и ишемический инсульты на большинстве МРТ снимках головного мозга видны в виде пятен неправильной формы, имеющих более темную или более яркую окраску, в зависимости от выбранного режима исследования. Локализация, размер и форма очагов соответствует месту расположения, объёму и границам пораженных тканей.
Инсульт на МРТ головного мозга
Диагностика заболеваний центральной нервной системы (ЦНС) с помощью магнитно-резонансной томографии позволяет выявлять и дифференцировать патологические процессы на ранних этапах развития.
Серия снимков МРТ при подозрении на инсульт
Для визуализации состояния церебрального вещества и сосудов головного мозга используют индукционное поле. Под действием направленного электромагнитного импульса атомы водорода в молекулах воды меняют положение, возвращаясь затем на место. Резонанс заряженных частиц фиксируют при помощи чувствительных датчиков и обрабатывают посредством сложных программных алгоритмов.
Диагностика инсультов с использованием МРТ является эффективным способом определения патологических изменений состояния внутричерепных сосудов и оценки последствий нарушения мозгового кровообращения. Магнитно-резонансную томографию головы назначают для уточнения диагноза при недостаточной информативности проводимого обследования и в случае первичного обращения к специалисту. Направление на процедуру может дать невропатолог, нейрохирург, онколог, травматолог.
Что такое инсульт?
Острое нарушение мозгового кровообращения (ОНМК) раньше называли апоплексией, что в переводе с греческого языка означает «паралич». Заболевание относят к тяжелым цереброваскулярным патологиям, сопровождающимся высокой летальностью. 70-80% пациентов, перенесших инсульт, становятся инвалидами.
Клиническая картина представлена очаговыми и общемозговыми неврологическими симптомами. Первыми признаками заболевания являются:
слабость, возможен обморок;
резкое возбуждение или сонливость на начальном этапе;
сильная головная боль;
головокружение, потеря ориентации в пространстве и времени;
потливость, учащение сердцебиения, сухость во рту и другие вегетативные нарушения.
На фоне развития общемозговых симптомов возникают очаговые неврологические явления, характер которых зависит от локализации поврежденного сосуда. При нарушении кровоснабжения в затылочной зоне и области мозжечка наблюдают усиливающуюся мышечную слабость верхних и нижних конечностей, шаткость походки, парестезию рук и ног.
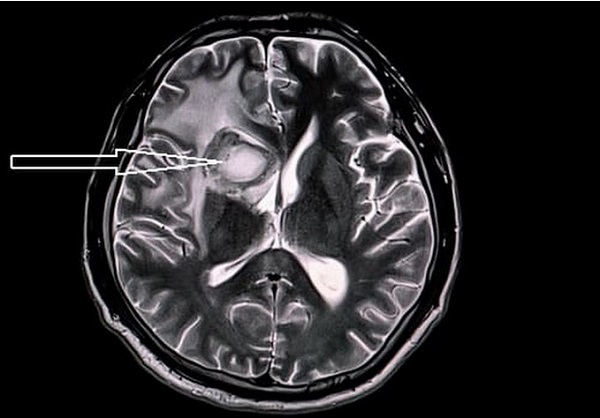
Очаг ишемии и некроза головного мозга (показан стрелками) на МРТ
Повреждения вертебрально-базилярного круга приводят к головокружениям, потере равновесия, возможна рвота. Ухудшается зрение, страдают мышцы глаза с пораженной стороны, снижается чувствительность половины тела.
Пациент не может повторить простую фразу, не отвечает на вопросы. При попытке улыбнуться один угол рта остается опущенным, кончик языка смещается в сторону поражения.
В зависимости от патогенеза заболевания различают четыре основных вида инсульта:
острая гипертоническая энцефалопатия.
В развитии ишемического инсульта значительную роль играют патологии магистральных сосудов. Инфаркт головного мозга возникает при стенозе или тромбозе брахиоцефальных и внутричерепных (интракраниальных) артерий. Недостаток кислорода и питательных веществ вызывает некроз церебральных клеток, что приводит к развитию неврологических нарушений. Причинами выраженной гипоксии служат атеросклероз, эмболии, резкое снижение артериального давления (АД). В диагностике ишемического инсульта используют МРТ, КТ головного мозга, другие методы инструментальных исследований. Прогноз во многом зависит от возможности дифференцировать заболевание на ранних стадиях.
Геморрагический инсульт возникает при внутримозговом кровоизлиянии, которое приводит к гибели нервных клеток. Заболевание развивается на фоне гипертонической болезни, вызывающей спазмы и параличи внутричерепных артерий. Стенки сосудов становятся проницаемы для плазмы и форменных элементов, утрачивают тонус и пассивно расширяются при повышении АД.
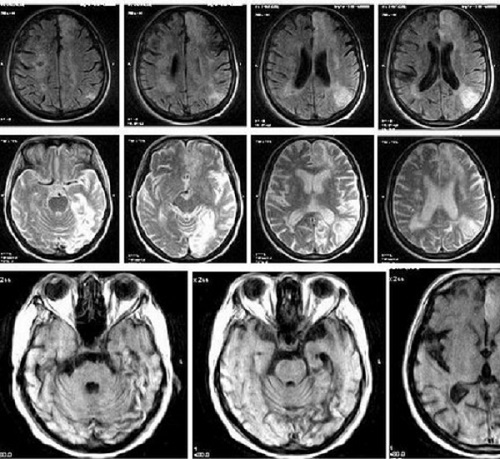
Картина развития ишемического инсульта на МРТ (Т1- и Т2-взвешенные изображения)
Субарахноидальное кровоизлияние возникает при разрыве аневризмы, артериовенозных мальформациях, злокачественных заболеваниях или по причине черепно-мозговой травмы. Неврологические симптомы появляются при компрессии церебрального вещества вследствие образования гематом в зоне мягкой паутинной оболочки.
Острая гипертоническая энцефалопатия развивается на фоне стойкой артериальной гипертензии. Длительное повышение АД приводит к прогрессирующему поражению тканей головного мозга. В случае неэффективного лечения гипертоническая энцефалопатия заканчивается ишемическим или геморрагическим инсультом, отеком церебральных структур, возможен летальный исход. Опасность состояния заключается в отсутствии выраженной клинической картины.
МРТ диагностика позволяет своевременно выявить инсульт и назначить результативное лечение. Объем и характер врачебной помощи зависят от стадии заболевания. Различают следующие периоды развития патологического процесса:
период отдаленных последствий.
Сроки восстановления зависят от локализации и размера очага некроза, возраста пациента, эффективности лечебных процедур и других факторов.
МРТ после инсульта, можно ли делать?
Магнитно-резонансная томография не оказывает негативного воздействия на здоровье пациента. При подозрении на развитие некроза ткани головного мозга сканирование поможет определить характер и интенсивность патологического процесса.
Признаки острого нарушения мозгового кровообращения на МРТ
Заболевание необходимо дифференцировать от поражений церебральных структур, вызванных:
приступом эпилепсии и пр.
МРТ при инсульте головного мозга отличается высокой результативностью в период восстановления. В остром периоде сканирование используют при подозрении на ишемическое поражение, характеризующееся дезориентацией пациента без потери сознания и отсутствием выраженной головной боли. МРТ позволяет уточнить локализацию патологического очага, детально изучить поврежденные участки мозга.
Что показывает МРТ после инсульта?
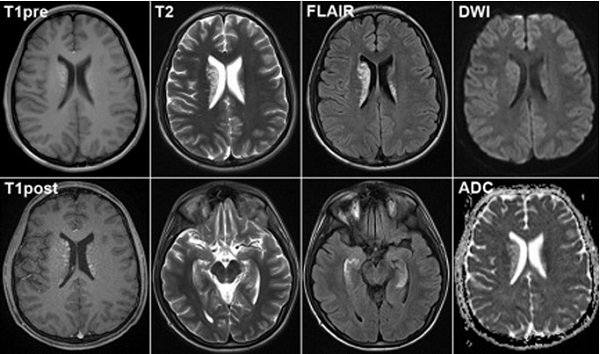
Томограммы визуализируют состояние внутричерепных сосудов, белого и серого церебрального вещества, коры головного мозга. Патогенез заболевания определяет, что показывает МРТ при инсульте того или иного типа.
В результате сканирования врач получает фотографии тонких срезов сканируемой зоны, толщина слоя составляет от 1 мм. Послойные снимки показывают изучаемый участок в трех взаимно перпендикулярных проекциях (боковой, центральной, поперечной). При необходимости уточнения расположения церебральных структур и определения взаимодействия патологического очага и здоровой ткани выстраивают 3D-модель головного мозга.
Внутримозговое кровоизлияние на МРТ
В остром периоде магнитно-резонансная томография помогает выявить причины инсульта. На основании томограмм врач оценивает характер кровоснабжения головного мозга, состояние стенок, тонус, просвет внутричерепных артерий.
При развитии очага некроза определяют расположение, размеры, степень поражения церебрального вещества.
МРТ после инсульта назначают в реабилитационном периоде. Обследование помогает контролировать процессы восстановления поврежденных участков, своевременно диагностировать развитие отдаленных последствий.
Признаки инсульта на МРТ
С помощью магнитно-резонансной томографии острое нарушение мозгового кровообращения можно определить после появления первых клинических симптомов.
Инсульт на МРТ головного мозга имеет следующие характерные признаки:
тромбоз, эмболия, аневризма кровеносного сосуда;
отек головного мозга;
некроз церебрального вещества (гиперинтенсивный очаг на Т2-взвешенных изображениях);
смещение пораженных мозговых структур в сторону здоровой ткани;
формирование колликвационных кист.
В острейшем периоде (первые 6 часов) проводят диффузно-взвешенную (ДВ) МРТ. Полученные снимки отражают патологические изменения мозгового вещества через 5 минут после появления признаков инсульта. ДВ-изображения помогают определить область поражения, показывают отек тканей вокруг очага, смещение церебральных структур.
Острый период (1-7 день) характеризуется появлением четко ограниченных светлых участков на МРТ в Т2-взвешенном режиме. На Т1 ВИ очаги некроза имеют гипоинтенсивный сигнал.
Головной мозг на МРТ при разных режимах сканирования
В течение следующих двух недель зона отека на снимках уменьшается, область поражения видна отчетливо. Для раннего реабилитационного периода характерно появление кисты, сформированной на месте некротизированной ткани. Позднее наблюдается образование альтернативных нейронных связей, которые позволяют восстановить утраченные функции головного мозга.
Дифференциальные признаки инсульта на МРТ позволяют уточнить характер заболевания в первые часы, когда возможны применение тромболизиса и регенерация участков, пострадавших от ишемии.
Диагностика инсультов на МРТ
Картина МР-сканирования при ОНМК зависит от вида процесса. Различный патогенез приводит к появлению на снимках МРТ дополнительных признаков инсульта. Большей информативностью магнитно-резонансная томография обладает в отношении инфаркта головного мозга, диагностика которого может представлять трудности ввиду отсутствия на ранней стадии выраженной клинической картины.
Ишемический инсульт
Для заболевания характерно появление очагов некроза, вызванного нарушением кровоснабжения определенного участка мозга. В острой стадии наблюдается утолщение извилин коры головного мозга, стирается граница между серым и белым веществом. В период восстановления зону инфаркта определяют как участок кистозного или глиозного перерождения.
Для лакунарного инсульта, представляющего разновидность ишемии, характерно появление небольших (до 20 мм) очагов и кровоизлияний в области глубинных структур головного мозга. Причиной служит тромбоз мелкой внутричерепной артерии, вызвавший образование кисты (лакуны).
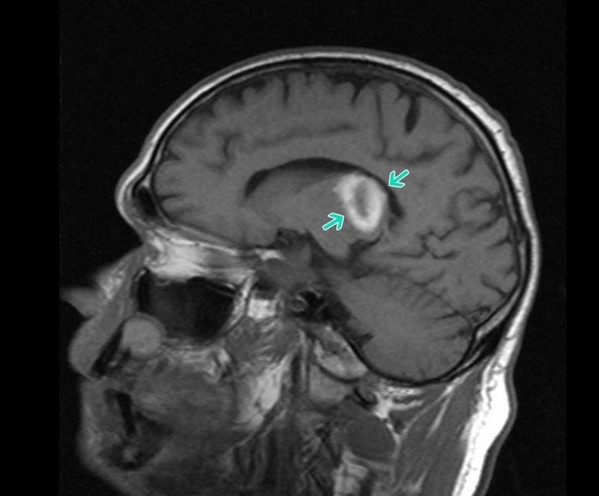
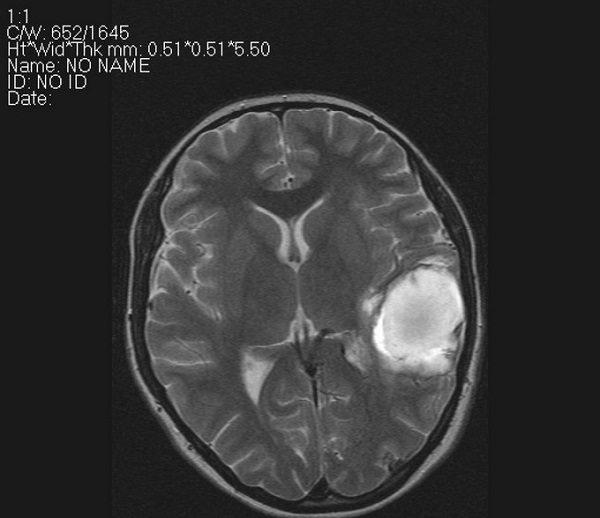
Интракраниальное кровоизлияние на МРТ (стрелка указывает на гематому)
Геморрагический инсульт
Кровоизлияния слабо определяются на магнитно-резонансных томограммах. При геморрагическом инсульте на МРТ гематомы представлены очерченными очагами с усилением сигнала (Т1-взвешенный режим).
Паренхиматозное кровоизлияние отличается скоплением крови непосредственно в ткани головного мозга. Перифокальный отек выглядит как участок пониженной плотности, имеющий округлую форму.
Субарахноидальные кровоизлияния
Очаги некроза возникают под паутинной оболочкой головного мозга. На МРТ картина субарахноидального кровоизлияния похожа на изменения, характерные для геморрагического инсульта. Снимки визуализируют зону поражения и позволяют определить причину заболевания.
Внутримозговое кровоизлияние требует проведения контрольных сканирований. При увеличении гематомы возможно усиление компрессии окружающих структур и распространение перифокального отека.
Острая гипертоническая энцефалопатия
МРТ головного мозга показывает характерное для инсульта повышение сигнала на Т2 ВИ, локализованного преимущественно в области теменно-затылочных отделов, моста, мозжечка. На ДВ-изображениях отсутствуют признаки диффузии.
В зависимости от картины МРТ, сделанной после инсульта, определяют, какой характер, ишемический или геморрагический, имеет патологический процесс. Информация о причинах развития заболевания необходима для выбора наиболее результативного метода лечения.
Как выглядит инсульт на фотоснимках МРТ головного мозга?
Монохромные изображения позволяют выявить измененные участки, которые отличаются по цвету от здоровых тканей. Очаги ишемии и кровоизлияния имеют четкие границы, позволяя уточнить степень поражения мозговых структур.
Инфаркт головного мозга на МРТ
Томограммы визуализируют патологии внутричерепных кровеносных сосудов, помогая в определении причин развития ОНМК. Для повышения информативности используют контрастное магнитно-резонансное сканирование.
Нужно ли делать МРТ при инсульте, решает врач с учетом клинической картины заболевания. Метод обладает высокой эффективностью. Но так как продолжительность сеанса составляет от 15 до 30 минут, пациентам в тяжелом состоянии проводят альтернативное КТ-исследование.
Клиника «Магнит» предлагает выполнить МР-сканирование головного мозга при подозрении на инсульт и в период восстановления. Современный закрытый томограф немецкой фирмы Siemens создает поле напряженностью 1,5 Тл, что позволяет получить фото высокого разрешения. Записаться на процедуру можно по телефону +7 (812) 407-32-31 или на сайте клиники.
Микроинсульт: мифы о болезни, диагностика, лечение
Микроинсульт — это микроповреждение и нарушение работы головного мозга в результате нехватки кислорода; первый звоночек перед инсультом. Он не наносит значительного вреда, но является показателем различных нарушений. При этом врачи вообще такого заболевания как микроинсульт не называют, сейчас они все чаще склоняются к тому, что это тот же инсульт (только в легкой форме) или же преходящее нарушение мозгового кровообращения. Но, как бы мы ни называли это заболевание, факт есть факт: оно существует, поражает людей и имеет свои последствия.
Отличия малого инсульта от ишемического
На самом деле, по симптоматике эти две болезни довольно похожи (даже чтобы диагностировать микроинсульт в домашних условиях, больному нужно, например, попытаться поднять обе руки; это же упражнение используется при инсульте). Отличают их только протяженность во времени (микроинсульт приходит и уходит быстро) и последствия для организма (малый инсульт может пройти сам, без врачебного вмешательства). А вот методы диагностики и лечения одинаковые, потому что обычно микроинсульт предвещает наступление ишемического.
Мнение эксперта
Автор: Андрей Игоревич Волков
Врач-невролог, кандидат медицинских наук
Первые признаки микроинсульта ввиду их незначительности и быстрой регрессии часто остаются незамеченными пациентами. Однако полной нормализации кровообращения после устранения симптомов не происходит, поэтому в любой момент возможен рецидив нарушения гемоциркуляции. При этом после приступа транзиторной ишемической атаки или малого инсульта вероятность развития повторного приступа возрастает, причем с каждым малым приступом вероятнее наступление обширного инсульта участка головного мозга.
Возможные проявления: онемение и обездвиживание одной половины лица, шаткость походки, резкая головная боль, головокружение. Симптомы могут быть изолированными или сочетанными. При микроинсультах симптомы нивелируются в течение суток.
Диагностика микроинсульта затруднена, так как на момент обращения никаких внешних проявлений может не наблюдаться. Широкое применение МРТ облегчило задачу точной постановки диагноза. В Юсуповской больнице есть возможность пройти обследование и получить немедленное медикаментозное лечение. Оно необходимо для минимизации риска ухудшения неврологической симптоматики, для улучшения прогноза жизни.
Мифы о микроинсульте
«Микро» в слове не делает эту болезнь незначительной, она лишь намекает на то, что болезнь является обратимой (в отличие от полноценного инсульта). Поэтому подойти к диагностике и лечению следует со всей ответственностью. Так какие же мифы о микроинсульте всего лишь мифы и не стоит им верить?
П ричины микроинсульта
Первые признаки микроинсульта
Самый первый признак микроинсульта — онемение конечностей на непродолжительное время (его многие пациенты списывают на «затекание» ноги или руки). Также к первым, то есть появляющимся раньше других, признакам микроинсульта относят:
Первые симптомы микроинсульта
По симптоматике микроинсульт не сильно отличается от традиционного. Самое главное отличие — в продолжительности выраженности симптомов (обычно не дольше нескольких часов) и ее интенсивности (признаки не так заметны, как при инсульте). Симптомы проявляют себя по-разному, в зависимости от локализации очага (место, где именно нарушено кровообращение):
Данное состояние организм обычно преодолевает сам, и мозгу не наносится сильных повреждений.
Кого поражает заболевание?
Данная болезнь молодеет и, если раньше было принято считать, что поражает она только пожилых людей, то теперь это не так. Многое зависит от состояния здоровья человека, его образа жизни и хронических заболеваний.
При этом у женщин от 20 до 40 лет риск заболеть значительно выше, чем у мужчин такого же возраста. Специалисты связывают это с такими провоцирующими факторами, как принятие оральных контрацептивов, беременность, мигрени. А последствия заболевания женщинами переносятся труднее, чем мужским полом. При этом после 60 лет возможность перенести данное заболевание становится одинаковой для обоих полов.
И все-таки в группе риска находятся больные со следующими проблемами:
Виды микроинсульта
Выделяют три основных вида микроинсульта:
Важно правильно диагностировать вид микроинсульта, чтобы оказать помощь пациенту. Малый инсульт опасен тем, что может повторяться, а без должного лечения и привести к обширному кровоизлиянию в мозг.
Диагностика микроинсульта
Несмотря на то, что данное заболевание, по сравнению с традиционным инсультом, относительно безвредное, диагностировать и лечить его все же нужно. Микроинсульт хоть возникает и проходит быстро, все же наносит определенный вред организму и в половине случаев заканчивается инсультом или инфарктом. Поэтому и диагностировать болезнь так важно. Для постановки верного диагноза пациенту назначаются следующие обследования:
Возможно, будет необходимым и подключение других специалистов. Так, например, офтальмолог определяет поля зрения и проводит осмотр глазного дна.
Пока скорая в пути, важно грамотно оказать первую помощь больному. Для начала нужно положить его на спину, ослабить ремень и освободить грудь, чтобы пострадавший мог нормально дышать. При этом под голову и плечи можно положить подушку или валик из свернутой одежды (это не позволит жидкости скапливаться в черепе, что предотвратит отек мозга). Затем накрыть одеялом и дать немного воды. Не переставайте говорить с больным, чтобы он не потерял сознание. Никаких препаратов самостоятельно давать не стоит.
Лечение микроинсульта
Лечение направлено на нормализацию кровоснабжения и метаболизма, профилактику рецидивов и предупреждение возникновения инсульта. При гемодинамически значимой окклюзии крупных артерий возможно хирургическое лечение, осуществляемое ангиохирургами.
Пациентам с микроинсультом обычно назначают:
В период реабилитации пациент посещает:
А также соблюдает диету (с отказом от жирного, острого и соленого) и делает специальную дыхательную гимнастику (для поступления достаточного объема в организм)
Прогноз микроинсульта
В случае если заболевание было диагностировано вовремя, никаких серьезных последствий после микроинсульта у пациентов не наблюдается. У молодых пациентов период реабилитации может занять всего несколько дней, у пожилых обычно доходит до месяца. В случае если человек начнет уделять должное внимание своему здоровью и выполнять рекомендации врача, прогноз благоприятен, если же нет — стоит ждать повторения атаки, в том числе возрастает возможность возникновения инсульта.
На период реабилитации у больных возможны следующие нарушения:
Если больной не получит своевременного лечения, микроинсульт может вернуться в течение двух-трех суток, у 50% пациентов впоследствии развивается ишемический инсульт. В этом случае смертность возрастает с 10 до 40%.
Реабилитация после микроинсульта
Реабилитация заключается в следовании рекомендациям врача, соблюдении диеты, а также больному:
Профилактика микроинсульта
Профилактика — это всегда проще и эффективнее, чем лечение, а меры профилактики обычно одни и те же, так что, выполняя простые правила, можно исключить многие заболевания из своей жизни. Что же нужно делать?
Основные выводы
Малый инсульт потому и малый, что за ним нередко следует большой и избежать этого возможно только в случае, если вовремя диагностировать заболевание. То, что симптомы были, но прошли — совсем не повод откладывать поход к врачу, даже не поход, а поездку на скорой помощи, потому что в случае диагностирования микроинсульта у врачей есть всего три часа, чтобы начать лечение и свести все риски к минимуму. Чем дольше заболевание не диагностируется, тем больше вероятность осложнений.
Важно понимать и то, что если у человека, например, несвязная речь — это совсем еще не значит, что у него малый инсульт: должно наблюдаться хотя бы 4-5 симптомов из описанных выше. Не забывайте о самых эффективных методах диагностики: что может быть проще, чем улыбнуться или поднять руки вверх — но только не для пострадавшего от микроинсульта. Результатов этих двух упражнений будет вполне достаточно, чтобы звонить в скорую помощь и приближать грамотное лечение.
Лечение заболеваний сердца любой сложности проводят в Юсуповской больнице: здесь работают специалисты высшего класса, используются только современные методы обследования и восстановления пациентов после перенесенных заболеваний.