Какое лечение при асците

Поиск
Особенности ведения пациентов с асцитом
В данной статье представлена тактика ведения пациентов с асцитом, отдельное внимание уделяется особенностям обследования данной группы пациентов, подробно освещаются вопросы лабораторной диагностики, методика и показания к диагностическому лапароцентезу, а также современные аспекты консервативной терапии с указанием наиболее частых осложнений и ошибок при ведении этих пациентов.
Features managing of patients with ascites
This paper introduces the tactics managing for patients with ascites, special attention is paid to the peculiarities of a survey of this group of patients, discussed in detail issues of laboratory diagnostic methods and indications for diagnostic laparocentesis, as well as modern aspects of conservative therapy with the most frequent complications and errors in managing these patients.
Асцит (от греческого «askos» — сумка, мешок) — это состояние, при котором наблюдается патологическое накопление жидкости в брюшной полости.
Фоном для развития асцита в 81,5% случаев являются заболевания печени (цирроз печени, острый алкогольный гепатит, цирроз-рак), в 10% — злокачественные опухоли, в 3% — застойная сердечная недостаточность, в 1,7% — туберкулезный перитонит. Более редкими причинами является нефротический синдром, острый панкреатит.
Осмотр пациента чрезвычайно информативен. Если жидкость в брюшной полости накопилась быстро, то кожа живота напряженная, блестящая, при пальпации может отмечаться диффузная болезненность. В случае постепенного накопления жидкости можно отметить расширение эпигастрального угла, нижние ребра перемещаются вперед и вверх, в силу чего грудная клетка расширяется. Повышение внутрибрюшного давления способствует возникновению пупочной, паховой, бедренной, послеоперационной грыжи. Наиболее выраженными бывают пупочная и пахово-мошоночная грыжи. Пациенту необходимо рекомендовать ношение корсета или бандажа. Необходимо тщательно осматривать кожу грыжевого мешка, так как она может истончаться. В нашей практике было 3 случая разрыва кожи грыжевого мешка с излитием асцитической жидкости. Чрезвычайно важно информировать пациентов с напряженным асцитом о возможной травматизации кожи выбухающего грыжевого мешка при надевании корсета, натуживании.
Перкуторно асцит выявляется при накоплении 1,5-2 л жидкости. При меньшем количестве жидкости тимпанический звук будет выявляться над всей поверхностью живота. При ненапряженном асците в вертикальном положении живот выглядит отвисшим, так как жидкость стекает вниз. Соответственно, при перкуссии живота стоя тимпанический звук отмечается в верхних отделах живота, притупление звука — в нижних. Если пациент лежит на спине, то содержащий воздух кишечник перемещается кверху, а жидкость смещается в задние части брюшной полости. Перкуторный звук будет тимпаническим над передней поверхностью живота и тупым над фланками (боками). Для того чтобы убедиться в наличии асцита, целесообразно перкутировать пациента в разных положениях: стоя, лежа на спине, а также на боках. При положении на правом боку тимпанический звук будет определяться над левым фланком, в положении на левом боку — над правым. Скопление жидкости в брюшной полости является самой частой, но не единственной причиной увеличения размера живота и растяжения его стенки. Также необходимо исключить беременность, растяжение кишечника газами, кисты (яичника, брыжейки, ретроперитонеальные), растяжение полых органов — желудка, мочевого пузыря и ожирение. Асцит в зависимости от количества асцитической жидкости подразделяют на минимальный (выявляется только при инструментальном ультразвуковом исследовании и компьютерной томографии брюшной полости), умеренный (легко выявляется при физикальном исследовании) и выраженный (при значительном увеличении размера живота).
К вторичным проявлениям асцита относятся:
• плевральный выпот, чаще правосторонний за счет движения перитонеальной жидкости вверх через диафрагмальные лимфатические сосуды, а также пропотевания асцитической жидкости через дефекты диафрагмы;
• высокое стояние диафрагмы, ведущее к развитию дисковидных ателектазов в нижних отделах легких и смещению сердца кверху;
• варикозное расширение геморроидальных вен;
• формирование диафрагмальной грыжи, нарастание пищеводного рефлюкса (объясняют механическими факторами в условиях повышения внутрибрюшного давления) усугубляют повреждение слизистой оболочки пищевода при наличии варикозного расширения вен.
При впервые выявленном асците, подозрении на инфицирование асцитической жидкости, злокачественную опухоль необходимо провести диагностический лапароцентез: извлечь небольшое количество асцитической жидкости (обычно 50-300 мл) для клинического, биохимического, бактериологического и цитологического исследования. Информативность анализа асцитической жидкости трудно переоценить.
Методика выполнения парацентеза и последующий уход за пациентом
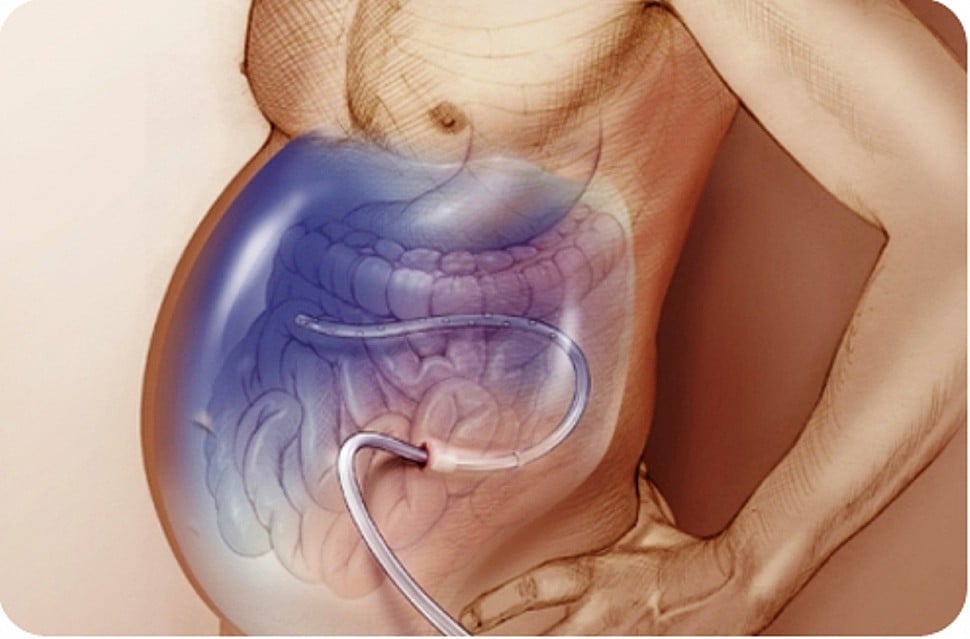
Эвакуация асцитической жидкости (АЖ) осуществляется при помощи мягкого катетера, который входит в состав стерильного набора для выполнения парацентеза. Катетер вводится на 2 см ниже пупка по срединной линии тела либо на 2-4 см медиальнее и выше переднего верхнего отростка подвздошной кости (рис. 1). Для предотвращения последующего подтекания АЖ перед введением троакара кожа смещается вниз на 2 см.
Рисунок 1. Места введения катетера при выполнении парацентеза

Исследование асцитической жидкости начинают с визуальной оценки ее цвета: соломенно-желтый характерен для цирроза печени, нефротического синдрома, сердечной недостаточности; геморрагический — для канцероматоза, панкреатита; мутный — для перитонита, панкреатита, туберкулеза; молочно-белый — для хилезного асцита.
Исследование белка позволяет дифференцировать транссудат и экссудат: в транссудате белка менее 25 г/л (цирроз печени, гипоальбуминемия), в экссудате — более 30 г/л (малигнизация, воспаление). Общепринятым является подсчет градиента «сывороточный альбумин/альбумин асцитической жидкости» (SAAG), который позволяет предположить причину развития асцита, а также прогнозировать риск инфицирования асцитической жидкости. При SAAG менее 1,1 риск инфицирования возрастает в связи со снижением в асцитической жидкости содержания опсонинов.
SAAG более 1,1 выявляется при:
• острой печеночной недостаточности;
• синдроме Бадда — Киари;
• метастатическом поражении печени;
• застойной печени при сердечной недостаточности;
SAAG менее 1,1 имеет место при:
• канцероматозе брюшины, мезотелиоме;
• спонтанном бактериальном перитоните;
Важным показателем является клеточный состав асцитической жидкости. Содержание более 250 нейтрофилов в 1 мм 3 свидетельствует об инфицировании жидкости. Любой бактериальный рост является патологическим. Важно помнить, что при посеве асцитической жидкости необходимо немедленно поместить ее в разные флаконы (по 10 мл), используемые для посева крови на анаэробную и аэробную флору. Информативность анализа при этом увеличивается до 90%.
Чрезвычайно важно цитологическое исследование, направленное на выявление атипичных клеток.
Повышенный уровень амилазы позволяет выявить панкреатогенный асцит. Увеличение триглицеридов более 5 ммоль/л свидетельствует о хилезном асците. При окраске жидкости в темно-желтый цвет необходимо определять в ней содержание билирубина: если в сыворотке крови оно меньше, чем в асцитической жидкости, это означает, что желчь поступает в брюшную полость.
Базисная терапия асцита состоит из нескольких этапов:
1. Лечение основного заболевания, приведшего к возникновению асцита.
2. Пациентам с выраженным асцитом рекомендуется постельный режим в первые 4-7 дней лечения. Постельный режим целесообразен, так как горизонтальное положение тела влияет на выработку ренин-ангиотензина и снижение тонуса симпатической нервной системы. Вертикальное положение способствует стимуляции симпатической нервной системы, уменьшению гломерулярной фильтрации и увеличению абсорбции натрия в канальцах, поэтому пациентам с выраженным асцитом в первые 4-7 дней лечения рекомендуется постельный режим.
3. Ограничение употребления соли. Каждый грамм натрия, принятый сверх меры, задерживает примерно 250-300 мл воды. При обнаружении сниженного уровня натрия в сыворотке крови не следует рекомендовать прием поваренной соли, так как общее содержание натрия в организме и так значительно повышено. Восполнять дефицит электролитов необходимо медикаментозно. При подозрении на то, что пациент не ограничивает суточного потребления соли, целесообразно определить суточную экскрецию натрия в моче. Если в сутки с мочой экскретируется больше натрия, чем предписано пациенту, это свидетельствует о несоблюдении рекомендаций.
4. Ограничение употребления жидкости до 750-1000 мл/сут при отсутствии лихорадки.
5. Диуретическая терапия. Применение диуретиков приводит к уменьшению объема плазмы, который восполняется, поскольку жидкость переходит из интерстициальной ткани (периферические отеки) и брюшной полости (асцит) в кровяное русло. Для лечения асцита наиболее часто применяют петлевые (фуросемид, этакриновая кислота) и калийсберегающие (спиронолактон, триамтерен) диуретики. Препаратом первой линии является спиронолактон (верошпирон), в случае недостаточности эффекта от которого назначаются петлевые диуретики. Подбор дозы диуретиков основывается на выраженности асцита и контролируется диурезом, уровнем электролитов. Больной должен быть ориентирован на ежедневный подсчет диуреза и взвешивание, что позволяет контролировать достаточность диуретической терапии. Мочегонная терапия считается достаточной, если превышение выделяемой жидкости над потребляемой составляет не более 500 мл для больных без периферических отеков и 800-1000 мл для больных с периферическими отеками. Контролировать эффективность мочегонной терапии целесообразно также при взвешивании пациента (снижение массы тела за 1 неделю должно составлять 2,5-3 кг) и измерении окружности талии. Контролировать уровень электролитов в сыворотке крови необходимо не реже 2 раз в неделю.
6. Динамический контроль эффективности диуретической терапии. Если состояние пациента стабильно, то он может измерять диурез 2-3 раза в неделю при ежедневном взвешивании. Целесообразна беседа лечащего врача с родственниками больного для разъяснения важности измерения диуреза и взвешивания, так как в силу наличия у пациентов энцефалопатии он может предоставлять врачу недостоверную информацию. Родственники должны быть предупреждены о том, что I стадия печеночной энцефалопатии может сопровождаться эйфорией, в силу чего пациент считает себя выздоровевшим и отказывается от назначенной терапии.
При малом и умеренном асците (у пациентов с циррозом печени классы А и В по Чайлду-Пью) ограничивают потребление соли до 2 г/сут и суточное потребление жидкости до 1 л, если содержание натрия в сыворотке крови не превышает 130 мэкв/л. Базовой терапией является спиронолактон (верошпирон) — 75-100 мг/сут. При необходимости дозу спиронолактона увеличивают по 100 мг каждые 4-5 дней до максимальной, которая составляет 300 мг/сут. Достаточно часто при умеренном асците (класс В) назначают комбинацию спиронолактона и фуросемида (примерное соотношение: на 100 мг спиронолактона 40 мг фуросемида). При сохранении асцита целесообразна госпитализация.
При выраженном асците (у пациентов с циррозом печени класс С по Чайлду-Пью) больные должны лечиться стационарно. В первые дни назначают бессолевую диету. Комбинируется терапия спиронолактоном и фуросемидом. Сохранение небольшого количества асцитической жидкости оправданно, поскольку реже нарушается функция почек.
7. Оценка эффективности диуретической терапии. В случае эффективности проводимой терапии при осмотре больного отмечается:
• снижение массы тела;
• уменьшение размера живота при измерении окружности талии;
• уменьшение периферических отеков;
• уменьшение выраженности печеночной энцефалопатии (тест связи чисел);
• положительный суточный диурез;
• уменьшение суточной экскреция натрия с мочой.
Рефрактерным называется персистирующий, несмотря на адекватное лечение, асцит. В этом случае ограничение приема натрия и назначение высоких доз диуретиков (400 мг/сут спиронолактона и 160 мг/сут фуросемида в течение 1-4 нед.) не приводят к эффективному диурезу, уменьшению массы тела, разрешению асцита. Диагностические критерии резистентного асцита указаны в таблице 1.
Диагностические критерии резистентного асцита (Moore K.P.)
| 1. Длительность лечения: интенсивная терапия мочегонными препаратами (максимальные дозировки: антагонисты альдостерона 400 мг/сут, фуросемид 160 мг/сут) в течение 1 недели при соблюдении диеты с содержанием соли до 5,2 г/сут2. Отсутствие ответа на лечение: снижение массы тела менее 0,8 кг каждые 4 дня 3. Ранний рецидив асцита: возврат асцита 2-3-й степени в течение 4 недель от начала лечения 4. Осложнения, связанные с приемом диуретических препаратов: Причины возникновения рефрактерного асцита: • слишком большое поступление натрия (с пищей, лекарствами); • отсутствие ограничения приема жидкости при гипонатриемии; • нарушение функции почек (с осторожностью необходимо применять нестероидные противовоспалительные препараты, аспирин, аминогликозиды, метоклопрамид). Если развитие осложнений диуретической терапии не позволяет увеличивать дозу диуретиков, то возможно проведение гипербарической оксигенации, а в случае неэффективности — лечебного лапароцентеза. Показаниями для лечебного лапароцентеза являются: В этом случае одномоментно эвакуируют 4-6 л асцитической жидкости с последующим введением 20%-ного раствора альбумина из расчета 25 мл на 1 л удаленной жидкости для поддержания эффективного внутрисосудистого объема. Введение альбумина является обязательным и предупреждает развитие гепаторенального синдрома и гиповолемии. Необходимо помнить, что удаление большого количества асцитической жидкости приводит к значительному усугублению печеночной энцефалопатии. При формировании правостороннего гидроторакса на фоне асцита торакоцентез показан с диагностической целью или при критическом накоплении уровня жидкости. Рефрактерный асцит часто формируется при злокачественных опухолях, поражающих органы брюшной полости и малого таза, и требует повторных лапароцентезов. Осложнения диуретической терапии: • энцефалопатия (в 25% случаев); • электролитные нарушения (в 38-41% случаев); • гепаторенальный синдром (ГРС). Наиболее частыми осложнениями диуретической терапии являются электролитные нарушения, прогрессирование печеночной энцефалопатии, развитие гепаторенального синдрома (ГРС). Повышенное выделение калия, натрия и хлоридов при назначении диуретиков в больших дозах и избыточном диурезе может приводить к метаболическому алкалозу и усугублению респираторного алкалоза. Гипокалиемия приводит к уменьшению выделения аммиака почками. В условиях метаболического алкалоза повышается содержание в плазме свободного аммиака и облегчается его проникновение в клетки центральной нервной системы, что усугубляет энцефалопатию. Необходимо отменить салуретики и назначить заместительную терапию 3%-ным раствором калия в дозе 60-80 ммоль (4-6 г хлорида калия) в течение 4-6 дней. Кроме того, назначают терапию печеночной энцефалопатии. Однако необходимо помнить о возможном развитии гиперкалиемии, которая манифестирует нарастанием слабости, признаками сердечной недостаточности, аритмиями. На электрокардиограмме выявляются высокий остроконечный зубец Т, расширение комплекса QRS, удлинение интервала QT. Уменьшение суточного диуреза, нарастание уровня креатинина и мочевины могут быть обусловлены развитием ГРС, что требует прекращения лечения диуретиками. Если уровень мочевины превышает 10 мг/100 мл, а кретинин сыворотки более 0,5 мг/100 мл, то диуретики должны быть отменены, хотя бы временно. ГРС — нарушение функции почек вследствие дилатации артерий и рефлекторной активации эндогенных вазоконстрикторных факторов, приводящих к снижению скорости клубочковой фильтрации. ГРС 1-го типа — быстропрогрессирующее (менее чем за 2 нед) повышение (в 2 раза) исходного уровня креатинина крови или уменьшение на 50% от исходного суточного клиренса креатинина. При ГРС 2-го типа почечная недостаточность развивается постепенно. Лечение заключается во введении раствора альбумина и вазоконстрикторов (терлипрессин). Неоднократное удаление большого количества асцитической жидкости приводит к снижению в ней концентрации белка и теоретически может предрасполагать к развитию спонтанного бактериального перитонита (СБП) — самопроизвольного инфицирования асцитической жидкости при отсутствии интраабдоминальных причин инфекции. Диагноз СБП может подтверждаться при лапароцентезе: • число нейтрофилов 250 в 1 мм 3 ; • посев асцитической жидкости позволяет определить спектр патогенной флоры; Отсутствие роста возбудителей в асцитической жидкости нейтрофилов 250 в 1 мм 3 свидетельствует о культуро-негативной форме СБП. Для лечения СБП назначают цефалоспорины III поколения, фторхинолоны, амоксациллин и клавулановую кислоту. Ведение пациента с асцитом является чрезвычайно непростой задачей, с которой сталкивается терапевт в своей ежедневной практике, и требует особого внимания лечащего врача и хорошей теоретической подготовки. Пациенту с асцитом необходима срочная госпитализация, если асцит: • резистентен к терапии; • осложняется гепаторенальным синдромом или СБП. Наиболее типичными ошибками при ведении пациента с асцитом являются: • интенсивная диуретическая терапия; • форсированные лечебные лапароцентезы без адекватной заместительной терапии; • недооценка значимости вторичной бактериальной инфекции в формировании СБП. Таким образом, ведение пациентов с асцитом суммарно можно представить в виде следующей схемы (рис. 2). Рисунок 2. Принципы терапии больных с асцитом 2-й и 3-й степени (по CаrdenasА.) З.М. Галеева Казанская государственная медицинская академия Галеева Зарина Мунировна — кандидат медицинских наук, ассистент кафедры терапии 1. Болезни печени и желчевыводящих путей. Руководство для врачей под редакцией В.Т. Ивашкина. М.: Издательский дом «М-Вести», 2002. 2. Буеверов А.О. Инфекционные осложнения цирроза печени // Русский медицинский журнал, 2008. — Т. 6. — № 19. — С. 15-19. 3. Ерамишанцев А.К., В.М. Лебезев, Р.А. Мусин. Хирургическое лечение резистентного асцита у больных с портальной гипертензией // Хирургия, 2003. — № 4. — С. 4-9. 4. Федосьина Е.А. Особенности течения заболевания и прогноз жизни больных циррозом печени с асцитом // Диссертация на соискание ученой степени кандидата медицинских наук. — Москва, 2006. Асцит при онкологической патологииАсцит (скопление жидкости в брюшной полости) определяют у 50% больных на ранних стадиях онкологических заболеваний и почти у всех пациентов, у которых раковый процесс находится на последней стадии. Клиника онкологии Юсуповской больницы оснащена новейшей диагностической аппаратурой ведущих мировых производителей, с помощью которой онкологи выявляют ранние стадии онкологической патологии. Химиотерапевты, радиологи, онкологи проводят лечение пациентов с асцитом в соответствии с международными стандартами оказания медицинской помощи. В то же время врачи индивидуально подходят к выбору метода лечения каждого пациента. Причины развитияАсцит является грозным осложнением рака желудка и толстой кишки, колоректального рака, злокачественных опухолей поджелудочной железы, онкологической патологии молочных желез, яичников и матки. При накоплении в брюшной полости большого объёма жидкости повышается внутрибрюшное давление, диафрагма смещается в грудную полость. Это приводит к нарушению работы сердца, лёгких. Происходит нарушение кровообращения по сосудам. При наличии асцита организм пациента теряет большое количество белка. Нарушается обмен веществ, развивается сердечная недостаточность и другие расстройства равновесия внутренней среды организма, которые ухудшают течение основного заболевания. В брюшной полости здорового человека всегда есть небольшое количество жидкости. Она предотвращает склеивание между собой листков брюшины. Выработанная внутрибрюшная жидкость обратно всасывается брюшиной. При развитии онкологических заболеваний происходит нарушение нормального функционирования организма. Происходит сбой секреторной, резорбтивной и барьерной функции листков брюшины. При этом может наблюдаться либо избыточная продукция жидкости, либо нарушение процессов ее всасывания. В результате в брюшной полости накапливается большой объём экссудата. Он может достигать двадцати литров. Основная причина поражения брюшины злокачественными клетками – её тесное соприкосновение с органами, которые поражены раковой опухолью. Асцит при наличии онкологической патологии развивается под воздействием следующих факторов: Причиной асцита может быть химиотерапия. Скопление жидкости в брюшине происходит вследствие раковой интоксикации. Если печень поражается первичной раковой опухолью, метастазами злокачественных клеток из новообразований иной локализации, нарушается отток крови по её венозной системе, развивается портальная гипертензия – повышение давления внутри воротной вены. Просвет венозных сосудов увеличивается, из них пропотевает плазма и накапливается в брюшной полости. Причиной асцита может быть канцероматоз брюшины. При наличии раковой опухоли органов брюшной полости на париетальном и висцеральном листах брюшины оседают атипичные клетки. Они блокируют резорбтивную функцию, в результате чего лимфатические сосуды плохо справляются с предназначенной нагрузкой, происходит нарушение оттока лимфы. Свободная жидкость постепенно накапливается в брюшной полости. Таков механизм развития канцероматозного асцита. Стадии тяжестиВыделяют три стадии водянки брюшной полости в зависимости от количества скопившейся жидкости: СимптомыОсновное проявление асцита – значительное увеличение размеров и патологическое вздутие живота. Признаки водянки брюшной полости могут нарастать стремительно или в течение нескольких месяцев. Асцит проявляется следующими клиническими симптомами: Визуально у больного увеличивается живот, в горизонтальном положении он свисает и начинает «расплываться» по бокам. Пупок постепенно все более выпячивается, а на растянутых кожных покровах просматриваются кровеносные сосуды. По мере развития асцита пациенту становится тяжело наклоняться, появляется одышка. Врачи клиники онкологии проводят оценку клинических проявлений заболевания и проводят дифференциальную диагностику рака с другими болезнями, проявлением которых является асцит. ДиагностикаАсцит врачи выявляют во время осмотра пациента. Онкологи Юсуповской больницы проводят комплексное обследование пациентов, которое позволяет выявить причину скопления жидкости в брюшной полости. Один из наиболее достоверных методов диагностики – ультразвуковое исследование. Во время процедуры врач не только чётко видит жидкость, но и высчитывает её объем. При асците онкологи обязательно выполняют лапароцентез. После прокола передней брюшной стенки врач аспирирует жидкость из брюшной полости и отправляет в лабораторию для исследования. С помощью компьютерной томографии рентгенологии определяют наличие злокачественных новообразований в печени, которые вызывают портальную гипертензию. Магнитно-резонансная томография дает возможность определить количество скопившейся жидкости и ее локализацию. ЛечениеМедикаментозная терапия асцита не проводится из-за низкой эффективности. Антагонисты альдостерона и диуретики нормализуют водно-солевой обмен и предотвращают избыточную секрецию перитонеальной жидкости. Онкологи Юсуповской больницы на поздних стадиях онкологического заболевания пациентам с асцитом предлагают выполнить паллиативную операцию: Врачи клиники онкологии при асците проводят традиционную или внутриполостную химиотерапию – после удаления жидкости в брюшную полость вводят химиопрепарат. Для удаления жидкости выполняют лапароцентез. Процедуру не проводят при наличии следующих противопоказаний: Лапароцентез назначают в случаях, когда прием диуретиков не приводит к положительному результату. Также процедура показана при резистентном асците. Лапароцентез проводится в несколько этапов с применением местной анестезии: Методом лапароцентеза можно вывести из организма больного до 10-ти литров жидкости. При этом может потребоваться введение альбуминов и других препаратов, чтобы предотвратить развитие почечной недостаточности. При необходимости в брюшной полости могут быть установлены временные катетеры, по которым постепенно будет выводиться избыточная жидкость. Следует учесть, что применение катетеров может привести к снижению артериального давления и образованию спаек. Выделяют также противопоказания к проведению лапароцентеза. Среди них: Мочегонные средства назначают пациентам с развивающимся асцитом при раковых заболеваниях длительным курсом. Эффективность оказывают такие препараты, как «Фуросемид», «Диакарб» и «Верошпирон». При приеме мочегонных средств в обязательном порядке назначают также препараты, содержащие калий. В противном случае высока вероятность развития нарушений водно-электролитного обмена. Диетическое питание прежде всего подразумевает уменьшение количества потребляемой соли, задерживающей жидкость в организме. Также важно ограничить количество употребляемой жидкости. Рекомендуется включать в рацион больше продуктов, содержащих калий. Пациентам после удаления жидкости из брюшной полости обеспечивают сбалансированное и калорийное питание. Это позволяет обеспечить потребность организма в белках, углеводах, витаминах и минералах. Потребление жиров сокращают. Асцит неракового происхожденияАсцит – следствие различных нарушений, которые происходят в организме. Тактика лечения зависит от патологического процесса, который вызвал скопление жидкости в брюшной полости: Для выведения жидкости из организма пациентам с асцитом назначают мочегонные препараты. Основной метод устранения асцита – удаление скопившейся жидкости посредством прокола брюшной стенки с последующей установкой дренажа. При устойчивом асците проводят реинфузию перитонеальной жидкости после её фильтрации. Перитонеовенозный шунт при асците брюшной полости обеспечивает поступление жидкости в общий кровоток. Для этого хирурги формируют конструкцию с клапаном, при помощи которой жидкость из брюшной полости во время вдоха поступает в систему верхней полой вены. Оментогепатофренопексию при асците брюшной полости выполняют с целью снижения давления в венозной системе. Хирург подшивает сальник к диафрагме и печени. После чего во время дыхательных движений вены разгружаются от крови. В итоге уменьшается выход жидкости через стенку сосудов в брюшную полость. В результате деперитонизации (иссечения участков брюшины) создаются дополнительные пути оттока для перитонеальной жидкости. ПрогнозАсцит при онкологическом заболевании в разы ухудшает общее самочувствие больного. Как правило, такое осложнение возникает на поздних стадиях онкологии, при которых прогноз выживаемости зависит от характера самой опухоли и ее распространенности по организму. Продолжительность жизни при асците зависит от следующих факторов: Развитие асцита может предотвратить опытный врач, наблюдающий пациента. Врачи Юсуповской больницы имеют огромный опыт борьбы с различного рода онкологическими заболеваниями. Квалификация медицинского персонала и новейшее оборудование позволяют провести точную диагностику и качественное, эффективное лечение согласно европейским стандартам. Преимущества лечения асцита в Юсуповской больницеЧасто лечение асцита, вызванного раком, проводится в неспециализированных клиниках, где нет соответствующих условий и оборудования, не учитываются особенности онкологических больных. Цель Юсуповской больницы — предоставить каждому пациенту максимально квалифицированную, эффективную помощь: Наши усилия постоянно направлены на повышение эффективности лечения, улучшение качества жизни и прогнозов для каждого пациента. Для того чтобы увеличить продолжительность и улучшить качество жизни пациента с асцитом, который развился вследствие онкологической патологии, обращайтесь к онкологам Юсуповской больницы. Врачи клиники онкологии проводят терапию, направленную на устранение причины накопления избыточного количества жидкости в брюшной полости, проводят симптоматическое лечение. |