Что такое коронавирусная инфекция? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Этиология
Штаммы, патогенные для человека, относятся к роду Betacoronavirus. Их можно разделить на две группы:
Вирус COVID-19 подвержен мутациям и постоянно изменяется, вследствие чего регулярно появляются и исчезают его новые варианты. Сейчас выделяют не менее пяти основных:
Гипотетически какие-то из этих вариантов могут ускользать из-под действия вакцинных антител, но общепризнанных сведений об этом пока нет, исследования продолжаются. Известно, что некоторые из этих штаммов могут быть более заразными и распространяться быстрее, что увеличивает число новых случаев заболевания.
Индийский штамм коронавируса («Дельта») — это лишь один из сотен разновидностей нового коронавируса. Кардинально он не отличается от китайского и сохраняет всё основные свойства коронавирусов, но, по недостаточно понятным пока причинам, является более заразным, поражает больше молодых людей, чаще приводит к госпитализации и развитию пневмонии. Существующие вакцины оказывают на него тормозящее влияние, но, возможно, чуть меньшей силы.
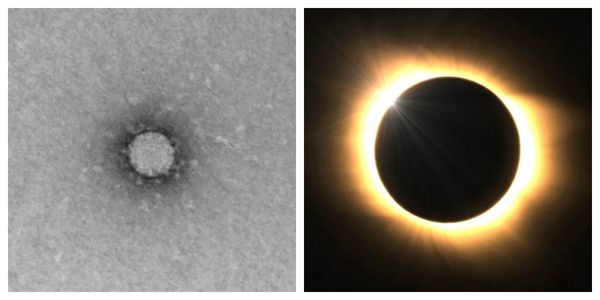
Коронавирусы — это спирально-симметричные РНК-содержащие вирусы с одной цепью РНК. Они представляют собой сферические образования размером 80-220 нм. Внешне напоминают солнечную корону благодаря своей суперкапсид-липидной оболочке, окружённой белковыми шипами. Отсюда и происходит название этих вирусов.
Коронавирусы вырабатывают ряд ферментов (протеазу, хеликазу, репликазу) и неструктурные белки, которые расщепляют белковые связи в человеческих клетках. Также они подавляют выработку интерферона, который помогает бороться с вирусами, провоцируют воспаление и запускают апоптоз — запрограммированную гибель клеток.
Коронавирусная инфекция имеет достаточно изощрённый метод проникновения в клетки организма. Поверхностные белковые «шипики» на границе вирусной частицы имитируют полезные для клетки вещества. Их ошибочно распознают трансмембранные рецепторы клетки и дают «разрешение» на вход. Иммунная система при этом не реагирует на проникновение вируса, так как она не видит оснований атаковать неопасный для организма материал.
SARS-CoV-2 в этом отношении имеет более выгодные условия для входа в клетку. Хотя он более заразный, но зачастую не приводит к катастрофе на уровне клеток и органов — тяжёлое течение, как правило, связано с обострением и ухудшением имеющихся хронических заболеваний на фоне болезни.
После прикрепления к клетке вирус «продавливает» клеточную оболочку и вводит в её цитоплазму свой РНК. Далее запускается сборка белков и готовых вирусных образований. После формирования вирусного нуклеокапсида готовые вирусы покидают клетку, сливаясь с внешней мембраной, а сама клетка погибает.
Во внешней среде стандартные штаммы коронавирусов не отличаются устойчивостью: их большая часть погибает в течение нескольких часов. При благоприятных условиях эти вирусы могут прожить до 2 суток. Они высоко чувствительны к бытовым дезинфектантам (гибнут за 2 минуты), высушиванию, солнечной радиации, нагреванию свыше 56°С (инактивируются за 10-15 минут).
Более патогенными и жизнестойкими вирусами являются MERS-CoV, SARS-CoV, SARS-CoV-2 :
Эпидемиология
Всего известно около 40 видов коронавирусов (как патогенных, так и непатогенных для человека). Большинство патогенных форм коронавируса постоянно курсируют среди людей по всему миру и вызывают нетяжёлые ОРВИ — фарингит, трахеит, бронхит и др. Они возникают в зимне-весенний период из-за ослабления защитных сил организма и обострения хронической ЛОР-патологии.
Впервые коронавирусы были обнаружены в 1965 году учёными Д. Тиреллом и М. Бино у пациента с ОРВИ. До 2002 года считалось, что коронавирусы могут вызвать у людей только нетяжёлые респираторные инфекции. Однако с этого времени в мире накопился опыт изучения тяжёлых острых респираторных синдромов, причиной которых стали коронавирусы. Ими были спровоцированы такие заболевания, как:
Коронавирус SARS-CoV-2 возник недавно : первые сообщения о болезни появились 8 декабря 2019 года. Предположительно данный штамм является рекомбинантом, т. е. вирусом, в котором генетический материал частично дополнен чужеродным геномом коронавируса летучей мыши и неизвестного коронавируса (возможно, змеи или панголина). Местом рождения вируса и появления заболевания является город Ухань, расположенный в провинция Хубэй Китайской Народной Республики. Первичный источник инфекции неизвестен. Предположительно заражение могло произойти на рынке морепродуктов и экзотической пищи (летучие мыши, змеи).
За короткий промежуток времени (около 2 месяцев) вирус достаточно быстро распространился и вызвал пандемию — об этом 11 марта 2020 года заявила Всемирная организация здравоохранения. Особенно пострадали жители Италии, Ирана, Южной Кореи и США.
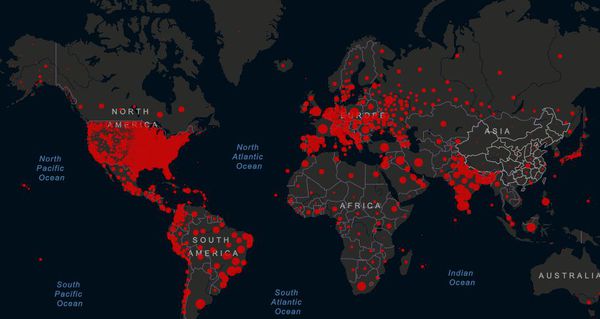
Коронавирус: статистика в России и в мире
На 28 июня 2021 года количество заболевших составило более 181 млн человек (лидеры — США: более 34 млн, Индия: более 30 млн, Бразилия: более 18 млн, Франция: более 5 млн, Россия: более 5,4 млн), из которых скончались более 3,9 млн человек (США: более 619 тыс, Бразилия: более 513 тыс, Индия: более 396 тыс, Россия: более 133 тыс). Тяжело болеют преимущественно пожилые люди, для которых вирус особо опасен (до 80 % всех летальных случаев).
Коронавирус в Москве
По данным на 28 июня, в Москве выявлено 1 338 937 случаев, 1 143 858 выздоровели, 22 086 скончались.
Причины коронавирусной инфекции
Механизмы передачи:
Факторы передачи — воздух, пыль, предметы быта, пищевые продукты, загрязнённые вирусом. Чем ближе и теснее контакт здорового и больного, тем выше вероятность передачи инфекции. Повышенный риск заражения имеют медицинские работники, люди, связанные с тесным прямым общением с людьми, а также организованные коллективы.
В виду своей нестойкости во внешней среде любой коронавирус не может передаться через посылки из Китая ни при каких условиях. Они идут гораздо дольше возможного периода сохранения жизни вируса на любых материалах.
Пока у людей нет врождённого или приобретенного иммунитета к новому типу коронавируса SARS-CoV-2, поэтому восприимчивы к заболеванию все люди на планете. После перенесённого заболевания формируется стойкий гуморальный иммунитет, но только к тому серотипу, которым переболел человек. Поэтому возможны повторные заболевания, вызванные другими типами коронавирусов. Ребёнок после рождения унаследует от матери непродолжительный пассивный иммунитет примерно на полтора месяца (иногда немного дольше при грудном вскармливании).
Как и при любом ОРВИ возможны редкие повторные случаи заражения тем же типом вируса (у ослабленных больных или при дефектном варианте антителообразования, однако это бывает редко).
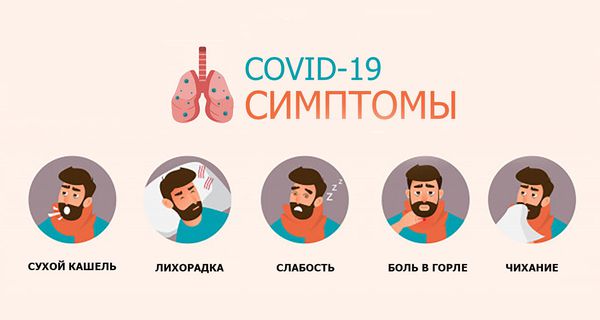
Симптомы коронавирусной инфекции
При стандартных типах вируса инкубационный период длится 1-10 дней, при инфекции COVID-19 — до 14 дней (в среднем 5-7 дней).
Чаще всего типичная коронавирусная инфекция протекает бессимптомно или приводит к развитию малозаметных симптомов по типу ОРЗ с поражением носовой полости и глотки. Наблюдается слезотечение, щекотание в носу, насморк с необильным слизистым отделяемым, нарушение обоняния, першение или лёгкие боли в горле, сухой кашель (спустя время — с небольшим количеством мокроты). Больной чувствует недомогание, слабость, познабливание, возможны умеренные головные боли, повышение температура тела не более чем на 38°С. У детей ко всем перечисленным симптомам могут присоединиться признаки поражения пищеварительного тракта в виде дискомфорта в животе, неустойчивого стула и тошноты. В течение недели выраженность симптоматики снижается и наступает выздоровлен ие. Иногда заболевание проявляется лишь небольшой слабостью даже при поражении около 25 % лёгких, которое визуализируется только на КТ органов грудной клетки.
В отличие от круглогодичных форм коронавирусной инфекции высокопатогенные формы болезни проявляются гораздо тяжелее, их прогноз в 20 % очень серьёзен.
Наиболее распространённые симптомы COVID‑19 :
У части больных могут отмечаться боли в мышцах и суставах, насморк, заложенность носа, снижение или исчезновение обоняния, першение в горле, умеренная диарея. Обычно эти симптомы развиваются постепенно и выражены неярко.
У большинства инфицированных не возникают какие-либо серьёзные симптомы или плохое самочувствие, как и при остальных формах коронавирусной инфекции. В 80 % болезнь заканчивается полным выздоровлением.
Примерно в одном из шести случаев COVID-19 (преимущественно у пожилых и ослабленных сопутствующими заболеваниями людей) возникает тяжёлая симптоматика с развитием дыхательной недостаточности :
Все эти признаки могут указывать на развивающуюся пневмонию или респираторный дистресс-синдром лёгких. В этих случаях требуется срочная госпитализация в отделение реанимации и интенсивной терапии. Время от появления симптомов COVID-19 (при подтверждении возбудителя) до смерти в тяжёлых случаях составляет от 6 до 41 дня (в среднем 14 дней).
Коронавирусная инфекция у беременных. Пока нет исчерпывающих данных о специфическом негативном влиянии коронавирусной инфекции и инфекции COVID-19 в частности на исход и течение беременности, состояние плода и ребёнка, развитие внутриутробной патологии. Однако течение болезни при новой коронавирусной инфекции достаточно тяжёлое.
Коронавирусная инфекция у детей. Дети, как правило, переносят заболевание легче, чем взрослые. В некоторых случаях возможно развитие пневмонии. Обычно она возникает у детей с отягощённым фоном по простудным заболеваниям или лёгочной патологии.
Патогенез коронавирусной инфекции
При инфекции COVID-19 вирусы могут продолжать выделяться даже спустя некоторое время после их исчезновения из дыхательных путей. Это указывает на вероятность более позднего фекально-орального механизма передачи заболевания.
Классификация и стадии развития коронавирусной инфекции
Выделяют четыре степени тяжести коронавирусной инфекции:
Заболевания, вызванные потенциально опасными видами коронавируса, разделяют по клинической форме на три группы:
Осложнения коронавирусной инфекции
Пневмония. Температура тела резко увеличивается, кашель усиливается, выделяется мокрота (при присоединении вторичной бактериальной крови она приобретает зеленовато-жёлтый оттенок, иногда можно заметить буроватые прожилки), возникают боли в груди во время кашля на стороне поражения и одышка, нарастает слабость и головная боль, возможно появление нейтрофильного лейкоцитоза в периферической крови (увеличение количества нейтрофилов).
Острый респираторный дистресс-синдром. Развивается в течение 2-6 дней от начала болезни. Характеризуется нарастанием сухого кашля, одышки, появлением учащённого поверхностного дыхания, участием вспомогательной мускулатуры во время дыхания, тахикардией, посинением губ и носа, прогрессирующим снижением уровня кислорода в крови ниже 90 %, нарушением кислотно-основного равновесия в организме. При выслушивании лёгких возможны хрипы, при рентгенографии — инфильтраты в лёгких, плевральный выпот. Прогноз часто неблагоприятный.
«Длительный COVID» — симптомы, продолжающиеся несколько месяцев: повышенная утомляемость, головные боли, головокружение, потеря вкуса и запаха, депрессия, непроходящий кашель, боли в груди, мышцах и суставах.
Повреждения мозга при коронавирусе зачастую обусловлены декомпенсацией хронической патологии или остро возникающими нарушениями мозгового кровообращения (чаще у пожилых пациентов). Повреждает ли сам коронавирус головной мозг, пока неизвестно, исследования продолжаются.
Диагностика коронавирусной инфекции
Клинический анализ крови выявляет реакции иммунитета. При коронавирусной инфекции наблюдаются признаки стандартного вирусного заболевания: снижение уровня лейкоцитов (вплоть до абсолютной лейкопении) или нормальный размер эритроцитов, снижение уровня нейтрофилов, эозинофилов и тромбоцитов, увеличение числа лимфоцитов и моноцитов.
Общий анализ мочи, как правило, без изменений. При развитии тяжёлых форм заболевания наблюдается протеинурия и цилиндрурия (появление в моче белка и цилиндров).
Биохимический анализ крови оценивает функциональную активность органов. Возможно повышение АЛТ, АСТ, С-реактивного белка, креатинина, провоспалительных цитокинов, молочной кислоты и прокальцитонина — маркера сепсиса (прогностически указывает на неблагоприятное течение заболевания).
РИФ — реакция иммунофлюоресценции на выявление антигена. Материалом для исследования служат мазки-отпечатки слизистой носа или отделяемого носоглотки, которые берутся с помощью специального стерильного тампона.
ИФА — иммуноферментный анализ на выявление специфических антител (IgM и IgG). Для исследования кровь из вены берётся дважды с интервалом в 10-14 дней.
Интерпретация результатов теста:
Ставить утвердительный диагноз только на основании результатов ИФА не стоит.
Оценивать результаты ПЦР следует совместно с ИФА:
Иногда контрольная ПЦР после получения отрицательного результата ПЦР в подтверждённом ранее случае коронавирусной инфекции показывает положительный результат. Это возможно в небольшом количестве случаев: когда в организме действительно присутствуют вирусные частицы, причём их концентрация будет намного меньше предыдущей (когда человек был в разгаре болезни), либо когда тест-система реагирует на нежизнеспособный вирус. Такие люди, вероятнее всего, не представляют явной опасности для окружающих, но для однозначных выводов пока недостаточно данных.
Культивирование вируса на культуре клеток мышей — выделение вируса в специализированных лабораториях.
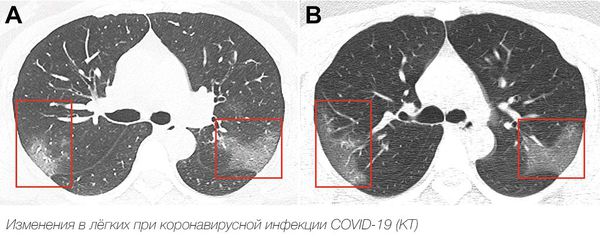
Рентгенологическое исследование позволяет обнаружить инфильтраты в лёгочной ткани при пневмонии, например по типу «матового стекла».
Медицинское обследование на новый коронавирус SARS-CoV-2 обязательно должны пройти люди, которые прибыли из неблагополучных по заболеванию районов, контактировали с больными или имеют симптомы ОРЗ. Это можно сделать в аккредитованной поликлинике по месту жительства.
Дифференциальная диагностика
Никаких специфичных симптомов, отличающих коронавирусную инфекцию от других ОРЗ, не существует. Значение имеет лишь совокупность симптомов с эпидемиологической ситуации по коронавирусной инфекции в регионе, фактом контакта с больными людьми и посещением страны, неблагополучной по данному заболеванию.
Лечение коронавирусной инфекции
Никакого специфического лечения коронавирусной инфекции на сегодняшний день не существует. Попытки использования противовирусных средств в большинстве случаев несут больше вреда нежели пользы. Эти препараты обладают побочными эффектами: обостряют хронические болезни, приводят к патологии крови и т. д. Такое «лечение» может погубить человека и без коронавируса.
На данный момент одобрен лишь один препарат прямого противовирусного действия – «Ремдесивир». Его применяют в определённых ситуациях у госпитализированных пациентов, которые нуждаются в дополнительном кислороде (но без искусственной вентиляции лёгких).
Лопинавир, ритонавир и другие ингибиторы ВИЧ, которые используются для антиретровирусной терапии при ВИЧ-инфекции, показали некоторое действие в борьбе с коронавирусом в пробирке, но при испытании на людях оказались неэффективны и опасны (обладают серьёзными побочными эффектами в тех дозах, которые необходимы для минимального влияния на вирусные частицы). В стандартных случаях эти препараты не используются — их применение возможно только в условиях испытаний и строго под контролем врача. Также проходят тестирования использования моноклональных антител.
Большинство случаев течения коронавирусной инфекции не нуждается в какой-либо медикаментозной терапии. Больным лёгкими и среднетяжёлыми формами болезни (в т. ч. и новой COVID-19) требуется лишь в покой (домашний режим без выхода на улицу минимум на 7 дней), отдых, рациональное питание (не переедать, не заставлять себя есть через силу) и обильное тёплое питьё (вода, морс, компоты). Воздух в помещении спальни, где находится больной, должен быть умеренно прохладным (18-20°С) и влажным (40-60 %). Это позволяет не пересушивать слизистую респираторного тракта, сохраняя её иммунологическую и очищающую функции. При наличии кашля применяются отхаркивающие и разжижающие мокроту средства, при першении в горле — полоскания и орошения растворами антисептиков.
Применение ингибиторов ангиотензинпревращающего фермента, блокаторов рецепторов ангиотензина, статинов показано лишь тем людям, которые принимали их до болезни COVID-19, для лечения коронавирусной инфекции они не рекомендованы.
Реабилитация после коронавируса
Прогноз. Профилактика
При круглогодичных формах заболевания, а также при лёгкой и среднетяжёлой форме COVID-19 прогноз благоприятный. При тяжёлой форме COVID-19 (особенно у пожилых людей, лиц с иммунодефицитом, хроническими сердечно-сосудистыми и бронхолёгочными заболеваниями) прогноз серьёзный — у этой категории людей вероятность летального исхода достигает 80 %.
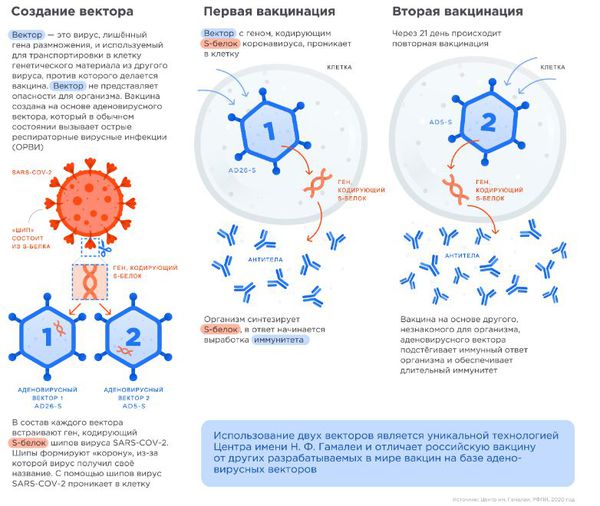
Вакцина (прививка) от коронавируса
В настоящее время применяются несколько различных типов потенциальных вакцин против COVID-19, в том числе:
После вакцинации эффект наступает примерно через три недели. Вакцина «ЭпиВакКорона» переносится незначительно легче, чем «Спутник V», но принципиальных отличий нет. Преимущества вакцин от COVID-19: в целом хорошая переносимость, отсутствие тяжёлых побочных эффектов и хороший иммунный ответ у большинства привитых. Недостатком можно назвать лишь неопределённый период действия появившегося иммунитета после вакцинации.
Вакцина «Спутник лайт» является обычным «Спутником», только с одной дозой вакцины, эффективность её значительно ниже. Она позволяет получить иммунитет немного быстрее, возможно будет применяться для ревакцинации.
Побочные эффекты вакцины от коронавируса
Никаких серьёзных побочных эффектов от вакцины «Спутник V» и других зарегистрированных в России вакцин не выявлено. В них нет живого коронавируса — только его компоненты на разных носителях, поэтому никакого риска привитые для окружающих людей не предоставляют.
Увеличивает ли вакцина риск развития тромбозов
Нет никаких доказательств, что вакцины от коронавируса значимо увеличивают риск развития тромбоза, сейчас это относится к редким побочным явлениям, не превышающим таковые при любых медицинских манипуляциях. Специально следить за за уровнем D-димера (маркера тромбообразования) после вакцинации на требуется.
Независимо от штаммов (вариантов), все коронавирусные агенты, вызывающие COVID-19, имеют в своём составе одинаковые участки, которые и содержатся в вакцинах, поэтому вероятность, что вакцины будут неэффективны против нового, например британского штамма, минимальна.
Какая вакцина от коронавируса подходит пожилым людям
Пожилым людям подходит любая из зарегистрированных в РФ вакцин, начинать лучше всего со «Спутник V».
Вакцина от коронавируса для детей
Идёт разработка вакцин для детей и подростков, но будет ли их вакцинация массовой или только для имеющих серьёзные заболевания, пока неясно.
Вакцинация беременных
Вакцины от коронавируса пока противопоказаны беременным, хотя многочисленные наблюдения не выявили каких-либо проблем с течением беременности и развитием ребёнка, но долгосрочных наблюдений ещё нет. Каких-то новых особенностей течения болезни у беременных пока также не выявлено.
Вакцинация от коронавируса при ВИЧ и онкологии
Людям с ВИЧ-инфекцией и раком можно и нужно прививаться от коронавируса, поскольку их иммунитет наиболее уязвим перед вирусом и болезнь протекает тяжелее. Никаких рисков, связанных с вакцинацией у этой группы людей, на данный момент не установлено.
Повторное заражение коронавирусом
Повторное заражение коронавирусной инфекцией возможно. Однако это единичные случаи, и пока неясно, с чем они связаны. Вероятно, повторно могут заболеть люди с иммунодефицитом, имеющие серьёзные хронические заболевания.
После болезни иммунитет сохраняется как минимум три месяца, в это время повторные заболевания крайне редки, данных о максимальной иммунной памяти пока нет. Уровень антител класса G, необходимый для защиты организма от повторного заболевания, отличается у разных людей, его точное значение, гарантирующее длительную защиту, пока не определено. Повторные заражения у пациентов с иммунодефицитом могут возникнуть через 4-6 месяцев после перенесённой инфекции. Результаты исследований показывают, что иммунитет после вакцинации ни в чём не уступает иммунитету, приобретённому после болезни.
Через какое время нужна повторная прививка от коронавируса
Иммунитет у всех людей разный, точных данных о том, когда нужно проходить повторную вакцинацию, нет. Есть смысл сделать анализ на антитела класса G через месяц и через 6 месяцев после окончания вакцинации, чтобы оценить динамику и дальше действовать осознанно.
Неспецифическая профилактика во время пандемии предполагает следующие меры:
В подготовке и обновлении материала также участвовала Вера Васильева , литературный редактор портала «ПроБолезни».
Какое лечение назначают при коронавирусе в стационаре
В 90% коронавирусная инфекция протекает легко и лечится на дому, как банальная ОРВИ.
Антибиотики на Covid-19 не действуют.
Сейчас многие пациенты опасаются ходить в медицинские учреждения, где в тесном, многолюдном помещении с плохой вентиляцией очень высокая вирусная нагрузка. Люди сами ставят себе диагнозы, в интернете черпают информацию по лечению коронавирусной инфекции на дому, часто неграмотную.
Многие, получив положительный тест на коронавирус, в панике скупают в аптеке все возможные препараты и начинают их бесконтрольно глотать. Ведь страшно не лечиться, нас всех запугали. Но единственной правильной схемы лечения не существует. Самолечение опасно, особенно по невежественным рекомендациям. Надеюсь, что эта статья многим поможет правильно сориентироваться.
Причиной заболевания служит коронавирус SARS-CoV-2. Путь заражения воздушно-капельный. Инкубационный период 5-7 дней, во время которого идет борьба вируса с организмом. Если вирус прорвал защиту, то появляются температура, кашель, боль в горле, костях и мышцах, головная боль, как при банальной вирусной инфекции. Специфическим симптомом, характерным только для коронавируса, являются потеря обоняния и изменение вкуса.
При коронавирусной инфекции клинические симптомы длятся от 14 до 30 дней, это норма. Также характерно волнообразное течение заболевания (температура то 40, то через день- два 37,2, то опять 40 градусов).
Температуру тела нужно измерять подмышкой одним и тем же термометром, лучше старинным ртутным самым точным. Динамику температуры правильно оценивать без жаропонижающих средств. При легкой форме температура нормализуется самостоятельно.
Одышка. При повышенной температуре количество дыхательных движений (вдох + выдох) должно быть не более 24 в минуту. Если на КТ матовое стекло, а одышки нет, то сколько бы % легких не было поражено, то вы поправитесь самостоятельно без госпитализации. Врачи должны ориентироваться на симптомы, а не данные КТ при назначении лечения.
Сатурация. В домашних условиях уровень кислорода в крови можно измерять с помощью современных умных часов или пульсоксиметром. В норме показатель должен быть выше 95%. При сатурации ниже 93% развивается кислородное голодание с одышкой, головокружением, сердцебиением.
При легкой форме нет одышки, частота дыхательных движений не более 24 в минуту. Сатурация выше 95%. Большинство пациентов на этой стадии выздоравливают, симптомы обрываются.
Что делать при легкой форме коронавирусной инфекции?
· Не паниковать! Вести себя как при обычной простуде.
· Изолироваться дома в отдельной комнате, пить чай с малиной и клюквенный морс.
· Во время массовой истерии не преувеличивать симптомы, не скупать в аптеке все возможные, ненужные и даже вредные лекарства и не глотать их бесконтрольно.
· Не мчаться на КТ, потому что лечение не зависит от % поражения легочной ткани.
· Не принимать антибиотики, потому что на вирусы они не действуют.
· Не сбивать температуру ниже 38,6°, так как при гипертермии вырабатывается собственный интерферон, убивающий коронавирус. Из жаропонижающих рекомендуется парацетамол, он разрешен к применению детям, беременным и кормящим женщинам. Взрослым людям разрешены и другие НПВП.
· Я сомневаюсь в необходимости противовирусной терапии, так как ВОЗ по-прежнему подчеркивает, что панацеи, гарантирующей победу над коронавирусом, на сегодня не существует.
Согласно последней 9 версии методических рекомендаций Минздрава РФ, при коронавирусе показаны следующие противовирусные препараты:
· Фавипиравир единственный препарат, в показаниях у которого есть коронавирусная инфекция. В аптеках он продается под торговыми наименованиями «Коронавир», «Арепливир» и «Авифавир». Он зарегистрирован по ускоренной схеме для применения в условиях угрозы возникновения и ликвидации ЧС и разрешен к амбулаторному применению. Но практикующие врачи скептически относятся к его эффективности. Нужно ли добровольно на себе проводить клинические испытания малоизученных лекарств, каждый для себя решает сам.
· Ремдесивир обладает противовирусной активностью в отношении SARS-CoV-2, но его применяют только в стационаре для лечения COVID-19 тяжелой степени. При легкой форме амбулаторно не назначается.
· Легкая форма COVID-19 очень похожа на сезонные ОРВИ, поэтому в схему лечения включают человеческий интерферон в нос по 3000 МЕ 5 раз в день до 5 дней и умифеновир (арбидол) в таблетках.
Другие противовирусные препараты (триазоверин, арбидол, ингаверин), продаваемые в аптеке, не имеют доказательной базы.
Среднетяжелое течение.
Сатурация ниже 95%, СРБ выше 30 мг/л.
При КТ легких 1 степени возможно амбулаторное лечение плаквенилом и фавипировиром.
При КТ 2 степени, тяжелых сопутствующих заболеваниях назначаются кортикостероиды и ингибиторы цитокинов в условиях стационара.
Руководитель клиники пульмонологии Федерального научно-клинического центра ФМБА Сергей Аверьянов в одном из интервью сказал, что существует два варианта течения Covid-19:
1. 80% заразившихся коронавирусом выздоравливают сами, независимо от назначенного препарата. У них иммунная система справляется с инфекцией самостоятельно.
2. 20% с COVID-19 иммунная система дает чрезмерный ответ, который медики называют цитокиновым штормом. Стремительное прогрессирование дыхательной недостаточности и тромбозы требуют госпитализации в стационар.
Академик РАН Чучалин А.Г. сформулировал концепцию химического пневмонита, согласно которой воспалительная реакция в легких при коронавирусе – это не классическая пневмония. Это диффузное разрушение легких вирусом с изливанием в альвеолы гиалуроновой кислоты и формированием феномена «матового стекла» на КТ. Дыхательные пузырьки заполнены жидкостью, газообмен не происходит и наступает кислородное голодание со стремительным развитием дыхательной недостаточности и тромбозом. К сожалению, на пневмонит ни антибиотики, ни противовирусная терапия не действуют.
Как понять, когда нужно вызывать скорую медицинскую помощь при коронавирусе? Это зависит от выраженности одышки и уровня кислорода в крови. Госпитализация показана, когда человек задыхается. При частоте дыхания более 24 в минуту и сатурации менее 92% обязательна госпитализация и кислородотерапия (в том числе в положении на животе, в прон- позиции). При тяжелой форме госпитализация обязательна!
Диагностика коронавирусной пневмонии.
Первое место в диагностике занимает компьютерная томография легких.
Вот эмпирическая визуальная шкала поражения легких по КТ:
· КТ 0
· КТ-1 75%.
Тяжесть заболевания и прогноз определяются по площади матового стекла
Лабораторные методы обследования при Covid-19:
· ПЦР тест методом ИФА, а не экспресс.
· В общем анализе крови лейкопения, лимфопения, тромбоцитопения, нормальная СОЭ. По этим данным можно исключить бактериальную инфекцию.
· СРБ – критерий воспалительного процесса. Чем выше показатель, тем больше вероятность поражения легочной ткани.
· Маркером пневмонита служит белок ферритин, его повышение указывает на развитие цитокинового шторма.
· Прокальцитонин – специфический маркер бактериального воспаления.
· Анализ крови на антитела через 3-4 от начала заболевания, когда появятся JgG.
В последней девятой версии методических рекомендаций Минздрава России по коронавирусной инфекции четко указано, что антибактериальная терапия назначается только при присоединении бактериальной инфекции. Как правило, очень тяжелым больным на искусственной вентиляции легких.
Дифференциальный диагноз пневмоний.
При бактериальной пневмонии:
Односторонне поражение легких (очаговое или нижнедолевое) видно на обычной рентгенограмме.
При аускультации легких слышны характерные хрипы.
Появляется гнойная мокрота зеленого цвета.
В ОАК есть воспалительные изменения (лейкоцитоз со сдвигом влево, повышенная СОЭ).
Ковидная пневмония на КТ легких, в отличие от обычной пневмонии, всегда двусторонняя, локализуется по периферии (под плевральной оболочкой), на начальных этапах имеет вид «матового стекла».
Стандартная рентгенография на ранних стадиях мало информативна и не применяется для диагностики.
Маркерами воспаления служат СРБ и температура тела. При их нарастании нужно не менять/добавлять антибиотик, а усиливать иммуносупрессорную терапию.
Антибиотики не лечат вирусную пневмонию, не действуют на коронавирус! Но в реальной жизни терапевты назначают антибиотики всем подряд при подозрении на ковид, для профилактики вторичной инфекции. Но бактериальная флора при ковидной пневмонии наслаивается очень редко. К тому же, антибиотики не защищают от вторичной флоры, если их назначить с первых дней лечения.
На все вопросы отвечаю: «НИКАКОЙ». Антибиотики для профилактики и лечения коронавирусной инфекции не нужны! Если не доказана бактериальная инфекция, антибиотики противопоказаны на любом этапе, хоть дома, хоть в больнице. Длительный и выраженный кашель на фоне подтвержденной коронавирусной инфекции, также не является показанием для назначения антибиотиков.
Из-за повального назначения антибиотиков при коронавирусной инфекции развивается устойчивость микробов (антибиотикорезистентность), когда антибактериальные средства перестают действовать и в нужной ситуации уже не помогут. Когда такой пациент попадет в больницу, то его нечем будет лечить.
Азитромицин в начале пандемии назначался всем подряд. Считалось, что в сочетании с гидроксихлорохиноном, он оказывал противовирусное действие. Но в дальнейшем, масштабные исследования не подтвердили высокой эффективности такой схемы для лечения COVID-19. ВОЗ недавно исключила его из однозначно рекомендованных в ранние сроки препаратов, но врачи его до сих пор назначают.
Гидрооксихлорохин (плаквенил) до сих пор входит в Российский стандарт лечения. Он подавляет избыточный иммунитет, но может вызвать грозную аритмию. В серьезных медицинских журналах уже пишут, что его назначение не оправдано.
Летальные исходы при коронавирусной инфекции происходят по двум причинам:
1. Цитокиновый шторм, когда иммунная система уничтожает собственные здоровые клетки и провоцирует воспаление в различных органах. Прогрессирование стремительное. В этой ситуации работают гормоны и моноклональные антитела
2. Множественные тромбы с возникновением инфарктов и инсультов. Для профилактики и лечения этого осложнения назначаются антикоагулянты.
Гормоны. Дексаметазон в низких дозах 6 мг в сутки внутривенно назначается тяжелым пациентам с симптомами цитокинового шторма. Это единственный рекомендованный ВОЗ препарат с доказанной эффективностью при ковид 19. При легкой и умеренной форме у пациентов, не получающих кислород, использование глюкокортикостероидов не рекомендовано. Таблетирование применение не изучено и не стандартизовано.
Моноклональные антитела назначаются только в стационаре при КТ 2 и более степени, СРБ более 50 мг/л и гипертермии выше 38,5 С. Актемра (тоцилизумаб) или артлегия (олокизумаб) или илсира (левилимаб) или кевзара (сарилумаб) быстро приводят к нормализации температуры и исчезновению дыхательной недостаточности.
Антикоагулянты предотвращают образование тромбов в легких и во всех других органах. Дома для профилактики только врач может назначить современные таблетки для разжижения крови строго по показаниям при сердечнососудистых заболеваниях и проблемных венах. Это апиксабан по 2,5 мг 2 раза в сутки или ривароксабан 10 мг 1 раз в сутки.
Разжижающие кровь гепарины (клексан, фраксипарин) назначаются только в стационаре. Те, кто добывает и вводит их самостоятельно, рискуют попасть в больницу не с «короной», а с кровоизлиянием в мозг или желудочным кровотечением.
Профилактика.
Для первичной профилактики (чтобы не заболеть) академик РАН Чучалин А.Г. рекомендует:
· омега 3 в дозе 300-500 мг в сутки для повышения местного иммунитета;
· витамин Д3 в профилактической дозе 600-800-1000 МЕ в сутки;
Гигиена:
Маски эффективны при воздушно-капельном пути заражения.
Промывание носа и горла после возвращения домой обеспечивает механический саногенез.
Для вторичной профилактики (если уже заболел) академик Чучалин АГ рекомендует:
· витамин В3 (ниацин) чистит альвеолы от гиалуроновой кислоты со 100 мг 2 раза в день, доза постепенно титруется до 1-6 грамм в день. Курс до 6 недель;
· витамин Д3, подбирая дозу индивидуально в зависимости от концентрации витамина в крови до 5-7 тысяч ЕД в сутки;
· витамин А 10000-20000 в сутки 2 месяца;
· L-карнитин при астеническом синдроме 100-200 мг/кг в сутки;
· L-лизин и L-аргинин до 3 грамм в сутки, как доноры оксида азота.
В аптеках нет лекарств. Больные с температурой или их родственники вынуждены бегать по аптекам в поисках нужных лекарств. Не хватает противовирусных препаратов, закончились антибиотики и средства для разжижения крови. Нет их в нашем городке, нет и в Москве. Скупается сразу и всё, что при коронавирусе назначается.
Почему пропали лекарства? Несколько причин:
1. Сезонный рост заболеваемости гриппом, ОРВИ, напряженная ситуация с коронавирусом. Сейчас действительно много больных, которые нуждаются в этих лекарствах.
2. Ажиотажный спрос. Люди в панике скупают впрок все препараты, которые упоминают средства массовой информации, как весной расхватали крупу и туалетную бумагу.
3. С 1 июля 2020 года в России введена обязательная маркировка лекарств через систему «Честный знак». В ноябре Правительство РФ разрешило аптекам продавать лекарства по упрощенному заявительному режиму маркировки. А для дистрибьюторов остался прежний разрешительный порядок уведомления с задержками и срывами поставок.
Дыхательная гимнастика по Стрельниковой и постуральный дренаж эффективны, бесплатны и не являются дефицитом, как лекарственные средства.
В социальных сетях личности без медицинского образования, и даже врачи безответственно рассылают странный протокол по лечению пациентов с подозрением на COVID-19 на амбулаторном этапе. Ссылка, указанная в документе, не открывается. В методических рекомендациях Минздрава о нобазите нет ни слова, азитромицин при подозрениях на вирусную инфекцию абсолютно не нужен, а витамин С увеличивает свертываемость крови и противопоказан при склонности к тромбозам. Прием всех других препаратов, кроме витамина Д, бессмыслен. Самолечение опасно, особенно по таким «советам».
Единой схемы лечения коронавирусной инфекции, которая подойдет всем пациентам, нет! Некоторым людям нужно просто посидеть в карантине. Другим пациентам нужны только жаропонижающие средства и капли от насморка. А третьим понадобится стационарное серьезное лечение. Лучше обсудить лечение с врачом, хотя бы дистанционно.