Сосудистая эпилепсия
А.И. Федин, д. м. н., профессор, заведующий кафедрой неврологии ФДПО
ГБОУ ВПО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» МЗ РФ
В последние годы во всех развитых странах отмечается существенный рост эпилепсии у взрослых (эпилепсия с поздним дебютом), а также отмечается тенденция к старению населения. Среди взрослых пациентов с эпилепсией особую группу представляет контингент пожилых больных. У пожилых пациентов (ПП) первичная заболеваемость эпилепсией в 2,5–3 раза выше, чем в других возрастных группах, включая детей и молодых взрослых. Это связано и с тем, что ПП имеют большее число факторов риска эпилептических приступов по сравнению с другими возрастными группами за счет сопутствующей церебральной и соматической патологии.
В целом, по данным Международной противоэпилептической лиги, частота симптоматических фокальных эпилепсией сосудистого генеза составляет 6–8%. Васкулярные проблемы, которые могут быть ассоциированы с развитием эпилепсии, включают следующие заболевания: нарушения мозгового кровообращения ишемического и геморрагического типа, артериовенозные и кавернозные мальформации, болезнь мойямойя, церебральную аутосомно-доминантную артериопатию с субкортикальными инфарктами и лейкоэнцефалопатией, антифосфолипидный синдром, церебральную амилоидную ангиопатию, изолированный церебральный ангиит, синдромы Элерса – Данлоса, Марфана, болезнь Такаясу и др.
У пожилых пациентов чаще других цереброваскулярных заболеваний отмечаются: хроническая ишемия мозга и последствия острых нарушений мозгового кровообращения. Интересен факт, что пациенты, у которых эпилептические приступы развились в пожилом возрасте, имеют повышенный риск развития инсульта (Hendry J., 2004).
Первое наиболее крупное исследование по изучению проблемы постинсультной эпилепсии (ПИЭ) в России при анализе 26 тыс. наблюдений показало, что частота ПИЭ после геморрагического инсульта (внутримозговое кровоизлияние) составила 8,69% случаев, после ишемического инсульта – 4,12% случаев. Интересно, что частота эпилептических приступов при ТИА была достаточно высокой и составила 8,8% случаев (Прохорова Э.С., 1982). Однако в те годы для выявления характера инсульта нейровизуализация не применялась.
По данным А.Б. Гехт и соавт. (2003), частота развития ПИЭ в российской популяции составила в целом 9,6%. У 6% больных приступы развились в течение первой недели от начала инсульта. Авторы отметили, что развитие ранних эпилептических приступов оказывало негативное влияние на течение восстановительного периода инсульта, предрасполагало к сохранению тяжести неврологических нарушений, низким показателям выживаемости и риску развития повторного инсульта в течение двух лет. Эпилептические приступы через 7 дней и более после инсульта развивались у 5,4% больных, у 60% пациентов ПИЭ развилась в сроки между 3-м и 12-м месяцами восстановительного периода.
Наиболее значимыми факторами риска развития ПИЭ были: пожилой возраст, мерцательная аритмия, тяжесть инсульта, а также курение, злоупотребление алкоголем.
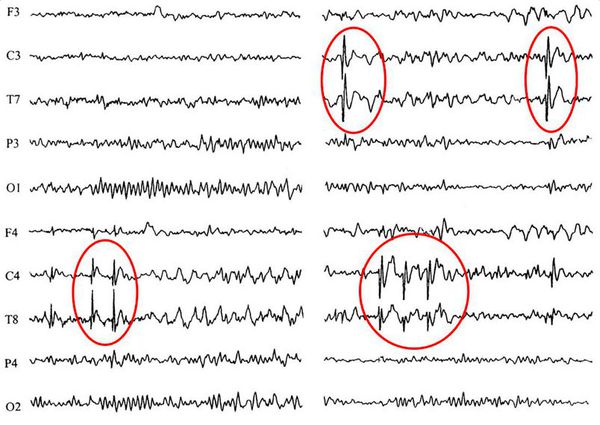
Необходимо, обсуждая актуальность проблемы, подчеркнуть сложности диагностики пароксизмальных расстройств эпилептического и неэпилептического генеза у ПП, поскольку у них преобладают фокальные компоненты приступов (автоматизмы, атипичные абсансы, речевой арест, односторонние приступы с развитием постприступного паралича Тодда и др.), которые могут расцениваться практическими врачами как состояния неэпилептического генеза, например как психомоторное возбуждение, корковые и полушарные инфаркты. Особую трудность диагностики вызывают бессудорожные формы эпилептического статуса (Карлов В.А. 1969, 2007).
С другой стороны, заболевания сердечно-сосудистой системы, эндокринная патология могут маскироваться под эпилептические приступы. При этом больным могут ошибочно назначаться противоэпилептические препараты (ПЭП) и врачи ошибочно делают заключение о фармакорезистентности приступов на фоне проводимой терапии. Поэтому у ПП при диагностике ПИЭ рекомендуется проводить комплексное кардиологическое обследование, обследование эндокринной системы, видео-ЭЭГ-мониторинг с полиграфической регистрацией и другие дополнительные исследования. Не только соматическая патология, но также и деменция могут осложнять диагностику и наблюдение ПП с пароксизмальными расстройствами, включая эпилепсию.
Согласно Международной классификации эпилепсии (1989 г.), ПИЭ относится к симптоматической фокальной эпилепсии и далее делится на формы, клинические проявления которых связаны с определенной долей или структурой головного мозга. Несмотря на это, ряд авторов при анализе типов приступов приводят большой процент случаев первично-генерализованных припадков, что, скорее всего, обусловлено следующим: фокальное начало припадков маскировалось тем, что эпилептический очаг находился в немой зоне. В целом же семиология эпилептического приступа, особенно его начальные проявления, несет ценную информацию о локализации эпилептогенного очага. Возникновение генерализованного судорожного приступа без четкого фокального начала обусловлено, вероятно, вовлечением в патологический процесс «немой» зоны головного мозга или стремительной генерализацией при определенных локализациях очага.
Клинические проявления приступов совпадают с локализацией ишемического очага значительно чаще при возникновении ранних приступов, чем при поздних приступах, о чем будет сказано ниже.
Сроки возникновения и патогенез сосудистой эпилепсии
Показан наибольший риск развития эпилептических приступов после геморрагических инсультов, корковых инфарктов, а также при инсультах с обширным (в пределах более одной доли) поражением головного мозга (Lancman et al., 1993).
Одной из особенностей у пациентов с ПИЭ является изменение цереброваскулярной реактивности преимущественно в вертебробазилярной системе по сравнению с каротидной, что в определенной степени может быть причиной недостаточностиантиэпилептической системы у таких больных.
Важно остановиться на корреляционных аспектах очаговых изменений при ПИЭ. При ранних проявлениях эпилептических приступов у больных с инсультом определяется отчетливая связь клинической феноменологии и сторонности эпилептического очага, по мере же временного отдаления от острого периода клинико-электроэнцефалографические и нейровизуализационные диссоциации нарастают, что, вероятно, определяет подключение других механизмов формирования эпилепсии, схожих с таковыми при хронической ишемии головного мозга без острых сосудистых событий в анамнезе.
Лечение эпилепсии
Трудности фармакотерапии ПИЭ у пожилых связаны с возрастными физиологическими изменениями организма, нарушением абсорбции лекарств, специфической фармакокинетикой и измененной чувствительностью к ПЭП. У ПП отмечается уменьшение следующих процессов, влияющих на назначение ПЭП: связывание ПЭП белками плазмы, метаболизма в печени, активности ферментов и почечной экскреции. Также следует подбирать ПЭП, не ухудшающие когнитивные функции, которые у пожилых пациентов нередко могут быть снижены. К таким препаратам относят вальпроаты, ламотриджин, габапентин, лакосамид.
В целом основные принципы лечения сосудистой эпилепсии остаются стандартными для фокальной эпилепсии. Средствами выбора при фокальной эпилепсии, в том числе у больных пожилого возраста, являются: карбамазепин и его модифицированные молекулы, новые противоэпилептические препараты, рекомендованные для старта лечения фокальной эпилепсии, и препараты вальпроевой кислоты (Депакин Хроно или Хроносфера).
Перечисленные препараты у пожилых пациентов не менее эффективны, чем в молодом возрасте. Необходимо помнить, что, поскольку метаболизм базисных препаратов происходит преимущественно в печени, их доза у больных пожилого возраста может быть несколько уменьшена. Целесообразен мониторинг концентрации препаратов в крови.
Патогенетическое лечение сосудистой эпилепсии и реабилитация представляют собой сложную и не до конца решенную проблему. Наличие у больного с цереброваскулярной патологией эпилептических приступов необходимо учитывать при проведении комплексной терапии. Так, при назначении ноотропной, нейропротективной, метаболической терапии нужно избегать лекарственных препаратов, которые могут оказывать стимулирующее эпилептогенез действие. При ишемическо-гипоксическом каскаде депрессия синтеза АТФ (энергодефицит) сопровождается одновременной активацией выброса высокореактивных свободных радикалов и интермедиатов кислорода со свободной валентностью (окислительный стресс).
Энергодефицит и окислительный стресс являются звеньями одной патологической цепи, так как первичный энергодефицит делает невозможным полноценную трансформацию метаболитов в циклах анаэробного и аэробного гликолиза. Для улучшения кровообращения мозга нужно выбирать препараты из группы цереброваскулярных, фармакологические эффекты кото- рых включают: релаксирующее действие на гладкие мышцы артерий (дилатация артерий); влияние на реологические свойства крови; косвенное нейрометаболическое действие. Например, препарат Трентал, который улучшает агрегацию не только тромбоцитов, но и эритроцитов, уменьшает размер агрегантов, восстанавливает нарушенную деформируемость эритроцитов, способствуя доставке кислорода в ткани. Кроме того, получено экспериментальное подтверждение выраженной анти-оксидантной активности Трентала (Муравьев А.В. и соавт., 2005).
Нередкой сопутствующей патологией у пожилых пациентов с ПИЭ является сахарный диабет (СД). На протяжении многих лет во всем мире активно дискутируется вопрос о том, можно ли пациентам с СД, в том числе пожилым, назначать антитромбоцитарные препараты на длительный срок. Согласно последним рекомендациям Американской Диабетической Ассоциации (American Diabetes Association, doi: 10.2337/dc16-S012), наличие ретинопатии не является противопоказанием к длительному приему аспирина с кардиопротек-тивной целью, так как аспирин не повышает риск кровоизлияний в сетчатку. Влияние Трентала на агрегацию тромбоцитов несравнимо меньше воздействия аспирина на этот процесс, поэтому длительный прием Трентала следует считать не менее безопасным в данном аспекте. В экспериментальных работах было показано также дополнительное преимущество Трентала у таких больных, связанное с его противовоспалительным действием, способным стабилизировать течение микрососудистых осложнений СД, таких как ретинопатия и нефропа-тия (Navarro J.F. с соавт., 2005).
Таким образом, изучение сосудистой эпилепсии, выявление факторов риска, а также усовершенствования вопросов диагностики и лечения эпилепсии и сопутствующей патологии у больных с цереброваскулярными нарушениями является важной медицинской задачей.
Ошибки ведения больных с ПИЭ
Какое давление при эпилептическом припадке
Несмотря на значительные достижения в лечении эпилепсии, у этой категории пациентов нередко наблюдается существенное снижение качества жизни, что обусловлено самим заболеванием, сложностями социализации, возможной дискриминацией и стигматизацией [4; 5, с. 9, с. 12-13; 6].
Этому способствуют ряд нарушений в эмоционально–аффективной сфере 8, изменения когнитивных и высших психических функций [10; 11], требующие своевременной коррекции [12; 13]. Больные эпилепсией имеют высокий риск травматизации, уровень инвалидизации (около половины больных эпилепсией становятся инвалидами) и риск смерти [5, с. 11, 14, 15].
Изучение состояния сердечно-сосудистой системы у пациентов, страдающих эпилепсией, актуально не первое десятилетие, так как эпилептические приступы в 50–100% случаев сопровождаются нарушениями ритма и проводимости сердца 22, что, по мнению ряда авторов, является одним из основных факторов риска развития SUDEP 25. В связи с этим особого внимания заслуживает состояние сердечно-сосудистой системы у больных эпилепсией 29.
Цель исследования. Изучение современного состояния вопроса о нарушениях сердечно-сосудистой системы у больных эпилепсией.
Результаты исследования и их обсуждение. Эпиприступы, особенно повторяющиеся и неконтролируемые, часто ведут к нарушению реполяризации миокарда [27], сопровождаются нарушением мембранных структур сердца и головного мозга, дисфункцией вегетативных центров [20; 29; 30].
Следствием этого нередко является развитие синусовой тахикардии, синусовой аритмии, пароксизмальных предсердных/желудочковых тахиаритмий [31], жизнеугрожающих аритмий, что влечет за собой нарушение общей гемодинамики, уменьшение сердечного выброса [2; 28; 32]. В результате развивается гипоперфузия мозга, что утяжеляет и пролонгирует патологическую активность эпилептогенного очага, а это, в свою очередь, способствует формированию стойких и тяжелых нарушений сердечного ритма [22; 26; 32]. По данным ряда исследований, наиболее выраженная гипоперфузия ствола мозга, дыхательного центра чаще регистрируется у пациентов с тонико-клоническими приступами [22; 26; 32].
Нарушения ритма у больных эпилепсией могут наблюдаться в иктальный, интериктальный и постиктальный периоды [17; 25; 26].
В иктальный период наиболее часто наблюдаются такие нарушения ритма, как наджелудочковая тахикардия, фибрилляция предсердий/желудочков [24], желудочковая аритмия по типу «пируэт» [32], изменение интервала Q – T [33], сегмента ST и др. [19; 21; 34].
Кроме того, депрессия сегмента ST, инверсия зубца T в период эпиприступа нередко являются отражением глубокой ишемии миокарда, которая может иметь жизнеугрожающий характер [34]. Чаще это встречается у пациентов с локализацией эпилептического очага в височной и лобной долях головного мозга [31; 34].
Синусовая тахикардия (с ЧСС до 100 – 120 – 170 ударов в минуту) регистрируется в 50–100% случаев аритмий во время эпиприступа, хотя может регистрироваться уже в досудорожный период [21; 22; 35]. Иктальная синусовая тахикардия чаще регистрируется у пациентов с локализацией патологического очага в правой гемисфере, височной доле, особенно при распространении эпилептиформной активности в сторону инсуллярной коры [22].
Синусовая тахикардия опасна возможностью перехода в злокачественную желудочковую тахикардию [20], фибрилляцию желудочков с высоким риском последующего развития SUDEP, особенно у пациентов с правосторонней височной эпилепсией [24; 25; 29].
Особенно высокий риск развития фибрилляции желудочков и SUDEP наблюдается при изменении интервала Q – T менее 358 и более 437 мс [20; 33; 36].
Фибрилляция предсердий может развиться как в иктальный, так и перииктальный периоды [34] и нередко является причиной развития тромбоэмболических осложнений и SUDEP у больных эпилепсией [2; 21; 26].
Иктальная брадикардия встречается значительно реже, преимущественно у пациентов с ФРЭ [37; 38], а также у больных эпилепсией с локализацией патологического очага в левой височной доле и реже – при расположении эпилептического очага в лобной, лобно-височной и затылочной областях головного мозга [20; 34; 37]. При вовлечении в патологическую эпиактивность обоих полушарий риск развития иктальной брадикардии возрастает, что, возможно, обусловлено более глубокими нарушениями регуляторного симпатико–парасимпатического взаимовлияния [20].
Иктальная брадикардия может привести к сердечной асистолии и к SUDEP [19; 21; 37]. При этом истинная распространенность иктальной асистолии у больных эпилепсией, вероятно, значительно выше, чем количество зарегистрированных случаев, что ряд авторов связывает с недостаточной продолжительностью проведения сочетанной электроэнцефалографии (ЭЭГ) и электрокардиографии (ЭКГ-мониторирования) [20; 22].
У пациентов с дисфункцией вегетативной нервной системы (ВНС) выявляется, как правило, снижение вариабельности сердечного ритма (ВСР) [30], что также может быть объяснено нарушением взаимодействия симпатической и парасимпатической систем в регуляции сердечной деятельности [20; 30]. Нарушение ВСР преимущественно встречается у больных, длительно страдающих эпилепсией, и может отсутствовать у пациентов с только что выявленным заболеванием [30].
Рядом авторов показано, что наиболее часто жизнеугрожающие нарушения ритма и проводимости, как и SUDEP, развиваются при эпиприступах у пациентов во время сна, что связывают с наиболее выраженной дисфункцией вегетативных центров в этот период [2; 20; 39].
Факторами риска иктальных нарушений ритма сердца и проводимости являются мужской пол, тяжелое течение заболевания [30; 40], частые генерализованные и вторичногенерализованные, длительные эпиприступы, резистентные к проводимой фармакотерапии [38], локализация эпилептического очага [23; 37], субтерапевтическая концентрация противоэпилептических препаратов (ПЭП) в крови [41; 42], политерапия ПЭП [43], резкая смена / отмена ПЭП [42]; низкий комплаенс пациентов [44].
Также значительную роль играет наличие в анамнезе заболеваний сердечно-сосудистой системы, ишемической болезни сердца, аритмий [45], пожилой возраст пациентов [46] либо развитие волчаночноподобного синдрома (миокардит, перикардит) на фоне приема ПЭП [36; 47].
В интериктальном периоде у пациентов часто отмечается кардиальная и вегетативная дисфункция [20].
Интериктальные изменения ЭКГ нередко наблюдаются у больных с ФРЭ (до 60% случаев), с преобладанием нарушений проводимости (блокадные аритмии в 35% случаев при отсутствии коморбидной патологии сердечно-сосудистой системы) [19; 39; 40].
Так, у больных височной эпилепсией в интериктальном периоде отмечено снижение ВСР в ночное время, что, по мнению ряда авторов, может привести к SUDEP [17; 20; 30].
Следует отметить, что у больных эпилепсией выявлена выраженная эндотелиальная приступ–индуцированная дисфункция [48; 49], спазмы артерий и сосудов микроциркуляторного русла, обусловленные стресс–индуцированным выбросом кортизола [48], сопряженные с активацией гипоталамо–гипофизарно–надпочечниковой системы [50]. Эндотелиальная приступ–индуцированная дисфункция является важным звеном в развитии заболеваний сердечно-сосудистой системы, обусловленных стрессом [48; 49].
Группой высокого риска развития аритмий являются больные эпилепсией, имеющие синдром Бругада – состояние, генетически обусловленное мутацией генов, кодирующих белки ионных каналов (BrS-1, BrS-2, BrS-3, BrS-4, BrS-5, BrS-6) [43]. Клиническими проявлениями синдрома Бругада являются пароксизмальные тахикардии, фибрилляции предсердий, желудочков, обмороки [43]. Использование у этих больных ПЭП, блокирующих натриевые каналы (карбамазепин, фенитоин, ламотриджин и др.), как и политерапия ПЭП, может обусловить развитие тяжелых жизнеугрожающих аритмий, исходом чего возможно развитие SUDEP [43].
Многочисленные работы посвящены изучению патофизиологических механизмов развития нарушений сердечного ритма и проводимости при эпилепсии [20; 30; 32].
Нарушения процессов поляризации–реполяризации, возникающие в процессе эпилептического припадка, могут привести к развитию синусовой тахикардии, синусовой аритмии, желудочковых тахиаритмий, жизнеугрожающих аритмий, что нередко является причиной SUDEP [31; 32].
В работе Рублевой Ю.В. и соавторов (2017) подробно рассматриваются возможные изменения регуляции деятельности сердца со стороны вегетативных центров и нарушения взаимодействия симпатического и парасимпатического отделов ВНС [20]. Симпатический отдел ВНС обеспечивает немедленную реакцию сердечно-сосудистой системы на стрессовое воздействие, в то время как парасимпатический отдел ВНС – сохранность функциональных резервов с целью обеспечения возможности этой реакции на стресс [20]. В то же время деятельность и симпатического, и парасимпатического отделов ВНС направлена на сохранение гомеостаза [20].
По результатам исследования Овчинниковой А.А. и соавторов (2016), вероятность и тяжесть развития аритмий у больных эпилепсией во время эпилептичесого приступа, определяется кратностью и длительностью судорожных разрядов, служащих триггерным механизмом в развитии патологических изменений с нарушением функционирования вегетативных центров и, соответственно, вегетативной дизрегуляции деятельности сердца [32].
Расположение очага патологической активности вблизи вегетативных центров ведет к развитию стойких жизнеугрожающих аритмий [32]. Наибольшему риску подвержены пациенты, имеющие в анамнезе заболевания сердечно-сосудистой системы [32].
В работах Opherk C. и соавторов (2002) также отмечается, что наиболее часто нарушения сердечного ритма и проводимости наблюдаются при генерализованных эпилептических приступах, у пациентов с высокой частотой сердечных сокращений в иктальном периоде, а также при локализации эпилептического очага в левом полушарии [31]. Особенно высокий риск развития серьезных нарушений ритма, по мнению авторов, отмечается у больных с мезиальным височным склерозом [31]. Авторы также указывают на важную роль дисфункции ВНС в развитии нарушений ритма при эпилепсии.
Авторы отмечают, что чрезмерная повторяющаяся активация ВНС, симпатико-адреналовой системы с выбросом в кровь эпинефрина и норэпинефрина во время эпиприступа может привести к морфофункциональным изменениям сердца, что, в свою очередь, определяет большую подверженность к развитию аритмий и ишемии миокарда [31; 34]. Эти данные подтверждаются выявлением фибротических изменений в сердце у пациентов, причиной смерти которых явилась SUDEP [31].
На значительную дисфункцию вегетативных центров у больных эпилепсией указывают работы Jansen K. с соавторами (2010) [27]. Важным маркером вегетативной дисфункции при эпилепсии является нарушение вариабельности сердечного ритма (ВСР), что преимущественно встречается у больных, длительно страдающих эпилепсией, и может отсутствовать у пациентов с только что выявленным заболеванием [27; 30]. Более того, у пациентов, длительно страдающих эпилепсией, с недостаточным медикаментозным контролем заболевания (с множественными эпиприступами), авторы указывают на наличие хронической дисфункции ВНС [27].
Нарушение корреляционной взаимосвязи между ЦНС, ВНС и сердечно-сосудистой системой, что проявляется прежде всего нарушением сердечного ритма, вероятно, играет важную роль в механизмах развития SUDEP 19.
Следует отметить, что на долю SUDEP приходится более 17% смертности у больных эпилепсией [31]. Несмотря на многочисленные исследования, патофизиологические механизмы развития SUDEP до сих пор окончательно не выяснены [17; 25; 39].
Большинство авторов ведущую роль в развитии SUDEP отводят иктальным аритмиям, в том числе иктальной асистолии и lock-step phenomenon (возникновение симпатической активности сердца одновременно с кортикальной патологической эпилептической активностью) [20; 22; 31]. Также определенное значение имеют респираторные нарушения, такие как угнетение дыхания во время эпилептического приступа, обструктивное апноэ и центральное апноэ и нейрогенный отек легких [17; 20; 22].
Ряд авторов полагает, что возникновение SUDEP имеет мультифакторный генез, но, безусловно, огромная роль в развитии SUDEP принадлежит дисфункции нервной системы, ее периферических и центральных отделов и ССС [17; 20; 22].
Заключение. Таким образом, многочисленные исследования свидетельствуют о высокой вероятности нарушений сердечно-сосудистой системы у пациентов, страдающих эпилепсией.
Факторами риска возникновения жизнеугрожающих нарушений ритма и проводимости сердца у больных эпилепсией [20] являются: тяжелое и нестабильное течение заболевания, отсутствие контроля заболевания [38], наличие затяжных, генерализованных эпиприступов [30], локализация эпилептогенного очага (лобная и височная доли головного мозга) [31; 32], политерапия [43], низкий комплаенс [44], пожилой возраст пациентов [46], заболевания сердечно-сосудистой системы в анамнезе [32]. В свою очередь, дисфункция сердечно-сосудистой системы, нарушения ритма и проводимости сердца у больных эпилепсией могут играть значимую роль в возникновении SUDEP [17; 34; 36].
Вместе с тем необходимы дальнейшие исследования, направленные на выявление предикторов и ранних маркеров развития тяжелых аритмий, что позволит в значительной мере снизить риск возникновения жизнеугрожающих нарушений ритма и проводимости сердца, и, возможно, SUDEP, и, соответственно, повысить продолжительность и качество жизни больных эпилепсией.
Что такое эпилепсия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Казенных Т. В., психиатра со стажем в 22 года.
Определение болезни. Причины заболевания
Эпилепсия известна человечеству давно — первые свидетельства о ней относятся к 4000 до н.э. Заболевание является серьёзной социальной проблемой, так как недостаток информирования об эпилепсии способствует непониманию, страху перед симптомами у окружающих и дискриминации больных.
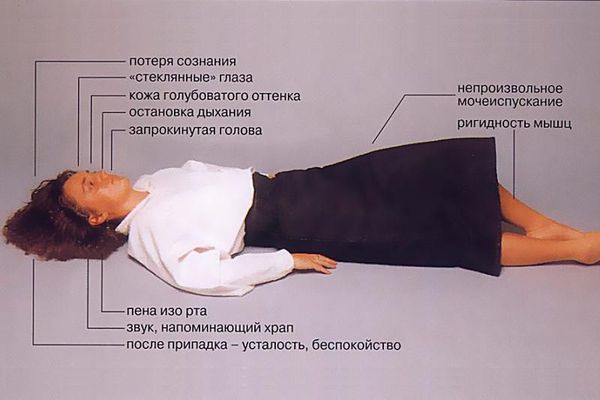
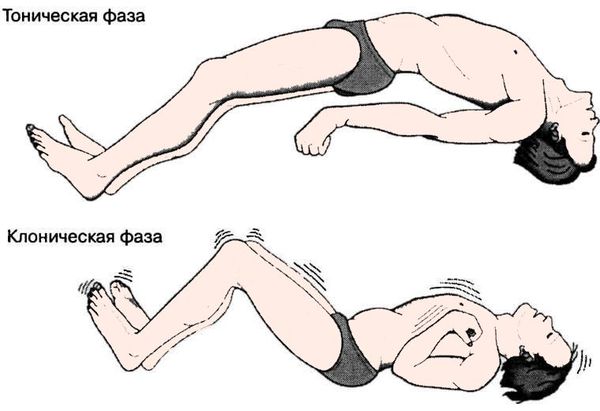
Заболевание проявляется в виде кратковременных непроизвольных судорог в какой-либо части тела, либо же судороги затрагивают всё тело целиком. Иногда приступы сопровождаются потерей сознания и утратой контроля над функциями кишечника или мочевого пузыря. Припадки могут иметь форму как незначительных провалов в памяти и мышечных спазмов, так и тяжелых, продолжительных конвульсий.
Люди с эпилепсией чаще получают ушибы и переломы, связанные с припадками. У них также чаще встречаются тревожные расстройства и депрессия. Кроме того у пациентов с эпилепсией повышен риск преждевременной смерти в результате падений, утопления и ожогов.
Причины возникновения эпилепсии
Существует множество факторов, приводящих к возникновению спонтанной биоэлектрической активности (нейрональных разрядов), которые приводят к повторным эпилептическим припадкам. К причинам эпилепсии относят структурные, генетические, инфекционные, метаболические, иммунные и неизвестные этиологические факторы, к примеру:
Спровоцировать приступ эпилепсии при некоторых её видах может дефицит сна, приём алкоголя, гипервентиляция, сенсорные (чувственные стимулы): мигающий свет, изменения температуры, громкие звуки.
В зависимости от того, что именно вызывает эпилептические приступы, выделяют несколько видов патологии:
Клинические проявления идиопатической эпилепсии начинаются в детском возрасте. Чаще всего структурные изменения мозга отсутствуют, но имеется высокая активность нейронов. Нет и выраженного когнитивного дефекта. Прогноз при этой форме эпилепсии чаще благоприятен, пациенты хорошо себя чувствуют на антиэпилептических препаратах, которые значительно уменьшают количество приступов и позволяют добиться длительной ремиссии.
При симптоматической эпилепсии всегда есть органическая причина — кисты, опухоли головного мозга, пороки развития, неврологические инфекции, инсульты, а также изменения мозга в результате наркотической или алкогольной зависимости.
Также возможно проявление симптоматической эпилепсии в рамках наследственных заболеваний — их известно около 160. Чаще такие заболевания предполагают умственную отсталость с аутосомно-рецессивным типом наследования, когда носителями генов являются оба родителя.
При криптогенной эпилепсии выделить причину возникновения не удается даже при очень тщательном обследовании. Криптогенная эпилепсия — это одна из самых сложных хронических патологий ЦНС, развитие которой обусловлено неустановленными или неопределенными причинами. Заболевание проявляется регулярно повторяющимися специфическими припадками. Длительное течение обуславливает присоединение психических расстройств, снижаются когнитивные способности, присоединяется психотическая симптоматика.
Следует понимать, что появление однократного судорожного приступа хоть и является настораживающим симптомом, не всегда говорит о наличии эпилепсии. Врач вправе рассматривать этот диагноз, если у пациента случалось два и более приступа.
Симптомы эпилепсии
По продолжительности и возможной причине возникновения выделяют:
Эпилептический приступ может протекать единично или серией приступов, между которыми человек не приходит в себя и не восстанавливается полностью. Приступ может сопровождаться судорогами или протекать без них.
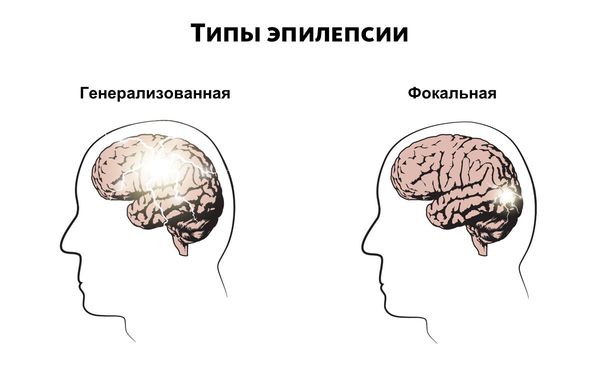
По клиническим проявлениям выделяют генерализованные и парциальные припадки.
Парциальные припадки также называют фокальными или локальными приступами. Приступы могут протекать по-разному в зависимости от того, какой участок мозга затрагивает нарушение и как далеко оно распространяется. К симптомам относятся потеря ориентации, нарушения движения, ощущений (включая зрение, слух и вкус), настроения или других когнитивных функций.
К неклассифицируемым эпилептическим припадкам относят приступы со клиническими проявлениями, не относящимися к вышеперечисленным категориям, например, приступы с ритмичным движением глаз, жевательными движениями челюстями и плавательными движениями конечностями.
Патогенез эпилепсии
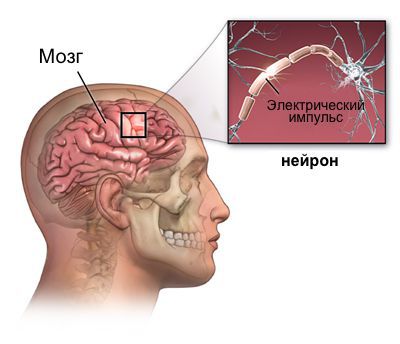
В настоящее время существует гипотеза возникновения эпилепсии, включающая комплекс нейрохимических, нейроморфологических и нейрофизиологических нарушений, приводящих к развитию заболевания.
Очаг эпилептической активности представляет собой нейронную сеть, имеющую в своём составе эпилептические нейроны. Эти нейроны характеризуются нестабильностью мембран, что способствует их спонтанному или провоцируемому электрическому возбуждению, что в результате вызывает симптоматику эпиприпадка.
Классификация и стадии развития эпилепсии
Классификация эпилепсий предусматривает несколько уровней:
Различают несколько проявлений эпилепсии: идиопатическую эпилепсию, при которой различного типа припадки — основное и главное проявление заболевания, и эпилептический синдром, когда припадки являются одним из симптомов другого заболевания.
Также эпилепсия как болезнь или синдром может проявляться:
Эпилепсия и эпилептические синдромы подразделяется на следующие виды Комиссией по классификации и терминологии Международной противоэпилептической лиги (1989 год): [21]
Связанные с локализацией эпилепсии и синдромы
Генерализованные эпилепсии и синдромы
Эпилепсии и синдромы, не определенные относительно того, являются ли они фокальными или генерализованными
Специальные синдромы
Классификация эпилепсии постоянно развиваются: прогресс генетики приводит к открытию новых причин заболевания.
Осложнения эпилепсии
При эпилепсии возможны следующие осложнения:
Аспирационная пневмония — одно из самых опасных осложнений. Во время приступа у больного эпилепсией может быть рвота, он может заглотнуть рвотные массы и пищу. При аспирационной пневмонии в начальном периоде больного беспокоит сухой непродуктивный кашель, общая слабость и незначительное повышение температуры тела. При развитии осложнения температура повышается до значительных цифр, присоединяется боль в груди и озноб, а кашель сопровождается пенистой мокротой с кровью. Через 2 недели в легком образуется абсцесс и диагностируется эмпиема (значительное скопление гноя) плевры.
Диагностика эпилепсии
Диагностические возможности в настоящее время весьма широки, они позволяют точно установить, страдает пациент эпилепсией или приступ является следствием другого расстройства. Для этого проводятся прежде всего инструментальные обследования, которые имеют решающее значение в диагностике и определении типа припадка.
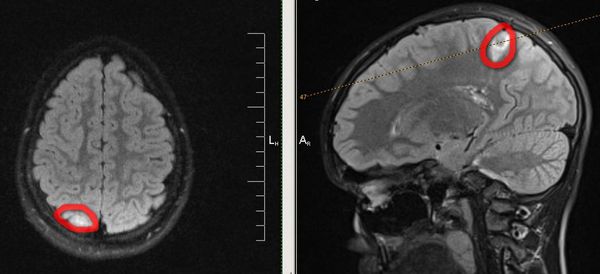
КТ и МРТ головного мозга. Основополагающими методами диагностики эпилепсии являются методы визуальной диагностики — компьютерная и магнитно-резонансная томография, а также ПЭТ — позитронно-эмиссионная томография. Они позволяют выявить имеющийся у больного органический субстрат (опухоли, кисты, сосудистые мальформации или аневризмы), оценить его функцию и структуру, а иногда выявить очаги аномальной электрической активности, которые встречаются при эпилепсии.
В некоторых случаях врачи могут применять экспериментальные методы диагностики, например, МЭГ (магнитоэнцефалографию). Метод представляет собой вид энцефалографии, который позволяет оценивать структуру и функции головного мозга. При МЭГ регистрируются магнитные сигналы нейронов, что позволяет наблюдать за активностью мозга с разных точек во времени. Этот метод не требует применения электродов, а также позволяет оценивать сигналы из глубоких структур мозга, где ЭЭГ малоэффективна. Также применяется такой метод, как резонансная спектроскопия, которая позволяет выявлять нарушения биохимических процессов в ткани мозга. Данное обследование проводится 1 раз в 3-4 года, иногда чаще при необходимости наблюдения за динамикой развития образования.
Очень важен анамнез заболевания, позволяющий на основе расспроса пациента узнать подробности начала и развития заболевания, его длительность, характер течения, наличие наследственной предрасположенности к эпилепсии. Чрезвычайно важно описание самих пароксизмов, их частота, описание, наличие факторов, способствующих возникновению приступов. Такой расспрос позволяет врачу определить тип приступов, а также предположить, какая область головного мозга может быть поражена.
Анализы крови необходимо проводить не реже 1 раза в 3 месяца с целью оценки действия на организм пациента с эпилепсией противоэпилептических средств. Кроме того, больные, принимающие соли вальпроевой кислоты, обязательно отслеживают значение тромбоцитов, так как тромбоцитопения (снижение их количество) — одно из возможных побочных явлений, наблюдающихся при приёме вальпроатов. Анализы крови помогают оценить врачу действие других этиологических факторов (инфекция, отравление свинцом, анемия, сахарный диабет), а также помогают при оценке вклада генетических факторов.
Лечение эпилепсии
Лечения эпилепсии — сложный длительный и динамичный процесс, основная цель которого состоит в предотвращении развития приступов. Он должен соответствовать следующим принципам: индивидуальность, длительность, регулярность, непрерывность, динамичность и комплексность.
Лекарственная терапия
Хирургическое лечение
Лечение может включать инструментальное устранение причин эпилептических синдромов: опухолей и кровоизлияний.
Операции применяются также в тех случаях, когда припадки не поддаются лекарственному лечению или угрожают жизни пациента. Удаление эпилептогенного очага предполагает устранение участка мозга, виновного в возникновении эпиприпадков, или его изоляции от остальных участков мозга. При парциальных припадках в тех случаях, когда медикаменты не дают эффекта, имплантируют электростимулятор, раздражающий блуждающий нерв и подавляющий развитие припадков.
Первая помощь при приступе эпилепсии
Действия, которые ни в коем случае нельзя совершать во время приступа эпилепсии (несмотря на распространённые стереотипы):
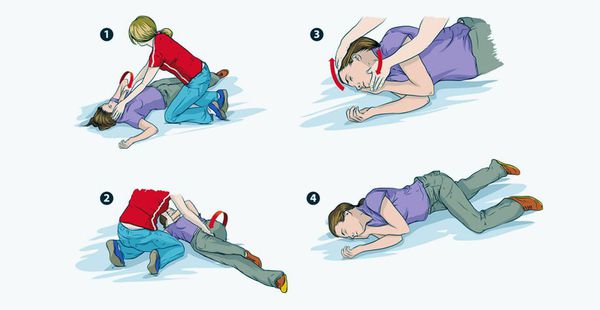
Во время приступа стоит положить под голову что-то мягкое, например, свёрнутую куртку. Снять очки, расслабить галстук, после окончания приступа перевернуть человека на бок (чтобы избежать западения корня языка). Важно засечь время, когда начался приступ, так как информация об этом может стать важной для лечащего врача.
Приступ эпилепсии является поводом для вызова скорой. Оставайтесь с человеком до момента, как он придёт в сознание, после предложите свою помощь — он будет чувствовать себя растерянно.
Прогноз. Профилактика
У каждого пациента заболевание протекает по-разному, чаще всего прогноз зависит от того, насколько рано оно началось, как часто бывают приступы и насколько выражены коморбидные психические расстройства. Эпилептологи говорят о стойкой терапевтической ремиссии в том случае, если на протяжении 3-4 лет у пациента нет любого вида приступов. В большинстве случаев пациент возвращается к своей привычной жизни, продолжает работать, создает семью. Но нужно помнить, что людям с эпилепсией нельзя работать по ночам и нежелательно часто менять часовой пояс и климат. У больных эпилепсией есть ограничения при трудоустройстве — им категорически нельзя работать в шумном душном помещении, на высоте, с движущимися механизмами.
Пациентам с эпилепсией важно соблюдать диету: ограничивать потребление жидкости, приправ, поваренной соли, крепкого кофе и чая. Важно соблюдать режим дня, вовремя ложиться спать, гулять на свежем воздухе, также показаны легкие физические зарядки.
Техника безопасности для пациентов с эпилепсией
Следует переоборудовать дом, где живёт человек с эпилепсией: закрыть острые углы, убрать твёрдые предметы, стеклянные поверхности, беречься кипятка. Пациенту с эпилепсией не стоит работать в одиночестве.
Для сна рекомендуется применять капу, антиудушающую подушку. Вместо ванной стоит принимать душ, так как одна из самых частых причин смерти пациентов с эпилепсией — утопление в ванной. Другие рекомендации для пациентов с эпилепсией: